Wenn die Entzündung nicht akut ist, hat sie möglicherweise keine Auswirkungen auf den Allgemeinzustand des Patienten. Solche Patienten vernachlässigen die Krankheit oft und versuchen, sie selbst in den Griff zu bekommen, was dazu führt, dass aus dem akuten Prozess ein subakuter wird. Ein Zeichen für eine Chronifizierung ist eine Abnahme der Schmerzintensität.
- Schleimbeutelentzündung
- Ursachen der Schleimbeutelentzündung
- Klassifizierung der mit Bursitis verbundenen Krankheiten
- Symptome einer Synovitis
- Ursachen
- Klassifizierung
- Behandlung der Bursitis am Knöchel:
- KOSTEN DER BEHANDLUNG
- Wie gefährlich ist die Selbstmedikation
- Symptome der Schleimbeutelentzündung (Achillobursitis)
- Komplikationen
- Ursachen und Entstehungsmechanismen
- Klassifizierung
- Achillobursitis
- Handgelenksballen
- Warum SM-Klinik?
- Behandlung der Synovitis
- Arten von Knieschleimbeutelentzündungen
- Symptome der Bursitis poplitea
- Symptome des Fußballenzehs
- Ursachen
Schleimbeutelentzündung
Verschiedene Erkrankungen der gelenkumgebenden Weichteile, wie z. B. die Schleimbeutelentzündung, sind ein häufiger Grund für den Besuch eines Chirurgen oder Unfallchirurgen. In den letzten Jahren hat die Häufigkeit dieser Pathologie zugenommen. Sie ist oft eindeutig berufsbedingt und führt zu einem Verlust der Arbeitsfähigkeit. In der Paramita-Klinik in Moskau wird dieses Leiden mit einer Kombination aus traditionellen und unkonventionellen Methoden wirksam behandelt.
Die Synovitis (Schleimbeutelentzündung) ist eine Entzündung der Gelenkkapsel, die Teil des periartikulären Gewebekomplexes ist. Die Entzündung kann akut, subakut, chronisch und wiederkehrend sein. Der Entzündungsprozess geht mit der Absonderung von Entzündungsflüssigkeit einher, einem Exsudat verschiedener Art: serös (Entzündung ohne Eiter), eitrig, hämorrhagisch (mit Blut), eitrig-hämorrhagisch. Sie geht mit Schwellungen, Rötungen, Schmerzen und einer eingeschränkten Gelenkbeweglichkeit einher. Die Synovitis tritt häufiger bei Männern auf und betrifft vor allem die Ellbogen-, Schulter- und Kniegelenke. Die ICD10-Kodes für die Schleimbeutelentzündung sind M70.2 für die Bursitis des Ellenbogens, M70.5 für die Bursitis des Knies und M70.7 für die Bursitis des Oberschenkels.
Die Hauptfunktionen des Schleimbeutels sind Polsterung und Schutz. Die Schleimbeutel befinden sich in den Weichteilen, die das Gelenk umgeben, und schützen es vor Verletzungen während der Bewegung. Am häufigsten befinden sich die Schleimbeutel in Bereichen, in denen sich bei der Bewegung des Gelenks knöcherne Vorsprünge bilden. Es handelt sich um kleine, flache, elastische Säcke, die mit Synovialflüssigkeit gefüllt sind, die von der Synovialmembran produziert wird, die das Innere des Schleimbeutels auskleidet (dieselbe Membran, die das Innere der Gelenkhöhle auskleidet). Schleimbeutel können sich in verschiedenen Weichteilschichten befinden: unter der Haut, in Faszien (Bindegewebshüllen für Muskeln, Gefäße und Nerven), in Muskeln und Sehnen. Da die Sehnen häufig an der Innenseite des Gelenks befestigt sind, bezieht sich die Bursitis auf die Gelenkhöhle.
Ursachen der Schleimbeutelentzündung
Eine Entzündung kann entstehen, wenn ein Gelenk einer Vielzahl von Faktoren ausgesetzt ist. Zu den häufigsten Ursachen gehören:
- Hauttraumata und das Eindringen einer opportunistischen Mikroflora (Streptokokken, Staphylokokken), die auf der Körperoberfläche lebt, in den Schleimbeutel; diese Pathologie entwickelt sich besonders häufig bei immungeschwächten Personen;
- ein geschlossenes Trauma kann eine aseptische (infektionsfreie) Entzündung verursachen, aber eine Infektion kann über die Lymph- und Blutgefäße von entfernten Stellen in den Schleimbeutel eindringen (chronische Tonsillitis, Maxillitis, Cholezystitis usw.)
- mögliche Krankheitsentwicklung, wenn eine spezifische Infektion mit dem Blutstrom in den Schleimbeutel gelangt, wenn der Patient daran leidet – Tuberkulose, Brucellose, Gonokokken, Syphilis;
- anhaltende Mikroverletzungen des Gelenks bei bestimmten beruflichen Tätigkeiten oder Sportarten; aus diesem Grund betrachten einige Fachleute die Synovitis als Berufskrankheit;
- chronische Gelenkerkrankungen, die zu Salzablagerungen in den periartikulären Geweben führen – zystische Fibrose, rheumatoide Arthritis usw.
- Diabetes, AIDS, Krebs nach Chemo- oder Strahlentherapie – die Immunität ist reduziert und das Risiko von Schleimbeuteln nach Verletzungen ist erhöht;
- bei chronisch entzündlichen Gelenkerkrankungen;
- deren Beruf mit ständigen Mikrotraumata an bestimmten Gelenken verbunden ist; Bergarbeiter – Schulter- und Ellbogenverletzungen, ‚Dienstmädchenknie‘ – Knieschleimbeutelentzündung durch ständiges Knien usw;
- Sportler – Fußballer – Knieverletzungen, Tennisspieler – Ellbogen- und Schulterverletzungen.
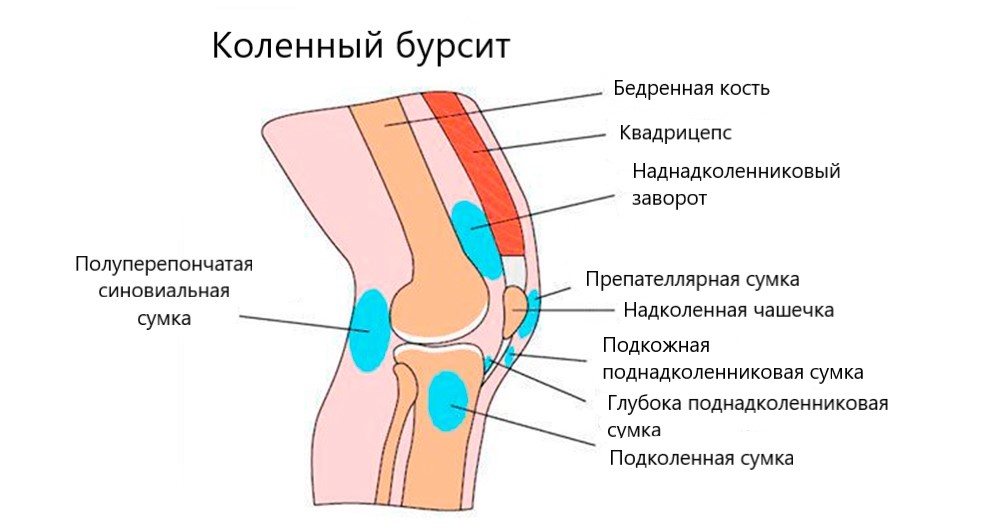
Klassifizierung der mit Bursitis verbundenen Krankheiten
- spezifischer Verlauf (akut, subakut, chronisch oder rezidivierend);
- ursächlicher Erreger (spezifische oder unspezifische Infektion, Entzündung ohne Infektionserreger); und Ursprung (primäre oder sekundäre Synovitis)
- Art des Exsudats (serös, eitrig, hämorrhagisch)
- Ort .
Eine plötzlich auftretende und akut verlaufende Synovitis kann bei frühzeitiger Behandlung vollständig geheilt werden. Wird der Arztbesuch wiederholt hinausgezögert oder werden die Empfehlungen des Arztes nicht befolgt, ist ein Übergang zu einer chronischen Form wahrscheinlicher. – In diesem Fall bleibt der Ballenzeh mehrere Monate lang bestehen und tritt dann erneut auf, was irreversible Folgen hat.
Als primäre Form tritt die Synovitis auf, wenn es zu einer direkten Verletzung oder lokalen Infektion der periartikulären Kapsel kommt. Sekundär als Folge einer anderen chronischen Erkrankung. Die Art des Ergusses kann nur durch eine Probenentnahme bestimmt werden – dies ist die Grundlage für die Behandlung.
Symptome einer Synovitis
Eine akute Schleimbeutelentzündung beginnt in der Regel plötzlich und wird begleitet von:
- akuten Schmerzen, die bei Bewegung zunehmen und zu jeder Tageszeit auftreten können;
- Wundsein und Empfindlichkeit der Haut über dem Gelenk;
- Einschränkung der Beweglichkeit;
- Überempfindlichkeit und Schwellung der Haut über dem Gelenk;
- lokales oder allgemeines Fieber
- Muskelschwäche;
- Beim Abtasten des Gelenks kann ein weicher, flüssigkeitsgefüllter Knoten festgestellt werden, der sich wie ein wassergefüllter Ballon anfühlt;
Am häufigsten. Die Symptome der Synovitis treten in den Armen, Knien, Ellenbogen- und Sprunggelenkensowie Gelenke mit Fersensehne. Symptome und Behandlung der Synovitis hängen vom Schweregrad der Entzündung ab. Unbehandelt kann sie aufgrund des eitrigen Prozesses einen Anstieg der Körpertemperatur auf bis zu 40 °C verursachen. In diesem Stadium sind Komplikationen wie eine Verhärtung des Unterhautfetts wahrscheinlich.
Die Symptome der chronischen Synovitis sind wie folgt
- Die Schmerzen werden schwächer, erträglich oder fehlen ganz;
- Die Schwellung unter der Haut hält über einen längeren Zeitraum an;
- Die Bewegung ist weniger steif oder es gibt überhaupt keine Amplitudenbegrenzung.
Der rezidivierende Verlauf ist durch eine Kombination aller Symptome der Synovitis gekennzeichnet: Der chronische Verlauf ist von periodischen Exazerbationen der Symptome durchsetzt.
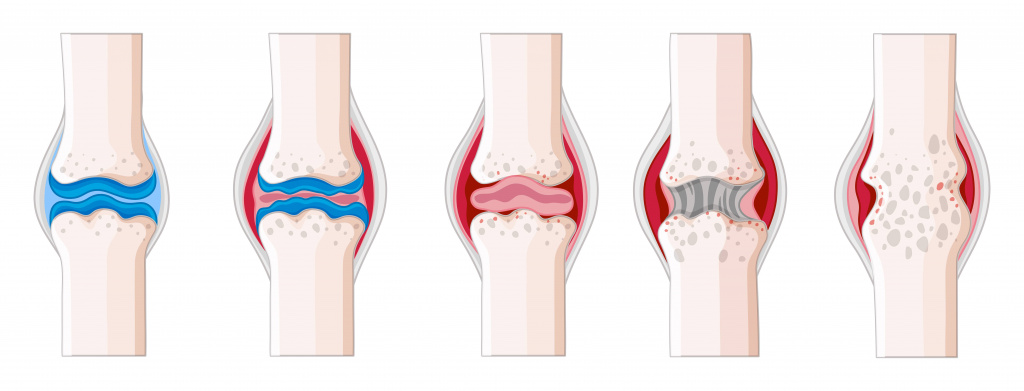
Eine Flüssigkeitsansammlung in der Gelenkhöhle ist ein häufiges Symptom der Synovitis.
Ursachen
In der Orthopädie und Traumatologie wird zwischen einer aseptischen und einer infektiösen Synovitis unterschieden. Die aseptische Synovitis tritt ohne Mikroorganismen auf und ist eine Reaktion der Synovialmembran auf pathogene Reize. Die infektiöse Synovitis wird durch die Invasion und Vermehrung von Mikroorganismen in der Gelenkhöhle verursacht. Eine aseptische Synovitis kann durch ein Trauma des Gelenks verursacht werden: Prellung, Verrenkung, Bänderriss usw. Manchmal wird die reaktive aseptische Synovitis durch eine allergische Reaktion des Körpers ‚ausgelöst‘.
In einigen Fällen wird die aseptische Synovitis durch eine ständige Reizwirkung auf die Synovialmembran eines Gelenkteils verursacht, z. B. auf den Knorpel, der bei Arthrose seine Geschmeidigkeit verloren hat. Eine aseptische Synovitis kann durch endokrine Störungen verursacht werden (z. B. Diabetes), neurogene Faktoren (Neuritis, Neuropathien), Arthritis, Hämophilie, statische Gelenkdeformitäten und angeborene oder erworbene Bänderschwäche.
Die infektiöse Synovitis wird durch unspezifische oder spezifische Erreger verursacht. Eine spezifische Synovitis kann durch Tuberkelbazillen verursacht werden, was derzeit eine sehr seltene Pathologie ist. Bei der unspezifischen Synovitis sind die Erreger meist Staphylokokken und Streptokokken, seltener andere Bakterien. Die Infektion gelangt über Kontakt, hämatogen (über Blutgefäße) oder lymphatisch in das Gelenk.
Kontaktinfektionen treten bei Schürfwunden, Quetschungen, Schnitt- oder Stichwunden, verschlossenen Hämatomen, Furunkeln, Abszessen oder Phlegmonen im oder am Gelenk auf. Eine hämatogene oder lymphatische Ausbreitung der Infektion kann bei einigen allgemeinen Infektionskrankheiten und bei Vorhandensein von entfernten Entzündungsherden auftreten. Verminderte Immunität, Erschöpfung und Schwäche sind prädisponierende Faktoren.
Klassifizierung
Anhand der Merkmale des klinischen Verlaufs wird zwischen akuter und chronischer Synovitis unterschieden, wobei die Art des Ausflusses (Entzündungsflüssigkeit im Gelenk) berücksichtigt wird: serös, eitrig, hämorrhagisch und klebrig (seröses Fibrin). Bei einer serösen Entzündung ist der Ausfluss flüssig, klar und zellarm; bei einer hämorrhagischen Entzündung ist er ebenfalls flüssig, aber rötlich oder bräunlich; bei einer eitrigen Entzündung ist er trüb, gelblich-grünlich und übelriechend. Die adhärente Entzündung ist durch eine geringe Menge an fibrinreicher Flüssigkeit gekennzeichnet.
Der Patient, der an einer akuten aseptischen Synovitis leidet, leidet unter Schweregefühl und (oft anhaltenden) Schmerzen im Gelenkbereich. Bei einer leichten Entzündung sind die Schmerzen gering und treten hauptsächlich bei Bewegung auf. Bei einer schweren Synovitis verspürt der Patient auch in Ruhe Schmerzen und Schwellungen. Die Beweglichkeit ist eingeschränkt. Die Untersuchung zeigt eine leichte Schwellung der Weichteile, eine Glättung der Konturen und eine Vergrößerung des Gelenks (der Grad der Vergrößerung hängt von der Menge des Exsudats ab). Es kann zu einer leichten Rötung und einer Erhöhung der lokalen Temperatur kommen. Bei der Palpation kommt es zu einem Zögern.
Der Verlauf der chronischen aseptischen Synovitis ist in der Regel wellenförmig, wobei sich Phasen der Verschlimmerung mit mehr oder weniger lang anhaltenden Remissionen abwechseln. Während der Remission sind die Synovitis-Symptome nicht oder nur in geringem Maße vorhanden, und das klinische Bild hängt von der Grunderkrankung (z. B. Arthrose) ab. Bei einer Exazerbation ähneln die Symptome denen einer akuten aseptischen Synovitis, wobei die Einzelheiten je nach Form der Entzündung variieren können.
Die infektiöse Synovitis ist durch einen plötzlichen Ausbruch mit mäßigen bis starken Schmerzen und allgemeinen Vergiftungserscheinungen gekennzeichnet: Fieber, Schwäche, Müdigkeit, Kopfschmerzen usw. Das Gelenk ist geschwollen, vergrößert, die Haut über dem Gelenk ist hyperämisch und die Temperatur ist erhöht. Die Bewegung ist durch die Schmerzen stark beeinträchtigt und der Halt ist eingeschränkt. Die Palpation des Gelenks ist schmerzhaft.
Behandlung der Bursitis am Knöchel:
Zunächst sollte der Fuß so viel Ruhe wie möglich bekommen. Zu diesem Zweck wird der Fuß für die Dauer der Verschlimmerung mit einer Gipsschiene ruhiggestellt (fixiert) und eine eigenständige Bewegung wird vermieden. Zur Beseitigung von Entzündungen, Schwellungen und Schmerzen werden stets nicht-steroidale entzündungshemmende Medikamente eingesetzt. Wenn sich eine große Menge an Exsudat angesammelt hat, wird es durch Punktion des Schleimbeutels entfernt. Sobald das Exsudat entfernt ist, werden Steroide in die Gelenkhöhle gespritzt, die ebenfalls eine entzündungshemmende Wirkung haben. Wenn die Schleimbeutelentzündung eitrig ist, sind eine Punktion und Antibiotika unumgänglich. Sobald die Schmerzen abgeklungen sind, der Eiter entfernt wurde und das Exsudat sich aufgelöst hat, kann die Behandlung der Synovitis des Fußes durch physiotherapeutische Behandlungen (Magnettherapie, Phonophorese, UHF) sowie Paraffin und Heilschlamm ergänzt werden. Bei chronischer und schwerer Achillessehnenentzündung mit hohem Rupturrisiko ist eine Operation angezeigt.

KOSTEN DER BEHANDLUNG
| Allgemeine Physiotherapie | 30 Minuten | 4.000 Rubel |
| Wiederherstellung der Fußfunktion und -form mit Bauerfeind Orthesen | Inklusive Untersuchung mit Stabilograph oder Plantoskopie, Beratung bei der Auswahl der Einlagen, Korrektur der Einlagen | 8500 Rubel |
| Was ist der Unterschied zwischen Osteopathie und manueller Therapie? | Lesen Sie die Antwort>>>> |
| Lorem ipsum dolor sit amet, consectetur adipisicing elit. Natus, provident harum non, voluptate placeat quod! Nam aliquam maiores numquam, culpa asperiores at accusantium earum? Officia quas repellat, nam excepturi sapiente. Lorem ipsum dolor sit amet, consectetur adipisicing elit. Possimus omnis modi nobis dicta repudiandae, quo fugiat, aperiam, mollitia expedita animi nihil explicabo incidunt eius laborum tempore quae? Doloribus dolores, voluptates! | |
| Wie wird die Flüssigkeitszirkulation in den Geweben optimiert? | Lies die Antwort>> |
| Lorem ipsum dolor sit amet, consectetur adipisicing elit. Natus, provident harum non, voluptate placeat quod! Nam aliquam maiores numquam, culpa asperiores at accusantium earum? Officia quas repellat, nam excepturi sapiente. Lorem ipsum dolor sit amet, consectetur adipisicing elit. Possimus omnis modi nobis dicta repudiandae, quo fugiat, aperiam, mollitia expedita animi nihil explicabo incidunt eius laborum tempore quae? Doloribus dolores, voluptates! | |
Wie gefährlich ist die Selbstmedikation
Selbstmedikation ist ebenso gefährlich. Ihr Arzt wird den Ballenzeh schon an den kleinsten Anzeichen erkennen können. Um die Diagnose zu bestätigen, wird er eine Ultraschalluntersuchung, eine Röntgenuntersuchung oder eine Kernspintomographie anordnen und genau wissen, wo sich der Entzündungsprozess befindet. Der Arzt wird dann eine Behandlung für die akute Bursitis verschreiben, die Folgendes umfassen kann:
- Nichtsteroidale Antirheumatika (NSAIDs) – Ibuprofen, Dexalgin usw.; diese Medikamente haben auch schmerzlindernde Eigenschaften;
- Im Falle eines eitrigen Prozesses punktiert der Arzt den Sack, entfernt den Eiter, spült die Höhle mit Antiseptika und verabreicht Antibiotika;
- Bei einem ausgeprägten Entzündungsprozess werden hormonelle Medikamente in den Sack gespritzt;
- verschreibt physiotherapeutische Behandlungen.
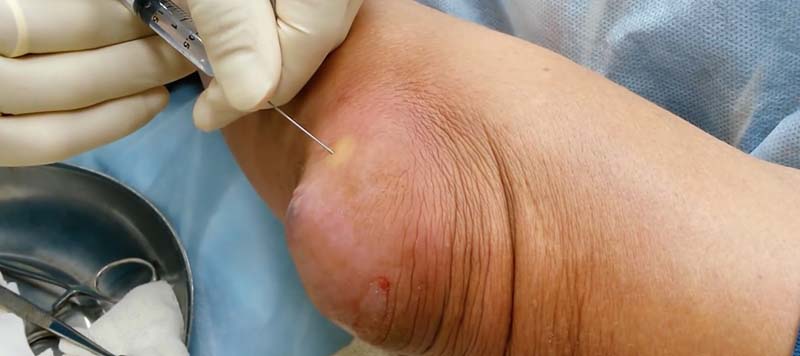
Wird all dies nicht getan und zu Hause mit Volksheilmitteln behandelt, steigt das Risiko von Komplikationen dramatisch an, deren Behandlung selbst für einen Facharzt problematisch ist.
Eine akute Schleimbeutelentzündung entwickelt sich selten ohne chronisches Trauma des Gelenks. Schmerzen in einem Gelenk erfordern eine sofortige Überweisung in eine Ambulanz. Geschieht dies nicht, können die Folgen ein Leben lang andauern.
‚Sie haben sich Gedanken über Ihre eigene Gesundheit gemacht und kommen zu uns – mit diesem Schritt. Sie haben uns Ihr Leben anvertraut.. Wir wissen Ihre Entscheidung zu schätzen und ich möchte Ihnen im Namen des Teams der Paramita Klinik versichern, dass wir alles tun werden, damit es sich lohnt.‘
Symptome der Schleimbeutelentzündung (Achillobursitis)
Die Schleimbeutelentzündung als Folge eines Traumas oder einer sich ausbreitenden Infektion entwickelt sich akut und betrifft eine Seite. Bei rheumatischen Erkrankungen ist der Beginn schleichend und eine beidseitige Beteiligung ist möglich. Bei Zerrungen kommt es zunächst zu einem akuten Schub, dann geht die Krankheit in einen chronischen Verlauf über, manchmal ist die Pathologie primär chronisch. Die Patienten klagen über Schmerzen im Bereich des Handgelenks, die sich bei Bewegung und Schuhkompression verstärken.
Bei der Untersuchung werden eine Schwellung und eine lokale Hyperämie festgestellt. Zu Beginn ist die Schwellung klein und begrenzt. Die Schwellung nimmt dann zu und es entsteht eine Verdickung im unteren Drittel des Schienbeins. Die vordere Achillessehnenschleimbeutelentzündung ist durch eine spindelförmige Schwellung mit Verdickungen auf beiden Seiten der Achillessehne gekennzeichnet. Wenn die hintere Kapsel betroffen ist, ist eine weiche, runde oder längliche Masse über der Sehne sichtbar.
Beim Abtasten der hinteren Achillessehnenkapsel wird ein stechender Schmerz unter der Sehne, anterior in den oberflächlichen Geweben, festgestellt. Der betroffene Bereich ist weich und elastisch und das Fluktuationszeichen ist positiv. Bei einer aseptischen Entzündung ist die Hauttemperatur an der betroffenen Stelle leicht erhöht. Bei einer Infektion kommt es zu einer erheblichen lokalen Hyperthermie mit einem Anstieg der Gesamtkörpertemperatur, die Rötung breitet sich auf das umliegende Gewebe aus, die Schmerzen nehmen zu und es kommt zu Krämpfen, die den nächtlichen Schlaf rauben.
Komplikationen
Bei einem chronischen Verlauf steigt die Wahrscheinlichkeit eines Achillessehnenrisses erheblich. Bei der infektiösen Achillessehnenentzündung besteht die Gefahr, dass der eitrige Prozess auf das umliegende Gewebe übergreift und sich ein Abszess oder Schleim bildet. Gefährliche Komplikationen sind Entzündungen des Fersenbeins und eitrige Entzündungen des Sprunggelenks. In Einzelfällen ist auch eine Generalisierung mit Septikämie möglich.
Die Diagnose wird in der Regel von einem orthopädischen Chirurgen gestellt. Die Diagnose wird von einem Rheumatologen gestellt, wenn eine zuvor diagnostizierte rheumatische Erkrankung vorliegt, und von einem Chirurgen, wenn es Hinweise auf eine eitrige Entzündung gibt. Die folgenden Verfahren werden eingesetzt, um Ursache, Art und Verlauf der Achillobursitis festzustellen:
- Anamnese. Der Arzt erkundigt sich nach der Krankheitsdynamik, den Umständen, die dem Auftreten der Symptome vorausgingen (Trauma, Überlastung), beruflichen Merkmalen, dem Vorhandensein von Erkrankungen der Gelenke und des periartikulären Gewebes.
- Untersuchung. Die objektive Untersuchung zeigt Schmerzen, lokale Verdickung des Schleimbeutelbereichs, Stauung, Überwärmung. Maximale Empfindlichkeit bei der Palpation der Weichteile und nicht der knöchernen Strukturen, begrenzte Ödeme in typischer Form sprechen für eine Achillobursitis.
- Ultraschalluntersuchung der Sehne. Bei der Untersuchung der Sehne und des umliegenden Gewebes lassen sich Anzeichen einer Entzündung erkennen. Bei chronischer Achillobursitis finden sich Bereiche mit fibröser Degeneration der Schleimbeutelwand, manchmal mit Kalkeinschlüssen, und die Sehne ist degenerativ verändert.
- MRT des Sprunggelenks. Die schichtweise Darstellung des betroffenen Bereichs ermöglicht eine genaue Bestimmung des Ortes des entzündlichen Prozesses sowie der Art und des Ausmaßes der Veränderungen an der Sehne und der Peronealsehnenkapsel.
- Röntgenaufnahmen des Sprunggelenks. Bei einer Weichteilbeteiligung ist diese Technik nicht sehr aussagekräftig und wird empfohlen, um eine traumatische oder entzündliche Knöchelarthritis auszuschließen und die Ursachen der Achillobursitis abzuklären.
- Laboruntersuchungen. Wenn der Prozess eitrig ist, werden Entzündungsmarker – erhöhte Blutsenkung, Leukozytose mit Linksverschiebung – untersucht. Die Untersuchung von Harnstoff, C-reaktivem Protein, Rheumafaktor, Antizytokin-Antikörpern und anderen Indikatoren kann die rheumatische Ätiologie der Achillobursitis bestätigen oder widerlegen.
Ursachen und Entstehungsmechanismen
Die Synovitis der Fuß- und Sprunggelenke entwickelt sich als Folge der folgenden Ursachen:
- Akute Verletzungen – Stöße mit Weichteilverletzungen, Frakturen, Verrenkungen, Verstauchungen usw;
- Langfristige Mikroverletzungen bei:
- Langfristige Mikroverletzungen während:
- Berufliche oder sportliche Tätigkeit; Achillessehnenschleimbeutelentzündung ist häufiger bei Läufern, Kniesehnenschleimbeutelentzündung bei Springern und Tänzern;
- Verschiedene orthopädische Pathologien – Plattfuß, Klumpfuß usw;
- Übergewicht.
- Alterung, Ausdünnung der Bänder und Sehnen, die den Fuß stützen;
- entzündliche und degenerative Gelenkerkrankungen – Arthritis und Arthrose;
- Wirbelsäulenerkrankungen – Osteochondrose und Haltungsschäden;
- Stoffwechselstörungen mit Salzablagerungen in den Schleimbeuteln (z. B. Urat bei Gicht);
- das Tragen von unbequemen, engen Schuhen mit hohen Absätzen.
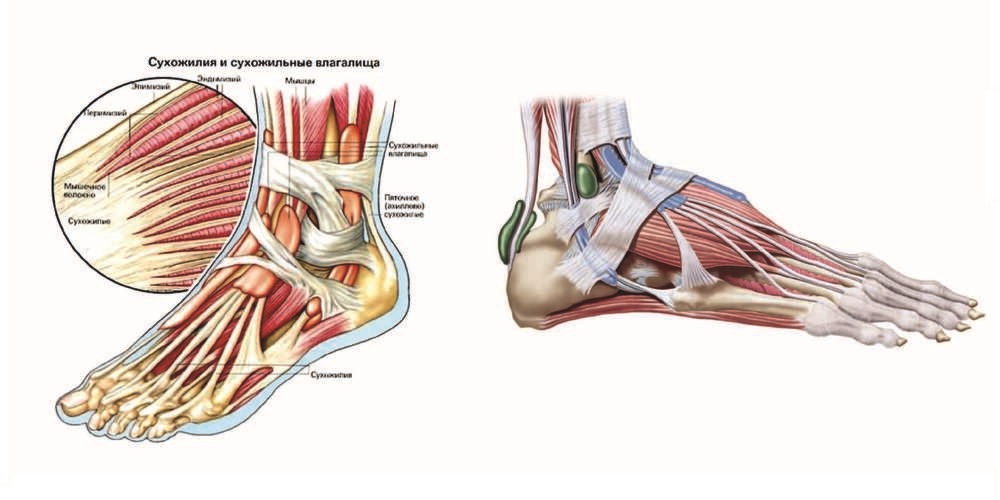
Verschiedene Faktoren führen dazu, dass sich der Schleimbeutel entzündet und das Volumen der Entzündungsflüssigkeit zunimmt. Der Schleimbeutel vergrößert sich und kann bei der Untersuchung als vorstehende, elastische, schmerzhafte Masse sichtbar werden. Kommt es zu einer Kompression des umliegenden Gewebes, einschließlich der Nervenenden, können die Schmerzen erheblich sein, besonders stark bei einer Schleimbeutelentzündung des Oberarms. Anfangs ist die Entzündung aseptisch, aber der Fuß ist oft traumatisiert, es bilden sich kleine Wunden, Blasen, durch die sich die Infektion ausbreiten kann, der Prozess wird eitrig und der Patient muss dringend operiert werden.
Klassifizierung
Alle Arthrosen des Knöchels und des Fußes werden nach verschiedenen Parametern klassifiziert.
Selbst leichte Symptome einer Schleimbeutelentzündung am Knöchel müssen angemessen behandelt werden, um Komplikationen zu vermeiden. Suchen Sie Ihren Arzt auf und zögern Sie die Behandlung nicht hinaus!
Die Erkrankung kann mild und unauffällig verlaufen, kann aber auch rezidivierend oder eitrig werden. Der Verlauf hängt von der Lage des betroffenen Schleimbeutels und der Ursache der Erkrankung ab.
Achillobursitis
Die Entzündung entsteht im subkutanen Schleimbeutel, der sich auf der Rückseite des Fersenbeins an der Ansatzstelle der Achillessehne befindet. Die Hauptursache ist eine ständige Verletzung der Sehne und des Schleimbeutels beim Laufen. Sie tritt auch bei älteren und übergewichtigen Menschen auf und kann jahrelang symptomlos sein, bevor sie sich schließlich als Schmerz manifestiert.
Symptome: Schmerzen im Bereich hinter der Ferse, die nach oben in den hinteren Teil des Schienbeins ausstrahlen. Das Gehen ist schmerzhaft, noch schmerzhafter ist das Laufen. Bei der Untersuchung ist eine elastische, dicke, runde, schmerzhafte Ausbuchtung oberhalb der Ferse zu erkennen. Wird der Fersenballen bei Auftreten der ersten Symptome behandelt, ist eine vollständige Heilung garantiert. Ein chronischer Verlauf erfordert eine langfristige konservative Behandlung.
Handgelenksballen
Diese Art von Erkrankung entsteht im Schleimbeutel an der Unterseite des Fersenbeins. Fersenballen entstehen nicht spontan, sondern sind in der Regel mit verschiedenen orthopädischen Erkrankungen (insbesondere Fersensporn) und langfristigen Mikrotraumata beim Laufen, Springen oder Gehen verbunden. Dadurch wird die breite Plantarfaszie ständig traumatisiert und gereizt, und es entsteht eine Entzündung in ihr – die Fasziitis. In manchen Bereichen sind die Fasern der Plantarfaszie gerissen. In diesem Bereich befinden sich viele Nervenenden, so dass die Fasziitis schmerzhaft ist und die Entzündung fast immer auf den Schleimbeutel übergreift.
Der Wadensporn kann nicht nur eine Ursache, sondern auch eine Komplikation der Fasziitis und der Fersenschleimbeutelentzündung sein. Er ist das Ergebnis einer ständigen Reizung der Wadenbeinknochen, die zu einer Wucherung des Knochengewebes führt, wodurch Osteophyten – Knochenauswüchse oder -spitzen – entstehen.
Warum SM-Klinik?
Die Diagnose beginnt mit einem Gespräch mit dem Arzt und einer objektiven Untersuchung, bei der charakteristische klinische Anzeichen festgestellt werden. Besteht der Verdacht auf einen bestimmten Prozess, wird eine Punktion durchgeführt; die gewonnene Flüssigkeit wird zur Untersuchung eingesandt und das Blut auf Antikörper (serologische Reaktionen) untersucht.
Besteht der Verdacht auf eine tiefe Kapselentzündung, die bei einer Routineuntersuchung nicht ertastet werden kann, wird eine Röntgenaufnahme oder eine MRT des Gelenks angeordnet.
Der Arzt wird nicht nur das spezifische klinische Bild analysieren, sondern auch nach den Medikamenten fragen, die der Patient einnimmt. Einige blutverdünnende Medikamente können bei Überdosierung einen Blutaustritt in das Gelenk (Hämarthrose) verursachen, der einem Ballenzeh ähnlich sieht. Es ist eine gründliche Differenzialdiagnose erforderlich, die nur von einem Facharzt durchgeführt werden kann.
Behandlung der Synovitis
Die Behandlung kann konservativ oder operativ erfolgen.
Das Ausmaß der Behandlung hängt vom klinischen Bild ab.
In leichten Fällen ist eine lokale Behandlung – Ruhe, ein einschränkender Gelenkverband und entzündungshemmende Kompressen – ausreichend.
Liegt eine Erkrankung vor, die zu Salzablagerungen in den Gelenken führt, zielt die Behandlung auf eine Verbesserung des Allgemeinzustands ab. Darüber hinaus wird eine Reihe von nichtsteroidalen entzündungshemmenden Medikamenten verschrieben, um die Schmerzen zu lindern und die pathologische Flüssigkeit zu resorbieren.
Die Behandlung spezifischer Schleimbeutelentzündungen – tuberkulöser oder syphilitischer Art – erfolgt in einem Krankenhaus mit entsprechendem Profil.
Arten von Knieschleimbeutelentzündungen
Je nach Art des Entzündungsprozesses unterscheidet man drei Haupttypen von Schleimbeutelentzündungen im Knie:
- Akute Erkrankung, die durch die Entwicklung einer aktiven Entzündungsreaktion gekennzeichnet ist;
- Chronischer Verlauf, bei dem sich Phasen der Verschlimmerung mit Phasen der Remission abwechseln (der Entzündungsprozess kann durch allgemeine und lokale Unterkühlung, begleitende Pathologien usw. aktiviert werden).
- Der subakute Verlauf, der zwischen den beiden oben beschriebenen Formen liegt.
Je nach Art des Entzündungsprozesses werden 4 Formen der Krankheit unterschieden:
- serös – dies ist in der Regel das Anfangsstadium, in dem der entzündliche Ausfluss aus Plasma besteht und auch einen kleinen Teil der zellulären Komponente enthält;
- eitrig – entwickelt sich, wenn der pathologische Prozess weiter fortschreitet und zum Absterben von Mikroorganismen und schützenden Immunzellen führt (der Eiter enthält auch abgestorbene Zellen des betroffenen Organs);
- hämorrhagisch – es besteht ein besonders hoher Anteil an roten Blutkörperchen im ausgeschiedenen Plasma (das Exsudat kann eine rötlich-violette Färbung aufweisen);
- fibrinös – gekennzeichnet durch einen hohen Fibringehalt.
Die fibrinöse Form ist in der Regel durch eine chronische Entzündung im Bereich des Schleimbeutels gekennzeichnet.
Je nach Lokalisation des pathologischen Prozesses werden die folgenden Arten unterschieden:
- präpatellare Bursitis;
- Infrapatellare Bursitis mit tiefer und oberflächlicher Lokalisation;
- Suprapatellare Bursitis;
- Infrapatellare Bursitis (Anserin-Bursitis);
- Baker-Zyste.
Symptome der Bursitis poplitea
Das wichtigste objektive Symptom der Bursitis poplitea ist eine runde, straffe, elastische Schwellung des beweglichen Gelenks. Diese lokalisierte Schwellung ist bei Berührung schmerzhaft, und die Haut darüber kann sich heiß anfühlen. Die Schwellung ist variabel, d. h. bei Druck sind rückläufige Flüssigkeitsstöße zu spüren.
Das wichtigste klinische Zeichen einer Kniescheibenentzündung ist ein Schmerzsyndrom. Der Schmerz kann in seiner Intensität von leicht bis stark variieren. Der Schmerz ist in Ruhe vorhanden und nimmt bei Bewegung zu.
Je nach Lokalisation der Schwellung kann der Arzt feststellen, welche Kniegelenkkapsel von der Entzündung betroffen ist:
- Eine Schwellung in der Kniekehle ist charakteristisch für eine entzündliche Läsion der Halbkugelkapsel (dieser Prozess wird auch als Baker-Zyste bezeichnet; manchmal kann die entzündliche Schwellung sehr große Ausmaße annehmen und vom Knie auf den Unterschenkel übergehen);
- eine lokale Schwellung im Bereich der Kniescheibe weist auf eine Entzündung der Kniescheibenkapsel hin;
- Eine entzündliche beidseitige (laterale und mediale) Vorwölbung um das Kniescheibenband ist ein Zeichen für eine infrapatellare Bursitis.
Eine Entzündung der Sehnen der drei Muskeln, die am Schienbein ansetzen, führt zu einer infrapatellaren Bursitis (der infrapatellare Schleimbeutel wird von diesen drei Sehnen gebildet). Eine begrenzte Schwellung ist bei diesem Entzündungsprozess selten. Die Hauptsymptome dieser Erkrankung sind Schmerzen bei Anstrengung und lokale Schmerzen beim Tasten des unteren Teils des Knies.
In den meisten Fällen bildet sich die akute Bursitis innerhalb von eineinhalb bis zwei Wochen zurück. Manchmal geht der Entzündungsprozess jedoch in ein eitriges Stadium über. Dies ist auf das Vorhandensein eines eiterartigen Organismus zurückzuführen. Wird die ärztliche Behandlung verzögert, breitet sich der Eiter schnell auf das umliegende Gewebe aus, es kommt zu einer teilweisen oder vollständigen Nekrose des Gewebes der entzündeten Kapsel, es bilden sich phlegmatische Herde unter der Haut und zwischen den Muskeln. Das klinische Bild ist in dieser Situation besonders ausgeprägt und schwerwiegend. Die folgenden Symptome sind vorhanden:
Symptome des Fußballenzehs
Zu den Symptomen eines Fußballenzehs können gehören
- Schmerzen im Bereich der entzündeten Kapsel;
- Rötung und Schwellung der Haut über der entzündeten Kapsel;
- Lokalisierte Erhöhung der Hauttemperatur.
In der Anfangsphase treten die Schmerzen nur nach längerem Gehen oder dem Tragen von nicht ergonomischem Schuhwerk über einen längeren Zeitraum auf. In der späteren Phase können die Schmerzen auch in Ruhe auftreten, auch während des Nachtschlafs, was zu Schlaflosigkeit führt. Bei einer Schleimbeutelentzündung am Knöchel werden die Schmerzen besonders stark, wenn der Patient versucht, sich auf die Zehen zu stellen.
Das klinische Erscheinungsbild hängt von der Lage der entzündeten Kapsel ab. Bei der visuellen Untersuchung werden oft nicht nur die Symptome der Bursitis, sondern auch prädisponierende Faktoren in Form einer Fußdeformität festgestellt. Bei einer Schleimbeutelentzündung des ersten Großzehengrundgelenks werden beispielsweise Ballenzehen an der Innenseite des Fußes und Hühneraugen festgestellt, bei denen die Haut einem übermäßigen Druck ausgesetzt ist. In schweren Fällen schleift die erste Zehe über die zweite Zehe, was auf eine schwere Deformität hinweist.
Ursachen
Die Entzündung einer oder mehrerer Synovialkapseln im Fuß wird am häufigsten durch wiederholte Verletzungen der Gelenkkapsel verursacht. Prädisponierende Faktoren erhöhen die Wahrscheinlichkeit, dass die Erkrankung auftritt. Dazu können die folgenden Bedingungen gehören:
- das Vorhandensein einer Fußdeformität – am häufigsten eine valgische Großzehe, ein Fersensporn, ein Plattfuß oder ein Klumpfuß;
- gleichzeitig bestehende erworbene Erkrankungen des Bewegungsapparats (Plantarfasziitis);
- Wiederholte Fußverletzungen, auch im Zusammenhang mit Sport (Weitsprung, Leichtathletik usw.);
- Übergewicht, das die Belastung der Gelenke und des periartikulären Gewebes erhöht;
- Biologische Alterung, die in vielen Geweben dystrophische Prozesse auslöst (Ballenzehen bei Frauen können oft mit dem Beginn der Menopause in Verbindung gebracht werden);
- Ausdünnung des Unterhautfettgewebes, wo sich die Gelenkkapseln unter der Haut befinden;
- Deformierende Arthrose der mittleren und kleinen Gelenke der unteren Gliedmaßen;
- Tragen von Kompressionsschuhen, die sich mechanisch ungünstig auf den Muskel-Skelett-Apparat des Fußes auswirken;
- Pathologie der Wirbelsäule, die die Belastung der Füße erhöht;
- Stoffwechsel- und Autoimmunstörungen im Körper.
- Fersenbein-Sehnensack auf Lateinisch.
- Fersenauftritt schmerzt.
- Bänderentzündung im Sprunggelenk.
- Bänder im Sprunggelenk.
- Aufbau der Ferse.
- Bänderschaden im rechten Sprunggelenk.
- Bänder im Sprunggelenk.
- Fersengelenk.
