In diesen Fällen werden die Knötchen histologisch untersucht, um die Art der Hautläsionen zu ermitteln und ihre Ursache festzustellen.

- Follikuläre Hyperkeratose
- Symptome
- ICD-10
- Ursachen
- Radiologische und klinische Manifestationen der Schinz-Fersenbeinerkrankung
- Behandlungsmöglichkeiten bei Morbus Haglund Schinz bei Kindern
- Komplikationen
- Behandlung
- Änderung des Lebensstils
- Klinische Erscheinungsformen der Haglundschen Deformität
- Spezifität des Verlaufs der Haglundschen Deformität in der Schwangerschaft
- Klumpfuß bei Kindern
- Prognose der Schinz-Krankheit
- Gutartige Hauttumore
- Präkanzeröse Neubildungen (Präkanzerose)
- Welchen Arzt sollte ich aufsuchen?
- Diagnose von Beinausschlag bei Kindern
- Behandlung von Fußausschlag bei einem Kind
- Medikation
- Diagnose eines Hygroms
- Chirurgische Behandlung
Follikuläre Hyperkeratose
Follikuläre Hyperkeratose ist eine Hauterkrankung, die durch das Wachstum von Knötchen aus verhornter Epidermis an den Mündungen der Haarfollikel gekennzeichnet ist. Die Haut an den betroffenen Stellen wird trocken und rau und ist mit zahlreichen rötlichen Knötchen bedeckt, die einer Gänsehaut ähneln. Am häufigsten sind Ellenbogen und Knie, das Gesäß und die Außenseite der Oberschenkel von der Krankheit betroffen. Sie ist nicht krankheitsauslösend, kann aber aufgrund der trockenen Haut zu Unbehagen und Unzufriedenheit mit dem Aussehen führen.
Es gibt zwei Arten der follikulären Hyperkeratose der Haut.
- Typ I wird durch einen Vitamin-A-Mangel verursacht. Er ist gekennzeichnet durch übermäßige Trockenheit der Haut an den Ellenbogen, Knien, den Außenseiten der Gliedmaßen und des Gesäßes sowie durch das Auftreten von stacheligen Knötchen an den Mündungen der Haarfollikel.
- Typ II entwickelt sich bei Vitamin-C-Mangel. Er ist an der dunkleren Farbe der Knötchen zu erkennen, die die Ausgänge der Haarfollikel verstopfen, da sie aus Blut oder Pigment bestehen. Die äußeren Oberschenkel und der Bauchbereich sind am häufigsten betroffen.
Sie kann angeboren oder erworben sein.
Symptome
Das Hauptsymptom der follikulären Hyperkeratose ist Gänsehaut, begleitet von Trockenheit und Rauheit der Haut an den betroffenen Stellen. Die verhornten Knötchen erscheinen als kleiner rötlicher oder gelblicher Ausschlag, der an Armen und Oberschenkeln, Knien, Gesäß und seltener an anderen Körperstellen auftritt. Sie befinden sich an der Basis der Haarfollikel und bilden einen kleinen roten Rand um jedes verhornte Element. Die Knötchen und Plaques sind nicht größer als ein Streichholz und können über viele Jahre auf der betroffenen Haut verbleiben. In einigen Fällen tritt die follikuläre Hyperkeratose im Gesicht oder auf der Kopfhaut auf. Die generalisierte Form ist durch eine ausgedehnte Hautbeteiligung an Rumpf und Extremitäten gekennzeichnet.
Nur ein Arzt kann die Krankheit genau diagnostizieren. Zögern Sie Ihre Konsultation nicht hinaus – rufen Sie an unter +7 (495) 775-73-60
ICD-10
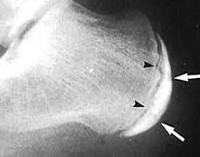

Die Schinz-Krankheit (Osteochondropathie der Fersenspitze, Haglund-Schinz-Krankheit) ist eine Osteopathie der Apophyse (Spitze) des Fersenbeins. Sie wird durch ständige Überbelastung des Fußes (meist beim Sport) und wiederholte, manchmal leichte Traumata der Ferse verursacht. Diese Osteochondropathie entwickelt sich in der Regel bei Mädchen im Alter zwischen 10 und 16 Jahren, bei Jungen ist sie seltener. Es ist nicht ungewöhnlich, dass beide Fersen betroffen sind. Die Krankheit bildet sich spontan zurück, wenn das Kind älter wird. Der Fersenschmerz kann lange anhalten, manchmal bis zum Abschluss des Wachstums des Kindes. Sie tritt häufiger bei Sportlerinnen auf, kann aber auch bei inaktiven Kindern vorkommen. Sie gehört zu den Erkrankungen des Jugendalters und der Kindheit und ist bei Erwachsenen sehr selten.

Ursachen
Die Schinz-Krankheit wird durch eine aseptische Nekrose des Fersenbeins verursacht, die durch eine genetische Veranlagung, Stoffwechselstörungen, neurotrophe Störungen, Infektionen in der Vorgeschichte und häufige Traumata des Fußes entstehen kann. Der auslösende Faktor ist eine hohe mechanische Belastung des Fersenbeinhöckers, der Fußsehnen und der Achillessehne.
Die genetische Veranlagung bestimmt die geringe Anzahl oder den verringerten Durchmesser der Gefäße, die an der Blutversorgung des Fersenbeins beteiligt sind, während Infektionen, Traumata und andere Umstände sich negativ auf die Arterien auswirken. Durch die übermäßige Belastung wird der Gefäßtonus gestört, der knöcherne Bereich wird nicht mehr ausreichend mit Nährstoffen versorgt und es kommt zur aseptischen Nekrose (Zerstörung des Knochens ohne Entzündung oder Infektionserreger).
Radiologische und klinische Manifestationen der Schinz-Fersenbeinerkrankung
Die Schinz’sche Fersenbeinerkrankung hat einen lang anhaltenden Verlauf ohne offensichtliche klinische Anzeichen. Eine allmähliche Unterbrechung der Blutversorgung im Periostbereich des Fersenbeins führt zu einer allmählichen Ausdünnung der Trabekel. Die Brüchigkeit des Knochens nimmt zu und er neigt dazu, isolierte Herde mit erhöhtem Druck zu bilden.
Bei längerer körperlicher Belastung des Fersenbeinhöckers können typische klinische Symptome auftreten:
- Starke Schmerzen im hinteren Teil der Ferse;
- Unfähigkeit, einen Schritt auf der Ferse zu machen;
- Schwellung der Ferse im hinteren Bereich;
- Die Haut ist hyperämisch;
- Die Haut fühlt sich heiß und trocken an;
- In der Anfangsphase kann es zu allgemeinen Störungen, Schwäche, einem leichten Anstieg der Körpertemperatur auf ein subfebriles Niveau kommen.
Es gibt typische radiologische Anzeichen der Schinz-Krankheit, die deutlich sichtbar sind, wenn beide Fersenknochen verglichen werden. Es ist jedoch nicht ungewöhnlich, dass beide unteren Gliedmaßen gleichzeitig betroffen sind. In diesem Fall kann eine MRT- oder CT-Untersuchung zur Differenzialdiagnose angezeigt sein. Н
Röntgenaufnahmen zeigen Herde von Ersatzgewebe in der Dicke des Fersenbeins. Der Rand des Fersenbeins kann klumpig und unregelmäßig sein. Herde mit vollständiger Verdunkelung weisen in den meisten Fällen auf das zweite Stadium des Entzündungsprozesses hin, wenn sich faseriges Exsudat in nekrotischen Hohlräumen ansammelt. Das Vorhandensein frischer Schwielen in Bereichen, in denen sich die Knochenwülste aufgelöst haben, ist eher typisch für das Endstadium des pathologischen Prozesses. In diesem Stadium hat der Patient keine starken Schmerzen mehr beim Gehen.
Behandlungsmöglichkeiten bei Morbus Haglund Schinz bei Kindern
Zur Behandlung des Morbus Schinz werden von der offiziellen Medizin eine Reihe konservativer Methoden eingesetzt. Wenn diese keine eindeutige positive Wirkung zeigen, wird eine Operation durchgeführt. Dabei werden bestimmte Bereiche des Nervus femoralis und des Nervus saphenus durchtrennt. Diese versorgen den Schleimbeutelbereich mit Nerven. Sobald sie durchtrennt sind, geht die Empfindlichkeit vollständig verloren. Das Kind kann dann ohne Schmerzen laufen.
Man sollte sich jedoch bewusst sein, dass ein solcher chirurgischer Eingriff den natürlichen Prozess der Innervation der Weichteile unterbricht. Unter solchen Bedingungen wird die Zerstörung des Knochengewebes viel intensiver sein. Dies führt zu einer vollständigen Verengung der kleinen Blutgefäße, und das Weichteilgewebe leidet unter einem Mangel an Nährstoffen und Sauerstoff. Es kommt zu einer Atrophie der Knochenhaut des Schienbeins.
Die Schinz-Fersenerkrankung kann im akuten Stadium nur konservativ behandelt werden. Es gibt keine Medikamente, die vor einem Wiederauftreten der aseptischen Knochennekrose schützen. Verordnete Medikamente und Physiotherapie können das Abklingen der Entzündungsreaktion beschleunigen und die Regeneration des Gewebes einleiten. Die medikamentöse Therapie kann den Verlauf der Schinz-Krankheit bei Kindern auf 12-14 Tage verkürzen. Nach der ersten größeren Belastung der Ferse können jedoch alle Symptome zurückkehren, da der aseptische Entzündungsprozess durch jede traumatische Belastung ausgelöst werden kann.
Für eine erfolgreiche Behandlung der Haglund-Schinz-Krankheit und die langfristige Verhinderung eines erneuten Auftretens müssen alle pathogenetischen Faktoren beseitigt werden. Es ist wichtig, die Ursache dieser Pathologie zu ermitteln und, wenn möglich, auszuschließen. Anschließend sollte eine Rehabilitationstherapie durchgeführt werden, um die Mikrozirkulation im Bereich der Fersenknolle wirksam wiederherzustellen.
Kinder mit Morbus Schinz sollten von einem orthopädischen Chirurgen behandelt werden. In der Anfangsphase der Behandlung können spezielle Geleinlagen unter der Ferse eingesetzt werden. Dies sorgt für mehr Komfort beim Gehen. Mit einer richtig entwickelten individuellen Behandlung verbessert sich das Wohlbefinden des Patienten jedoch schnell. Ein zuverlässiger Schutz vor einem erneuten Auftreten der Krankheit ist gegeben.
Komplikationen
Komplikationen der Osgood-Schlatter-Krankheit sind selten. Es kann zu chronischen Schmerzen oder lokalen Schwellungen kommen, die mit kalten Umschlägen und NSAIDs gut behandelt werden können. Häufig kann auch nach Abklingen der Symptome ein Knötchen am Unterschenkel an der Stelle der Schwellung zurückbleiben. Dieser Knötchen kann bis zu einem gewissen Grad ein Leben lang bestehen bleiben, beeinträchtigt aber in der Regel nicht die Funktion des Knies.
Die Anamnese ist für die Diagnose wichtig, und der Arzt benötigt die folgenden Informationen:
- Eine detaillierte Beschreibung der Symptome des Kindes
- Zusammenhang zwischen den Symptomen und der körperlichen Aktivität
- Informationen über frühere medizinische Probleme (insbesondere frühere Verletzungen)
- Informationen über medizinische Probleme in der Familie
- Alle Medikamente oder Nahrungsergänzungsmittel, die das Kind einnimmt.
Zur Diagnose der Osgood-Schlatter-Krankheit untersucht der Arzt das Kniegelenk des Kindes, um festzustellen, ob es geschwollen, schmerzhaft und gerötet ist. Außerdem wird das Ausmaß der Bewegung in Knie und Hüfte beurteilt. Die häufigste instrumentelle Diagnosemethode ist eine Röntgenaufnahme des Kniegelenks und des Schienbeins, um den Ansatzbereich der Patellasehne am Schienbein sichtbar zu machen.
Behandlung
In der Regel ist die Osgood-Schlatter-Krankheit selbstbehandelnd und die Symptome klingen ab, sobald das Knochenwachstum abgeschlossen ist. Wenn die Symptome schwerwiegend sind, umfasst die Behandlung Medikamente, Physiotherapie und physikalische Therapie.
Bei der medikamentösen Behandlung werden Schmerzmittel wie Acetaminophen (Tylenol usw.) oder Ibuprofen verschrieben. Physiotherapie kann Entzündungen, Schwellungen und Schmerzen lindern.
Der Therapeut sollte Übungen anwenden, die den Quadrizeps und die Sehnenmuskulatur dehnen, wodurch die Belastung auf den Ansatzbereich der Patellasehne am Schienbein verringert wird. Übungen zur Stärkung der Hüfte tragen ebenfalls zur Stabilisierung des Kniegelenks bei.
Änderung des Lebensstils
- Entlastung des Gelenks und Einschränkung von Aktivitäten, die die Symptome verschlimmern (z. B. Knien, Springen, Laufen).
- Kälteanwendung an der betroffenen Stelle.
- Nutzung des Patellofemoralgelenks beim Sport.
- Ersetzen von Sportarten, die mit Springen und Laufen verbunden sind, durch Aktivitäten wie Radfahren oder Schwimmen, solange es dauert, bis die Symptome abklingen.
Die Verwendung des Materials ist mit einem aktiven Hyperlink auf die permanente Artikelseite gestattet.
Klinische Erscheinungsformen der Haglundschen Deformität
Zu Beginn werden die Symptome der Haglund-Deformität häufig mit einer großen Hornhaut verwechselt. Der Blinddarm ist relativ weich, aber mit der Zeit wird er dichter und die Masse entzündet sich.
Zu Beginn der Entzündung klagt der Patient über weitere Symptome der Haglund’schen Deformität:
- Rötung und Schwellung;
- Blasenbildung an der betroffenen Stelle;
- Unbehagen und Schmerzen beim Ausziehen oder Anziehen von Schuhen;
- Schmerzen beim Gehen, manchmal auch im Ruhezustand;
- Schmerzen beim Berühren der Wucherung.
Röntgenbilder zeigen spitze ‚hohe Fersenbeine‘ mit spitzen Zacken.
In den meisten Fällen wird die Haglund-Deformität von den Patienten als kosmetischer Defekt wahrgenommen, ohne dass starke Schmerzen auftreten. Es sind das Schmerzsyndrom, die Symptome einer ausgeprägten Entzündung und die Schwierigkeiten bei der Anpassung von Schuhen, die den Patienten veranlassen, einen Spezialisten aufzusuchen. In fortgeschrittenen Fällen kann eine übermäßige und anhaltende Kompression des Knochenwachstums zu einem Riss der Achillessehne führen, auch ohne offensichtlichen physischen Druck.
Spezifität des Verlaufs der Haglundschen Deformität in der Schwangerschaft
Die Wahrscheinlichkeit, dass sich die Haglund-Deformität während der Schwangerschaft entwickelt oder verschlimmert, steigt mit dem zunehmenden Gewicht der Frau und der stärkeren Belastung ihrer Beine. Die Deformität selbst ist nicht gefährlich für die Schwangerschaft oder das ungeborene Kind, aber ihre schmerzhaften Erscheinungsformen verschlechtern den psychisch-emotionalen Zustand der Frau erheblich.
Um eine Verschlimmerung der Haglund-Deformität während der Schwangerschaft zu vermeiden, empfiehlt es sich, nur bequeme Schuhe zu tragen, eine übermäßige Gewichtszunahme zu vermeiden und orthopädische Hilfsmittel zu verwenden, um die Belastung der Füße zu verringern. Bei unangenehmen Symptomen wird eine konservative Behandlung empfohlen. Eine pharmakologische Behandlung ist in schweren Fällen angezeigt und muss das Schwangerschaftsalter berücksichtigen.
Klumpfuß bei Kindern
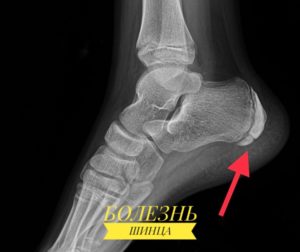
Tritt bei Mädchen am häufigsten im Alter von 7-8 Jahren auf, bei Jungen seltener im Alter von 9-11 Jahren. Bei Erwachsenen ist er sehr selten. Die Krankheit geht mit einer allmählichen Zerstörung des Fersenbeins einher, die von Schmerzen begleitet wird.
Eine unzureichende Behandlung kann zu Lahmheit führen. Beide oder eine Gliedmaße können von dem pathologischen Prozess betroffen sein. Das Fersenbein ist der größte Knochen des Fußes und trägt einen Großteil der Last beim Laufen, Gehen und Springen. An der hinteren Oberfläche des Knochens, die von der Schinz-Krankheit betroffen ist, befindet sich ein vorstehendes Tuberkel des Fersenbeins. Die Ursache für diese Erkrankung ist noch nicht geklärt. Es gibt jedoch einige Faktoren, die zu diesem Zustand beitragen können:
- Übergewicht;
- Häufiges Trauma des Sprunggelenks;
- Klumpfuß;
- schlecht sitzendes Schuhwerk;
- Schlechte Blutzirkulation.
Prognose der Schinz-Krankheit
Günstig – die Symptome klingen innerhalb von 1,5 bis 2 Jahren ab. Manchmal können die Schmerzen so lange anhalten, wie der Fuß wächst, aber mit einer geeigneten Behandlung erholt sich der Patient schließlich.
Sie umfasst die Beseitigung übermäßiger Belastungen, ein durchdachtes Trainingsregime bei sportlichen Aktivitäten.
Das Medizinische Zentrum Vlasov Ltd. wendet einen Komplex spezialisierter Verfahren an, die ein dauerhaftes und schnelles Ergebnis bei der Linderung der Hauptbeschwerden dieser Pathologie haben.
Gutartige Hauttumore
Bei gutartigen Tumoren ist die Differenzierungsfähigkeit der Zellen in der Regel nicht beeinträchtigt. Das heißt, sie behalten ihre ursprünglichen Funktionen und sind strukturell den normalen Zellen ähnlich. Sie wachsen auch langsam und können auf benachbartes Gewebe drücken, dringen aber nie in dieses ein.
Arten von gutartigen Hauttumoren:
- Ein Myxom ist ein Tumor der Talgdrüse, der durch eine Verstopfung der Drüse entstanden ist. Es tritt meist dort auf, wo sich die meisten Talgdrüsen befinden: am Hals, am Rücken, am Kopf, in der Leistengegend.
- Ein Hämangiom ist ein Gefäßtumor, der sich aus Blutgefäßzellen entwickelt. Seine Farbe reicht von rot bis blau-schwarz.
- Papillome und Warzen. Eine Wucherung in Form eines kleinen Knötchens oder einer Warze. Verursacht durch das humane Papillomavirus (HPV). Tritt in der Regel vor dem Hintergrund von Stress, geschwächter Immunität und vegetativen Störungen auf. Sie treten häufig in der Achselhöhle oder in der Leistengegend auf. Papillome sind auch die häufigsten Hauttumore an den Augenlidern.
- Lymphangiome sind Tumore aus den Wänden der Lymphgefäße, die sich bereits im Mutterleib bilden. Sie erscheinen als kleine Massen mit einer klumpigen Oberfläche und sind blau oder rötlich-braun gefärbt.
- Ein Lipom ist ein Tumor der Fettschicht (‚Fetttumor‘). Er befindet sich in der Unterhaut, am häufigsten im oberen Rücken, am Schulterrand und an der Außenseite der Oberschenkel. Der Tumor ist schmerzlos, weich und beweglich.
- Fibroadenom – ist eine Neubildung des Bindegewebes. Es tritt am häufigsten bei jungen Frauen und Frauen mittleren Alters auf. Es sieht aus wie eine neue Wucherung auf der Haut in Form einer Kugel, die über die Hautoberfläche hinausragt.
- Ein Neurofibrom ist ein Tumor, der von Nervenscheidezellen ausgeht. Er sieht aus wie ein dichtes Knötchen von 0,1-2,3 cm Größe.
Eine andere Gruppe von Tumoren sind die Muttermale (Naevi). Diese können braun, rot, schwarz, violett usw. sein. In den meisten Fällen handelt es sich bei einem Nävus um eine angeborene Fehlbildung der Haut. Nävi können aber auch im Laufe des Lebens auftreten, meist wenn sie dem Sonnenlicht ausgesetzt sind. Nävi sind nicht anfällig für eine bösartige Umwandlung, aber in einigen Fällen kann dies als Folge einer Beschädigung oder eines Traumas der Haut auf dem Nävus auftreten.
Präkanzeröse Neubildungen (Präkanzerose)
Präkanzerosen sind Tumoren, die aus angeborenen oder aktuellen Gründen eine Tendenz zur Krebsentstehung entwickelt haben. Es handelt sich in der Regel um chronische Erkrankungen, die bei einer Person über einen langen Zeitraum hinweg auftreten.
Präkanzerosen sind also gefährliche Tumoren der Haut, die zur Entwicklung von Krebserkrankungen führen können. Dazu gehören:
- Senile Keratosen sind Keratosen, bei denen trockene Krusten und Schuppen auf der Haut älterer Menschen auftreten. Wenn sie sich ablösen, können sie leicht bluten.
- Xeroderma pigmentosa ist eine erbliche Neubildung, die sich aufgrund einer erhöhten Empfindlichkeit der Haut gegenüber ultraviolettem Licht entwickelt. Sie ist selten und äußert sich in Form von pigmentierten Flecken, die zu papillärer Hyperplasie werden.
- Die kutane Keratose ist ein kegelförmiger Tumor, der einem Horn ähnelt. Sie tritt an exponierten Stellen des Körpers auf, die regelmäßig gerieben oder gequetscht werden. Sie tritt häufig bei älteren Menschen auf.
- Die Bowen-Krankheit ist ein intraepitheliales Neoplasma. Unbehandelt kann es sich zu invasivem Hautkrebs entwickeln. Im Frühstadium zeigt sich der Morbus Bowen als kleiner rötlich-brauner Fleck von 2-50 mm Größe mit einer schuppigen Oberfläche und erhabenen, gezackten Rändern. Wenn die Schuppen entfernt werden, bleibt eine feuchte, aber nicht blutende Oberfläche zurück.
Welchen Arzt sollte ich aufsuchen?
Ein Ausschlag an den Füßen eines Kindes ist nicht das einzige Symptom, das bei Hautkrankheiten auftritt. Das Kind juckt, sein Allgemeinzustand verschlechtert sich, der Appetit nimmt ab und der Schlaf ist gestört. Auch wenn Ihr Kind kein Fieber hat, sollten Sie Ihren Hausarzt aufsuchen.

Es kann notwendig sein, einen Kinderarzt für Infektionskrankheiten, einen Allergologen oder einen Dermatologen zu konsultieren, um die Ursache des Ausschlags zu ermitteln.
Diagnose von Beinausschlag bei Kindern
Die Differentialdiagnose des Ausschlags erfordert eine Anamnese und Untersuchung.

Besteht der Verdacht auf eine Allergie, werden spezielle Tests durchgeführt. Bei Hautkrankheiten ist eine Untersuchung durch einen Dermatologen ausreichend. Falls erforderlich, wird der Ausschlag ausgeschabt. Kann die Ursache des Ausschlags nicht festgestellt werden, wird in schweren Fällen der Liquor untersucht, um eine Hirnhautentzündung auszuschließen.
Behandlung von Fußausschlag bei einem Kind
Die Faustregel für die Behandlung von Hautkrankheiten bei Säuglingen und einjährigen Kindern lautet: Hygiene. Vermeiden Sie den Kontakt zwischen dem Kind und dem Allergen. Halten Sie eine angenehme Temperatur und Luftfeuchtigkeit im Raum. Kleidung und Unterwäsche sollten nur aus Baumwollstoffen bestehen. Waschen Sie sie mit speziellem Puder oder Babyseife.
Verwenden Sie antiallergene Kosmetika für die Hautpflege. Das Baby sollte häufig gebadet werden. Vermeiden Sie bei Misch- oder Säuglingsnahrung allergieauslösende Nahrungsmittel.
Medikation
Die Behandlung wird je nach Diagnose vom Arzt verschrieben, einschließlich antiviraler Mittel, Antimykotika und Antibiotika.

- Antiallergische Medikamente sind angezeigt, um Schwellungen zu lindern und den Juckreiz zu reduzieren – dazu gehören Suprastin, Diazolin, Zirtek.
- Antiseptika wie Chlorhexidin, Miramistin, Betadin können zur Behandlung des Ausschlags eingesetzt werden.
- Topische Mittel wie Bepanten und Fenistil-Gel können bei Kleinkindern eingesetzt werden, um Entzündungen und Juckreiz zu lindern und eine schnelle Heilung der Haut zu erreichen.
- Ältere Kinder können mit äußerlichen Kortikosteroid-Salben und -Cremes wie Prednisolon und Kenalog behandelt werden.
- In schweren Fällen werden Immunstimulanzien, Vitaminkomplexe und örtliche Schlamm- und Radonbäder verschrieben.
Jede Krankheit hat ihr eigenes Rezept, das nur von einem Arzt ausgestellt werden kann. Die Behandlung beginnt, sobald die Ursache des Ausschlags beseitigt ist. Um den Ausschlag loszuwerden, reicht es aus, eine geeignete Pflege für das Kind zu organisieren. Lebensmittelallergien erfordern eine spezielle Diät, und Scharlach sollte nur stationär behandelt werden.
Diagnose eines Hygroms
Ein Hygrom kann von einem Orthopäden oder Chirurgen diagnostiziert werden, wobei die Diagnose durch Abtasten erfolgt. Bei der Untersuchung zeigt sich ein kleines, rundes Knötchen von 1-5 cm Durchmesser mit glatter Oberfläche und weicher Elastizität bei Berührung. Falls erforderlich, wird der Arzt zusätzliche instrumentelle Untersuchungsmethoden wie eine Röntgenaufnahme der Gelenke empfehlen.

- Im Rahmen der konservativen Behandlung wird zu therapeutischen oder diagnostischen Zwecken eine Punktion des Hirgroms durchgeführt. Mit einer Punktionsnadel wird das Knötchen punktiert und sein Inhalt abgelassen. Anschließend werden Sklerosierungsmittel in den gereinigten Defekt injiziert und ein Druckverband angelegt.
- Die Gliedmaße wird 7-8 Tage lang mit einer orthopädischen Schiene oder einem Gipsverband ruhiggestellt, um die Bewegung der Sehne (oder des beschädigten Gelenks) zu verhindern, was die Produktion von Gelenkflüssigkeit reduziert. Ein wesentlicher Nachteil dieser Behandlungsmethode ist die hohe Rückfallquote.
- Gegebenenfalls werden Physiotherapie (UV-Licht) oder Paraffinkompressen verordnet.
Chirurgische Behandlung
- Exzision des Hirgroms – diese Methode gilt als wirksame Methode zur Behandlung des Hirgroms. Sie besteht im Wesentlichen in der vollständigen Entfernung der verdickten Kapsel, die nicht im veränderten Gewebe durchgeführt wird, sondern eng mit dem subkutanen Fett des Stumpfes vernäht wird. Die Methode hat den Vorteil, dass die Rezidivrate im Vergleich zu anderen Verfahren deutlich geringer ist.
- Bei der Laserentfernung eines Hämatoms am Fuß wird der Tumor mit einem Laser so lange erhitzt, bis er vollständig zerstört ist, wobei benachbarte Gewebe nicht betroffen sind. Dies verkürzt die Heilungszeit und hat den großen Vorteil, dass keine Narben zurückbleiben.
Indikationen für eine Entfernung sind schnelles Wachstum, erhebliche Tumorgröße, kosmetischer Defekt, Entwicklung von Komplikationen (Abszess, Entzündung, Schwellung, Rötung oder starke Schmerzen). Bei der chirurgischen Entfernung eines Knötchens werden alle Eingriffe unter örtlicher Betäubung durchgeführt, wodurch Schmerzempfindungen ausgeschlossen werden.
Lesen Sie mehr:- Fersenbein menschliche Anatomie Foto und Beschreibung.
- Schuhe für Valgusdeformitäten bei Kindern.
- Zehenbewegung bei Kindern.
- Wie heißt der Knöchelknochen?.
- Schuhwerk für Klumpfuß bei Kindern.
- Flache Valgusdeformität bei Kindern.
- Helfen orthopädische Schuhe Kindern?.
- Orthesen für Valgus bei Kindern.
