Ständige Müdigkeit oder Schwäche;
Blässe der Haut;
schneller Herzschlag;
Verlust von Appetit und Gewicht;
Verwirrung und Gedächtnisverlust;
Wundsein von Mund und Zunge.

- Arten von Sprüngen
- Rippensprünge:
- Rippensprünge:
- Rittberger und Axel
- Wie man den Salchow unterscheidet
- Erlernen der Hochsprungtechnik ‚Overstep
- Fesbury-Flop-Hochsprungtechnik
- Ein-Schritt-Training.
- Simulation eines gleichzeitigen Ein-Schritt-Gehens an Ort und Stelle
- Simulation eines Einzelschrittes in der Bewegung
- Lernen, mit einem Doppelschritt gleichzeitig zu gehen
- Plazenta-Insuffizienz
- Rauchen
- Veränderungen der fötalen Aktivität
- Feststellung des Zustands des Fötus
- Auskultation (Abhören)
- Ultraschall- und Doppler-Untersuchung
- Kardiotokographie (CTG)
- Wenn sich der Fötus zu bewegen beginnt
- Wie sich die Lage des Fötus in den verschiedenen Schwangerschaftsstadien verändert
- Schwangerschaftskalender nach Wochen. Schwangerschaftswochen: Was passiert mit Ihrem zukünftigen Baby?
- Erstes Trimester (1. Tag der letzten Regelblutung – 13 Wochen)
- Checkliste für Laboruntersuchungen und Ultraschall in der Schwangerschaft
- Symptome einer Panikattacke
- Diagnose der Hypovitaminose
- Wie kann man den Vitaminhaushalt wiederherstellen?
Arten von Sprüngen
Es gibt 6 Arten von Sprüngen beim Eiskunstlauf:
Rippensprünge:
Rippensprünge:
Wie unterscheidet man nun zwischen diesen Sprüngen, denn es scheint, dass die Athleten immer auf die gleiche Weise springen. In Wirklichkeit sieht es nur auf den ersten Blick kompliziert aus, die folgenden Informationen werden Ihnen einige Geheimnisse verraten.
Die Sprünge unterscheiden sich unter anderem darin. der Art und Weise, wie sie ausgeführt werden.Tatsächlich ist es wichtiger, darauf zu achten, wie ein Läufer oder eine Läuferin bei einem bestimmten Sprung springt.
Rittberger und Axel
Für den Gelegenheits-Skater gibt es nur zwei Sprünge, die leicht zu merken sind – der Axel und der Rittberger.
Der Rittberger-Sprung wird rückwärts ausgeführt, und das Wichtigste dabei ist, dass der Läufer rückwärts läuft und die Beine gekreuzt hält.


Der Axel hingegen wird mit dem Gesicht nach vorne ausgeführt (Video einer Schülerin unserer Schule):

Dies ist der einfachste Unterschied der Sprünge für eine Person, die nicht viel Ahnung vom Eiskunstlauf hat. Die übrigen Sprünge sind dagegen etwas komplizierter, aber auch hier kann man es herausfinden, wenn man sich ein wenig mit den Feinheiten beschäftigt.
Wie man den Salchow unterscheidet
Ein paar Worte zum Sprung: Der Salchow ist ein Sprung, bei dem der Läufer einen Rückwärtssprung auf der Innenkante ausführt. Für jemanden, der den Sport einfach nur genießt, sagt das natürlich nichts aus, aber wie kann man den Unterschied erkennen?
Wenn du einen Eiskunstläufer gesehen hast, der etwas Ähnliches wie im Video unten macht, dann ist das ein Salchow.
Erlernen der Hochsprungtechnik ‚Overstep
Es ist ratsam, den Überschritt in Kombination mit dem Absprung zu lernen. Achten Sie auf den Rhythmus der Beschleunigung und stellen Sie sicher, dass die Beschleunigung allmählich erfolgt. Wird der Absprung mit einer langsameren Beschleunigung ausgeführt, ist seine Wirksamkeit deutlich geringer und führt zu vielen Fehlern in den späteren Phasen des Sprungs. Der Schüler wird aufgefordert, den Rhythmus der letzten Schritte zu beschleunigen und einen weiten Schritt mit dem Fuß auf der Ferse auszuführen. In den ersten Phasen endet der Anlauf mit der Ausführung der letzten Schritte entweder mit einem einfachen Absprung, ohne die Latte zu überqueren, oder mit einem Sprung auf oder über niedrige Gegenstände. Da die Geradlinigkeit des Anlaufs eine der wichtigsten Voraussetzungen für den Erfolg des Sprungs ist, sollte sie durch geradlinige Markierungen auf dem Boden oder der Unterlage beibehalten werden. Es ist auch ratsam, den Platz für die letzten drei Schritte des Anlaufs zu markieren, was den Übergang zum Absprung erleichtert.
Zum Erlernen des Abstoßes werden zahlreiche spezielle und simulierte Übungen eingesetzt:
- Ferse auf den ganzen Fuß;
- Freier Beinschwung mit Hand auf der Stütze;
- Kombination aus Fußheben mit Widerstand und freiem Beinfegen;
- Stoßen mit einem Rückwärtsschwung, gefolgt von einem Rückwärtsschwung der Arme;
- Ähnliches gilt für das Greifen mit Armen, Kopf und Beinen zu verschiedenen Gegenständen;
- Springen über die Stange (Gummiband) zu Beginn durch Hochziehen und Beugen des schiebenden Beins.
Lehren Sie das Überwinden der Stange in der folgenden Reihenfolge.
- Lehren, wie man den Ausfallschritt und das Schubbein des Sportlers über ein Hindernis trägt. Dazu stellt man sich seitlich an eine niedrige Stange oder ein Widerstandsband (30-40 cm), hebt das Ausfallbein an, stellt es hinter das Hindernis, hebt und bewegt das Schubbein.
- Dasselbe gilt für die Kombination aus ungestützter Phase und Armschwung.
- Das Gleiche, aber mit einem mehrstufigen Ansatz.
- Üben Sie das Überwinden der Stange durch Abstoßen mit einem kurzen Anlauf (markieren Sie den Ort des Abstoßens mit einem Kreis, der 20-30 cm von der Stange entfernt ist).
- Trainieren Sie die korrekte Bewegung der Beine beim Abstoßen und Schieben. Zeichnen Sie zusätzlich zum Absprungkreis einen Landekreis. Beim Absprung mit kurzem Abstoß versuchen Sie, das Schwungbein über die Stange zu strecken und mit einer Einwärtsdrehung von Fuß und Knie abzusenken. Gleichzeitig das Abstoßbein kräftig hochziehen und anheben.
- Trainieren Sie eine korrekte Rumpf- und Schulterhaltung während des Sprungs. Richten Sie den Oberkörper auf und schwingen Sie die Arme beim Absprung in den Ellbogen, beugen Sie den Oberkörper beim Absprung nach vorne und drücken Sie die Arme nach unten.
Fesbury-Flop-Hochsprungtechnik
Der Vorteil dieser Technik ist die bessere Nutzung der horizontalen Geschwindigkeit beim Absprung und die effizientere Nutzung der beim Sprung über die Latte gewonnenen Höhe (Abbildung 22).

Abbildung 22: Der Fosbury-Hochsprung
Der Schritt beginnt in einer geraden Linie und folgt dann einem Bogen von 3 oder 5 Schritten in einem Winkel von 35-38° zur Latte. Ein 3-Schritt-Bogen ist für einen langsameren Hochlauf und ein 5-Schritt-Bogen für einen schnelleren Hochlauf geeignet. In der Regel beträgt die Länge des Anlaufs zwischen 9 und 11 Laufschritten.
Während des Abstiegs ist es notwendig, dem Körper die maximale Fluggeschwindigkeit zu geben, den optimalen Flugwinkel zu erzeugen und eine optimale Position für einen effektiven Übergang zum Brett zu gewährleisten. Der Absprung wird mit dem weiter von der Stange entfernten Bein ausgeführt, und der Springer führt eine aktive, gleichzeitige Bewegung mit beiden Händen und dem im Knie gebeugten Schwungbein aus.
Die Fußstellung des Abstoßes wird mit einer weiten Laufbewegung auf allen Füßen gleichzeitig ausgeführt (Abb. 23).
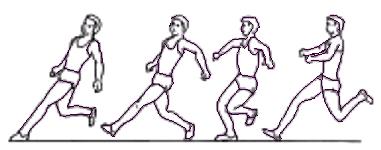
Abb. 23: Fußstellung beim Fosbury-Hochsprung.
Je geringer der Druck auf den ‚Heel Kick‘ ist, desto schneller kann der Absprung ausgeführt werden (siehe Abb. 24).
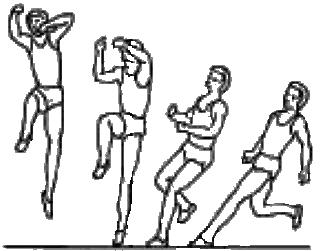
Abb. 24: Absprungphase beim Fosbury-Hochsprung
Der Absprung über die Latte erfolgt nach dem Absprung des Körpers mit dem Rücken zur Latte, die Arme am Körper entlang gestreckt. Der Ausführende geht mit möglichst weit abgesenkten Beinen in die Hocke und legt Kopf und Schultern hinter die Stange (Abb. 25).
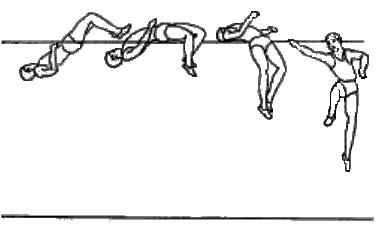
Abb. 25: Hochsprung über die Stange im ‚Fosbury‘.
Der Springer muss dann das Becken nach oben drücken und den Kopf und die Schultern hinter die Stange senken. Der Kopf sollte so gehalten werden, dass das Kinn nach innen zeigt. Der Springer sollte dann auf dem oberen Rücken landen und über den Kopf nach hinten rollen (Foto 26).
Ein-Schritt-Training.
Der Einschritt gehört zu den Laufbewegungen, mit denen man sich mit hohen Geschwindigkeiten bewegen kann – bis zu 8 m/s. Wenn die Bedingungen geeignet sind, sollten Sie auf ebenem Boden trainieren, andernfalls auf leicht abschüssigem Gelände. Das Erlernen dieses Sprungs beginnt mit einer Geschichte, einer Demonstration und einer Erklärung. Es ist auch ratsam, die Bewegung ohne Stangen zu simulieren.
Die folgenden Übungen sollten in dieser Phase durchgeführt werden:
Simulation eines gleichzeitigen Ein-Schritt-Gehens an Ort und Stelle
In der p.p. – Skifahrer-Haltung.
1 – Ziehen Sie das Bein nach hinten, ohne es vom Boden wegzuziehen, bis es vollständig gestreckt ist, führen Sie einen Schwung aus, während Sie den Körper aufrichten und die Arme nach vorne strecken;
2 – Beugen Sie sich aktiv und strecken Sie die Arme nach hinten.
Simulation eines Einzelschrittes in der Bewegung
I.p. – Skifahrer-Pose.
1 – Einen großen Schritt nach vorne machen, den Fuß auf die Ferse setzen und die Arme nach vorne und oben strecken. Diese Position 1 Sekunde lang halten (Rolle);
2 – Bringen Sie das Schwungbein zum Standbein, lehnen Sie sich dabei stark nach vorne und nehmen Sie die Schultern zurück – dies ist eine Zwei-Ski-Rolle.
Eine schnelle Streckung der Arme und ein Ausfallschritt der Beine erhöhen die Schubkraft des Standbeins. Dem geht eine kurze und schnelle Kniebeuge voraus.
Bei dieser Bewegung machen die Schüler die folgenden Fehler:
– Vorzeitiges Abstoßen mit den Armen;
– Beginn des Zyklus mit einem Schritt auf demselben Fuß.
Lernen, mit einem Doppelschritt gleichzeitig zu gehen
Sie ist nicht so schnell wie die Ein-Schritt-Methode und wird daher nur selten von erfahrenen Skifahrern verwendet. Sie ist bei Skianfängern sehr beliebt, vor allem bei Touren und Wanderungen. Beim Erklären und Vorführen sollten die Schüler auf folgende Details des Sprungs achten:
– Eine abrupte Aufrichtung des Oberkörpers ist nicht erlaubt, da dies die Länge des Gleitens verkürzt;
– Die Stöcke sollten in einer weichen, entspannten Schwungbewegung nach vorne gebracht werden, gefolgt von einem kräftigen Aufsetzen im Schnee;
– Die Stöcke sollten nach dem Abstoß nicht wieder hochgeworfen werden. Um diesen Sprung gut zu erlernen, sollten Sie zunächst alle Komponenten des Sprungs beherrschen und auch überprüfen, wie Sie das Gehen und das Gehen im Gleichschritt beherrschen.
Sie können die folgende Übung machen:
P. – Skier’s Pose.
1 – stoßen Sie sich mit dem Fuß ab, bringen Sie das Schwungbein nach vorne und stellen Sie es auf die Ferse;
2 – Schwingen Sie das Bein, strecken Sie das Knie nach vorne, strecken Sie das Knie und legen Sie es auf die Ferse. Die Arme gleichmäßig schwingend nach vorne strecken;
3 – den Körper abrupt nach vorne beugen, das Schwungbein auf das Standbein bringen und die Arme zurückziehen;
4 – hP.
Der häufigste Fehler bei dieser Bewegung sind kurze ‚Laufschritte‘. Dieser Fehler kann korrigiert werden, indem man sich auf einer Bahn bewegt, die mit Markierungen für Tritte im Abstand der Gleitschritte versehen ist.
Die Schüler machen manchmal auch andere Fehler:
– Unvollständiges Abstoßen mit den Händen ‚an die Hüfte‘. Hier sollten sie sofort die Hände hinter den Rücken legen und die Arme miteinander verbinden;
– Übermäßige Beugung des Oberkörpers beim Abstoßen mit den Händen (unter die Horizontale);
– Beugung der Beine beim Abstoßen mit den Stöcken.
Der Lehrer oder Trainer sollte besonders auf die richtige Zeiteinteilung achten, um die Ziele zu erreichen, und dabei die individuellen Fähigkeiten, das Alter, das Geschlecht und das Lernniveau jedes Kindes berücksichtigen. Im Skiunterricht der Grundschule ist es sinnvoll, am Ende der Stunde Zeit für Basketball oder andere Sport- und Bewegungsspiele einzuplanen, da diese Spiele eine emotionale Dimension in den Unterricht einbringen und zur allgemeinen Fitness beitragen.
Plazenta-Insuffizienz

Der Fötus braucht für seine Entwicklung sowohl Sauerstoff als auch Nährstoffe, die von der Plazenta geliefert werden. Wenn diese beiden lebenswichtigen Elemente dem Körper nicht in ausreichender Menge zugeführt werden, kommt das Wachstum des Fötus zum Stillstand.
Eine Plazentainsuffizienz liegt vor, wenn die Plazenta nicht vollständig entwickelt ist oder sich abgelöst hat. Die Erkrankung ist zwar selten, birgt aber ernste Risiken für das Baby, wie Geburtsfehler und ein niedriges Geburtsgewicht.
Es gibt keine offensichtlichen Symptome einer Plazentainsuffizienz in der Schwangerschaft, abgesehen von einer verminderten oder anfänglich geringen Bewegung des Babys.
Es gibt inzwischen viele mobile Apps, die werdenden Müttern helfen, darunter einige, die den Zustand des Babys anhand der Anzahl Ihrer Bewegungen einschätzen. Sie sollten wissen, dass einer Studie zufolge (veröffentlicht in Women Birth) nicht alle Apps korrekt funktionieren. Vergewissern Sie sich also zunächst, dass Ihre App die Empfehlungen für die Zählung der Kindsbewegungen befolgt – wir schreiben weiter unten darüber.
Rauchen
Vom Rauchen während der Schwangerschaft wird dringend abgeraten. Frauen, die während der Schwangerschaft rauchen, haben ein höheres Risiko für Totgeburten, niedriges Geburtsgewicht und Geburtsfehler. Vielleicht haben Sie schon von diesen Risiken gehört, aber Sie wussten nicht, dass Rauchen auch zu einer verminderten Bewegung des Fötus führt.
Wenn Sie eine Zigarette rauchen, nehmen die Bewegungen des Fötus in der nächsten Stunde ab, sowohl was die Stärke als auch die Menge betrifft. Dies ist auf den erhöhten Kohlenmonoxid- und Nikotingehalt zurückzuführen, der die Sauerstoffmenge im Blut verringert. Das Baby erhält weniger Sauerstoff, was damit vergleichbar ist, dass seine Nase und sein Mund teilweise zugedeckt sind.
In den ersten Minuten der Hypoxie kann der Fötus beginnen, sich mehr zu bewegen – das ist unser natürlicher Reflex – und dann sagt ihm das Gehirn, dass er still sein und weniger Sauerstoff verbrauchen soll. Der verringerte Sauerstoffgehalt beeinträchtigt die Entwicklung und die Beweglichkeit des Fötus. Wenn Sie regelmäßig rauchen, summieren sich die schädlichen Auswirkungen und führen zu verschiedenen Anomalien. Es lohnt sich nicht, auch nur in geringem Maße zu rauchen.
Veränderungen der fötalen Aktivität
Veränderungen der fötalen Aktivität können durch äußere Einflüsse verursacht werden. Wenn eine schwangere Frau beispielsweise lange auf dem Rücken liegt, drückt die vergrößerte Gebärmutter ein großes Gefäß – die untere Hohlvene – zusammen und die Blutzufuhr zum Fötus wird unterbrochen, was sofort seine schnelle Reaktion – aktive Bewegungen – auslöst. Die gleichen Veränderungen in der Aktivität des Babys können auch in jeder anderen unbequemen Position der Mutter auftreten – wenn sie sich nach vorne lehnt, ihren Bauch umklammert, mit dem Bein über dem Bein sitzt, zwingt das Baby die Mutter durch seine Aktivität, ihre Haltung zu verändern. Ähnlich verhält es sich, wenn das Baby selbst auf die Schlingen der Nabelschnur drückt oder quetscht und so den Blutfluss durch die Nabelschnur behindert. Es beginnt dann, sich aktiver zu bewegen, verändert seine Position und entlastet die Nabelschnur. In einigen Fällen können die verstärkten oder verminderten Bewegungen des Fötus jedoch ein Zeichen für eine schwerwiegende Anomalie sein.
Wenn sich das Baby nach der 28. Schwangerschaftswoche 3-4 Stunden lang nicht meldet, schläft es möglicherweise nur. In diesem Fall sollte die werdende Mutter etwas Süßes essen und sich eine halbe Stunde lang auf die linke Seite legen. Wenn diese einfachen Handgriffe nicht funktionieren, lohnt es sich, sie nach 2-3 Stunden noch einmal zu wiederholen. Wenn sich das Baby auch dieses Mal nicht meldet, ist dies ein Grund, einen Arzt aufzusuchen. Seltene und schwache Bewegungen können auch darauf hinweisen, dass der Fötus nicht gesund ist, meist liegt ein Sauerstoffmangel vor, d. h. eine fetale Hypoxie.
Feststellung des Zustands des Fötus
Ihr Arzt wird eine Reihe von Untersuchungen durchführen, um festzustellen, ob es dem Fötus gut geht:
Auskultation (Abhören)
Die einfachste dieser Untersuchungen ist die Auskultation (Abhören). Mit einem speziellen Holzröhrchen (geburtshilfliches Stethoskop) oder einem speziellen Gerät, das den Herzschlag des Kindes aufnimmt, hört der Arzt den Herzschlag des Babys ab. Dieser liegt normalerweise bei 120-160 Schlägen pro Minute. Ein Abfall der Herzfrequenz unter 120 oder ein Anstieg über 160 deutet darauf hin, dass das Kind im Mutterleib leidet.
Ultraschall- und Doppler-Untersuchung
Bei der Ultraschalluntersuchung beurteilt der Arzt visuell die Größe des Fötus und ob er sich entsprechend dem Schwangerschaftsalter entwickelt, da die Hypoxie die Wachstumsrate des Fötus verlangsamt und seine Größe hinter der Norm für das jeweilige Schwangerschaftsalter zurückbleibt. Wichtig sind auch die Struktur der Plazenta und das Vorhandensein von Alterungserscheinungen, die in der Regel zu einer Beeinträchtigung der Blut-, Sauerstoff- und Nährstoffversorgung des Fötus führen. Bei der Ultraschalluntersuchung werden Menge und Art des Fruchtwassers beurteilt, das sich bei intrauteriner fetaler Notlage ebenfalls verändern kann. Die Dopplerometrie der Gefäße der Plazenta und der Nabelschnur ist eine Methode zur Untersuchung der Geschwindigkeit des Blutflusses in diesen Gefäßen. Wenn die Blutflussgeschwindigkeit in einem der Gefäße abnimmt, kann dies auf eine fetale Unterernährung unterschiedlichen Schweregrades hinweisen.
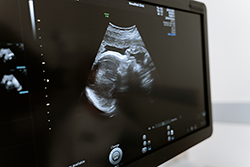
Kardiotokographie (CTG)
Dies ist eine wichtige Methode zur Beurteilung des Zustands des Fötus. Ein fetales CTG wird ab der 33. Schwangerschaftswoche durchgeführt, da erst in diesem Stadium der intrauterinen Entwicklung des Babys der fetale Kreislauf vollständig durch das Rückenmark und die Gehirnzentren reguliert wird. Die Aufzeichnung der fetalen Herztöne dauert mindestens 40 Minuten und kann bei Bedarf auf eineinhalb Stunden verlängert werden. Das Gerät erfasst und protokolliert die Herzfrequenz des Babys. Wenn beispielsweise die Sauerstoffkonzentration im Blut des Fötus abnimmt, verringert sich die Sauerstoffversorgung der Nervenzellen, was sich wiederum auf die Herzfrequenz auswirkt, insbesondere wenn das Baby wach ist. Der Gynäkologe bewertet die Kurve der Herzfrequenzaufzeichnung, die Episoden der Verkürzung und des schnellen Anstiegs der fetalen Herzfrequenz und schließt aus diesen Daten, wie wohl sich das Baby im Bauch der Mutter fühlt.
Wenn sich der Fötus zu bewegen beginnt
Die Ultraschalluntersuchung zeigt, dass sich das Baby schon sehr früh, in der 7. und 8. In der 16. Woche werden die Bewegungen aktiver. Das Baby reagiert bereits auf Geräusche und andere Reize. In der 17. und 18. Woche bewegt das Baby aktiv seine Hände, berührt die Nabelschnur, ballt und öffnet die Fäuste.
Die werdende Mutter bemerkt die Bewegungen des Babys in der Regel mit 16-20 Wochen. Wenn sie zum ersten Mal ein Baby erwartet, bemerkt sie die Bewegungen des Fötus eher später – in der 20. oder 21.
Frauen, die erneut schwanger sind, spüren die Bewegungen des Babys 2-3 Wochen früher. Und gegen Ende des zweiten Trimesters spüren in der Regel alle werdenden Mütter die zaghaften Stöße der kleinen Füße. Und ab der 24. Schwangerschaftswoche können auch Angehörige die Bewegungen des Babys durch die Vorderwand des Bauches spüren.
Es ist wichtig zu verstehen, dass es keinen allgemein anerkannten Standard dafür gibt, wann eine Frau die ersten fötalen Bewegungen während der Schwangerschaft spürt. Es hängt von vielen Faktoren ab: von der Dicke der Unterhautfettschicht, von der Menge des Fruchtwassers und von der individuellen Empfindlichkeit der Mutter. So bemerken übergewichtige Frauen die fötalen Bewegungen später – in der Regel in der 20. bis 22. Im Gegensatz dazu spüren schlanke Mütter bereits in der 17. bis 19. Woche leichte Tritte.
Wie sich die Lage des Fötus in den verschiedenen Schwangerschaftsstadien verändert
Die ersten Kindsbewegungen in der Schwangerschaft sind leicht und kaum spürbar. Die werdende Mutter spürt sie als zaghafte Stöße, als Bewegungen im Inneren des Bauches. Manche Frauen sagen: ‚Es ist wie ein schwimmender Fisch‘. Das Baby wächst, gewinnt an Kraft und die Art seiner Bewegungen ändert sich. Sie werden häufiger. Im Vergleich zur 20. Schwangerschaftswoche verdreifacht sich in der 28. bis 32. Woche die Zahl der fötalen Bewegungen und erreicht 600 pro Tag.
Nach der 30. Woche ändern sich die Gefühle der werdenden Mutter. Das Baby nimmt bereits den gesamten Platz in Ihrer Gebärmutter ein. Seine motorische Aktivität nimmt ab, und die Frau spürt nur noch die stärksten Bewegungen, manchmal kann sie sogar eine Hand oder einen Fuß spüren.
Die Art der Aktivität des Babys ist ein wichtiges diagnostisches Zeichen, über das Sie Ihren Arzt informieren sollten.
Anhand der Bewegungen des Fötus während der Schwangerschaft können Sie seinen biologischen Rhythmus bestimmen, der nicht immer mit dem der Mutter übereinstimmt. Dies ist nach wie vor seine einzige Möglichkeit, mit der Mutter zu kommunizieren – durch seine Bewegungen vermittelt er viele nützliche Informationen.
Die Position des Fötus kann durch den Ort der maximalen Empfindungsintensität bestimmt werden. Wenn die Mutter aktive Bewegungen des Fötus im oberen Teil des Bauches wahrnimmt, bedeutet dies, dass sich das Baby in Kopflage befindet und aktiv mit den Beinen in die rechte Subkostalregion ’strampelt‘. Sind dagegen maximale Bewegungen im unteren Teil des Bauches zu spüren, befindet sich der Fötus in Steißlage.
Je näher die Geburt rückt, desto weniger Spielraum hat das Baby – und desto weniger ausladend werden seine Bewegungen. Nach 36 Wochen, wenn die Gebärmutter ins Becken sinkt, nimmt die Aktivität des Babys ab. Es hört nicht auf, sich zu bewegen, aber es tut dies weniger häufig als sonst. Es bereitet sich auf die Geburt vor – und richtet sich in einer Position ein, die für die Geburt bequem ist.
Schwangerschaftskalender nach Wochen. Schwangerschaftswochen: Was passiert mit Ihrem zukünftigen Baby?
Erstes Trimester (1. Tag der letzten Regelblutung – 13 Wochen)
- 1-2 Woche: schwerer Körper, starke Schmerzen im rechten oder linken Eierstock, je nachdem, wo der Eisprung stattfindet.
- 4. Woche: Die Brüste beginnen anzuschwellen, Toxizität ist selten. Normalerweise spürt die Frau nichts, aber es finden bereits Veränderungen im Körper statt oder es treten Symptome des prämenstruellen Syndroms auf (vergrößerte Brüste, Schweregefühl im Unterbauch).
- Der psychisch-emotionale Zustand verändert sich, und die hormonellen Veränderungen führen zu Weinerlichkeit/Erschöpfung.
- Das Gewicht ist in der Regel unverändert.
- Zu den Symptomen einer Eileiterschwangerschaft gehören starke Unterleibsschmerzen und Fieber.
- 3-4 Wochen: Die Plazenta beginnt sich zu bilden; der Embryo entwickelt drei Zellschichten. Die erste Schicht ist das Entoderm, das das Epithel des Magen-Darm-Trakts, der Atmungsorgane und der Leber bildet. Die zweite Schicht ist das Mesoderm, aus dem sich das Herz, die Muskeln und das Bindegewebe, die Harnwege, die Geschlechtsorgane und die Knochen entwickeln. Die dritte Zellschicht ist das Ektoderm, das für die Bildung des Nervensystems, der Haare, der Haut und der Augen verantwortlich ist.
- 3. Woche: Das Neuralrohr des Fötus sollte sich bilden, aus dem sich später das Rückenmark und das Gehirn bilden.
- 4. Woche: Die Größe des Embryos beträgt 2 mm.
- Es gibt praktisch keine Empfindungen. In der 7. bis 8. Woche beginnt der Embryo im Fruchtwasser zu schwimmen, es bildet sich eine Fruchtwasserblase, die aber nur 2-3 cm lang ist – sie ist kaum zu spüren.
- Die Toxizität wird lebhaft. Der emotionale Zustand kann deprimiert und verwirrt sein.
- Das Gewicht ist verloren oder bleibt vorerst unverändert.
- Heller (scharlachroter) blutiger Ausfluss, starke Unterleibsschmerzen und Fieber sind Gründe, zum Arzt zu gehen.
- 5. Woche: Der Embryo sieht aus wie eine Kaulquappe. Auf dem Ultraschall kann man den Herzschlag des Fötus erkennen (ab der 6. Woche ist er deutlich sichtbar). Das Herz sieht aus wie eine gewundene Röhre.
- 6. Woche: Gehirn, Innenohr, Augenlider und Nieren beginnen sich aktiv zu entwickeln.
- 7. Woche: Der Embryo ähnelt bereits einem Seepferdchen; die Beine entwickeln sich weiter, die Arme, die im Moment noch wie Flossen aussehen; die Augenlider sind fast ausgebildet, die komplexen Strukturen des Auges beginnen zu reifen, die Zahnansätze.
- 8 Woche: Der Fötus ist 1,5-2 cm lang. Die Geschlechtsorgane bilden sich aus (ein Ultraschall zeigt dies nicht, aber ein nicht-invasiver pränataler Test (NIPT-Test) – ein Bluttest, der das Risiko von Chromosomenanomalien berechnet und das Geschlecht des Fötus bestimmt – ist angezeigt; das Herz hat sich von 2-Kammer- zu 4-Kammer-Herzen gewandelt und ähnelt einer kleineren Kopie eines Erwachsenenherzens; das Baby beginnt sich zu krümmen, sein Kopf, sein Rumpf und seine Gliedmaßen nehmen deutliche Formen an.
- 9. Woche: Die Membranen verschwinden und werden zu Fingern und Zehen; die Augen an den Seiten beginnen, sich dem Nasenbein zu nähern; die Nieren, die Leber und das Gehirn beginnen; die Herzgefäße sind fast vollständig ausgebildet; der Fötus ist 3 cm lang.
Checkliste für Laboruntersuchungen und Ultraschall in der Schwangerschaft
- Blutgruppe, Rh-Faktor
- Klinisches Blutbild, Serumferritin und Schilddrüsenhormon (TSH)
- Gerinnungsbild
- Biochemische Blutuntersuchung
- Bestimmung von IgG- und IgM-Antikörpern gegen Röteln- und Masernviren
- Blutuntersuchungen auf HIV, Hepatitis B, Hepatitis C, Syphilis
- Vaginalabstrich auf Flora: Gonokokken, Trichomonaden, Hefepilze
- PCR-Test auf onkogene humane Papillomviren (HPV).
- Urinuntersuchung, mikrobiologische Untersuchung des Urins auf bakterielle Erreger
- Klinische Blutuntersuchung, Serum-Ferritin-Test
- Urinuntersuchung
- Urinprotein (nach 22 Wochen bei jedem Besuch)
- Klinische Blutuntersuchung, Serum-Ferritin-Test
- Biochemische Blutuntersuchung
- Bluttest auf HIV, Hepatitis B, Hepatitis C, Syphilis
- Vaginalabstrich auf Flora: Gonokokken, Trichomonaden, Hefepilze
- Vaginalabstrich auf Streptokokken der Gruppe B
- Urinuntersuchung
- Gerinnungsdiagramm
- 1 Screening-Test in 11-14 Wochen
- 2 Tests in der 18-21 Woche
- Kardiotokographie (CTG) ab der 33. Woche (alle vierzehn Tage)
- Gebärmutterhals-Ultraschall von 15-16 bis 24 Wochen (ein bis zwei Wochen)
Die Planung und Vorbereitung Ihrer Schwangerschaft ist sehr wichtig für die Gesundheit Ihres zukünftigen Babys. Gehen Sie regelmäßig zu Ihrem Arzt, der Sie während der gesamten Schwangerschaft betreuen sollte. Eine angenehme Kommunikation mit Ihrem Arzt ist ein wichtiger Bestandteil einer erfolgreichen Schwangerschaft. Lernen Sie, richtig zu atmen, und vertiefen Sie sich in das, was mit Ihnen und Ihrem Baby geschieht. Wenn Sie wissen, was Sie in jedem Trimester zu erwarten haben, ist die Schwangerschaft einfacher. Denken Sie daran, dass sich Ihr Körper und Ihre psychisch-emotionale Verfassung in diesen neun Monaten verändern werden. Darauf sollten Sie vorbereitet sein, sowohl Sie als auch Ihre Angehörigen, die Sie und Ihr Baby mit Aufmerksamkeit, Unterstützung, Liebe und Fürsorge umgeben werden.
Symptome einer Panikattacke
- Hyperhidrosis (vermehrtes Schwitzen);
- Muskelzittern, Schüttelfrost;
- Tachykardie;
- dystonisches oder physiologisches Zittern;
- Hitzewallungen (vorübergehende Hitzeempfindungen);
- Asphyxie (Erstickung);
- Dyspnoe (Atemnot, Atemlosigkeit, Kurzatmigkeit);
- Schmerzen, die in die linke Seite der Brust ausstrahlen;
- Übelkeit, Verlangen zu erbrechen;
- Bauchschmerzsyndrom (Unterleibsschmerzen);
- Fremdkörpergefühl, Kloß im Hals;
- Parästhesien (Kribbeln in den Extremitäten, Taubheitsgefühl);
- Ohnmacht, Schwindelgefühl;
- Störungen der Darmtätigkeit (Verstopfung, Durchfall);
- Dysbasie (Gangstörung);
- Bluthochdruck;
- Beeinträchtigung des Seh- und/oder Hörvermögens;
- schnelles Wasserlassen.
- Derealisation (Gefühle von Unwirklichkeit, Fremdheit, Unklarheit der umgebenden Realität);
- Angst vor Schizophrenie, zwanghafte Angst, in den Wahnsinn zu fallen, Verlust der Kontrolle über das eigene Handeln;
- Desorientierung, geistige Verwirrung;
- Depersonalisierung (der Patient nimmt seine Handlungen wie von außen wahr und hat das Gefühl, keine Kontrolle über sie zu haben);
- Intermittierender Schlaf, Schlaflosigkeit (Insomnie), Albträume und Träume;
- Thanatophobie (Angst vor dem Tod).
- Häufigeres Wiederauftreten von Anfällen mit neuen Symptomen;
- isolierte Anfälle;
- Auftreten von depressiven Symptomen (Schlafstörungen, Appetitlosigkeit, ständig gedrückte Stimmung);
- Ständige Angst um die eigene Gesundheit;
- Weigerung, die normalen Rituale des Lebens auszuführen (die Patienten fahren nicht mehr mit Verkehrsmitteln, gehen nicht mehr aus, ihre Fitness nimmt rapide ab).

Diagnose der Hypovitaminose
Wie findet man heraus, welche Vitamine fehlen? Dazu sind Blut- und Urinuntersuchungen in einem medizinischen Labor erforderlich. Welchen Test Sie machen, hängt von der jeweiligen Substanz ab. Der Gehalt an B-Vitaminen kann zum Beispiel auf beide Arten getestet werden. Der Vitamin-D-Gehalt lässt sich nur mit einem Bluttest genauer bestimmen. Ihr Arzt sollte die Tests entschlüsseln. Ihr Arzt kann auch eine Endoskopie oder eine Darmspiegelung anordnen, um einen Morbus Crohn oder ein Malabsorptionssyndrom auszuschließen, das dazu führen kann, dass Vitamine nicht absorbiert werden, selbst wenn Sie sich ausgewogen und abwechslungsreich ernähren.
– Ein Mangel an verschiedenen Vitaminen kann unterschiedliche Symptome hervorrufen: So führt beispielsweise ein Mangel an Vitamin C in Kombination mit einem Mangel an anderen Vitaminen zu Müdigkeit, trockener Haut und leichten Blutergüssen. Erwarten Sie keine pauschale Antwort ‚trockene Haut – nehmen Sie Vitamin E, Müdigkeit – nehmen Sie Vitamin D‘. Nur die Forschung kann helfen, die Ursache für Ihre Beschwerden zu ermitteln und zu beseitigen‘, erinnert Dr. Mukhina.
Wie kann man den Vitaminhaushalt wiederherstellen?
Wenn ein Vitaminmangel festgestellt wird, verschreibt der Arzt Medikamente, die ein bestimmtes Vitamin enthalten, und gibt die Art der Verabreichung (Tabletten, Pulver, Ampullen, Kapseln) sowie die Dauer der Einnahme an. Ist die Hypovitaminose schwerwiegend, kann der Patient mit Injektionen behandelt werden. Bei leichten Mängeln sollte die Ernährung abwechslungsreich und ausgewogen sein. Es besteht kein Grund zur Sorge, dass zu viele Vitamine aus der normalen Nahrung aufgenommen werden. Bei einem vernünftigen Lebensmittelkonsum ist es unwahrscheinlich, dass es zu einer Hypervitaminose kommt. Der Kauf von Vitaminen, Nahrungsergänzungsmitteln und Multivitaminen in der Apotheke ohne Rücksprache mit dem Arzt, die Diagnose ’nach Augenmaß‘ und die Einnahme ‚für den Fall der Fälle‘ sind jedoch keine gute Idee, da die Dosen bereits höher sind.
Führen Sie während Ihrer Behandlung unter der Aufsicht Ihres Arztes regelmäßige Tests durch, um Ihre Nährstoffzufuhr zu überprüfen.
– Wenn Sie einen Mangel an mehreren Vitaminen haben, sollten Sie in manchen Fällen die Vitamine im Abstand von zwei oder drei Stunden nacheinander einnehmen, oder Sie können zuerst einige Vitamine einnehmen und dann zu den anderen wechseln, da Sie sonst keinen Nutzen davon haben, fügt Mariyat Mukhina hinzu.
Welche Krankheiten können durch einen Vitaminmangel im Körper entstehen?
Anhaltender Vitaminmangel führt, wenn er nicht rechtzeitig behoben wird, zu Krankheiten, die unter Umständen unheilbar sind. Anhaltender Vitaminmangel kann zur Folge haben:
- Verlust des Augenlichts;
- Verlust des Gedächtnisses;
- Veränderungen im Verhalten;
- Atemprobleme, Kurzatmigkeit;
- abnormaler Herzrhythmus, Tachykardie (schneller Herzschlag);
- verminderte Empfindlichkeit der Hände und Füße und Schwäche der Finger und Zehen.
Vitaminmangel in der Schwangerschaft kann zu Problemen bei der Entwicklung des Fötus führen, insbesondere in den ersten beiden Monaten, wenn die Frauen manchmal nicht wissen, dass sie ein Kind erwarten.
Lesen Sie mehr:- Stillen eines Babys mit Koliken.
- Kind mit Komarovsky-Klumpfuß.
- Welches Bein ist länger?.
- Welches menschliche Bein ist kürzer?.
- Das Baby hat kurze Beine.
- Beinschiene für Neugeborene.
- Pronator- und Supinatormuskeln.
- Worauf der Orthopäde achtet.
