Anzeichen für den bevorstehenden Tod Die Angst vor dem drohenden Tod rührt oft aus einem Mangel an Wissen, daher empfehlen wir Ihnen, diesen Text zu lesen. Vielleicht erhalten Sie Antworten auf einige Ihrer Fragen und hoffen, dass Sie weitere Informationen und Hilfe suchen werden. Es ist für Angehörige leichter, sich in dieser schwierigen, verantwortungsvollen Zeit gegenseitig zu unterstützen, wenn Sie wissen, was Sie erwartet.
- Wie das Leben nach der Prostataentfernung weitergehen kann
- Sexuelle Aktivität nach einer Prostataentfernung ist möglich
- Anatomie der Venen in den unteren Gliedmaßen des Menschen
- Was geschieht, wenn die kranke Vene nicht entfernt wird?
- Blutumwandlung
- Muskelmetamorphose
- Seltene, unerwartete Symptome
- Um den geliebten Menschen und seine Bedürfnisse in dieser Zeit besser zu verstehen, stellen Sie sich Fragen:
- MÖGLICHE KOMPLIKATIONEN EINER AMPUTATION
- Herzchirurgie in Israel – Prof. Bitran
- Wie man kostenlose Pflege zu Hause erhält
- Kostenlose Unterbringung im Altenheim
- Welche Unterlagen müssen vorgelegt werden?
- Schmerztabletten.
- Wundversorgung nach der Operation
- Medizinische Nachsorge nach der Operation
- Wie funktionieren andere Organe nach einer Gallenblasenentfernung?
- Wie sind die verschiedenen Arten von medizinischen Abfällen zu entsorgen?
- Sammlung von medizinischen Abfällen
- Anforderungen an Behälter und Beutel für medizinische Abfälle
- Weitere wichtige Punkte
Wie das Leben nach der Prostataentfernung weitergehen kann
Eine Operation an diesem Organ wird das Leben eines Mannes sicherlich verändern. Die wichtigsten Veränderungen sind sicherlich zum Positiven. Die Schmerzen verschwinden, das Wasserlassen wird wieder möglich und im Falle von Prostatakrebs im Stadium I-II ist eine vollständige Heilung möglich. Aber es wird auch unangenehme Folgen geben, die Sie abwarten und an die Sie sich in manchen Fällen anpassen müssen.
Die Entfernung der Prostata findet unter Narkose statt. Nach der Entfernung kann es zu folgenden Symptomen kommen:
- Schwindelgefühl, allgemeine Schwäche, Übelkeit;
- Schmerzen im Bereich der Operationswunde;
- anfangs wird eine kleine Menge Blut mit dem Urin ausgeschieden.
Diese Symptome verschwinden nach ein paar Tagen vollständig. Die Ärzte helfen, diese Zeit schnell zu überstehen, indem sie Schmerzmittel, harntreibende Mittel und Antibiotika verschreiben, um Infektionen zu vermeiden.
Physiologische Folgen der Prostataentfernung bei Männern
Das freie Wasserlassen wird nicht sofort wiederhergestellt. Das Gewebe der Harnröhre ist nach der Operation geschwollen.
- Um das Hindernis für den Urinfluss zu beseitigen, wird ein Katheter in die Harnröhre eingeführt, der einige Zeit verbleiben muss.
- In 80 % der Fälle kommt es zu einer Harninkontinenz, weil die Beckenmuskulatur schwächer wird und ein Urinbeutel verwendet werden muss.
Bei Männern unter 60 Jahren werden sowohl der Katheter als auch der Blasenkatheter in der Regel nach 2-3 Tagen entfernt. In komplizierten Fällen, wenn Sie älter sind oder eine größere Operation hinter sich haben, können sie mehrere Wochen lang verbleiben. Mit der Zeit regenerieren sich die Muskeln und das Wasserlassen wird wieder normal.
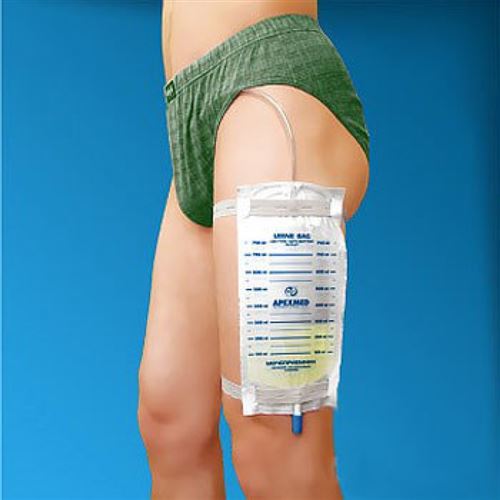
Gefährliche Komplikationen – Blutungen, Wasservergiftungen – sind sehr selten. Sie werden von den Ärzten wirksam behandelt, aber die Entlassung aus dem Krankenhaus kann sich verzögern.
Sexuelle Aktivität nach einer Prostataentfernung ist möglich
Die meisten Männer erlangen nach der Operation ihre Potenz zurück. Ausnahmen sind eine eingeschränkte Potenz nach einer totalen Prostatektomie und ein fortgeschrittenes Alter.
Nach einer Prostatektomie wird für drei Monate Abstinenz empfohlen. In den meisten Fällen normalisieren sich die Nerven und der Blutfluss in diesem Zeitraum vollständig. Manchmal ist mehr Zeit erforderlich und die Ärzte erlauben die Einnahme von Viagra oder Cialis.
Gelegentlich kommt es vor, dass der Samen nicht ausläuft, sondern in die Blase gedrückt wird. Dieser Zustand ist gesundheitlich unbedenklich und lässt sich durch Vibromassage schnell beheben.
Anatomie der Venen in den unteren Gliedmaßen des Menschen
Das Venensystem unseres Körpers umfasst mehr als 75 % des gesamten Blutes, das im menschlichen Körper zirkuliert. Es gibt 2 Arten von Venen in unseren Beinen: Die Saphena-Venen (in den oberen Hautschichten) und die tiefen Venen (in der Nähe der Arterien).
Das arterielle Blut, das mit Sauerstoff und Nährstoffen gesättigt ist, beginnt seine Reise vom Herzen aus. Von den Atmungsorganen aus transportiert es die Nährstoffe zu allen Organen und Geweben. Nachdem es die Nährstoffe geliefert hat, nimmt das Blut die Stoffwechselprodukte auf und geht in den venösen Kreislauf über.
Der venöse Kreislauf in den Beinen verläuft in abwärts gerichteter Richtung. Der Blutfluss wird durch die Muskeln angehoben. Das venöse Blut fließt durch die Gefäße (tiefe Venen) zum Herzen und zu den Atmungsorganen, wo es mit Nährstoffen aufgefüllt wird. Das Blut, das durch die subkutanen Venen fließt, transportiert weder Nährstoffe noch Sauerstoff.
Die tiefen Venen in den Beinen transportieren 90 % des venösen Blutes. 10 % des venösen Blutes wird durch die Vena saphena magna geleitet, um das Gewebe lebensfähig zu halten. Das oberflächliche Venensystem der Füße entspringt aus dem Venengeflecht der Zehen und bildet ein Venennetz entlang des Fußrückens. Von diesen Venen zweigen die medialen und lateralen Marginalvenen in die kleinen und großen Saphenavenen ab.
Krampfadern treten hauptsächlich in der Vena saphena magna und seltener in der Vena saphena magna auf. Die große Vena saphena magna ist die längste Vene unseres Körpers. Sie kann fünf bis 10 Klappenpaare haben und hat einen Durchmesser von 3-5 mm.
Was geschieht, wenn die kranke Vene nicht entfernt wird?
Eine Vene, die seit langem von Krampfadern betroffen ist, erholt sich möglicherweise nicht von selbst. Wie sich die Krampfadern entwickeln Die Vene dehnt sich um ein Vielfaches aus, wird dunkler und verursacht starke Schmerzen. Die Gefäßwand wird schlaff und dünn. Das Blut sammelt sich an den Wänden des erweiterten Gefäßes und es bilden sich Blutgerinnsel. Ein Blutgerinnsel blockiert den Blutfluss, so dass Gewebe, Organe und das Gehirn nicht mehr wie vorgesehen mit Nährstoffen und Sauerstoff versorgt werden können.
Die größte Bedrohung für den menschlichen Körper ist ein Blutgerinnsel, das sich ablöst und durch das Kreislaufsystem wandert. Ein Blutgerinnsel kann jedes Gefäß, jede Vene oder Klappe auf dem Weg zum Herzen, zum Gehirn und zu anderen lebenswichtigen Organen blockieren. Er trägt zu Herzinfarkt, Schlaganfall und Thrombophlebitis bei.
Thromben lösen sich nur in großen Gefäßen ab, in denen der Blutabfluss eine hohe Fließgeschwindigkeit hat. In kleinen Gefäßen ist der Abfluss schlecht, das Gerinnsel kann sich nicht lösen und das Blut staut sich in seinem Weg.
Blutumwandlung
Das Herz hört auf zu schlagen. Folglich hört auch der Blutkreislauf auf. Nach dem Tod bewegt sich das Blut unter dem Einfluss der Schwerkraft durch die Blutgefäße nach unten. Je nach Lage des Leichnams färbt sich der untere Teil des Körpers in der Regel blau-violett. Dies sind die Flecken des Leichnams.
Nach einiger Zeit verdickt sich das Blut. Dies geschieht allmählich. Das Blutplasma scheint durch die Wände der Blutgefäße in das umliegende Gewebe zu sickern. Und die roten Blutkörperchen werden vollständig zerstört. Dieser Vorgang wird als Hämolyse bezeichnet.
Muskelmetamorphose
Eine interessante Tatsache ist, dass die Muskeln nicht sofort nach dem Tod des Körpers absterben. Unsere Muskeln funktionieren durch eine Kette von biochemischen Prozessen der Energiespeicherung und -verwendung – Adenosintriphosphat (ATP). Während des Lebens wird ATP abgebaut – der Muskel kontrahiert, erholt sich, entspannt sich.
Nach dem Tod bleibt nur noch der Prozess des ATP-Abbaus übrig. Dies führt zu einer allmählichen Verdickung und Kontraktion des Muskels. Dies wiederum führt dazu, dass die Gelenke in der Position einrasten, in der der Leichnam aufgebahrt ist. Die Totenstarre ist das Leben des Muskels nach dem Tod. Für immer? Nein, natürlich nicht. Wenn der Muskel mit der Zeit abstirbt, geht die Totenstarre vorüber.
Seltene, unerwartete Symptome
Eine Verschlechterung kann plötzlich eintreten, aber es ist dennoch möglich, mit Ihrem Angehörigen und seinem Arzt im Voraus zu besprechen, was im Falle einer Lungenentzündung, eines Krampfanfalls, eines Lungenödems oder einer Hirnschwellung zu tun ist.

Die mit dem Warten verbundene Trauer ist ganz natürlich Eine Übersetzung eines norwegischen Artikels, in dem es darum geht, dass die Trauer über den bevorstehenden Abschied von einem geliebten Menschen, der noch lebt, aber schwer krank ist, ein normaler Zustand ist. Und ein Grund, offen und ehrlich mit sich selbst und anderen zu sein
- Krankenwagen und anschließender Krankenhausaufenthalt/Wiederbelebung (am besten vermeiden Sie unnötige Reisen während des Sterbens);
- Rufen eines Arztes und/oder einer Krankenschwester;
- Beendigung von Aktivitäten und einfaches Verbleiben bei ihnen;
- Einladen von Angehörigen und geliebten Menschen, um sich zu verabschieden;
- Wenn Sie in Moskau leben, können Sie sich an das Koordinationszentrum für Palliativmedizin wenden und sich beraten lassen: 8 (499) 940-19-48.
Wenn der Tod näher rückt, kann sich die Farbe der Fingernägel verändern, die Hände und Füße können kühler werden und die Gesichtszüge können schärfer werden. Es kann auch ein blasses, weißes Nasolabialdreieck im Gesicht erscheinen.
Manchmal stirbt die Person nicht, als ob sie auf die Erlaubnis ihrer Angehörigen warten würde. Es ist wichtig, sie loszulassen und ihr einen friedlichen Tod zu ermöglichen.
Sagen Sie das Wichtigste: Verzeih mir. Ich vergebe dir. Ich liebe dich. Ich danke dir. Abschied nehmen.
Um den geliebten Menschen und seine Bedürfnisse in dieser Zeit besser zu verstehen, stellen Sie sich Fragen:
- Was wäre für Sie am Ende des Lebens am wichtigsten? (z. B. eine gute medizinische Versorgung, die Möglichkeit, sich von geliebten Menschen zu verabschieden, seine Angelegenheiten zu regeln).
- Gibt es in Ihrer Familie irgendwelche Unstimmigkeiten, die Ihren Angehörigen beunruhigen könnten? Es könnte sich lohnen, sich im Voraus um das Testament zu kümmern.
- Gibt es jemanden (Mensch, Tier), den Ihr Angehöriger vor seinem Tod noch einmal sehen möchte? Welche Angelegenheiten würde sie oder er gerne erledigen? Welche Gedanken belasten ihn und halten ihn wach?
- Verstehen Sie den letzten Willen Ihres Angehörigen (wen er zur Beerdigung einladen möchte, ob er eine Einäscherung oder eine Beerdigung wünscht, ob er religiöse Rituale wünscht).
Vergessen Sie nicht, in dieser schwierigen Zeit auf sich selbst aufzupassen. Wenn Sie psychologische Hilfe benötigen, können Sie sich an die Helpline für unheilbar Kranke 8 (800) 700-84-36 wenden (kostenlos, 24 Stunden am Tag).
MÖGLICHE KOMPLIKATIONEN EINER AMPUTATION
Eines der Probleme, die nach einer Amputation auftreten können, ist das Anschwellen des Stumpfes. Sie kann durch häufige Ursachen wie Kreislauf- und/oder Stoffwechselstörungen, einschließlich Herzinsuffizienz, Eiweiß- und/oder Elektrolytungleichgewicht und Nierenfunktionsstörungen, sowie durch lokale Läsionen entstehen. Zu letzterer ist anzumerken, dass sie häufig durch einen Anstieg des lokalen Blutflusses vor dem Hintergrund des Heilungsprozesses der postoperativen Wunde nach der Amputation verursacht wird. Eine solche Schwellung ist begrenzt und hat bestimmte Grenzen. Werden diese überschritten, muss nach einer oder sogar mehreren anderen Ursachen gesucht werden.
Lokale Schwellungen können zum Beispiel im Bereich von Fremdkörpern auftreten: Nähte oder Verbände, nicht lebensfähiges Gewebe der Gliedmaße, der Schaft einer Prothese usw., die der Körper versucht, mit Bindegewebe zu umschließen und so zu isolieren und abzustoßen. Die Position des Stumpfes ist wichtig – wenn kein Druck von außen ausgeübt wird, trägt seine niedrige Position zur Bildung von Ödemen bei, die im distalen Bereich am stärksten ausgeprägt sind.
Lokale Ödeme können auch durch oberflächliche oder tiefe Wundinfektionen, Hautkrankheiten und das Vorhandensein eines Hindernisses für den normalen Lymph- und/oder Blutfluss verursacht werden. Es ist zu beachten, dass der venöse Abfluss passiv erfolgt und indirekt durch die Muskelkontraktion erleichtert wird. Im amputierten Stumpf ist die Muskelkontraktion, selbst bei myoplastischer Abdeckung, nicht so aktiv wie im intakten Stumpf. Außerdem können sich Krampfadern, postthrombotische Thrombosen, Fibrosen nach der Bestrahlung und postoperative Narben in der Leiste und der Kniekehle in dieser Hinsicht negativ auswirken. Äußerer Druck (straffer Verband, Bandage oder Prothesenmanschette) hat einen ähnlichen Effekt. Hier kann schon eine leicht tastbare Ligatur zu einer Restschwellung der Extremität Wochen oder Monate später führen. Es ist wichtig, den Druck auf den Stumpf so zu verteilen, dass er vom distalen zum proximalen Stumpf abnimmt. Dies verhindert nicht nur die Entwicklung eines chronischen Ödems, sondern verbessert auch die Bedingungen für den freien Abfluss von Lymphe und venösem Blut.
Herzchirurgie in Israel – Prof. Bitran

Prof. Dr. Daniel Bitran ist ein führender Herzchirurg in Israel. In den letzten 12 Jahren stand sein Name an der Spitze der Liste der 5 besten Herzchirurgen in Israel. Er hat mehr als 10.000 komplexe Herz- und Gefäßoperationen durchgeführt. Die Sterblichkeits- und Komplikationsraten in der von Prof. Bitar geleiteten Abteilung für Herzchirurgie liegen über denen der führenden herzchirurgischen Zentren in Westeuropa.
Wie man kostenlose Pflege zu Hause erhält
Menschen mit Behinderungen der Gruppen 1 und 2, die nicht in der Lage sind, sich selbst zu versorgen und Hilfe zu Hause benötigen, können vom Staat kostenlos unterstützt werden. Um einen Behindertenausweis zu erhalten, müssen Sie:

– die Poliklinik aufsuchen, der die MHI-Police zugewiesen ist;
– eine Überweisung von Ihrem Hausarzt für ein ITU (medizinisches und soziales Gutachten) erhalten;
– den MMSE-Test bestehen (Beurteilung der geistigen und körperlichen Gesundheit und der Lebensbedingungen des Patienten);
– Erhalt eines Behindertenausweises nach dem MMSE;
– Beantragen Sie beim örtlichen Amt für soziale Sicherheit eine Bescheinigung.
Das MSE-Büro stellt der behinderten Person ein individuelles Programm und technische Rehabilitationsmittel zur Verfügung: Toilette am Bett, Rollstuhl usw. Das Programm umfasst eine Invaliditätsrente, freie Fahrt mit öffentlichen Verkehrsmitteln, Sanatoriumsbehandlung und andere Leistungen.
Im Rahmen dieses Programms können Sie auch Unterstützung durch eine Krankenschwester oder einen Sozialarbeiter erhalten. Diese Person kommt mehrmals pro Woche ins Heim, um medizinische Behandlungen durchzuführen, Lebensmittel und Medikamente einzukaufen und im Haushalt zu helfen.
Kostenlose Unterbringung im Altenheim
Die Tatsache, dass eine bettlägerige Person zu Hause lebt – auch mit Hilfe eines Sozialarbeiters – bedeutet, dass die Familienangehörigen in erheblichem Maße in ihre Pflege einbezogen werden müssen. Eine Pflegekraft kann Sie nicht jeden Tag besuchen oder über Nacht an Ihrem Bett bleiben. Dies wird von keinem staatlichen Programm abgedeckt. Die Familie muss entweder ihre Arbeit aufgeben, um die bettlägerige Person selbst zu pflegen, oder sie muss eine bezahlte Pflegekraft dafür einstellen.
Wenn beide Optionen für die Familie nicht in Frage kommen, bleibt nur noch eine Möglichkeit: die Unterbringung der behinderten Person in einem Pflegeheim. Öffentliche geriatrische Einrichtungen nehmen Männer ab 60 Jahren, Frauen ab 55 Jahren und Menschen mit Behinderungen jeder Altersgruppe 1-2 (über 18 Jahre) auf. Die wichtigste Voraussetzung für die Unterbringung ist, dass die Person nicht in der Lage ist, ihren Lebensunterhalt selbst zu bestreiten, und dass sie keine Angehörigen hat, die für eine angemessene Betreuung sorgen können. Der Angehörige kann völlig abwesend sein, weit entfernt von der behinderten Person leben oder einer Wanderarbeit nachgehen. In all diesen Fällen ist es für eine nicht behinderte Person physisch unmöglich, rund um die Uhr bei einer bettlägerigen Person zu sein, die Pflege benötigt.
Hindernisse für die Unterbringung einer behinderten Person in einem staatlichen Pflegeheim sind:
– Infektionskrankheiten: HIV, COVID-19, Tuberkulose, Krätze, Geschlechtskrankheiten, usw;
– Bösartige Abhängigkeiten: Alkoholismus, Drogenabhängigkeit, Rauchen;
– Geisteskrankheiten mit akuten psychotischen Episoden, bei denen die Person eine Gefahr für sich selbst und/oder andere darstellt;
– Wenn die behinderte Person einen gesunden Verwandten hat, der sich um sie kümmern kann.
Um eine bettlägerige Person in einem Pflegeheim unterzubringen, müssen Sie sich an das örtliche Sozialamt wenden, einen Antrag schreiben, in dem Sie die Umstände erläutern, und eine Reihe von Unterlagen vorlegen.
Welche Unterlagen müssen vorgelegt werden?
Der Antragsteller und sein gesetzlicher Vertreter (Angehöriger/Vormund) müssen dem Sozialamt neben dem Reisepass die folgenden Unterlagen vorlegen:
Schmerztabletten.
Ein wichtiger Teil der Rehabilitation nach einer Amputation ist die Beseitigung von Schmerzen. Körperliche Schmerzen, die durch die Operation verursacht werden, gehen oft mit dem Abheilen der Fäden einher. Es ist jedoch nicht ungewöhnlich, dass auch andere Arten von Schmerzen auftreten – Phantomschmerzen. Es kann zu brennenden und juckenden Empfindungen im Bereich des Stumpfes kommen, die für den Patienten unangenehm sind. Phantomschmerzen können nicht mit herkömmlichen Medikamenten behandelt werden, sondern bedürfen einer speziellen Behandlung wie Massage, Physiotherapie usw. Der erste Schritt besteht darin, mit dem Patienten psychologisch zu arbeiten.
Probleme mit Phantomschmerzen sollten sofort dem behandelnden Arzt sowie Menschen, die dem Patienten nahe stehen, mitgeteilt werden; ihre Unterstützung wird helfen, die Schwierigkeiten zu bewältigen. Nach der Versorgung mit einer Unterschenkel-, Hüft- oder Handprothese sollte die Hygiene des Stumpfes sorgfältig überwacht werden, da es sonst ebenfalls zu Phantomschmerzen kommt.
Wundversorgung nach der Operation
Im Allgemeinen erfordert der Stumpf die üblichen Hygienemaßnahmen: tägliches Wechselduschen, Verwendung von hypoallergenen Cremes und Vermeidung von Wundnässe. Sehr hilfreich ist eine Massage, die die Blutzirkulation wiederherstellt und das Risiko von psychomatischen Phantomschmerzen verringert. Besondere Aufmerksamkeit wird dem Heilungsprozess gewidmet: Je dünner die Narbe, desto besser für das Einsetzen der Prothese.
Patienten, die an verschiedenen Herz-Kreislauf-Erkrankungen sowie an Diabetes leiden, benötigen eine wesentlich sorgfältigere Wundversorgung. Die pharmazeutische Industrie bietet heute eine Reihe von Präparaten an, die den Regenerationsprozess des Gewebes beschleunigen; auch eine Anwendung ist möglich.
Medizinische Nachsorge nach der Operation
Nach einer Gallenblasenoperation spricht der Chirurg oft keine langfristigen Empfehlungen aus. Um jedoch Wiederholungsoperationen, Komplikationen und das Wiederauftreten von Gallensteinsymptomen zu vermeiden, sollten Sie:
- 1-2 Mal pro Jahr ein Besuch beim Gastroenterologen zur Beurteilung des Zustands der hepatobiliären Region
- 1-2 Mal pro Jahr eine Ultraschalluntersuchung der Bauchhöhle, insbesondere des Hauptgallenganges.
- Regelmäßige oder kurmäßige Behandlung mit Gallenverdünnern (Ursodeoxycholsäure – UDCA) und krampflösenden Medikamenten, wie von Ihrem Gastroenterologen empfohlen.
Nach der Entfernung der Gallenblase sollten Sie Ihren Gastroenterologen regelmäßig aufsuchen und sich auf eine Liste zugelassener Verdauungsmedikamente wie Allochol, Mesim, Creon, Festal usw. einigen. Besprechen Sie auch die Möglichkeit der Einnahme von Antibiotika und Vitaminen für die Zukunft. Es ist nicht ratsam, auf eigene Faust Medikamente einzunehmen – sprechen Sie mit Ihrem Arzt.
Wie funktionieren andere Organe nach einer Gallenblasenentfernung?
Die Beobachtung durch einen Gastroenterologen ist auch aus einem anderen Grund erforderlich. Bei den neuen anatomischen Gegebenheiten, bei denen die Gallenblase fehlt, ist die Funktion anderer Organe des Verdauungstrakts oft verändert. Die Leber selbst, die Bauchspeicheldrüse, der Darm, der Magen und die Gallengänge funktionieren nach der Entfernung der Gallenblase anders.
Nach der Entfernung der Gallenblase:
- Im enterohormonalen System besteht ein relativer Mangel an bestimmten Hormonen, die die Spannung des Muskelrings (Sphinkter von Oddi), der den Hauptgallengang und den Bauchspeicheldrüsengang (Virsunga) umgibt, regulieren. In dieser Situation kann sich ein anhaltender Sphinkterspasmus entwickeln. Anhaltender Sphinkterspasmus, der zu Schmerzen im rechten und linken Unterbauch sowie zu Nabelschmerzen führen kann, die eine Pankreatitis imitieren.
- Die Galle kann sich nicht mehr im ‚Beutel‘ der Gallenblase ansammeln, so dass sie unkonzentriert abfließt. Dadurch wird die normale Aktivierung der Bauchspeicheldrüsenenzyme im Zwölffingerdarm verhindert, wodurch die wichtige Darmphase der Verdauung gestört wird. Die Folgen sind, Durchfall oder Verstopfung und eine Störung der Darmmikroflora auftreten.
- Ist der Oddi-Schließmuskel in einem entspannten Zustand, kann die Mikroflora des Zwölffingerdarms in die ungeschützten Gallengänge eindringen. Dies führt zur Bildung von Entzündliche Prozesse in den Wänden der Gänge – Entzündung der Gallengänge.
- In der medizinischen Fachwelt herrscht die Meinung vor, dass die Entfernung der Gallenblase ein ein zusätzliches Risiko für die Entwicklung einer hepatischen Adipositas aufgrund einer gestörten Produktion von Magenhormonen und falscher Ernährung, was jedoch in bisherigen Studien nicht eindeutig bestätigt werden konnte.
Einige Patienten sind besorgt darüber, ob die Leber nach der Entfernung der Gallenblase zusätzliche Unterstützung benötigt. Die Antwort hängt davon ab, ob eine bestehende Lebererkrankung, eine Schädigung des Lebergewebes (Fibrose oder Zirrhose), Veränderungen in der Blutchemie usw. vorliegen. Der Gastroenterologe/Hepatologe wird Ihnen auf der Grundlage einer Untersuchung, der Analyse Ihrer Beschwerden und Ihrer Krankengeschichte eine genaue Antwort geben. Gegebenenfalls wird der Arzt eine spezielle Leberbehandlung und Hepatoprotektoren verschreiben. Es ist gefährlich, sich selbst Medikamente zu verschreiben.
Wie sind die verschiedenen Arten von medizinischen Abfällen zu entsorgen?
Da der Kontakt mit medizinischen Abfällen toxikologische, radiologische und epidemiologische Risiken birgt, ist der Umgang mit ihnen streng geregelt. Sie wird jedoch nicht durch Verordnungen, sondern durch SanPiN (Sanitary Rules and Regulations) geregelt. Nach diesen Vorschriften werden alle Vorgänge abgewickelt: die Erstsammlung, die Organisation der Zwischenlagerung, der anschließende Transport und die Entsorgung.
Bei einigen Abfallarten gibt es Zwischenschritte wie Desinfektion oder Dekontamination. Im Folgenden wird auf die Vorbereitung für den Transport, den Transport, die Desinfektion und die Entsorgung medizinischer Abfälle eingegangen.
Sammlung von medizinischen Abfällen
Medizinische Abfälle werden von geschultem Personal eingesammelt und entsorgt, das für diese Tätigkeit eingewiesen und zugelassen wurde. Das Personal muss gegen Hepatitis B geimpft sein. Die Tätigkeit wird von der Organisation durchgeführt, bei der die Abfälle anfallen. Es gilt das Entsorgungsprogramm für medizinische Abfälle der Organisation.

Die Sammlung und weitere Vorbereitung zur Vernichtung umfasst:
- Verladung der medizinischen Abfälle am Standort in für die jeweilige Sorte geeignete Behälter.
- Verteilung der gefüllten Behälter in wiederverwendbare Container, die für die Weitergabe an die Lagerbereiche verwendet werden.
- Lagerung am Lagerort: für maximal 24 Stunden in separaten Räumen oder in Kühlschränken (Gefrierschränken), wenn die Lagerdauer 24 Stunden überschreitet. Medizinische Abfälle können vor der Dekontamination maximal eine Woche lang in einem Kühlschrank gelagert werden. Bei Verwendung eines Gefrierschranks beträgt die Lagerungsdauer höchstens einen Monat.
Anforderungen an Behälter und Beutel für medizinische Abfälle
Für medizinische Abfälle der Klasse A gibt es keine strengen Vorschriften für die Sammlung und Entsorgung. Gefährlichere Abfälle aus den anderen Kategorien werden in wiederverwendbaren Behältern (die regelmäßig desinfiziert werden) oder in hermetisch verschlossenen Plastiktüten oder versiegelten Behältern verpackt. Gegenstände mit scharfen Gegenständen dürfen nur in feste Verpackungen gegeben werden, die nicht geschnitten oder anderweitig beschädigt werden können.
Weitere wichtige Punkte

- Die Sammlung, anschließende Lagerung und Entsorgung von medizinischen Abfällen der Klassen ‚B‘ und ‚B‘ sollte nur in getrennten Gebäuden oder Bereichen erfolgen. Dieser Bereich sollte in eine ’schmutzige‘ und eine ’saubere‘ Zone unterteilt sein, an die Versorgungsleitungen angeschlossen und belüftet werden, ohne dass sich potenziell kontaminierte und nicht kontaminierte Luftströme vermischen. Die Oberflächen müssen gegen das Waschen mit konzentrierten Desinfektionslösungen beständig sein. Die optimale Temperatur liegt zwischen +18 Grad Celsius und +25 Grad Celsius, und die Luftfeuchtigkeit sollte 75 % nicht überschreiten.
- Der Umgang mit medizinischen Abfällen erfordert eine verpflichtende Dokumentation mit Prozessprotokollen und Verträgen mit Unternehmen, die die Abfälle abtransportieren und entsorgen.
- Wenn ein Abfallbehälter der Klasse B oder C beschädigt ist, muss sein Inhalt von einem Mitarbeiter in persönlicher Schutzausrüstung mit Einweg-Reinigungswerkzeugen oder von Hand mit neuen Handschuhen eingesammelt werden. Die Abfälle werden dann in neue rote oder gelbe Behälter/Säcke gefüllt, die versiegelt und beschriftet sind. Gebrauchte PSA und Reinigungsgeräte werden ebenfalls separat in nach Gefahrenklasse gekennzeichnete Behälter verpackt. Alles wird dann zu einem Zwischenlager oder Entsorgungsbereich transportiert.
- Wenn ein Beutel teilweise geplatzt ist, ohne dass der Inhalt herausgefallen ist, sollte er in einen größeren Behälter gegeben werden.
In Russland ist das Problem der Vernichtung medizinischer Abfälle akut. Einerseits stellen sie eine echte Bedrohung für die Bevölkerung dar, da sie giftige Stoffe enthalten können und eine Quelle für die Ansteckung mit gefährlichen Krankheiten sind. Und nicht alle Organisationen in der Russischen Föderation halten sich streng an die Vorschriften für den Umgang mit ihren Rückständen, was eine Gefahr für die Bevölkerung, die Umwelt und die Atmosphäre darstellt.
Andererseits kann auch gegen die Entsorgungsvorschriften verstoßen werden. Jedes Unternehmen kann die von einer Organisation produzierten Abfälle transportieren, dekontaminieren und entsorgen, auch ohne Lizenz. Die gesetzlichen Vorschriften gelten nur für Stoffe der föderalen Einstufung. Und nur ‚G‘ und einige andere Abfallklassen fallen in diese Kategorie, allerdings in der Regel erst nach Neutralisierung oder Vernichtung. Nicht genehmigte Tätigkeiten führen häufig zu Fehlern im Umgang mit medizinischen Abfällen, die ein hohes Risiko für gefährliche Situationen bergen.
Lesen Sie mehr:- Wohin kommen die Körperteile nach der Operation?.
- Ein kniffliger Stumpf.
- Was tun bei amputierten Gliedmaßen?.
- Das Bein eines gesunden Menschen.
- Sind die Beine beim Menschen gleich?.
- Bänderdehnung der unteren Gliedmaßen.
- Beinbeschwerden – zu welchem Arzt soll ich gehen?.
- Technik der Schienbeinamputation.
