Das erste Anzeichen von Beschwerden sind Schmerzen. In der Anfangsphase der Krankheit werden sie nur als leichtes Unbehagen empfunden und treten nur in den Morgenstunden auf. Viele Menschen bemerken beim Gehen ein nagelähnliches Gefühl in der Ferse, das aber bald nachlässt.

- Fasciitis
- PLANTARFASZIITIS AM FUSS: URSACHEN
- Warum Fersensporn entsteht
- Symptome des Fersensporns
- Fersensporn – Behandlung
- Plantarfasziitis: Diagnose der Krankheit
- Plantarfasziitis : Behandlung
- Diagnose
- Behandlung des Fersensporns
- Pharmakologische Behandlung
- Physiotherapie
- UWT-Behandlung des Fersensporns
- Fersensporn: Ursachen, Symptome
- Die Vorteile unserer Behandlung:
- Diagnose
- Endoskopische Plantarfasziotomie und Entfernung von Fersensporn.
- Mini-invasive Durchtrennung der Plantarfaszie und Entfernung des Fersensporns unter Röntgenkontrolle.
- Ursachen des Fersensporns bei Kindern
- Klassifizierung
- Ursache
- Symptome
- Wie lange dauert die Operation?
- Wann kann ich fahren?
Fasciitis

Die Fersenfasziitis ist eine Erkrankung, die lange Zeit zu Unrecht übersehen wurde. Zunächst ähnelt der Schmerz in der Ferse einem leichten Stromschlag und stört meist überhaupt nicht.
Die Beschwerden nehmen allmählich zu, und der Schmerz ist weit davon entfernt, unerträglich und dauerhaft zu sein.
‚Dr. OST‘ lädt Sie ein, die Fersenfasziitis frühzeitig und nicht-operativ zu behandeln, sofern Sie den Besuch eines Chirurgen auf dem Operationstisch vermeiden können. Vereinbaren Sie einen Termin
PLANTARFASZIITIS AM FUSS: URSACHEN
Die ständige Belastung des Bandapparats, die beim Auftreten Fersenschmerzen verursacht, kann verschiedene Ursachen haben:
- Plattfüße und individuelle physiologische Merkmale sind die häufigsten Ursachen für Plantarfasziitis;
- Übergewicht;
- unbequemes enges oder orthopädisch falsches Schuhwerk, hohe Absätze;
- systemische Gelenkerkrankungen, die das Bindegewebe schwächen;
- eine Infektion in der Vorgeschichte;
- Trauma;
- Schlechte Durchblutung der unteren Gliedmaßen, Verlust der Gefäßelastizität.
WICHTIG!!! Eine Entzündung der Fußfaszien tritt bei Kindern selten auf: Ihr Bindegewebe ist weich, elastisch und die Belastung ist altersgerecht. Zur Behandlung von Fasziitis-Symptomen sollten Sie meist erst nach dem 30. Lebensjahr Ihren Arzt aufsuchen:
Warum Fersensporn entsteht
Die Plantarfaszie wird beim Gehen und Laufen stark belastet und ist daher anfällig für Mikroverletzungen – Risse. Normalerweise heilen kleine Verletzungen von selbst und müssen nicht behandelt werden, aber das Vorhandensein bestimmter prädisponierender Faktoren führt dazu, dass sich Faszienrisse nicht regenerieren. Dies führt zu Entzündungen und allmählichen degenerativen Veränderungen des Gewebes, die zur Bildung von Randosteophyten des Fersenbeins – Fersensporn – führen. Die Plantarfasziitis tritt am häufigsten bei Menschen mittleren und höheren Alters auf, ist bei Frauen häufiger als bei Männern, und auch Sportler, die intensiv trainieren, sind gefährdet.
- Lang andauernde körperliche Belastung des Fußes: Laufen, Gehen, stehende Arbeit;
- Übergewicht, das einen erhöhten Druck auf die Füße verursacht;
- Wirbelsäulenerkrankungen, die die Verteilung des Gewichts auf den Fuß stören (Skoliose usw.).
- Das Tragen von Schuhen ohne Einlegesohle mit völlig flacher Sohle, wie Flip-Flops, Ballerinas oder Schuhe, die eng anliegen oder am äußeren Rand stark abgenutzt sind und den Füßen keine Dämpfung und Stabilität bieten können;
- Dehnung der Faszien bei Sportlern aufgrund einer schlechten Trainingstechnik oder einer drastischen Erhöhung der Trainingsintensität;
- Übermäßige Pronation (Vorwärts- und Einwärtsdrehung) der Füße – Plattfüße;
- Hohes Fußgewölbe;
- Okklusive (verschließende) Läsionen der Blutgefäße in den Füßen, die den normalen Blutfluss beeinträchtigen;
- Entzündliche und degenerativ-dystrophische Gelenkerkrankungen der unteren Gliedmaßen – Arthritis, Arthrose.
Symptome des Fersensporns
Das Hauptsymptom, anhand dessen Podologen einen Fersensporn diagnostizieren, ist ein stechender und schmerzhafter Schmerz im Bereich der Ferse und des Fußgewölbes, der beim Auftreten des Fußes nach langem Sitzen oder nächtlichem Schlafen auftritt. Die Schmerzen verstärken sich nach körperlicher Anstrengung oder Treppensteigen und machen sich optisch und körperlich durch Schwellungen und Grübchen im Fußbereich bemerkbar.
Fersensporn – Behandlung
Der Fersensporn wird mit konservativen Methoden behandelt, außer in schweren und fortgeschrittenen Fällen, in denen eine chirurgische Behandlung erforderlich ist. Die Behandlung basiert auf Fußentlastung und Massage. Die folgenden Maßnahmen können dazu beitragen, übermäßige Belastungen zu verringern:
- Einschränkung des Gehens auf hartem Untergrund;
- Sofortige Ruhe, wenn Fersenschmerzen auftreten;
- Ersetzen von engem und abgenutztem Schuhwerk durch lockeres, gut gepolstertes Schuhwerk mit einer Absatzhöhe von mindestens 2 und höchstens 4 Zentimetern;
- Verringerung des Übergewichts;
- Um Entzündungen zu beseitigen und Komplikationen vorzubeugen, sind spezielle Einlagen erforderlich, die das Mittelfußgewölbe stützen und den Druck auf die Ferse mindern. Sie können fertige Einlagen kaufen oder maßgefertigte Einlagen bestellen und in die Schuhe einlegen, die Sie die meiste Zeit über tragen.
Eine Massage der Fußsohle und des Fußrückens, der Zehen und der Fußgelenke ist unerlässlich. Gleichzeitig sollten Sie täglich spezielle Dehnungsübungen für die Plantarfaszie und die Unterschenkelmuskulatur durchführen, um Zerrungen und Verkürzungen der Faszien zu vermeiden.
Physiotherapie und Pharmakotherapie werden eingesetzt, um Entzündungen zu beseitigen, die Heilung der Faszienfasern zu beschleunigen, Schmerzen zu lindern und eine weitere Knochenhypertrophie zu verhindern:
- Magnettherapie mit niederfrequenten Impulsen;
- UHF-Therapie – Bestrahlung des Fußes mit einem ultrahochfrequenten elektrischen Feld;
- Stoßwellentherapie zur Verbesserung der Mikrozirkulation in den Geweben;
- Röntgentherapie;
- Laser-Therapie.
Nichtsteroidale entzündungshemmende und schmerzstillende Medikamente in Form von Tabletten, Injektionen, Salben und Gelen werden zur Linderung von Schmerzen und Entzündungen eingesetzt.
Wenn die konservative Behandlung unwirksam ist, wird eine chirurgische Behandlung empfohlen, bei der der knöcherne Auswuchs entfernt und das irreversibel veränderte Gewebe herausgeschnitten wird.
Plantarfasziitis: Diagnose der Krankheit
Röntgenaufnahmen gelten im Allgemeinen als die beste Methode zur Diagnose dieser Erkrankung, da die Verknöcherung des Bandes auf Röntgenaufnahmen zu erkennen ist. In den allermeisten Fällen reichen jedoch eine einfache Anamnese, die Analyse der Hauptsymptome, eine visuelle Untersuchung und das Abtasten des Längsbandes aus, um die Diagnose einer Plantarfasziitis zu bestätigen.
Eine Röntgenuntersuchung hilft jedoch, das Vorhandensein eines Sporns von anderen möglichen Ursachen für Fersenschmerzen, wie z. B. einer Knochenfraktur, zu unterscheiden. Außerdem deutet das Vorhandensein eines Knochensporns auf einem Röntgenbild nicht immer zu 100 % auf eine Plantarfasziitis hin, da es auch so genannte ’stille Sporne‘ gibt – bei denen ein Sporn vorhanden ist, aber keine Schmerzen auftreten. Umgekehrt gibt es Schmerzen, aber keinen Sporn. Deshalb sollte die Diagnose von einem qualifizierten Facharzt gestellt werden.
Plantarfasziitis : Behandlung



Um es gleich vorweg zu nehmen: Wir empfehlen, Plantarfasziitis ausschließlich mit der Stoßwellentherapie (UWT) zu behandeln. Alle anderen physiotherapeutischen Geräte stehen in unserer Klinik zur Verfügung, um dieses Leiden zu behandeln, aber sie sind nicht so wirksam wie die UWT.
Die Ergebnisse der Magnettherapie, des Lasers, des Ultraschalls und anderer Therapien können Sie auf unserer Website einsehen Behandlung des Fersensporns.
Die Stoßwellentherapie in unserer Klinik wird mit einem modernen Gerät der neuen Generation von Zimmer (Deutschland) durchgeführt. Der Vorteil dieses Geräts liegt in der hohen Erfolgsquote (mehr als 95 %) und dem geringen Schmerzempfinden während der Behandlung. Eine Kur von 5-6 Behandlungen im Abstand von 5-7 Tagen reicht in der Regel aus, um das Plantar-Band vollständig zu regenerieren und die Schmerzsymptome im Fersenbereich zu beseitigen.
Für die Stoßwellentherapie bei Plantarfasziitis gibt es praktisch keine Gegenanzeigen (außer wenn der Patient einen Herzschrittmacher trägt, schwanger ist oder Krebs im Fersenbereich hat). Die Behandlungen sind leicht schmerzhaft, werden aber von den Patienten gut vertragen. Das Schmerzempfinden ist nur zu Beginn der Behandlung spürbar, und am Ende der Sitzung verursacht das Gerät normalerweise keine nennenswerten Schmerzen. Eine einzelne Sitzung besteht aus 3.000 bis 3.500 Schocks und dauert etwa 10-15 Minuten.
Die vom Gerät erzeugten Perkussionsschallwellen dringen leicht durch das Weichteilgewebe und verbessern die Stoffwechselprozesse im betroffenen Bereich erheblich. Diese Verbesserung der Mikrozirkulation sorgt dafür, dass die Stoßwellentherapie hochwirksam ist. Es ist jedoch bekannt, dass keine Physiotherapiesitzung ohne eine positive Reaktion unseres Körpers vollständig ist: Die Schmerzempfindungen regen unseren Körper dazu an, sich aktiver am Heilungsprozess zu beteiligen.
Diagnose
Der Orthopäde diagnostiziert und behandelt den Fersensporn. Röntgenaufnahmen sind das wichtigste Mittel, um den Schweregrad der Erkrankung zu erkennen und zu beurteilen. Auf dem Röntgenbild sind die knöchernen Vorsprünge, ihre Form, Lage und Größe deutlich zu erkennen.
Weitere Untersuchungstechniken sind:
- Allgemeine und biochemische Blutuntersuchungen zum Nachweis von Entzündungen, zur Bestimmung des Harnsäurespiegels (wichtig für die Diagnose von Gicht) und einiger anderer Indikatoren;
- Urinuntersuchung;
- Ultraschalluntersuchung des Fußes zur Beurteilung des Zustandes der Weichteile, um einen möglichen Abszess zu erkennen;
- Duplex-Untersuchung der Blutgefäße in den unteren Gliedmaßen (zur Erkennung möglicher Durchblutungsstörungen);
- MRT des Fußes, um den Zustand aller anatomischen Strukturen des Fußes, einschließlich der Nervenfasern, zu bestimmen.
Bei Vorliegen von Begleiterkrankungen werden geeignete Labor- und Instrumentaluntersuchungen sowie die Konsultation von Spezialisten empfohlen.
Beachten Sie, dass Schmerzen im Fersenbereich nicht unbedingt auf die Entwicklung eines Fersensporns hinweisen. Ähnliche Symptome können verursacht werden durch:
- Gicht;
- rheumatoide Arthritis;
- Osteoarthritis (Entzündung des Knochens);
- die Bechterew-Krankheit;
- Tuberkulose des Knochens;
- Verletzungen, etc.
Nehmen Sie keine Selbstmedikation oder unkontrollierte Schmerzmittel. Nur der Arzt kann das geeignete Mittel auswählen.
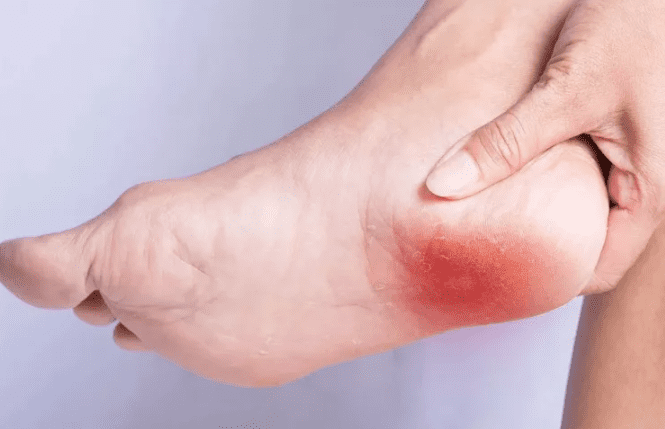
Behandlung des Fersensporns
Die Behandlung eines Fersensporns hängt weitgehend von seinen Ursachen und Symptomen ab und wird individuell verordnet. Der Arzt wendet mehrere Methoden an:
- Medikamentöse Behandlung;
- Physiotherapie – Stoßwellenbehandlung; Laserbehandlung;
- Röntgentherapie;
- Massage;
- therapeutische Übungen und Gymnastik;
Der Patient muss seine Lebensweise und Ernährung anpassen und orthopädische Schuhe tragen.
Pharmakologische Behandlung
Medikamente zur Behandlung des Fersensporns zielen darauf ab, Entzündungen und Schmerzen zu lindern. Zu den am häufigsten verwendeten Medikamenten gehören:
- nichtsteroidale Antirheumatika (NSAIDs): Indometacin, Diclofenac, Mittel auf Ibuprofenbasis in Form von Tabletten, Injektionen und topischen Mitteln (Cremes, Salben, Schmerzpflaster);
- länger wirkende Kortikosteroide (Diprospan und seine Analoga), die direkt in die Faszien injiziert werden, um die Entzündung zu stoppen;
- Antibiotika bei eitrigen Entzündungen oder infektiösem Charakter der Erkrankung.

Direktor, Chefarzt, Orthopäde/Traumatologe
Liegen Begleiterkrankungen vor, werden Medikamente zur Behandlung dieser Erkrankungen verordnet, z. B. Medikamente zur Normalisierung des Blutflusses, Antipodigraviva usw. Nur der Arzt entscheidet über die geeignete Medikation, die Dosierung und die Menge, die eingenommen werden muss.
Physiotherapie
Ziel der Physiotherapie ist es, die Durchblutung und die Regeneration des Gewebes zu verbessern und die Wirkung von Medikamenten zu verstärken. Dies geschieht durch den Einsatz von:
- Elektrophorese: Injektion von Medikamenten in das Gewebe mit Hilfe von elektrischem Strom;
- Sonophorese: Behandlung von Geweben mit Ultraschallwellen, die das Eindringen von Medikamenten verbessern;
- Ultraschalltherapie: Erwärmung des Gewebes und Verringerung der Entzündungsreaktionen mit Hilfe von Ultraschallwellen;
- Schlamm- und Mineralbäder.
UWT-Behandlung des Fersensporns
Fersensporn: Ursachen, Symptome
Der menschliche Fuß ist ein perfekter Mechanismus, den uns die Natur gegeben hat. Die dünnen Knochen des Fußes tragen das Gewicht des menschlichen Körpers, genau wie die gewölbten Brücken, die aus dünnen Elementen bestehen und das Gewicht der darüber fahrenden Autos tragen.
| Auf der Plantarseite wird die Fußsohle von der Aponeurosis plantaris gestützt, einem kräftigen Band, das Vorder- und Rückseite des Fußes miteinander verbindet. Es verhindert, dass sich der Fuß unter dem Gewicht des Körpers abflacht. Das hintere Ende der Plantaraponeurose ist am Fersenbein befestigt und die vorderen Enden sind an den Zehen fixiert. |
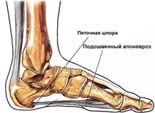
| An dieser Stelle bildet sich am ehesten ein Sporn. Die Plantaraponeurose und das sie umgebende Gewebe sind in aufrechter Haltung starken Belastungen ausgesetzt. Das Band kann sie in der Regel verkraften, und seltene Mikroverletzungen heilen spontan und ohne größere Schmerzen ab. |
Die Vorteile unserer Behandlung:
- Behandlung mit dem Zimmer UHT-Gerät der neuen Generation aus Deutschland.
- Magnettherapie-Behandlung bei Bezahlung der UHT-Behandlung kostenlos.



Fersensporn Bilder von verschiedenen Spornen HIER.
Nachfolgend finden Sie verschiedene Fotos von Fersensporen. So sieht ein Fersensporn auf einem Röntgenbild aus. Wie Sie auf dem Foto sehen können, können Sporne groß und klein sein, aber die Schmerzen hängen nicht von der Größe des Sporns ab. Es gibt Sporne, die größer als 1 cm sind und nicht schmerzen (Fersensporn Foto 1), während sehr kleine Sporne stark schmerzen (Fersensporn Foto 2). Es gibt auch Fälle, in denen die Sporne gar nicht vorhanden sind, aber Schmerzen auftreten. Dies lässt sich dadurch erklären, dass der Sporn selbst keine Schmerzen verursacht, sondern der Schmerz durch die gerissenen Bänder entsteht. Wenn die Achillesferse gerissen ist, wächst der Sporn am Band nach oben (Fersensporn Foto 3).
Diagnose
Eine einfache Analyse der Beschwerden des Patienten, eine visuelle Inspektion, das Abtasten der Fußsohle und eine Röntgenaufnahme reichen in den meisten Fällen aus, um einen Fersensporn korrekt zu diagnostizieren. Fotos des Fersensporns und die Palpation helfen, die Plantarfasziitis von möglichen Knochenbrüchen zu unterscheiden. Das Fehlen einer Plantarfasziitis mit Schmerzen erfordert eine zusätzliche Differenzialdiagnose in Bezug auf das mögliche Vorliegen systemischer Entzündungskrankheiten wie Morbus Bechterew, rheumatoide Arthritis, Reiter-Syndrom und einige andere. Solche Erkrankungen können ebenfalls Fersenschmerzen verursachen. Das Vorhandensein einer knöchernen Wucherung ist nicht immer ein zuverlässiges Symptom, da 70 % der Erwachsenen eine solche Wucherung haben, aber keine Schmerzen verspüren. Die Diagnose sollte daher von einem Facharzt gestellt werden, der in der Lage ist, die Ursache der Fersenschmerzen richtig zu erkennen und auch andere Krankheiten mit ähnlichen Symptomen auszuschließen.
Wirkung der Geroprotektoren – kurze Peptide: – Stabilisierung der Stoffwechselvorgänge in Knochen und Bindegewebe – Beschleunigung der Regeneration von Muskel-Skelett-Geweben bei Entzündungen – Verringerung der Schmerzen beim Gehen – Erhöhung der Plastizität.
Zusammensetzung:
– Peptidkomplex AC4 – Alanin – Glutaminsäure – Asparaginsäure.
Anwendung: 1 Kapsel 2 mal täglich vor den Mahlzeiten. Kurs von 20 Kapseln.
Endoskopische Plantarfasziotomie und Entfernung von Fersensporn.
Endoskopische Fasziotomie. Zum ersten Mal 1991 durchgeführt. Wird unter Regionalanästhesie durchgeführt. Mit einem Tourniquet am Unterschenkel. Es wird ein 5 mm langer Zugang an der medialen Oberfläche der Ferse, etwa 1 cm distal des Aponeurosenansatzes, angelegt. Der endoskopische Trokar und die Kanüle werden oberflächlich durch die Plantarfaszie bis zum gegenüberliegenden Rand der Fersenregion eingeführt, wo eine Austrittswunde angelegt wird. Die Kanüle wird entfernt und die endoskopische Kamera wird in das mediale Portal eingeführt. In die laterale wird ein retrogrades Schnittskalpell eingeführt. Und die Dissektion wird durchgeführt.
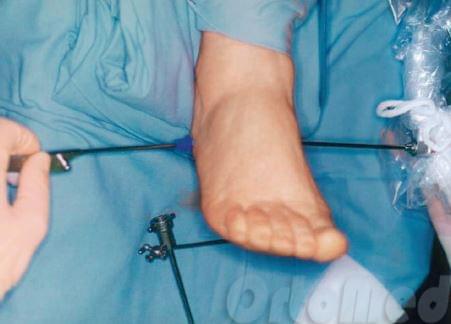
Mit der Kamera kann der Chirurg das Operationsgebiet beobachten. Die Plantarfaszie wird vom Fersensporn (Knochen) weggeschnitten, so dass ihre Spannung aufgehoben wird.
Mini-invasive Durchtrennung der Plantarfaszie und Entfernung des Fersensporns unter Röntgenkontrolle.
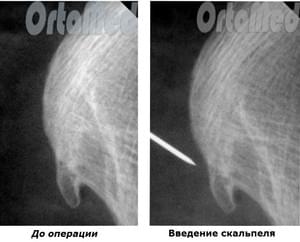
Im Gegensatz zur endoskopischen Technik wird nur ein Schnitt von 3 mm gesetzt. Ein dreieckig zugespitztes Skalpell wird eingeführt, um die Plantarfaszie an ihrem Übergang zum Fersenbein zu durchtrennen.
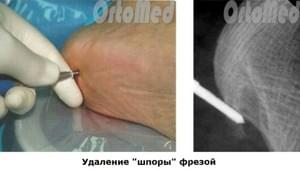
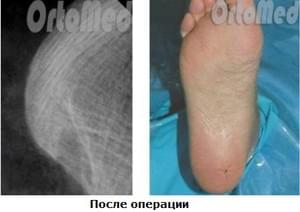
In einem weiteren Eingriff wird die Exostose (Sporn) des Fersenbeins selbst entfernt. Ein großer Vorteil dieser Methode ist die minimale Traumatisierung des Fersenbereichs (Fußsohle). Dadurch verkürzt sich die Rehabilitationszeit auf zwei Tage.
Viele Patienten fragen mich: Können sich Plattfüße nach der Faszienentfernung verschlimmern?
Nein. Die Plattfüße werden sich nicht verschlimmern, weil wir bei der Operation nur die mediale (entzündliche) Faszie durchtrennen, aber die laterale Faszie, die mit dem gleichnamigen Fersenbein verbunden ist, bleibt erhalten. Bei starken Fersenschmerzen sind Gangstörungen viel gefährlicher. Der Patient beginnt reflexartig, sein Körpergewicht auf den Vorfuß und den anderen Fuß zu verlagern. Es kann zu einem Hinken oder einer schlechten Körperhaltung kommen. All dies kann das Fortschreiten einer Osteochondrose oder Skoliose beschleunigen!
Die Ergebnisse der Fersensporn-Operation sowie Röntgenbilder sind hier zu sehen.
Ursachen des Fersensporns bei Kindern
Im Normalzustand ist die Faszie immer straff und schützt die knöchernen und muskulären Strukturen des Fußes vor Schäden. Bei einem Trauma, einer Entzündung oder einer übermäßigen Ablagerung von Kalziumsalzen wird die Integrität der Fasern beeinträchtigt, und in diesem Bereich bildet sich allmählich ein knöcherner Auswuchs, eine sogenannte Exostose.
Die Hauptursachen für knöcherne Auswüchse bei Kindern unterschiedlichen Alters, die Sporne bilden, sind:
- Plattfüße, bei denen die Belastung des Bandapparats und der Muskeln des Fußes abnormal und ungleichmäßig verteilt ist;
- Übergewicht, das den Druck auf die unteren Gliedmaßen erhöht;
- das Tragen von zu engen, schmalen, schweren und unbequemen Schuhen, die nicht an die Größe des Fußes angepasst sind;
- eine sitzende Lebensweise;
- Bestimmte Erkrankungen des Bewegungsapparats, die die axiale Belastung des Skeletts verlagern, wie z. B. Skoliose;
- Vererbte Veranlagung;
- Übermäßige körperliche Anstrengung beim Sport und anderen körperlichen Disziplinen;
- Stoffwechselstörungen und Erkrankungen des endokrinen Systems;
- Verletzungen der Knochen und Gelenke der unteren Gliedmaßen (Verrenkungen, Verstauchungen, Knochenbrüche, schwere Prellungen);
- Gefäßerkrankungen, bei denen die Blutzufuhr zu den Füßen beeinträchtigt ist;
- Knochen- und Knorpelerkrankungen (Arthrose, Arthritis, Verformungen der Gliedmaßen usw.).
In einigen Fällen ist der Ausgangspunkt für die Entwicklung der Krankheit ein infektiöser Entzündungsprozess in den umliegenden Geweben sowie Zustände, bei denen eine Verringerung der Dichte der Knochenstrukturen vorliegt.
Risikofaktoren sind Kinder, die regelmäßig statischen Belastungen ausgesetzt sind (Laufen, lange Sprünge, lange Spaziergänge), Kinder, die hormonellen Veränderungen unterliegen, und Kinder, die Probleme mit der Kalzium- und Phosphoraufnahme haben.
Klassifizierung
Nach dem internationalen Krankheitsregister ICD-10 bezieht sich die Plantarfasziitis auf Pathologien des Bewegungsapparats und des Bindegewebes. Die Erkrankung kann einseitig sein, wobei sich die Osteophyten an einem Fuß bilden, oder beidseitig, wobei die Osteophyten die Fußsohlen beider Füße betreffen.
Der Entwicklungsverlauf der Plantarfasziitis kann in drei Stadien unterteilt werden:
- Das erste Stadium, die Entosopathie, ist durch erste pathologische Veränderungen der Längsfaszie unter dem Einfluss eines traumatischen Faktors gekennzeichnet;
- Das zweite Stadium, die Fasciose, ist durch eine aseptische Entzündung der Plantarfaszie gekennzeichnet, d. h. der Prozess verläuft ohne Beteiligung fremder Krankheitserreger;
- Im dritten Stadium, der Verkalkung, kommt es zu einer übermäßigen Ansammlung von Kalziumsalzen in der geschädigten Faszie, was zur Bildung von Knochenauswüchsen führt.
Der Prozess der Osteophytenbildung ist recht langwierig und dauert je nach Art der Verletzung und der Ursache der Pathologie zwischen 2 Wochen und mehreren Monaten.
Ursache
Ein Fersensporn entsteht, wenn sich Kalkablagerungen am unteren Teil des Fersenbeins bilden, ein Prozess, der in der Regel viele Monate dauert. Ein Fersensporn wird häufig durch eine Zerrung der Muskeln und Bänder, eine Dehnung der Plantarfaszie und wiederholte Risse der Membran, die den Fersenknochen bedeckt, verursacht. Fersensporn tritt besonders häufig bei Sportlern auf, die viel springen und laufen.
Zu den Risikofaktoren für die Entstehung eines Fersensporns gehören:
- Beeinträchtigter Gang, bei dem das Fersenbein, die Bänder und die Nerven im Fersenbereich übermäßig belastet werden.
- Laufen auf hartem Untergrund
- Schlecht sitzende oder getragene Schuhe
- Übergewicht, Fettleibigkeit
In den meisten Fällen entwickelt sich die Plantarfasziitis ohne eine spezifische Ursache.
Es gibt jedoch einige Risikofaktoren, die die Wahrscheinlichkeit der Entwicklung einer Plantarfasziitis erhöhen, und das sind
- Älteres Alter. Gewebsveränderungen führen zu einer Abnahme der Elastizität der Plantarfaszie und zu einer Verringerung des Fettgewebes im Fersenbereich
- Diabetes
- Tätigkeiten, die langes Stehen auf den Füßen erfordern
- Episoden heftiger körperlicher Aktivität
- Plattfüße oder hohes Fußgewölbe.
- Dicke Wadenmuskeln und eingeschränkte Dorsalflexion des Fußes.
Die Funktion der Faszien besteht darin, die auf den Fuß fallenden Lasten zu absorbieren. Irgendwann kann die Faszie die Belastung jedoch nicht mehr aufnehmen und es kommt zu einem Riss und einer Fasziitis.
Symptome
Obwohl viele Patienten mit Plantarfasziitis einen Fersensporn haben, verursacht ein Sporn nicht immer Schmerzen. Fast 10 Prozent der Erwachsenen haben einen Sporn, aber nur 5 Prozent haben Fußschmerzen. Die Behandlung von Fersenschmerzen erfordert daher in den meisten Fällen nicht die Entfernung des Sporns.
Die häufigsten Symptome der Plantarfasziitis sind:
- Schmerzen im unteren Teil des Fußes im Bereich der Ferse
- Schmerzen bei den ersten Schritten nach dem Aufstehen am Morgen oder nach einer längeren Ruhephase, z. B. nach einer langen Autofahrt. Der Schmerz lässt nach einigen Minuten Gehen nach
- Verstärkte Schmerzen nach (nicht während) sportlicher Betätigung oder körperlicher Aktivität.
Ein Fersensporn verursacht oft keine Symptome. Ein Fersensporn kann jedoch gelegentlich Schmerzen oder chronische Schmerzen verursachen – vor allem beim Gehen oder Joggen, wenn sich in dem Bereich, in dem der Sporn entstanden ist, eine Entzündung entwickelt. In der Regel ist die Ursache der Schmerzen nicht der Fersensporn selbst, sondern eine vom Sporn ausgehende Weichteilverletzung.
Viele Patienten beschreiben Schmerzen, die durch Fersensporn und Plantarfasziitis verursachten Schmerzen, die sich morgens beim Aufstehen wie eine Stecknadel an der Fußsohle anfühlen und sich später zu einem dumpfen Schmerz entwickeln. Häufig kommt es auch zu einem stechenden Schmerz unmittelbar nach dem Aufstehen, nachdem man lange gesessen hat.
Wie lange dauert die Operation?
Dies ist wahrscheinlich die häufigste Frage, die Chirurgen gestellt wird. Die Gesamtdauer des Eingriffs ist nicht nur die Zeit vom Beginn des Schnittes bis zum Setzen der letzten Naht. Bei einer Flugreise zum Beispiel geht es nicht nur um die Zeit, die man in der Luft verbringt, sondern auch um das Einchecken, die Sicherheitskontrollen vor dem Flug und das Ein- und Aussteigen.
Die unten angegebenen Zeiten sind daher nur Richtwerte.
Proximale Entlastung des medialen Kopfes des Wadenmuskels:
Wann kann ich fahren?
Proximale Freisetzung des medialen Kopfes des Wadenmuskels:
Die meisten Patienten können innerhalb von 2 Wochen nach dem Eingriff Auto fahren. Für weitere Informationen siehe unten.
Unsere diesbezüglichen Empfehlungen sind oben und hier aufgeführt. Letztlich liegt die Verantwortung dafür ganz beim Patienten. Eine gute Möglichkeit, um zu überprüfen, ob Sie bereits Auto fahren können oder nicht, ist, den rechten Fuß auf den Boden zu stellen und kräftig nach unten zu drücken, um einen plötzlichen Tritt auf das Bremspedal zu simulieren. Wenn Sie sich ängstlich fühlen oder Schmerzen haben, sollten Sie besser nicht fahren, da dies gefährlich sein kann. Außerdem wird Ihr Fuß beim Autofahren für längere Zeit in eine Zwangshaltung gebracht. Dies kann die postoperative Schwellung verschlimmern.
Lesen Sie mehr:- Behandlung der Plantarfasziitis.
- Behandlung der Plantarfasziitis zu Hause.
- Behandlung von Plantarfasziitis-Salbe.
- Längsseitiger Soleus-Muskel.
- Aufbau der menschlichen Ferse.
- Riss der Fußfaszie.
- Behandlung der Plantarfasziitis an der Fußsohle.
- Orthopädische Schuhe für Frauen mit Fersensporn.
