Es ist nicht ratsam, mit einer Krücke zu gehen, wenn Sie viel Gewicht haben. Eine Krücke kann tragen 80 bis 120 Kilogramm. Das bedeutet, dass ein Paar Krücken doppelt so viel tragen kann. Sie sollten lernen, auf 2 Krücken gleichzeitig zu gehen, um Schäden an den Krücken zu vermeiden.
- Eine Amputation ist eine Operation, bei der eine Gliedmaße ganz oder teilweise entfernt wird. Eine Amputation kann erforderlich sein, wenn Sie eine schwere Verletzung oder Infektion erlitten haben oder an einer Krankheit wie der peripheren Arterienerkrankung (PAD) leiden.
- Gängige Arten der Amputation sind:
- Vorbereitung auf die Operation
- Amputation – Operation bei Knochenkrebs
- Verlängerung des Toilettensitzes
- Für wen wird es empfohlen?
- Vorteile der Benutzung
- Tipps zur Auswahl
- Toilettenhandläufe
- Wer wird empfohlen
- Vorschläge
- Wie lange müssen Sie nach einer Fraktur an Krücken gehen?
- Wie man mit Ellbogenstützen (Stöcken) geht
- Symptome von Phantomschmerzen
- Woher Phantomschmerzen kommen
- Rehabilitation
- Erfahrungsberichte
- Folgen nach der Entfernung von Gebärmutter und Eierstöcken
- Menopause nach Entfernung der Gebärmutter
- Ursachen der Erkrankung
- Symptome der Pathologie
- Fisteln am Fuß: Ursachen, Symptome
- Symptome von Fisteln
Eine Amputation ist eine Operation, bei der eine Gliedmaße ganz oder teilweise entfernt wird. Eine Amputation kann erforderlich sein, wenn Sie eine schwere Verletzung oder Infektion erlitten haben oder an einer Krankheit wie der peripheren Arterienerkrankung (PAD) leiden.
Viele Menschen führen nach einer Amputation ein gesundes, aktives Leben, aber es kann einige Zeit dauern, bis sie sich an das Leben ohne Gliedmaßen gewöhnt haben.
Eine Amputation ist eine Operation, bei der eine oder mehrere Gliedmaßen (äußere Gliedmaßen) ganz oder teilweise entfernt werden.
Gängige Arten der Amputation sind:
- Oberschenkelamputation, bei der ein Teil des Oberschenkels, Knies, Schienbeins, Fußes und der Zehen entfernt wird.
- Amputation unterhalb des Knies, wobei das Schienbein, der Fuß und die Zehen entfernt werden.
- Amputation der Hand.
- Amputation der Hand.
- Amputation von Fingern.
- Amputation des Fußes, Entfernung eines Teils des Fußes.
- Amputation einer Zehe.
Eine Amputation kann notwendig sein, um die Ausbreitung einer Infektion auf die Gliedmaße zu verhindern und Schmerzen zu lindern.
Die häufigste Ursache für eine Amputation ist eine nicht heilende Wunde.
Die Ursache dafür ist oft eine unzureichende Durchblutung der betreffenden Gliedmaße.
Nach einer schweren Verletzung, z. B. einer Quetschung, kann eine Amputation erforderlich sein, wenn der Chirurg die Gliedmaße nicht reparieren kann.
Vorbereitung auf die Operation
Vor der Operation muss sich der Patient einer Reihe von diagnostischen Verfahren unterziehen, um die Diagnose zu bestätigen und den geeigneten Amputationsgrad zu bestimmen (MRT, Bluttests usw.), damit so viel gesundes Gewebe wie möglich erhalten und der Krebstumor vollständig entfernt werden kann. Um den Zustand des Patienten zu beurteilen, können Tests durchgeführt werden:
- Eine gründliche körperliche Untersuchung – zur Beurteilung des körperlichen Zustands des Patienten sowie des Ernährungszustands, der Darm-, Blasen-, Herz-Kreislauf- und Atmungsfunktion.
- Untersuchung des Zustands und der Funktion der gesunden Gliedmaße.
- Psychologische Beurteilung – erforderlich, um festzustellen, wie sich die Amputation auf die geistige und emotionale Gesundheit des Patienten auswirkt und ob er zusätzliche Unterstützung benötigt.
Der Patient sollte den Arzt auch über die folgenden Faktoren informieren:
- Allergische Reaktionen auf Medikamente, Narkosemittel, Latex.
- Schwangerschaft oder Verdacht auf Schwangerschaft.
- Durchblutungsstörungen und Einnahme von Medikamenten, die die Blutgerinnung beeinflussen (Antikoagulanzien, Aspirin). Es ist wahrscheinlich, dass der Patient die Einnahme blutverdünnender Medikamente vor der Operation absetzen muss.
Amputation – Operation bei Knochenkrebs
Die Operation kann unter Vollnarkose oder Epiduralanästhesie (Rückenmarksnarkose) durchgeführt werden. Während der Operation werden Herzfrequenz, Blutdruck und Atmung des Patienten kontinuierlich überwacht. Möglicherweise wird auch ein Blasenkatheter gelegt.
Zunächst behandelt der Chirurg das Operationsfeld mit einer antiseptischen Lösung und macht einen Einschnitt an der Amputationsstelle, woraufhin er den erkrankten Bereich – den Krebstumor und das umgebende gesunde Gewebe – entfernt. Dies ist notwendig, um den pathologischen Prozess zu stoppen und ein mögliches Wiederauftreten der Krankheit zu verhindern.
Wenn der Chirurg sich davon überzeugt hat, dass die bösartigen Zellen so genau wie möglich entfernt wurden, glättet er den Knochen und formt ein rudimentäres Glied, an dem dann eine Prothese befestigt wird. So entsteht ein Lappen aus Muskeln, Haut und Bindegewebe, der das Ende des Knochens bedeckt. Anschließend vernäht der Arzt die Fäden, die einen Monat lang an Ort und Stelle bleiben. Häufig wird ein fester Verband oder ein Gips verwendet, um ein Anschwellen der Gliedmaße zu verhindern.
Verlängerung des Toilettensitzes
Mit Hilfe spezieller Toilettenaufsätze kann die Höhe einer Standardtoilettenschüssel angehoben werden, um Menschen, die sich nicht setzen oder hinsetzen können, weil sie körperlich dazu nicht in der Lage sind, die Arbeit zu erleichtern.
Der Aufsatz passt sich der Kontur der Toilettenschüssel an, so dass der Eindruck entsteht, die Toilettenschüssel sei ‚erhöht‘ worden. Einige Aufsätze haben einen seitlichen Handlauf, an dem sich die Person beim Betreten und Verlassen der Toilette festhalten kann. Das Zubehör unterscheidet sich auch in der Art der Anbringung, die dauerhaft (d. h. es kann nicht allzu oft entfernt werden) oder vorübergehend (es wird nur angebracht, wenn die behinderte Person die Toilette benutzt) sein kann.

Für wen wird es empfohlen?
Zu den Indikationen für die Verwendung eines Toilettensitzes gehören die folgenden Erkrankungen:
- Arthrose des Knies oder der Hüfte, Stadium II oder höher;
- degenerative und dystrophische Erkrankungen der Wirbelsäule (Osteochondrose, Zwischenwirbelbrüche, Radikulitis, Hexenschuss);
- Rehabilitationsphase nach Operationen und/oder Verletzungen der unteren Gliedmaßen, der Wirbelsäule oder des Unterleibs;
- Lähmung oder Prothese der unteren Gliedmaßen
- Amputation einer unteren Gliedmaße;
- Erhebliche Beeinträchtigung der körperlichen Leistungsfähigkeit.
Vorteile der Benutzung
Der Hauptzweck des Toilettenkopfes besteht darin, den Druck auf den verletzten Körperteil zu verringern, der üblicherweise für den herkömmlichen Toilettengang verwendet wird (Beine, Bauch oder Rücken). Das Fehlen einer erheblichen Kraftanstrengung, zu der zweifellos auch das Hocken gehört, verbessert die klinische oder medizinisch-rehabilitative Gesamtprognose.
Bei irreversiblen Behinderungen erleichtert der Slipper den Gang zur Toilette und schützt bis zu einem gewissen Grad vor Stürzen aufgrund von Gleichgewichtsstörungen.
Tipps zur Auswahl
Das wichtigste Kriterium für die Auswahl eines Toilettensitzaufsatzes ist die Höhe des Produkts. Im Idealfall sollte die Befestigung dazu führen, dass die Person, die auf dem ‚verlängerten‘ Toilettensitz sitzt, ihre Hüften mit den Knien in einem Winkel von mindestens 90⁰ zusammen hat.
Toilettenhandläufe
Ein Toilettengeländer ist eine einfache Möglichkeit, zusätzlichen Halt zu bieten. Bei diesem Produkt handelt es sich im Wesentlichen um ein Rohr mit einer bestimmten Form, das an der Seite der Toilettenschüssel im Waschraum angebracht wird.


Durch Ergreifen des Handlaufs kann sich eine behinderte Person hinsetzen, um die Toilette zu benutzen, ohne ihre Beine, ihre Wirbelsäule oder ihren Bauch übermäßig zu belasten, und dann mit der Kraft ihrer Arme wieder aufstehen, was der Hauptvorteil dieses Produkts ist.
Wer wird empfohlen
Der Einbau eines Handlaufs setzt eine dauerhafte Behinderung voraus, wobei die Fähigkeit, sich selbstständig zu bewegen, erhalten bleiben muss, und wird daher bei folgenden Erkrankungen empfohlen
- Degenerativ-dystrophische Erkrankungen der Wirbelsäule und/oder der Gelenke der unteren Gliedmaßen, die eine Beschränkung der körperlichen Aktivität auf ein Minimum erfordern;
- Teilweise oder vollständige Amputation einer unteren Gliedmaße;
- Prothese einer oder beider unteren Gliedmaßen;
- Mäßiger Grad der körperlichen Beeinträchtigung.
Vorschläge
Bei der Auswahl eines Handlaufs für eine Toilette sollten die folgenden beiden Merkmale berücksichtigt werden:
- Die maximal zulässige Belastung des Produkts muss dem Körpergewicht der behinderten Person entsprechen, sonst kann die Befestigung versagen und der Handlauf sich lösen.
- Idealerweise sollte der Griff aus rutschfestem Material bestehen, um ein versehentliches Ausrutschen und Stürzen mit nassen Händen zu verhindern.
Es ist auch ratsam, darauf zu achten, dass die vom Hersteller vorgesehene Befestigungsmethode sicher ist, damit Sie nicht auf örtliche ‚Handwerker‘ zurückgreifen müssen, um dem Handlauf das richtige Maß an Festigkeit zu verleihen.
Wie lange müssen Sie nach einer Fraktur an Krücken gehen?
Im Falle einer Hüftfraktur. Zunächst wird eine skelettale Traktion durchgeführt. Dies dauert zwischen 1,5 und 2 Monaten. Nach dieser Zeit wird ein Gipsverband angelegt und erst nach drei bis vier Monaten darf man das Bein wieder belasten.
Der Bruch des Oberschenkelhalses wird auf unterschiedliche Weise behandelt:
- Ruhigstellung – es wird ein Gipsverband angelegt und das Bein wird ruhig gestellt. Es wird nicht empfohlen, einen Oberschenkelhalsbruch auf diese Weise zu behandeln, da es zu Muskelschwund kommen kann.
- Osteosynthese – die Knochenfragmente werden mit Schrauben oder Stiften reponiert. Diese Methode ist etwas besser, aber es kann zu Narbenbildung kommen.
- Endoprothese – es wird eine Metallprothese eingesetzt. Dies ist die beste Option. Allerdings ist auch hier das Gehen an Krücken erforderlich. 3-6 Monate.
Wenn Knöchelfraktur ohne Gips behandelt wird, müssen Sie nur 1,5 bis 2 Monate lang an Krücken gehen. Mit einem Gips und einer chirurgischen Behandlung kann diese Zeit mit 2-2,5 Monaten etwas länger sein. Im schlimmsten Fall einer skelettalen Traktion kann sich die Behandlungszeit auf 4-6 Monate verlängern.
Wie man mit Ellbogenstützen (Stöcken) geht
Das Gehen mit Ellenbogenstützen unterscheidet sich nicht wesentlich vom Gehen auf Krücken. Wenn Sie schwache Hände haben, sollten Sie Achselhöhlen-Gehstützen bevorzugen. Das macht das Gehen leichter.
Ellenbogenkrücken haben den Vorteil dass sie leichter sind und weniger Platz beanspruchen.
Über Gehtechniken können Sie am Anfang dieses Artikels lesen. Es ist wichtig, die richtige Größe der Gehstützen zu wählen. Beim Gehen mit Krücken liegt das Gewicht der Last nicht auf den Achseln, sondern auf den Händen.
So finden Sie die richtigen Ellenbogenstützen:
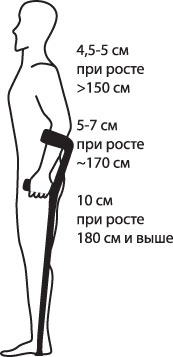
- Stellen Sie sich aufrecht hin, wobei die Spitze der Krücke etwa 15 Zentimeter von Ihrem Fuß entfernt sein sollte.
- Beugen Sie Ihre Arme im Ellbogenbereich um 15-20 Grad.
- Die Manschette, die sich um Ihren Unterarm wickelt, sollte 5-10 Zentimeter von Ihrem Ellbogen entfernt sein.
- Die Manschette sollte weder zu eng noch zu locker sitzen.
Symptome von Phantomschmerzen
Phantomschmerzen sind ein äußerst beunruhigendes Phänomen. Sie können anhaltend sein oder schubweise auftreten, sie können brennen, als schmerzhafte Krämpfe empfunden werden oder sich wie ein elektrischer Schlag anfühlen. Die Intensität der Schmerzen kann sehr stark sein. Die Voraussetzung für Phantomschmerzen (im Gegensatz zu Stumpfschmerzen) ist, dass der Patient im Bereich der Operationswunde keine Schmerzen empfindet. Der Patient hat das Gefühl, dass der amputierte oder fehlende Teil der Gliedmaße schmerzt. Oft lassen sich die Schmerzen jedoch auf eine ganz bestimmte Weise beschreiben. So kann ein Amputierter beispielsweise Schmerzen im fehlenden Fuß verspüren, die einem Tritt auf einen Nagel mit der Fußsohle entsprechen.
Ein weiteres spezifisches Symptom von Phantomschmerzen ist, dass die Berührung anderer, gesunder Körperteile eine Attacke auslösen kann. So löst beispielsweise die Berührung der Wange Phantomschmerzen in der amputierten Hand aus. Auch physiologische Vorgänge wie Urinieren und Stuhlgang können eine Schmerzattacke auslösen.

Woher Phantomschmerzen kommen
Phantomschmerzen treten angeblich häufiger bei Patienten auf, die eine Gliedmaße plötzlich verloren haben und zum Zeitpunkt der Verletzung unter starken, akuten Schmerzen litten. Dies ist der Fall bei bewaffneten Konflikten, Explosionsverletzungen, Naturkatastrophen und Industrieunfällen. Wird bei einem Patienten, der an einer chronischen Krankheit leidet, die die Entfernung eines Teils einer Gliedmaße erfordert, routinemäßig eine Amputation durchgeführt, treten Phantomschmerzen viel seltener auf. Dieses Phänomen steht in direktem Zusammenhang mit den Mechanismen des Phantomschmerzes.
Die Natur des Phantomschmerzes ist sehr komplex und stellt eine vielschichtige Veränderung im Nervensystem auf der Ebene der geschädigten Nerven in der Gliedmaße, im Rückenmark und in der Großhirnrinde dar. Veränderungen auf der Ebene der Hirnrinde werden heute als Hauptursache für Phantomschmerzen angesehen.
In der Großhirnrinde gibt es ein spezielles Gebiet, den so genannten somatosensorischen Kortex. Dieser Bereich empfängt Signale von empfindlichen Rezeptoren, die sich in der Haut, den Gelenken und den Muskeln des Körpers befinden. Jeder anatomische Bereich sendet Signale an einen genau definierten Bereich der Hirnrinde. Bei allen Menschen ist die Großhirnrinde in dieser Hinsicht nahezu identisch organisiert. Um die Verteilung der Sensibilitätszonen darzustellen, wird ein ‚Sensibilitätshomunkulus‘ verwendet. Dies ist in der Abbildung im Abschnitt dargestellt.
Nach einer plötzlichen Amputation beginnt der sensible Bereich des somatosensorischen Kortex, der für den amputierten Teil der Gliedmaße zuständig ist, ein Informationsdefizit zu erfahren – Signale, die von der fehlenden Gliedmaße stammen. Ein Prozess wie die Reorganisation des somatosensorischen Kortex spielt eine wichtige Rolle bei der Entstehung und Aufrechterhaltung von Phantomschmerzen. Dabei beginnen die an die amputierte Gliedmaße angrenzenden Zonen (z. B. die sensorische Gesichtszone, die an die Handzone angrenzt), sich in Richtung des kortikalen Bereichs auszudehnen, der zuvor Signale von der amputierten Gliedmaße empfangen hat. Dies führt zu einem verzerrten Körperschema und einer unzureichenden Bewertung von taktilen und anderen Reizen aus bestimmten anatomischen Bereichen des Körpers. Einfach ausgedrückt: Der Bereich, der für die Interpretation von Signalen aus der amputierten Gliedmaße verantwortlich ist, beginnt, Signale aus anderen anatomischen Bereichen zu empfangen, ist aber nicht in der Lage, diese Informationen angemessen zu verarbeiten und interpretiert sie als Schmerzen im amputierten Arm oder Bein.
Rehabilitation
Drei bis fünf Tage nach der Operation können Sie Ihr normales Leben wieder aufnehmen. Um Komplikationen zu vermeiden, sollten Sie jedoch die folgenden Empfehlungen befolgen:
- Einnahme von blutverdünnenden Medikamenten wie Gerinnungshemmern und Mitteln zur Normalisierung der Blutzirkulation in den Gliedmaßen, wie von Ihrem Arzt empfohlen;
- Einnahme von Vitaminen und Antioxidantien zur Stimulierung des Immunsystems;
- Tragen von Kompressionskleidung in den ersten drei Tagen nach der Thrombektomie;
- Verzicht auf körperliche Betätigung für einen Monat nach der Operation und anschließend sanfte Übungen, um das Bein zu trainieren;
- Befolgen Sie eine vernünftige Diät;
- Vermeiden Sie heiße Bäder, Saunas und Dampfbäder;
- Machen Sie Ihre eigene Physiotherapie und leichte Massage;
- Verzichten Sie auf schlechte Gewohnheiten wie Alkohol und Rauchen.

Die Dauer der Rehabilitationsphase wird individuell festgelegt und hängt vom Zustand des Patienten ab. Suchen Sie Ihren Arzt einige Monate nach der Thrombektomie zu einer Kontrolluntersuchung auf.
Die Operation löst das Problem der Blutgerinnsel nicht, so dass nach der Operation eine Rückkehr zur medikamentösen Behandlung der Venen der unteren Gliedmaßen erforderlich ist.
Erfahrungsberichte
Viele Patienten haben die Operation zur Entfernung von Blutgerinnseln bereits ausprobiert. Die meisten Patienten reagieren positiv auf die Operation.
Die Beine meiner Mutter taten schon lange weh, so dass die Frage nach einer Behandlung lange offen war. Und nach einem weiteren Besuch beim Spezialisten stellte sich heraus, dass sie eine verschlimmerte Thrombose hatte und konservative Methoden ihr nicht mehr helfen würden. Der Arzt schlug eine Operation vor, und man entschied sich für ein klassisches Verfahren mit einem Einschnitt in das betroffene Blutgefäß. Es dauerte mehrere Monate, bis sie sich vollständig erholt hatte, aber jetzt ist das Problem gelöst. Frau Irina nimmt Antikoagulanzien und einen Vitaminkomplex ein, um dieser Krankheit vorzubeugen.
Irina, 39, Rjasan.
Bei mir wurde schon vor langer Zeit eine Thrombophlebitis diagnostiziert, so dass mir die Gedanken an eine Behandlung schon lange im Kopf herumschwirrten. Nachdem ich im Internet recherchiert hatte, suchte ich meinen Arzt auf, der mich über moderne Methoden zur Entfernung von Blutgerinnseln aufklärte. Ich zögerte lange – die Operation ist sicher, aber teuer -, aber der Arzt überzeugte mich, sie durchzuführen. Es stellte sich heraus, dass ich nichts zu befürchten hatte – in den ersten Tagen musste ich Kompressionsstrümpfe tragen, und nach ein paar Tagen konnte ich mich frei bewegen, Gymnastik machen und ein normales Leben führen.
Mikhail, 54, Nowy Urengoi.
Blutgefäßprobleme in den Beinen können eine Operation erfordern. Die Thrombektomie ist die moderne Methode, um einen Thrombus zu beseitigen, Schmerzen und Spannungen in den Beinen zu beseitigen und sich vor Komplikationen zu schützen, die zu Durchblutungsstörungen führen können. Die optimale Methode ist die endovaskuläre Chirurgie, bei der keine Vollnarkose erforderlich ist und die postoperative Gefäßheilung in kürzester Zeit erfolgt. Vor dem Eingriff sollte ein Phlebologe und Gefäßchirurg konsultiert werden.
Folgen nach der Entfernung von Gebärmutter und Eierstöcken
Die Befürchtung vieler Frauen vor der Entfernung der Gebärmutter und der Eierstöcke ist, dass die Lebensqualität erheblich beeinträchtigt und unvollständig sein könnte. In Wirklichkeit kehren die Patientinnen nach einer Erholungsphase in ihr normales Leben zurück, allerdings ohne Schmerzen. Die wichtigste Folge der Entfernung lebenswichtiger Organe ist der Verlust der Fruchtbarkeit, was für Mädchen, die noch nicht geboren haben und jung sind, schwierig ist. Eine Frau, die sich einem solchen Eingriff unterzieht, sollte bedenken, dass er die Entstehung von Krebs verhindert und ihr Leben rettet.
Das Auftreten von Komplikationen nach Hysterektomie und Oophorektomie hängt von den Eigenschaften des Körpers und einer angemessenen Rehabilitation ab. Aber auch bei Einhaltung der Vorschriften können Komplikationen wie Entzündungen, Unterleibsschmerzen während der Wundheilung, Blutgerinnsel, Blutungen und Harnwegserkrankungen auftreten. Außerdem kommt es nach der Amputation von Gebärmutter und Eierstöcken zu einem früheren Einsetzen der Wechseljahre, was weitgehend psychologisch bedingt ist. Sollten Komplikationen auftreten, ist es wichtig, einen Arzt aufzusuchen, um das Problem zu lösen.
Menopause nach Entfernung der Gebärmutter
Die chirurgische Menopause ist eine der Folgen der Gebärmutter- und Eierstockamputation. Es handelt sich um einen Zustand, der bei jeder Frau in einem bestimmten Alter eintritt. Wenn durch die Operation nur die Gebärmutter entfernt wird, aber mindestens ein Eierstock und ein Eileiter erhalten bleiben, tritt die Menopause auf natürliche Weise in einem genetisch festgelegten Alter ein.
Die Menopause nach einer Gebärmutteramputation mit Erhalt beider Eierstöcke ist schwieriger zu ertragen. Bei der natürlichen Menopause nimmt die Hormonproduktion in den Eierstöcken über mehrere Jahre hinweg allmählich ab. Bei der Entfernung der Gebärmutter und der Adnexe kommt es zu raschen Veränderungen im Hormonhaushalt, so dass die Menopause für die Patientin schwieriger zu ertragen ist, was insbesondere für Frauen im gebärfähigen Alter gilt. In den ersten Tagen nach der Operation können die ersten Symptome der chirurgischen Menopause auftreten: vermehrtes Schwitzen, häufige Hitzewallungen, emotionale Instabilität, trockene Haut, brüchige Haare und Nägel, verminderter Sexualtrieb, Depression.
Nach der Entfernung der Gebärmutter und der Eierstöcke ist eine Hormonersatztherapie erforderlich, bei der Hormone von außerhalb des Körpers injiziert werden. Diese Therapie hilft, den Verlust an Hormonen, die der Körper nicht mehr produziert, auszugleichen. Nicht alle Patientinnen leiden unter Wechseljahrsbeschwerden. Die Hormonersatztherapie ist Teil eines Maßnahmenkomplexes für Frauen nach der Menopause. Außerdem wird den Patientinnen empfohlen, eine Diät einzuhalten, schlechte Angewohnheiten abzuschaffen und sich in Maßen zu bewegen.
Ursachen der Erkrankung
Warum wächst ein großer Zehennagel ein? Es gibt mehrere Gruppen von Ursachen für diesen Zustand.
Zum einen gibt es äußere Ursachen für eingewachsene Zehennägel, wie unsachgemäße Nagelpflege und unbequemes Schuhwerk. Zum anderen gibt es Krankheiten, die eine Onychokryptose begünstigen.
- Unsachgemäße Hygienemaßnahmen und Pediküre. Ein Faktor, der eingewachsene Nägel verursacht, ist Nachlässigkeit beim Schneiden der Nägel. So schneidet man beispielsweise versehentlich oder absichtlich in die Nagelecke und bemerkt nicht den daraus resultierenden Grat oder die scharfe Kante. Ein schlecht eingewachsener Nagel entsteht auch, wenn die Nägel zu kurz geschnitten werden. Die Unkenntnis der Regeln für die Fußpflege führt zu Entzündungen und eingewachsenen Nägeln.
- Hohe Beanspruchung der Füße. Ein eingewachsener Nagel kann durch eine zu starke Belastung der Füße aufgrund des Berufs oder anderer Umstände verursacht werden. Dies bezieht sich auf den Druck, den der Körper auf die Füße und die Nagelplatte ausübt, was sich unweigerlich auf das Wachstum des Nagels auswirkt.
- Unbequemes oder enges Schuhwerk. Das Tragen kleinerer Schuhe verringert den Platz für die Zehen, wodurch die Nagelplatte dem Risiko eines abnormalen Wachstums ausgesetzt ist. Und eine enge Schuhnase verschlimmert die Situation noch: Die Zehen werden gezwungen und der Nagel wächst nicht entsprechend der Norm.
Ein eingewachsener Nagel kann als Folge bestimmter pathologischer Zustände entstehen:
- Plattfüße und Klumpfuß. Durch die Deformierung des Fußes entsteht ein erhöhter Druck auf die zweite Zehe, und es kommt zu einer Krümmung der Großzehe.
- Schwangerschaft und postpartale Phase. Es ist nicht ungewöhnlich, dass die Nägel während der Schwangerschaft oder innerhalb eines Monats nach der Entbindung in die Haut der Frauen einwachsen.
- Anomalien im Zusammenhang mit dem Stoffwechsel und der Sauerstoffversorgung der Nagelplatte. Diabetes, Herz-Kreislauf-Erkrankungen und endokrine Störungen führen dazu, dass der Nagel nicht genügend Mineralien für das richtige Wachstum und die Entwicklung erhält. Auch Fettleibigkeit ist eine häufige Ursache für Brüchigkeit, Sprödigkeit oder Beschwerden, dass der Nagel in die Haut eingewachsen ist.
- Behandlung von Krebs. Eine Strahlen- oder Chemotherapie verursacht erhebliche Schäden an Körpersystemen und Organen. Dies gilt auch für die Nagelplatte – sie kann aufgrund der pathologischen Wachstumsrichtung einwachsen.
- Pilzerkrankungen. Infolge von Pilzbefall verdickt sich der Nagel und die Nagelplatte verliert ihre anatomische Form. In diesem Fall kommt es zum Einwachsen des Nagels, was für den Betroffenen sehr unangenehm ist.
- Überwucherung der Weichteile im Nagelbett. Diese Störung gilt als angeborenes Merkmal. Wenn sich der eingewachsene Nagel entzündet und unangenehme Symptome auftreten, sollte Alarm geschlagen werden.
- Dermatologische Pathologie. Bestimmte dermatologische Erkrankungen wie Schuppenflechte, verschiedene Arten von Gürtelrose und Warzen können das Wachstum der Nagelplatte beeinträchtigen.
- Mechanische Traumata an den Extremitäten. Ein Trauma oder Erfrierungen an den Fingern können zu eingewachsenen Nägeln führen. In diesem Fall ist eine qualifizierte medizinische Versorgung unerlässlich.
Symptome der Pathologie
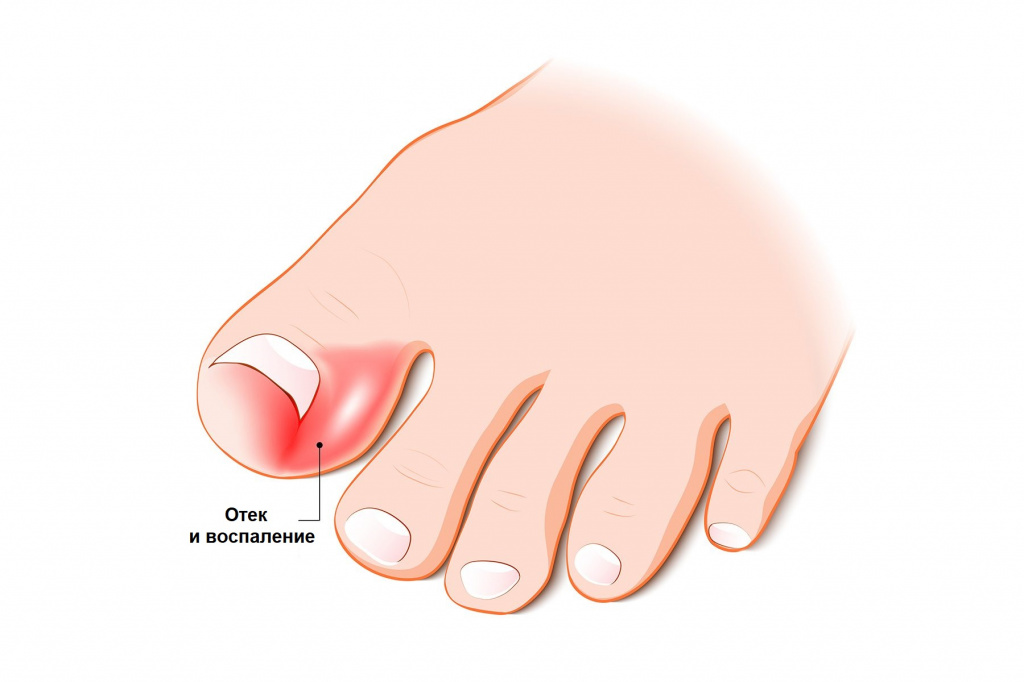
Wie erkennt man, dass ein Nagel eingewachsen ist….? Der Patient verspürt die typischen Symptome der Krankheit:
- Intensives Schmerzsyndrom. Der Patient verspürt starke Schmerzen im Bereich des Nagels, die sich beim Gehen oder beim Tragen von Straßenschuhen verstärken. Die Schmerzen stehen im Zusammenhang mit dem Entzündungsprozess, und enge Schuhe verschlimmern die Situation: Der Raum zwischen den Zehen wird verringert und Druck auf die eingewachsene Nagelplatte ausgeübt.
- Rötung, Schwellung und helles Pulsieren im Nagelbereich weisen auf die Notwendigkeit eines dringenden medizinischen Eingriffs hin: Die Pathologie kann durch einen infektiösen Prozess kompliziert sein.
- Ein eitriger Ausfluss unter der Nagelplatte ist ein Zeichen für eine Infektion im entzündeten Bereich. Eine dringende Behandlung des eingewachsenen Nagels und die Konsultation eines Arztes sind erforderlich.
- Bildung von kleinen Geschwüren. Geschwüre bilden sich, wenn der eingewachsene Nagel einem Trauma oder einer mechanischen Einwirkung ausgesetzt war (starker Stoß oder starke Quetschung).
- Wachstum von abnormalem Gewebe um den Nagel – der Patient sollte auf dieses Symptom achten, da solches Gewebe wie rohes Fleisch aussieht.
- Beeinträchtigung der normalen Form der Nagelplatte. Der Nagel kann in der Länge schrumpfen, seine Dicke nimmt zu und das Weichteilgewebe wird dicker – diese Symptome deuten darauf hin, dass die Krankheit eine chronische Form angenommen hat.
Die Behandlung kann therapeutisch und ohne Operation erfolgen, wenn Sie rechtzeitig Ihren Arzt aufsuchen. Die Ärzte des medizinischen Zentrums in Minsk ‚Klinik in Uruch‘ werden Ihnen helfen, Onychokryptoide schnell und schmerzlos zu behandeln!
Fisteln am Fuß: Ursachen, Symptome
Eine Fistel ist eine Öffnung, durch die Körperhöhlen oder Organe miteinander oder mit der äußeren Umgebung kommunizieren; normalerweise sind sie nicht vorhanden. Die häufigste Ursache für Fisteln ist die eitrige Auflösung von Gewebe. Wenn eine Entzündung in einem geschlossenen Raum auftritt, schrumpft sie entweder (geschlossener Abszess) oder breitet sich durch Gewebe und Hohlräume aus (Phlegmone), aber früher oder später entlässt sie dennoch Eiter in die Umgebung, entweder durch natürliche Öffnungen oder durch Fisteln.
- Knochenentzündung (posttraumatisch, endogen, usw.)
- Diabetes
- Infektion als Folge einer Osteosynthese
- eitrige Abszesse bei Weichteilinfektionen
Symptome von Fisteln
- Loch in der Haut
- eitriger Ausfluss aus der Öffnung
- intermittierende Schmerzen im Bereich der Fistel
- Schwäche, Müdigkeit, subfebriles Fieber und andere Vergiftungssymptome
Eine Fistel ist eine ständige Infektionsquelle und deutet auf ein geschwächtes Immunsystem hin, weshalb ihre Behandlung unerlässlich ist! Idealerweise sollte das Problem von einem qualifizierten Arzt, einem Chirurgen in Zusammenarbeit mit einem Immunologen, Endokrinologen usw. behandelt werden.
Wird bei einem Patienten eine Beinfistel diagnostiziert, besteht die Behandlung aus folgenden Schritten:
- Behandlung der Grunderkrankung (Diabetes usw.)
- Immunmodulatoren
- Systemische und topische Antibiotika zur Sanierung von chronischen Infektionen und der Fistel selbst
- Vitamine
- Physiotherapie (Laser, etc. im Fistelbereich) ohne aktive Entzündung
- Topische Behandlung (Salben, Spülungen usw.).
Wenn die Fistel schon lange besteht oder das Immunsystem des Patienten extrem geschwächt ist, schließt sich die Fistel nur selten spontan und erfordert dann eine chirurgische Behandlung: Entfernung der Fistel, Drainage der eitrigen Hohlräume und Sanierung der Infektionsquelle. Infektionsquellen können Osteosynthesekonstrukte (Platten, Stifte, Drähte, Klammern), Fremdkörper, nicht reparierte Knochenfragmente usw. sein. Nur ein hochqualifizierter Chirurg ist in der Lage, auf der Grundlage der Anamnese des Patienten und der Scans (Endoskopie und Fistulographie) einen wirksamen chirurgischen Eingriff vorzuschlagen und durchzuführen, der das Problem beseitigt, anstatt ein neues zu schaffen.
Wir sind bestrebt, eine qualitativ hochwertige Dienstleistung zu erbringen. Wir bedanken uns bei unseren Patienten für ihr Vertrauen und ihr Feedback zu unserem medizinischen Zentrum.
- Die Reamputation ist.
- Mediales Keilbein des Fußes.
- Wohin kommen die Körperteile nach der Operation?.
- Was tun bei amputierten Gliedmaßen?.
- Leben nach einer Beinamputation.
- Amputation einer Gliedmaße.
- Die Zehenbildung.
- Indikationen für eine Amputation.
