5.5 Der Zugriff auf das Material erfolgt sequentiell nach Themen. Zu jedem Zeitpunkt wird dem Kunden ein Thema zum Studium zur Verfügung gestellt. Sobald das Material zu einem Thema abgeschlossen ist, wird der Zugang zu diesem Thema beendet.
- Beinverkürzungen, wie unterscheidet man funktionelle von anatomischen Verkürzungen?
- Fitnesstraining für Trainer.
- Unsere Kurse sind geeignet für, sowohl für Anfänger als auch für erfahrene Trainer und bieten Einkommenssteigerung und Karriereentwicklung.
- Wie hoch ist das Risiko einer Verkürzung des Quadrizepsmuskels?
- Dehnung des M. quadriceps femoris
- Verkürzen
- Diagnose
- Differentialdiagnose
- Verkürzungsdefekte der unteren Gliedmaßen
- Automatisierung Ihrer Klinik: schnell und kostengünstig!
- Automatisierung Ihrer Klinik: schnell und preiswert!
- Klassifizierung
- Ein Bein ist kürzer. Wie behandelt der Orthopäde dies? Sind Schuheinlagen erforderlich?
- Ursachen und Symptome
- Diagnose
- Woher kommt das Syndrom der kurzen Beine und wann wird es behoben?
- Diagnosemethoden für das ‚Kurzbeinsyndrom
- Ursache
- Diagnose
Beinverkürzungen, wie unterscheidet man funktionelle von anatomischen Verkürzungen?
Wie kann man eine funktionelle von einer anatomischen Beinverkürzung unterscheiden?
Der einzige sichere Weg ist eine Röntgenuntersuchung (Topogramm der unteren Gliedmaßen, Panoramaschichtaufnahme der Beine).
Eine funktionelle Verkürzung geht einher mit:
- Verdrehung des Beckens,
- Valgusfemur und asymmetrisches Valgusknie;
- asymmetrische Positionierung des Fußes in Valgus/Varus-Stellung.
- In stehender Position – unterschiedliche Höhe des Trochanter major und der Sitzbeinhöcker,
- in Rückenlage – Tuberositas tibiae, Fersen, Innenknöchel in Rücken- und Bauchlage.
Es ist wichtig, sich darüber im Klaren zu sein, dass alle diese Anzeichen Indizien sind, dass zahlreiche Kompensationen das Bild ‚verwischen‘ und dass selbst bei einer perfekten Untersuchung der Messfehler die gewünschte Beinlängendifferenz übersteigen kann.
Bei Verdacht auf eine erhebliche Beinverkürzung ist es daher ratsam, die Person zu einer Röntgenuntersuchung zu überweisen.
Fitnesstraining für Trainer.
Für Fitnesstrainer, die auf der Suche nach Kursen sind, die ihr Einkommen erhöhen, sie noch cooler machen und dafür sorgen, dass sie sich nie mehr um einen Job sorgen müssen, empfehlen wir die folgenden Fernlehrgänge:
Grundkurs Personal Trainer – Für Trainer, die ihr Wissen mit grundlegenden Informationen ergänzen wollen. Eine unglaubliche Menge an nützlichem Material, das Sie auf die nächste Stufe bringen wird.
Aufwertung – Online-Kurs für Fitnesstrainer, die ihr Einkommen und ihr Wissen erweitern möchten. Maßgeschneiderte Themen.
Aufbau des Körpers – Kurs des Autors Dmitry Gorkovsky mit Praxistagen vor Ort und Ferntheorie für Fitnesstrainer, Massagetherapeuten und Ärzte.
Schwangerschaft – Trainingstechniken für Schwangerschaftskurse und postpartale Erholung.
Unsere Kurse sind geeignet für,
sowohl für Anfänger als auch für erfahrene Trainer und bieten Einkommenssteigerung und Karriereentwicklung.


Der Benutzer, der Dienstleistungen von der Website evotren.ru kauft, im Folgenden als ‚Kunde‘ bezeichnet, auf der einen Seite und Evotren LLC, im Folgenden als ‚Auftragnehmer‘ bezeichnet, vertreten durch CEO F.G. Kapishev, die im Rahmen der Charta, auf der anderen Seite, haben automatisch in diese Vereinbarung (im Folgenden – ‚Vereinbarung‘), wenn der Kauf von Dienstleistungen aus dem Auftragnehmer auf die folgenden:
1. IM VERTRAG VERWENDETE BEGRIFFE UND DEFINITIONEN
1.1. Kunde – eine natürliche Person, ein Einzelunternehmer oder eine juristische Person, unabhängig von ihrer Rechtsform, die dem Auftragnehmer einen Auftrag gemäß den Bedingungen dieses Vertrags erteilt hat, indem sie die Dienstleistungen des Auftragnehmers kauft.
1.2. Auftragnehmer – ist die juristische Person, die für den Auftraggeber im Rahmen des Vertrages Dienstleistungen erbringt.
1.3. Dienstleistungen – Dienstleistungen, die darin bestehen, Zugang zum Studium des in der Beschreibung der Informationskurse angegebenen Fernunterrichtsmaterials zu gewähren.
1.4. Website – Die Informationsressource des Auftragnehmers, die sich im Internet befindet unter: edu.evotren.com
1.5. Das persönliche Konto des Auftragnehmers – Die Programmschnittstelle auf der Website für das Studium des Informationsmaterials und anderer notwendiger Informationen, die dem Kunden nach Autorisierung durch ein Login und ein Passwort zugänglich ist.
1.6. Bestellung – Ein automatisch erstelltes Dokument, in dem die vom Kunden gewünschten Dienstleistungen aufgeführt sind. Der Auftrag wird durch Ausfüllen der erforderlichen Formulare auf der Website des Auftragnehmers -www.evotren.ru – erteilt.
1.7. Annahme der Vertragsbedingungen – Die Annahme der Vertragsbedingungen durch den Kunden erfolgt durch die Bezahlung der Dienstleistungen in bar oder durch bargeldlose oder elektronische Zahlungsmittel. Die Annahme der Vertragsbedingungen gilt zum Zeitpunkt der Bezahlung der Dienstleistungen durch den Kunden in bar oder durch bargeldlose oder elektronische Zahlungsmittel als erfolgt.
Wie hoch ist das Risiko einer Verkürzung des Quadrizepsmuskels?
Der Quadrizepsmuskel ist der vordere Muskel des Oberschenkels, der Strecker des Knies. Ein spastischer und verkürzter Quadrizeps zieht die Beckenknochen nach vorne und unten, was zu einer abnorm erhöhten Lordose der Lendenwirbelsäule und einem überstreckten unteren Rücken führt. Hyperlordose – verstärkte Lendenbeugung – führt dazu, dass sich der Bauch nach vorne und das Becken nach hinten und unten ausdehnt.
Viele Menschen glauben, dass die wichtigste Lösung für einen vorspringenden Bauch darin besteht, die Bauchmuskeln zu trainieren. Es stimmt, dass starke Bauchmuskeln, insbesondere tiefe Bauchmuskeln, wichtig für die Gesundheit des Rückens sind, da sie die Wirbelsäule von vorne stützen, den unteren Rücken entlasten und ein natürliches Korsett für den Körper bilden. Ein aufgeblähter Bauch macht es einfacher, den Bauch straff zu halten, aber sie können das Problem nicht vollständig lösen. Wenn der Quadrizeps des Oberschenkels verkürzt und der untere Rücken schwach ist, wird sich die Hyperlordose im Laufe der Zeit nur verschlimmern, d. h. das Fortschreiten der Senkung wird sich fortsetzen.

Optisch sieht eine verstärkte Lendenbeugung nicht sehr ästhetisch aus, aber das ist nicht das einzige Problem.
Die Hyperlordose führt zu einer Verformung und Verschiebung der Wirbel im unteren Rückenbereich und verengt das Lumen des Zwischenwirbellochs, in dem sich die peripheren Nervenwurzeln befinden. Dies führt schließlich zu degenerativen Veränderungen der Wirbelsäule, Vorwölbungen und schließlich zu Bandscheibenvorfällen. Darunter leiden auch die Gelenke der Beine, die aufgrund der verminderten Dämpfungseigenschaften der Wirbelsäule beim Gehen zusätzlich belastet werden.
Die einzige Möglichkeit, eine Hyperlordose zu behandeln, besteht darin, auf den Zustand der Muskeln zu achten. In erster Linie sollten der Quadrizeps und die lumbosakralen Muskeln des Rückens wieder in die richtige Kondition und Funktion gebracht werden.
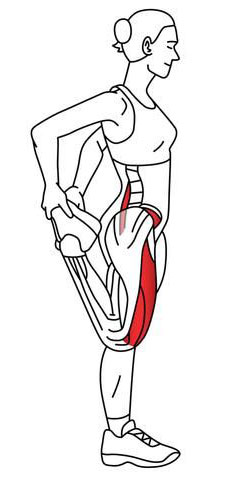
Dehnung des M. quadriceps femoris
Übung 1Dehnen Sie den Quadrizeps, während Sie auf einem Bein stehen.
Eine klassische Übung, die Sie überall machen können, wo Sie wollen. Sogar in der Mittagspause auf der Arbeit. Stellen Sie sich gerade hin, beugen Sie das Bein im Knie und fassen Sie mit der Hand an das Schienbein. Halten Sie die Knie zusammen. Wenn es Ihnen schwer fällt, das Gleichgewicht zu halten, stützen Sie sich mit der Hand auf den Stuhl vor Ihnen oder an der Wand ab. Ziehen Sie die Ferse so nah wie möglich an Ihr Gesäß heran. Nach 30-50 Sekunden wiederholen Sie die Übung mit dem anderen Bein.
Die Übung eignet sich hervorragend, um die Vorderseite des Oberschenkels zu dehnen, die Beweglichkeit zu verbessern und Muskelversteifungen zu beseitigen. Sie hat eine dekomprimierende Wirkung auf das Kniegelenk.
Übung Nr. 2Dehnung des Quadrizepsmuskels in einem Ausfallschritt.
Stellen Sie sich gerade hin, beugen Sie sich nach hinten und stützen Sie Ihr Knie auf dem Boden ab. Wenn es Ihnen schwer fällt, das Gleichgewicht zu halten, können Sie sich mit der freien Hand auf einen Stuhl stützen. Greifen Sie Ihren Fuß mit der linken Hand und versuchen Sie, ihn zum Gesäß zu ziehen. Nach 20-30 Sekunden wiederholen Sie die Übung mit dem anderen Fuß.
Verkürzen
Unter Verkürzung einer Gliedmaße versteht man die Verkürzung der Länge einer Gliedmaße. Es gibt mehrere Gründe für eine Verkürzung:
- um unterschiedliche Gliedmaßenlängen auszugleichen
- zum Binden nach der Entfernung von Tumoren
- zur Verkürzung nach Resektion einer Gliedmaße, die aufgrund eines Traumas oder einer nachwachsenden Erkrankung (Osteomyelitis) gebrochen ist
- bei Wachstumsstörungen (beide Gliedmaßen werden gekürzt).
Verkürzungsoperationen sollten nicht als Verstümmelung angesehen werden. Technisch gesehen handelt es sich um einen komplizierteren Vorgang als das Verlängern. Sie erfordert die Einhaltung bestimmter Regeln. Zunächst einmal sollte die Verkürzung nicht um mehr als 4-5 cm erfolgen, da dies zu Muskel- und Sehnenstörungen führen kann. Nach der Resektion sollten die Knochenfragmente nicht auf einmal, sondern schrittweise einander angenähert werden, um eine Kompression von Gefäßen und Nerven zu vermeiden.
Die Wahl der Verkürzungstechnik wird von Fall zu Fall entschieden.
Diagnose
II. DIAGNOSE- UND BEHANDLUNGSMETHODEN, ANSÄTZE UND VERFAHREN
Mindestliste der Untersuchungen, die bei der Einweisung in ein elektives Krankenhaus durchzuführen sind:
– Gerinnungsbild (Blutungsdauer und Gerinnungszeit, Prothrombin, Fibrinogen, Thrombozytenadhäsions- und -aggregationsreaktion, Antithrombin);
– Blutchemie (Gesamteiweiß, Alanin-Aminotransferase, Gesamtcholesterin, Bilirubin, direktes Bilirubin, Kreatinin, Harnstoff, Glukose, Kalium, Natrium, Phosphor, Kalzium, Chlor);
– Gerinnungswerte (Blutungs- und Gerinnungszeit, Prothrombin, Fibrinogen, Thrombozytenadhäsions- und -aggregationsreaktion, Antithrombin);
– Blutchemie (Gesamteiweiß, Alanin-Aminotransferase, Gesamtcholesterin, Bilirubin, direktes Bilirubin, Kreatinin, Harnstoff, Glukose, Kalium, Natrium, Phosphor, Kalzium, Chlor);
BeanstandungenDeformierung und Verkürzung der oberen Gliedmaßen, was zu funktionellen Beeinträchtigungen und kosmetischen Mängeln führt und die Psyche des Patienten belastet.
Medizinische Vorgeschichte: Die Krankheit manifestiert sich von Geburt an, mit zunehmender Deformierung und Verkürzung des Gliedmaßensegments mit dem Alter.
– Unterentwicklung der Unterarmknochen (insbesondere des Speichenbeins); abnorme Entwicklung der Finger und der Hand.
– Weitere Veränderungen an der Hand sind Hypoplasie und Klinodaktylie des 2. Fingers, Syndaktylie, Beuge- und Streckkontrakturen der Mittel- und Interphalangealgelenke, vor allem des 2. und 3. Fingers. Die Handwurzelknochen auf der radialen Seite sind ebenfalls betroffen, wobei Aplasie oder Konkremente mit anderen Knochen beobachtet werden.
– Röntgenaufnahme der oberen Gliedmaßen mit den angrenzenden Gelenken (Bild der Verkürzung und Verformung der Unterarmknochen).
– CT-Scan: Je nach Grad der Anomalie der Gliedmaße und der Art des Defekts werden Hypoplasie/Aplasie der knöchernen Strukturen der oberen Gliedmaße und deren Verformung festgestellt.
– Konsultation eines Onkologen (wenn Knochenmassen vorhanden sind, um eine bösartige Erkrankung auszuschließen);
Differentialdiagnose
Die Diagnose eines angeborenen Klumpfußes ist aufgrund der visuell erkennbaren Deformitäten und der offensichtlichen Funktionsstörung der Gliedmaßen nicht schwierig.
• Cephalosporine der ersten GenerationEinzeldosis: Cefazolin, 50-100 mg/kg, intravenös, einmal 30-60 Minuten vor dem Eingriff.
Intravenöse Tropfinfusion von 10-20 mg/kg/Tag in einer oder mehreren Injektionen bei schweren Infektionen und bei Kindern im Alter von 1 Monat und älter;
Vancomycin: 15 mg/kg/Tag, höchstens 2 g/Tag, in 4 intravenösen Dosen, wobei jede Dosis über mindestens 60 Minuten verabreicht wird.
• ParacetamolParacetamol, 200 mg, Tabletten – in einer Dosierung von 60 mg pro kg Körpergewicht des Kindes, 3-4 mal täglich. Der Abstand zwischen den Dosen sollte mindestens 4 Stunden betragen. Die maximale Tagesdosis beträgt 1,5 g – 2,0 g;
Paracetamol Rektalzäpfchen 125, 250 mg – Einzeldosis 10 – 15 mg/kg Körpergewicht des Kindes, 2-3 mal täglich, nach 4-6 Stunden;
Paracetamol-Suspension 120 mg/5 ml, zur oralen Verabreichung – eine Einzeldosis des Arzneimittels beträgt 10-15 mg/kg des Körpergewichts des Kindes, 4-mal täglich, mit einem Abstand von mindestens 4 Stunden zwischen den aufeinanderfolgenden Dosen (die Dosis für Kinder im Alter von 1 bis 3 Monaten wird individuell festgelegt).
Paracetamol-Sirup zur oralen Verabreichung 2,4% 50 ml – Kinder von 3 bis 12 Monaten – ½-1 Teelöffel (60-120 mg); von 1 bis 6 Jahren – 1-2 Teelöffel (120-240 mg); von 6 bis 14 Jahren – 2-3 Teelöffel (240-360 mg), 2 -3 mal täglich.
Die maximale Dauer der Behandlung mit Paracetamol als Schmerzmittel beträgt 3 Tage.
• Ibuprofen-Suspension 100 mg/5ml – 200 ml, zur oralen Verabreichung, 7-10 mg/kg Körpergewicht, maximale Tagesdosis 30 mg/kg. Der Abstand zwischen den Dosen des Arzneimittels sollte nicht weniger als 6 Stunden betragen. Die Dauer der Behandlung sollte 5 Tage als Analgetikum nicht überschreiten.
Bei Kindern im Alter von 1 bis 14 Jahren: 1 mg/kg bis 2 mg/kg Körpergewicht intravenös, intramuskulär oder subkutan. Intravenöse Injektionen sollten sehr langsam gegeben oder in Infusionslösung verdünnt und als Infusion verabreicht werden. Die Dosis kann in Abständen von 4-6 Stunden wiederholt werden.
Verkürzungsdefekte der unteren Gliedmaßen
Verkürzungsfehler der unteren Gliedmaßen (Ektromelie) – ist eine angeborene Anomalie der Gliedmaßenentwicklung, die mit einer starken Unterentwicklung oder dem Fehlen von Gliedmaßen einhergeht [1].
Benutzer des Protokolls: Orthopädische Kindertraumatologen, Allgemeinmediziner, Kinderchirurgen, medizinische Physiotherapeuten (Krankengymnasten, Physiotherapeuten).

Automatisierung Ihrer Klinik: schnell und kostengünstig!
– 800 RUB / 5.500 KZT / 27 BYN – 1 Auftrag pro Monat

Automatisierung Ihrer Klinik: schnell und preiswert!
Klassifizierung
Klinische Klassifikation von Verkürzungsdefekten der unteren Gliedmaßen (Ektromelie) [1].
Arten von Verkürzungsdefekten der unteren Gliedmaßen (Ektromelie):
• Distale Ektromelie (distale Ektromelie) – ist eine Anomalie, die den distalen Teil der Gliedmaßen betrifft.
Es gibt die folgenden Arten von distalen Ektromelien:
– Typ der ersten Zehe. – Hypoplasie oder Aplasie des Daumens oder das Vorhandensein eines Daumens mit drei Zehen
– Tibia-Typ – Hypoplasie oder Aplasie (teilweise oder vollständig) des Schienbeins. Sie geht einher mit einer Verkürzung und Einwärtskrümmung des Schienbeins, einer Fehlbildung des Wadenbeins, des Fußes, einer Unterentwicklung des M. quadriceps femoris und Anomalien der Kniescheibe. Anomalien der Unterschenkel- und Fußmuskulatur werden ebenfalls beobachtet. Häufig wird die Deformität von einer Aplasie der Mittelfußknochen I-II und der entsprechenden Zehen begleitet, manchmal auch von einer Fibuladuplikation. Sie tritt häufiger einseitig, seltener beidseitig auf.
• Axiale Ektromelie – Fehlen oder Hypoplasie sowohl des distalen als auch des proximalen Teils der Gliedmaßen.
Je nach Ausmaß des Prozesses wird eine Unterscheidung getroffen:
– langer axialer Typ Bein – Hypoplasie oder partielle Aplasie des Oberschenkels mit partieller Aplasie des Schienbeins oder vollständiger Aplasie des Schienbeins;
– Intermediärer Typ Bein – subtotale Femoralaplasie mit teilweiser oder vollständiger Tibiaaplasie;
– Kurzer axialer Typ Bein – totale Femoralaplasie mit partieller oder totaler Tibiaaplasie.
• Proximale Ektromelie – Ein Defekt des proximalen Teils des Beins (Oberschenkelknochen) ohne Beschädigung des distalen Teils. Sie äußert sich in einer Verkürzung und Krümmung des Oberschenkelknochens, wobei die Kniescheibe und das Wadenbein fehlen können.
Es werden die folgenden Typen unterschieden:
– Langer proximaler Typ – Hypoplasie des Oberschenkels oder partielle Aplasie des Oberschenkels;
– Intermediärer proximaler Typ – Subtotale Femuraplasie;
– Kurzer proximaler Typ – Totale Hüftaplasie.
Ein Bein ist kürzer. Wie behandelt der Orthopäde dies? Sind Schuheinlagen erforderlich?
In der Regel empfiehlt der Orthopäde eine Einlage für das kurze Bein. Um den Halt auszugleichen. Wie gerechtfertigt ist diese Behandlung? Es gibt mehrere Möglichkeiten, die in Betracht kommen.
(a) Wenn die Eltern nicht vorhaben, ihr Kind von einem Chiropraktiker behandeln zu lassen, und wirklich versuchen, die Beine ihres Kindes zu begradigen, kann in diesem Fall wahrscheinlich eine Orthese vereinbart werden. Wozu? Um die Haltung mehr oder weniger aufrechtzuerhalten. Allerdings müssen die Orthesen ein Leben lang getragen werden und von Zeit zu Zeit erneuert werden;
(b) Wenn die Eltern versuchen wollen, die Füße ihres Kindes zu begradigen und die oben beschriebenen Probleme zu lindern, dann ist der Verzicht auf Einlagen sinnvoll.
2. ein Bein bei einem Erwachsenen oder einem älteren Kind kürzer ist. Wenn das Kind älter als 10-12 Jahre ist und keine Chance hat, seine Beine zu begradigen (es hat es bereits versucht und es funktioniert nicht) – in diesem Fall kann es sinnvoll sein, Orthesen zu verwenden, um die Haltung zu erhalten. Wenn es sich um einen Erwachsenen handelt, der schon sein ganzes Leben lang mit unterschiedlichen Füßen und ohne Orthese gelebt hat, lohnt es sich meiner bescheidenen Meinung nach nicht, ihn mit einer Orthese auszustatten. Da sich im Laufe der Jahre eine ganze Kette von Anpassungen im Körper gebildet hat, hat der Körper als Ganzes längst sein Gleichgewicht gefunden. Legt man einem solchen Menschen eine Einlegesohle unter den Fuß, stört man alle diese Anpassungen und zwingt den Organismus, ein neues Gleichgewicht zu suchen. Das kann mit einer Reihe unangenehmer Begleiterscheinungen einhergehen (Unwohlsein, Gelenkschmerzen, Schmerzen im unteren Rückenbereich usw.). Vor allem im mittleren Alter und im höheren Alter.
Wie viele Sitzungen sind notwendig und wie hoch sind die Chancen?
Bei der anatomischen Verkürzung werden die ersten Sitzungen in kurzen Abständen (etwa eine Woche) durchgeführt, die weiteren Sitzungen dann alle 1-2 Monate oder bei guter Dynamik auch seltener. Die Gesamtdauer der Behandlung beträgt mindestens ein Jahr.
Die Anzahl und Häufigkeit der Behandlungssitzungen wird individuell festgelegt. Es hängt alles von der Schwere des Problems, dem Alter und der Fähigkeit des jeweiligen Körpers ab, auf die Behandlung zu reagieren: Bei einigen verläuft der Prozess schnell und dynamisch, bei anderen langsam und langwierig. Die Erfolgsaussichten hängen, wie bereits erwähnt, auch vom Alter des Kindes, der Schwere der Läsion und der sorgfältigen Einhaltung der Empfehlungen und des Besuchsplans ab.
Im Falle der funktionellen Verkürzung ist dies viel einfacher und schneller möglich. In meiner Praxis sind in der Regel 2-3 Sitzungen erforderlich, um ein kurzes Bein zu behandeln.
Ursachen und Symptome
Beidseitige Beinverkürzungen werden durch eine Vielzahl von genetischen Erkrankungen verursacht. Die einseitige Form kann durch verschiedene Pathologien und Erkrankungen hervorgerufen werden:
Der geringe Beinlängenunterschied ist oft nicht einmal für den Patienten selbst sichtbar und wird nur bei speziellen Untersuchungen festgestellt. Beträgt der Längenunterschied der Gliedmaßen mehr als 3 Zentimeter, kommt es zu einem deutlichen Beckenschiefstand, der das normale Gehen behindert und ein Hinken verursacht.
Bei Kindern wird die Verkürzung der unteren Gliedmaßen in der Regel bei der Untersuchung durch einen Orthopäden festgestellt. Mehrere äußere Anzeichen (Stellung der Kniekehle, oberer Pol des Knies usw.) weisen auf das Vorliegen einer Anomalie hin.
Diagnose
Um den Schweregrad und die Art der Pathologie zu klären, misst der Arzt die Länge der unteren Gliedmaßen des Patienten sowie die einzelnen Segmente und konzentriert sich dabei auf die knöchernen Vorsprünge (Knöchel, Knie usw.). Es werden auch Röntgenaufnahmen empfohlen.
Verkürzungen der unteren Gliedmaßen werden von Spezialisten wie Podologen und Traumatologen behandelt. Bei einer leichten Verkürzung ist eine konservative Korrektur (Tragen von Spezialschuhen und Orthesen) angezeigt.
Wenn die Pathologie durch eine Verrenkung oder Subluxation der Hüfte verursacht wird, besteht die Behandlung in einer Schienung, Bewegung und Massage. In einigen Fällen wird die Verrenkung durch eine Operation korrigiert.
Eine erhebliche Verrenkung erfordert eine Operation. Die häufigste Methode der orthopädischen Fußkorrektur ist die Verwendung einer Ilizarov-Spange.
Ungleich lange Beine sind eine ernstzunehmende Störung und können bei unzureichender Behandlung schwere Gelenk- und Wirbelsäulenprobleme verursachen.
- Täglich geöffnet von 09:00 bis 22:00 Uhr
- Alle Diagnoseräume sind täglich von 08:00 bis 22:00 Uhr geöffnet
- Trauma- und Behandlungsräume 24 Stunden am Tag geöffnet
- Täglich von 09:00 bis 22:00 Uhr geöffnet
- Alle diagnostischen Praxen täglich von 08:00 bis 22:00 Uhr geöffnet
- Trauma- und Behandlungsräume 24 Stunden am Tag geöffnet
- Täglich von 09:00 bis 22:00 Uhr geöffnet
- Alle diagnostischen Praxen täglich von 08:00 bis 22:00 Uhr geöffnet
- Trauma- und Behandlungsräume 24 Stunden am Tag geöffnet
- Geöffnet von 08:00 bis 22:00 Uhr täglich
- Alle Diagnoseräume sind täglich von 08:00 bis 22:00 Uhr geöffnet
- Trauma- und Behandlungsräume täglich von 08:00 bis 22:00 Uhr geöffnet
- Geöffnet von 09:00 bis 22:00 Uhr täglich
- Alle Diagnoseräume sind täglich von 08:00 bis 22:00 Uhr geöffnet
- Trauma- und Behandlungspraxen sind 24 Stunden am Tag geöffnet
Woher kommt das Syndrom der kurzen Beine und wann wird es behoben?
Das Kurzbeinsyndrom wird seit vielen Jahren aktiv erforscht. Im Jahr 1981 haben D.B. Clement et al. in ihrer Studie zu diesem Phänomen, dass Unterschiede in der Länge der unteren Gliedmaßen bei 59 % der Läufer Rückenschmerzen verursachen können.

S.I. Subotnik untersuchte etwa zur gleichen Zeit 4.000 Sportler und stellte bei 40 % von ihnen einen Beinlängenunterschied fest. Nach Angaben von O. Freiberg und anderen Forschern liegt die Zahl der Menschen mit einem Beinlängenunterschied von 5 mm oder mehr weltweit bei mehr als 50 %.
Der Sportmediziner und Orthopäde Vladimir Nechaev betont, dass ein Beinlängenunterschied von bis zu 5 mm eine klare Indikation für eine Korrektur durch nicht-chirurgische Methoden ist. Wenn es sich um Sportler handelt, die ständig intensiven Belastungen ausgesetzt sind, sollte die Korrektur bereits bei einem Beinlängenunterschied von 3 mm erfolgen.
Was aber, wenn sie größer ist? Eine Asymmetrie von etwa 9 mm führt zu einem Hexenschuss, ein Unterschied von 10 mm bedeutet ein erhöhtes Risiko für Zwischenwirbelbrüche und ein Unterschied von 15 mm kann zu einer Skoliose führen. Bei einem Beinlängenunterschied von 20 mm oder mehr sind die körperlichen Ressourcen und die allgemeine Mobilität eines Menschen erheblich eingeschränkt.
- Anatomisch bedingt. Kann durch angeborene Fehlbildungen, Geburt und Trauma, Arthrose, Operationen (z. B. Endoprothetik) oder Krebs entstehen.
- Funktionell. In diesem Fall geht die Asymmetrie nicht mit einer Verkürzung der Knochen der Gliedmaße einher und kann durch eine Schwäche oder Verkürzung von Muskeln und Bändern, Gelenkkontrakturen und Veränderungen der Biomechanik des Fußes verursacht werden.
20 interessante Fakten über den menschlichen Körper in unserer Galerie:
Diagnosemethoden für das ‚Kurzbeinsyndrom
Die Untersuchung und Behandlung des Verdachts auf ein Kurzbeinsyndrom wird von Podologen und Orthopäden durchgeführt.

Ich möchte die Aufmerksamkeit auf den Zusammenhang zwischen der unterschiedlichen Länge der Beine und den zahlreichen muskuloskelettalen und neurologischen Schmerzen lenken, über die die Patienten klagen‘, sagt Vladimir Nechaev. – Ich sehe oft anatomisch bedingte Beinverkürzungen bei Patienten, die mit chronischen Beschwerden und Rückenschmerzen kommen. Leider werden ihnen oft teure und unnötige Geräte und Labortests verschrieben. Bei auffälligen klinischen Symptomen sind bewährte und genaue manuelle Beurteilungsmethoden von großer Bedeutung.
Als gute Diagnosemethode hat sich der so genannte ‚Rückenschmerz-Test‘ erwiesen. Block-, Block-Positions- und Block-Flexions-Methode. Bei der Block-Position-Methode werden spezielle Platten (Blöcke) schrittweise unter die Ferse des kürzeren Gliedes gelegt. Das Ausmaß der Korrektur wird visuell und durch Ertasten beurteilt.
Bei der Block- und Flexionsmethode wird der Beugungstest wiederholt, wobei der Patient mit schulterbreit auseinander stehenden Füßen steht und nacheinander Blöcke von 2, 4, 6, 8 und 10 mm unter der Ferse platziert werden, bis ein negativer Beugungstest auf der Seite des kürzeren Beins erzielt wird. Die sichtbaren Ergebnisse dieses Tests ermöglichen es, die Ursache der Beeinträchtigung zu verstehen und dann die wirksamste Behandlungsstrategie zu entwickeln.
Ein Haltungsröntgenbild und andere Beurteilungsmethoden können ebenfalls eingesetzt werden.
Ursache
Verschiedene angeborene und erworbene orthopädische Erkrankungen und Verletzungen sind für die Verkürzung oder Verformung der Gliedmaßen verantwortlich. Die Ursache für die Verkürzung und Verformung von Gliedmaßen bei angeborenen Krankheiten kann auf Anomalien bei der Bildung und Entwicklung der embryonalen Zone während der Embryogenese und auf verschiedene genetische Defekte zurückzuführen sein. Zu dieser Gruppe von Krankheiten gehören Anomalien wie die angeborene Verkürzung des Oberschenkels, des Unterschenkels, des Oberarms und des Unterarms, die angeborene Labraldeformität des Oberschenkelhalses und die Längsektromelie des Unterschenkels. Zu den angeborenen Verkürzungen gehören verschiedene Formen von Knochendysplasie (Osteogenesis imperfecta usw.), epiphysäre Dysplasie (Spondylo-epiphysäre Dysplasie usw.), metaphysäre Dysplasie (Morbus Olier usw.), physäre Dysplasie (Morbus Blount usw.), Chondrodysplasie (Achondroplasie usw.) und Mischformen (Morbus Volkov usw.).
Nach der Geburt entstandene Deformierungen und Verkürzungen werden als erworbene Deformierungen bezeichnet. Wachstumsfehlbildungen können durch Traumata (Osteoepiphysiolyse), Infektionskrankheiten (hämatogene Osteitis), neurologische Pathologien (Zerebralparese, Polio) und Krebs verursacht werden. Verschiedene Stoffwechselkrankheiten wie Rachitis, Phosphatdiabetes, das de-Toney-Debre-Fanconi-Syndrom und andere führen zur Entwicklung von Gliedmaßendeformitäten. Leider führen auch defekte Brüche zu Verkürzungen und Deformierungen.
Diagnose
Die Diagnose einer Gliedmaßendeformität oder -verkürzung wird anhand der Anamnese, der klinischen Untersuchung, einer Röntgenaufnahme und gegebenenfalls einer Computertomographie gestellt. In jedem Fall muss die Ursache der Verformung und Verkürzung festgestellt werden, da die Art der zugrundeliegenden Erkrankung einen wesentlichen Einfluss auf die Behandlung des Patienten hat. In einigen Fällen sind zur Differenzialdiagnose biochemische und genetische Tests erforderlich.
Die Korrektur der Deformität (Rekonstruktion) der Gliedmaße kann nach zwei Ansätzen erfolgen – einstufig oder schrittweise. Beim ersten Ansatz wird eine Korrekturosteotomie durchgeführt, die Achse der Gliedmaße und die korrekte Ausrichtung der Gelenke in Bezug auf diese Achse werden wiederhergestellt, gefolgt von einer Tauchosteosynthese der Knochenfragmente in der erreichten Position mit einer LCP-Platte oder einer intramedullären Osteosynthese mit einem Verriegelungsstift. In einigen Fällen ist es aufgrund der Schwere der Deformität oder in Kombination mit einer Verkürzung der Gliedmaßen nicht möglich, diese in einem Schritt zu korrigieren. In diesen Fällen ist ein zweiter Ansatz die schrittweise Korrektur mit externer Fixierung (Ilizarov-Methode). Bei diesem Verfahren wird eine externe Fixierungsvorrichtung verwendet, eine Osteotomie (Durchtrennung des Knochens) durchgeführt und dann mit der Vorrichtung gearbeitet, um ein Knochenfragment relativ zum anderen in eine dosierte Korrekturposition zu bringen. Wenn die Gliedmaße gleichzeitig mit der Korrektur der Deformität verkürzt wird, werden die Knochenfragmente getrennt (Distraktion), um im Zwischenraum regenerierenden Knochen zu schaffen (Distraktion). In diesem Fall erfolgt die Verlängerung der Gliedmaße gleichzeitig mit der Beseitigung der Deformität. Als externe Fixateure werden sowohl der Ilizarov-Apparat als auch die neue Generation von orthopädischen Hexapoden verwendet: der Ortho-SUV-Apparat, dessen Einsatz auf Computernavigation beruht. In allen Fällen wird die präoperative Planung mit der CORA-Methode durchgeführt.‚CORA‘ (CENTER OF ROTATION OF ANGULATION), entwickelt von Dr. D. Paley. Zu diesem Zweck werden Röntgenaufnahmen der Gliedmaßen in voller Länge (FLFS) angefertigt und mit der Spezialsoftware TrumaCad, MediCad ausgewertet.
Lesen Sie mehr:- Longitudinale Ektromelie.
- Ektrodaktylie.
- Ein Bein ist kürzer als das andere.
- Verkürzung der unteren Gliedmaßen.
- Wie man die Beinlänge ausgleicht.
- Wie man die Art der Pronation bestimmt.
- Am kurzen Bein.
- Unterschied in der Beinlänge.
