Diese einfachen und weit verbreiteten Methoden werden Ihnen helfen, so schnell wie möglich wieder normal gehen zu können.
- Fuß: Ursachen, Vorbeugung und Behandlung
- Fußballen: Ursachen
- Anatomie des Fersenbereichs
- Ursachen der Haglundschen Deformität
- verschobene Frakturen des Sprunggelenks
- Beispiel 1.
- Warum entsteht ein quergestellter Plattfuß?
- Stadien der Plattfußbildung
- Pharmakologische Behandlung der Knöchelarthritis
- Entzündungshemmende Medikamente gegen Arthritis im Sprunggelenk
- Knorpelschutzmittel bei Knöchelarthritis
- Antispasmodika und Muskelrelaxantien bei Arthrose des Sprunggelenks
- Wärmende Mittel bei der Behandlung der Sprunggelenksarthrose
- Diagnose
- Behandlung von Fibromen
- Konservative Behandlung
- Chirurgische Behandlung
- Prognose und Vorbeugung
- Ursachen für Schmerzen und Schwellungen im Sprunggelenk
- Verstauchter Knöchel, geschwollener Knöchel: Was ist zu tun?
- Symptome einer Achillessehnenerkrankung
- Diagnose der Achillessehnenerkrankung
- Gicht (Tophus goutis)
- Behandlungstaktik:
- Was ist zu tun? Selbstbehandlung oder Hilfe durch einen Orthopäden?
- Video-Übersicht
Fuß: Ursachen, Vorbeugung und Behandlung
Ein Ballenzeh am Fuß ist ein Problem, das viele Menschen beunruhigt. Es beunruhigt auch die medizinische Wissenschaft, die den Begriff ‚Ballenzeh‘ geprägt hat. Offiziellen Statistiken zufolge sind fast 50 % der Erwachsenen und älteren Menschen von einem Ballenzeh betroffen. Die Ursache für das Auftreten des Ballenzeh ist also nicht, wie viele glauben, auf das Tragen von engen, hochhackigen Schuhen zurückzuführen. Sowohl Männer als auch Frauen sind gefährdet, an dieser Krankheit zu erkranken, und es gibt viele Ursachen. Wir wollen nun herausfinden, wie man Ballenzehen vorbeugen oder zumindest die Schwere ihrer Auswirkungen minimieren kann.
Wenn man einen Tumor berührt, fühlt er sich sehr dicht an und erinnert entfernt an eine Hornhaut. Äußerlich sieht er aus wie eine schwere Knochenverformung, ein Anhängsel. Bis zu einem gewissen Grad stimmt dieser Eindruck auch.
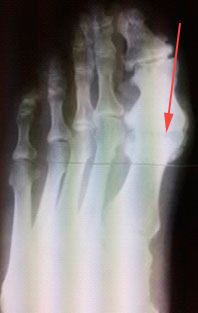
Um die Ursachen von Ballenzehen zu verstehen, muss man zunächst die Anatomie des Fußes im Allgemeinen und der Großzehe im Besonderen kennen. Der Zeh wird von zwei Gelenken gebildet. Das größte Gelenk ist das Großzehengrundgelenk, das die größten Knochen des Zehs miteinander verbindet. Wenn es gesund ist, ist das Gelenk gerade. Eine Erkrankung tritt unter Stress auf, ausgelöst durch Gewichtszunahme, unbequeme Schuhe oder stehende Arbeit. Das Gelenk muss sich dieser Belastung anpassen‘ und verformt sich, um dem Körper zu helfen, das Gleichgewicht zu halten.
Röntgenaufnahmen des betroffenen Gelenks zeigen, dass sich der Mittelfußknochen nach außen bewegt, während sich das Zehenglied in die entgegengesetzte Richtung, zum Zeigefinger hin, bewegt. Die veränderte Form des Gelenks verursacht einen ständigen Druck auf die Weichteile, die Fettgewebeschicht unter der Haut wird dünn und die Haut wird rau, dick und schwielig. Dies führt schließlich zu einer Verformung des Fußes und der Bildung eines charakteristischen Klumpfußes.
Fußballen: Ursachen
Mediziner bezeichnen den degenerativen Prozess als die Bildung eines ‚Valgusfußes‘. Wie bereits erwähnt, gehören Gewichtszunahme und das Tragen von unbequemen, wackeligen Schuhen zu den Ursachen, aber diese Ursachen stehen nicht an erster Stelle der Liste. Sowohl ein übergewichtiger Mann als auch eine Frau mit hohen Absätzen können völlig gesunde Füße haben.
Die Medizin hat noch keine eindeutige Antwort auf die Frage gegeben, was Hühneraugen verursacht. Eine Analyse der Statistiken zeigt jedoch, dass die häufigsten Ursachen folgende sind:
- Genetische Veranlagung. Die Struktur des Knochengewebes und damit die Neigung zur Bildung von Hühneraugen ist erblich bedingt;
- Traumatische Einwirkungen auf den Fuß;
- Angeborene Fehlstellungen;
- Bestimmte Arten von Arthritis, vor allem rheumatoide Arthritis, die mit einer starken und tiefen Entzündung einhergeht;
- Poliomyelitis und andere Krankheiten, die das Nervensystem und die Muskulatur betreffen.
Anatomie des Fersenbereichs
Das Fersenbein ist der größte Knochen des Fußes. An seinem Knollen ist die Achillessehne befestigt, die größte und stärkste Sehne des menschlichen Körpers. Die Achillessehne zieht durch Kontraktion der hinteren Schienbeinmuskeln (Wadenmuskeln und Beugemuskeln) am Fersenbein und ermöglicht so die Beugung der Fußsohle. Diese Funktion ermöglicht es uns, zu gehen, zu laufen, auf den Zehen zu stehen und zu springen. Zwischen dem Fersenbein und der Achillessehne befindet sich die Gelenkkapsel des Rückfußes, die dafür sorgt, dass sich die Sehne bei der Bewegung des Fußes leicht bewegen kann. Fast alle Gelenke haben eine solche Kapsel, z. B. der Ellbogen, die Schulter, usw.
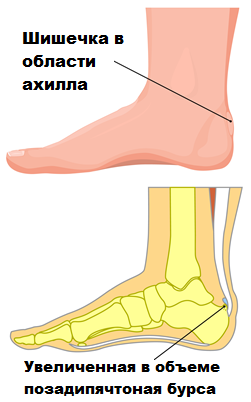
Durch die ständige Reibung der Achillessehne entzündet sich der Schleimhautsack. Diese chronische Belastung über viele Monate hinweg verlagert sich auf das hintere Tuberculum des Handgelenks, und allmählich beginnt sich ein krankhafter Knorpel zu bilden, der sich verändert und oft scharfe Zacken aufweist. Dies kann man sogar auf einem Röntgenbild sehen. Die Bildung dieses Knorpels ist auf einen Abwehrmechanismus des Körpers zurückzuführen. Der Wunsch, den Ort der ständigen Reizung zu stärken und das Gleiten der Sehne zu verbessern. Leider ist der pathologische Knorpel dazu nicht in der Lage. So entsteht ein Teufelskreis.
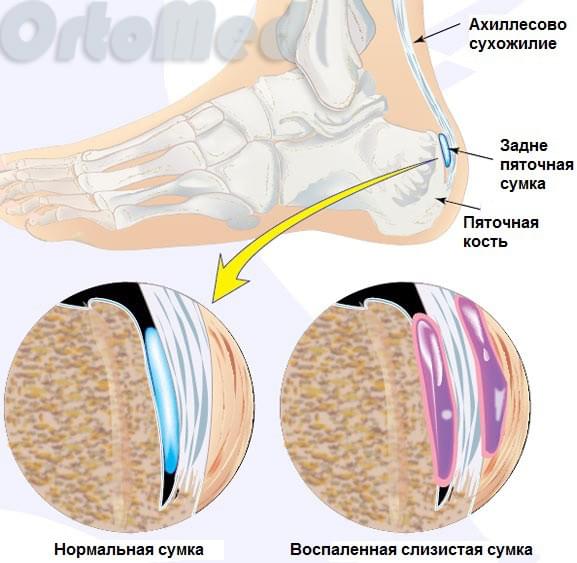
Der Druck auf die Achillessehnenkapsel und die Sehne nimmt weiter zu, was zu vermehrten Entzündungen, Schmerzen und Schwellungen führt. Eine Entzündung der Achillessehnenkapsel und -sehne ohne knöcherne Verformung wird als Achillessehnenschleimbeutelentzündung (Rückfußschleimbeutelentzündung) bezeichnet. Die Schleimbeutelentzündung geht in der Regel der Haglund’schen Verformung voraus.
Die Patienten schenken der ‚Beule‘ keine Beachtung und halten sie für eine Hornhaut, bis sie zu schmerzen beginnt. Diese Erkrankung ist in der Regel schwer konservativ zu behandeln. Deshalb ist es wichtig, in den frühen Stadien der Haglund-Krankheit einen Orthopäden aufzusuchen.
Ursachen der Haglundschen Deformität
- Ein hohes Fußgewölbe kann zur Haglund-Deformität beitragen, da bei einer Person mit einem hohen Fußgewölbe das Fersenbein nach hinten kippt und die Achillessehne stärker am normalen Fersenbeinhöcker reibt, wodurch dieser vergrößert wird. Durch diese ständige Reizung kommt es schließlich zu einer Entzündung der Kapsel und der Sehne.
- Eine Steifheit (verminderte Elastizität) der Achillessehne kann auch das Risiko einer Haglund-Deformität erhöhen, da sie stärker am Fersenknochen reibt. Im Gegensatz dazu übt eine elastischere Sehne weniger Druck auf die Fessel des Hinterfußes aus.
- Eine Plattfußdeformität oder Varusabweichung des Fersenbeins verändert die Biomechanik der Fußbewegung und erhöht den Druck der Achillessehne auf das Fersenbein, wodurch dieser pathologische Mechanismus ausgelöst wird.
Die Haglund’sche Deformität selbst kann ohne Schmerzen oder Entzündungssymptome auftreten. Es liegt lediglich eine pathologische Exostose (Fersenknötchen) auf der Rückseite der Ferse vor. Diese Verformung verursacht in der Regel keine Probleme mit der Funktion des Fußes. In den meisten Fällen geht die Verformung jedoch mit einer Kapsel- und Sehnenscheidenentzündung und Schwellung einher. Die Patienten haben dann Schmerzen beim Gehen und manchmal auch im Ruhezustand.
Das Syndrom kann an einem oder beiden Füßen auftreten.
Zu den Anzeichen und Symptomen der Haglundschen Deformität gehören:
Es sind die Schmerzen, die den Patienten veranlassen, einen Arzt aufzusuchen.
verschobene Frakturen des Sprunggelenks
Die Wiederherstellung der geschädigten Strukturen bei verschobenen Frakturen ist die wichtigste Aufgabe des Orthopäden und Traumatologen. Bei diesen Frakturen ist ein chirurgischer Eingriff erforderlich. Nur mit einem Fixateur interne (Platte oder Schraube) können die Knochenfragmente sicher in der richtigen Position fixiert werden.
Nach der Operation und Metallresektion des Knöchelbruchs ist ein Gipsverband nicht erforderlich. Der Patient kann aktive Bewegungen im Sprunggelenk ausführen. Anschließend wird dem Patienten das Gehen an Krücken beigebracht. Unmittelbar nach der Operation ist es nicht möglich, das Bein vollständig zu betreten. Der Patient geht an Krücken und belastet die Extremität nur mäßig. Die Platten und Schrauben verbleiben im Körper des Patienten, bis die Frakturen verheilt sind und der Knochen vollständig umgebaut ist.
Offene Brüche in der Knöchelgegend stellen ein Problem dar. Bei diesen Patienten, insbesondere bei Diabetikern, besteht ein hohes Risiko von Wundnekrosen und Infektionen.
Alle offenen Frakturen des Sprunggelenks müssen operiert werden. Wenn eine interne Osteosynthese aufgrund großer Wunden und Weichteilbereiche ein Risiko darstellt, kann das Sprunggelenk vorübergehend mit einer externen Ruhigstellungsvorrichtung ruhiggestellt werden. Sobald die Weichteile verheilt sind, wird in der Regel eine Operation durchgeführt, bei der die Knochenfragmente mit Platten und Schrauben in einer anatomisch korrekten Position zusammengefügt werden.
Häufig kann das unsachgemäße Anlegen und Anpassen eines Gipsverbandes bei Knöchelbrüchen zu Hautproblemen bis hin zu Hautnekrosen führen. Das Anlegen eines Gipsverbands muss von medizinischem Personal überwacht werden, um solche Komplikationen zu vermeiden.
Wenn die Operationstechnik nicht korrekt ist, kann es zu Komplikationen wie mangelnder Frakturheilung, Gelenkversteifung und Arthrose des Sprunggelenks kommen.
Eine Arthrose des Sprunggelenks tritt in der Regel auf, wenn der Bruch nicht richtig verheilt ist, weil die Knochenfragmente bei der Operation nicht richtig positioniert wurden.
Beispiel 1.
Eine 54-jährige Patientin verdrehte sich beim Aussteigen aus einem Bus das linke Bein. Der Krankenwagen wurde gerufen und sie wurde in die Traumaabteilung gebracht, wo sie erste Hilfe erhielt und eine Gipsschiene angelegt wurde. Am dritten Tag stellte sie sich mit zunehmenden Schmerzen in unserer Klinik vor. Sie wurde von einem Traumatologen untersucht, und die in unserer Klinik angefertigten Röntgenbilder zeigten eine vollständige Dislokation der Knöchelfragmente mit Subluxation des Fußes nach außen.
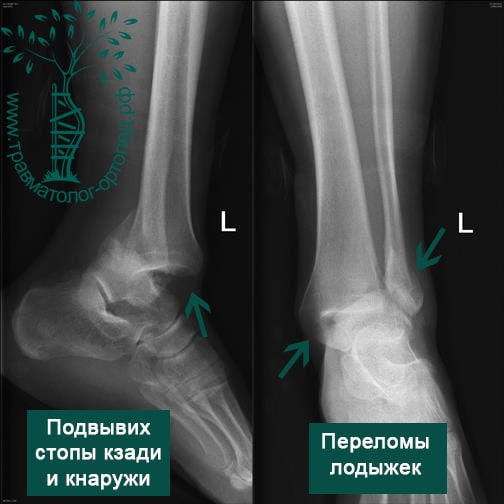
Nach einer eingehenden Befragung der Patientin stellte sich heraus, dass sie ohne ärztlichen Rat entlassen worden war, da sie sich an der gebrochenen Gliedmaße ‚erholte‘.
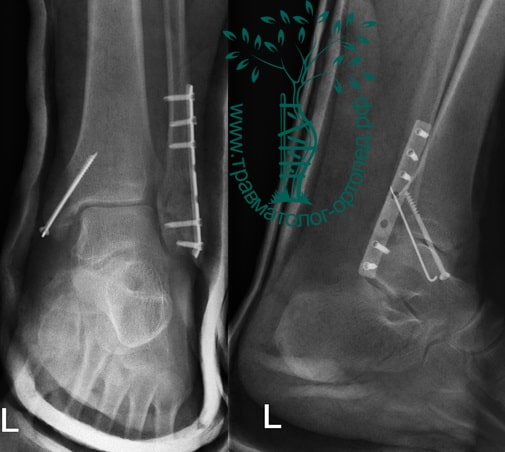
Aufgrund des Alters der Verletzung und der Komplikationen wurde die Operation am siebten Tag durchgeführt. Das Wadenbein wurde mit einer vormodellierten Platte, der Innenknöchel mit einer Hammerzehenschraube und einer Speiche ruhiggestellt.
Warum entsteht ein quergestellter Plattfuß?
Bei 8 von 10 Personen senkt sich das Fußgewölbe aufgrund einer Überlastung des Fußes und eines verminderten Muskeltonus. Es entsteht ein erhöhter Druck auf die Innenseite des Fußes, die Zehenglieder und der Fuß wird abgeflacht. Hauptursachen für Fußdeformitäten:
- Schwäche des Bindegewebes, Gendefekte.
- Schwächung der Muskeln und Bänder bei unzureichender körperlicher Betätigung.
- Schweres Heben und schweres Tragen, Kraftsport, Übergewicht.
- Langes Stehen (Fremdenführer, Verkäufer, Schweißer, Kellner, Friseure).
- Hohe Absätze, enge und kleine Schuhe.
- Verletzungen des Sprunggelenks, gerissene Sehnen und Bänder im Fußgewölbe.

Stadien der Plattfußbildung
Der Orthopäde stellt den Schweregrad der Fußdeformität fest, indem er den Zustand des Fußgewölbes, das Ausmaß der Bewegung, den Abdruck der Sohle und Röntgenaufnahmen untersucht. Für eine objektive Beurteilung wird eine computergestützte Podometrie (diagnostische Fußbelastung) verordnet.
Es werden insgesamt vier Grade unterschieden, die sich durch folgende Merkmale auszeichnen:
- Leichte Ermüdung des Fußes, Schwellung, die Großzehe ist nicht ausgekugelt und es besteht eine deutliche Rötung am Seitengelenk.
- Deutliche Schmerzen am Ende des Tages, die Großzehe weicht bis zu 20 Grad ab.
- Der Abweichungswinkel vergrößert sich auf 30 Grad, eingeschränkter Bewegungsumfang, kein Seitengewölbe. Der Schmerz breitet sich bis zu den Knien aus.
- Der Daumen weicht um mehr als 40° ab und kann sich krümmen. Schwellungen, Schmerzen in den Beinen, im unteren Rücken und im Kopf halten an. Das Gehen in normalen Schuhen ist schwierig.
Pharmakologische Behandlung der Knöchelarthritis
Die medikamentöse Behandlung der Spondylitis ankylosans hat mehrere Richtungen:
- Beseitigung der Entzündung;
- Beseitigung der Schmerzen;
- Wiederherstellung des Knorpels, der das Gelenk auskleidet;
- Beseitigung von Abbauprodukten aus dem Gelenk und den periartikulären Geweben;
- Verbesserung der Ernährung des Gewebes (Anregung der Blutzirkulation).
Die sekundäre Arthritis des Sprunggelenks erfordert ebenfalls eine Behandlung der zugrundeliegenden Pathologie, z. B. Antibiotika, Zytostatika, Antihistaminika und Primärmedikamente bei rheumatoider Arthritis. Die Medikamente werden oral, äußerlich oder durch intraartikuläre Injektion bei Sprunggelenksarthrose eingenommen.

Eine medikamentöse Behandlung der Arthrose kann die Schmerzen schnell lindern und den Knorpel im Gelenk teilweise wieder aufbauen.
Achtung: Herkömmliche Schmerzmittel zur Behandlung von Arthrose im Sprunggelenk werden nicht länger als 3 Tage eingenommen, bevor ein Arzt aufgesucht wird, da sie Komplikationen verschleiern!
Entzündungshemmende Medikamente gegen Arthritis im Sprunggelenk
Entzündungshemmende Medikamente gegen Arthritis im Sprunggelenk können steroidale (hormonelle) oder nicht-steroidale sein. Nicht-steroidale Medikamente (NSAIDs) werden in erster Linie zur Linderung der Symptome von Arthritis im Knöchel eingesetzt, haben aber keinen Einfluss auf den Knorpel. Dazu gehören Artradol, Ibuprofen, Diclofenac, Ketoprofen, Meloxicam, Nimesulid, Indomethacin, Celecoxib und Lornoxicam.
Wenn NSAIDs die Schmerzen nicht lindern, verschreibt der Arzt kurzzeitig SC (Glukokortikoide), in der Regel in Form von Injektionen bei Knöchelarthritis. Eine Behandlung sollte nicht mehr als zweimal pro Jahr durchgeführt werden, und zwar streng nach den Anweisungen des Arztes, da eine unkontrollierte Einnahme von HGs negative Auswirkungen auf das Immunsystem und den Hormonhaushalt hat und den Zustand der Gelenke verschlechtern kann.
Die gebräuchlichsten Mittel zur Behandlung der Knöchelarthritis sind Hydrocortison, Prednisolon, Methylprednisolon und Dipropan.
Knorpelschutzmittel bei Knöchelarthritis
Die Behandlung der Arthritis des Sprunggelenks mit NSAIDs und HGs ist symptomatisch. Die Nährstoffe Glucosamin und Chondroitin, die Bestandteil des Gelenkknorpels und der Gelenkflüssigkeit sind, werden jedoch zur Regeneration des Gelenks benötigt. Sie sorgen für die richtige Viskosität der Synovialflüssigkeit und verbessern die Elastizität und Dämpfungseigenschaften des Knorpels.
Die wirksamsten Mittel zur Behandlung von Arthrose im Sprunggelenk sind: artracam, artravir, chondroitin complex, dona, structam, protecon, artra, alflutop, movex active, teraflex.
Antispasmodika und Muskelrelaxantien bei Arthrose des Sprunggelenks
Bei Arthrose des Sprunggelenks treten häufig Muskelverspannungen und -krämpfe auf, die den Stoffwechsel beeinträchtigen und eine Verschlimmerung des Schmerzsyndroms verursachen.
Um diese zu beseitigen, werden die folgenden Präparate eingesetzt: Drotaverin, Tolperison, Tizanidin, Mydocalm, Baclosan.
Wärmende Mittel bei der Behandlung der Sprunggelenksarthrose
Zu den Wärmemitteln bei der Behandlung der Spondylitis ankylosans gehören Salben, Cremes, Gele, Kompressen und Lotionen zur äußerlichen Anwendung. Sie wirken lokal reizend, schmerzlindernd, entzündungshemmend und verbessern die Gewebetrophik.
Diagnose
Die Diagnose eines Hirgroms wird in der Regel anhand der Anamnese und charakteristischer klinischer Anzeichen gestellt. Zum Ausschluss einer Knochen- und Gelenkpathologie können Röntgenaufnahmen empfohlen werden. In Zweifelsfällen kann eine Ultraschalluntersuchung, eine MRT oder eine Punktion des Hirgroms durchgeführt werden. Mit der Ultraschalluntersuchung lässt sich nicht nur die Zyste erkennen, sondern auch ihre Struktur (homogen oder flüssigkeitsgefüllt), ob sich Blutgefäße in der Wand des Hirgroms befinden usw. Besteht der Verdacht auf eine Tumormasse, kann der Patient zu einer MRT-Untersuchung überwiesen werden. Diese Untersuchung ermöglicht eine genaue Bestimmung der Struktur der Tumorwand und ihres Inhalts.
Die Differenzialdiagnose eines Hygroms wird mit anderen gutartigen und weichen Tumoren (Lipome, Atherome, epitheliale traumatische Zysten usw.) anhand der Lage, der Tumorkonsistenz und der Beschwerden des Patienten gestellt. Ein Hygrom im Bereich der Hand muss manchmal von Knochen- und Knorpeltumoren abgegrenzt werden.

Behandlung von Fibromen
Konservative Behandlung
Chirurgen und orthopädische Traumatologen behandeln die Pathologie. In der Vergangenheit wurde das Hygrom durch Zerkleinern oder Kneten behandelt. Einige Ärzte praktizierten Punktionen, manchmal mit gleichzeitiger Injektion von Enzymen oder Sklerosierungsmitteln in die Hygromhöhle. Auch Physiotherapie, Schlamm, Salbenverbände usw. wurden eingesetzt. Einige Kliniken wenden diese Methoden auch heute noch an, aber die Wirksamkeit der Behandlung ist nicht zufriedenstellend.
Chirurgische Behandlung
Nach einer konservativen Behandlung liegt die Rezidivrate bei 80-90 %, nach einer chirurgischen Entfernung beträgt das Risiko eines Rezidivs nur 8-20 %. Auf der Grundlage der vorliegenden Statistiken ist die einzige wirksame Behandlungsmethode heute die Operation. Indikationen für eine chirurgische Behandlung:
- Schmerzen bei Bewegung oder im Ruhezustand.
- Einschränkung des Bewegungsumfangs im Gelenk.
- Unansehnliches Erscheinungsbild.
- Schnelle Gewichtszunahme.
Ein chirurgischer Eingriff ist besonders dann zu empfehlen, wenn das Hirgrom schnell wächst, da die Entfernung einer großen Masse schwierig ist. Hirgrome befinden sich oft in der Nähe von Nerven, Gefäßen und Bändern. Wenn der Tumor wächst, beginnen sich diese Massen zu bewegen und sind schwieriger zu entfernen. Manchmal wird die Operation ambulant durchgeführt. Während der Operation kann jedoch die Sehnenscheide oder das Gelenk geöffnet werden, so dass es besser ist, die Patienten in ein Krankenhaus einzuweisen.
Die Operation wird in der Regel unter örtlicher Betäubung durchgeführt. Die Gliedmaße wird durch Anlegen eines Gummibandes über dem Einschnitt entblutet. Durch das Ausbluten und die Injektion von Betäubungsmitteln in die Weichteile um die Hirgmanen herum lässt sich die Grenze zwischen Tumor und gesundem Gewebe scharf abgrenzen. Bei komplexen oder großen Läsionen kann eine Anästhesie oder Regionalanästhesie durchgeführt werden. Bei der Operation ist es sehr wichtig, das Hämatom zu extrahieren und herauszuschneiden, so dass nicht einmal kleine Bereiche veränderten Gewebes an der Einschnittstelle verbleiben. Andernfalls kann es zu einem Wiederauftreten des Hämatoms kommen.
Prognose und Vorbeugung
Brüche des Sprunggelenks ohne Verrenkung heilen in der Regel gut und verursachen dem Patienten keine weiteren Beschwerden. Gelegentlich werden leichte Schmerzen im Zusammenhang mit Wetterveränderungen oder erheblichen Belastungen des Gelenks berichtet. Ein posttraumatisches dystrophisches Schmerzsyndrom – ausgeprägte Schmerzen im Fuß und im Sprunggelenk, die das Stehen auf dem Fuß unmöglich machen – kann gelegentlich bei ordnungsgemäß versorgten verschobenen Brüchen auftreten. Es wird durch vaskuläre und neurotrophe Anomalien verursacht. Die Behandlung ist konservativ – Elektroresektion mit Novocain, Paraffin, Novocain-Blöcke, Physiotherapie und Vitamintherapie. Die Genesung erfolgt in der Regel innerhalb eines Jahres.
Unreparierte verschobene Knöchelbrüche führen zu anhaltenden Schmerzen, Deformierung und Schwellung des Gelenks, Bewegungseinschränkung, Instabilität und Unsicherheit beim Gehen und Hinken. Schnell kommt es zu einer deformierenden Entzündung des Gelenks, die es noch schwieriger macht, das Sprunggelenk zu stützen und zu bewegen. In solchen Fällen ist eine rekonstruktive Operation erforderlich, die die Entfernung von Narbengewebe, die Osteosynthese mit verschiedenen Metallstrukturen, Knochentransplantationen und die Wiederherstellung von Bändern umfassen kann. Die Prävention besteht in verletzungsmindernden Maßnahmen.
Ursachen für Schmerzen und Schwellungen im Sprunggelenk
Ein schneller Lebensstil, starke körperliche Aktivität, Überanstrengung und Übergewicht sind Faktoren, die das Gelenk verletzungsanfällig machen. Im Falle des Sprunggelenks wird dieses Risiko durch unbequeme Frauenschuhe noch erhöht.
Wenn der Fuß verstaucht ist, besteht ein hohes Risiko für viele unangenehme Folgen in Form einer Knöchelschwellung:
Wenn eine Person mit dem Knöchel umgeknickt ist und der Knöchel geschwollen ist, ist es wichtig festzustellen, welche Art von Verletzung die Gliedmaße betroffen hat.
- Eine Verstauchung ist eine geschlossene Verletzung, bei der die Fasern, aus denen das Band besteht, gerissen sind und der Patient Schmerzen und Unwohlsein verspürt, aber kaum gehen kann. Bänder brauchen mindestens zwei Wochen, um zu heilen.
- Bänderrisse und Bänderrisse sind eine schwerere und schmerzhaftere Verletzung. Man kann nicht gehen, der Knöchel ist geschwollen. Eine Berührung, geschweige denn ein Tritt auf die Gliedmaße, ist nicht akzeptabel. Bei einem Riss hört man ein knallendes Geräusch, gefolgt von einem akuten Schmerzsyndrom. Diese Verletzungen können nicht allein behandelt werden, es sind therapeutische und chirurgische Maßnahmen erforderlich, und es sollte ein immobilisierender Verband für bis zu eineinhalb Monate angelegt werden.
- Eine Prellung des Sprunggelenks ist am einfachsten zu behandeln. Es ist ebenfalls geschwollen, aber jeder weiß von Kindheit an, was zu tun ist. Lagern Sie das Bein und legen Sie eine kalte Kompresse auf. Besteht der Verdacht auf eine schwerere Verletzung, sollten Sie einen Arzt aufsuchen.
- Bei einer Subluxation wird das Sprunggelenk leicht verschoben und die Bänder werden beschädigt. Es ist sehr wahrscheinlich, dass konservative Maßnahmen nicht ausreichen und eine Operation erforderlich ist.
- Eine Gelenkverrenkung ist durch eine starke Verschiebung (bis zu 40 Grad) des Knochens und eine Schädigung der Gelenkkapsel gekennzeichnet. Die Schmerzen sind unerträglich, die Schwellung stark und die Gliedmaße ist bis zum Einrenken behindert. Dies kann nur unter Narkose und nicht zu Hause erfolgen. Ist die Kapsel stark beschädigt, wird ein Chirurg hinzugezogen.
- Ein Knöchelbruch kann mit oder ohne Knochenverschiebung auftreten und kann offen oder geschlossen sein. Die Behandlung kann einen Monat oder länger dauern.
Verstauchter Knöchel, geschwollener Knöchel: Was ist zu tun?
Unabhängig davon, wie schwer die Verletzung ist, kann die erste Hilfe wie folgt aussehen
- Ruhigstellung des Fußes mit einer Schiene – echt oder selbst angefertigt
- Vermeiden Sie es, auf den Fuß zu treten, um weitere Schäden zu vermeiden.
- Eis auflegen, um die Schmerzen zu lindern. Dadurch wird auch die Schwellung reduziert. Eine solche Kompresse kann bis zu 20 Minuten lang angelegt werden, ohne dass es Ihrer Gesundheit schadet. Legen Sie den Eisbeutel erst nach einer Stunde wieder auf.
- Wenn möglich, ist es ratsam, einen straffen Verband zu verwenden.
- Es ist besser, das Bein hoch zu lagern.
Nach der ersten Hilfe sollte immer ein Arzt aufgesucht und der Zustand des Knöchels und des gesamten Fußes beurteilt werden.
Symptome einer Achillessehnenerkrankung
Schwellungen und Schmerzen im betroffenen Bereich, Verdickungen der Sehne, Steifheit von Fuß und Knöchel, Hinken usw. sind typische Symptome der Achillessehnenerkrankung.
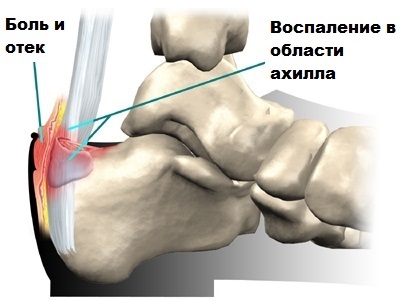
Bei der Haglund-Krankheit kann der Facharzt den hinteren Schleimbeutel und die Vorwölbung des Fersenbeins ertasten.
Diagnose der Achillessehnenerkrankung
Für die Behandlung von Verletzungen und Erkrankungen der Achillessehne ist der Orthopäde/Traumatologe zuständig, der die Anamnese erhebt, klinische Untersuchungen durchführt und den allgemeinen Zustand des Sprunggelenks und des Fußes beurteilt.
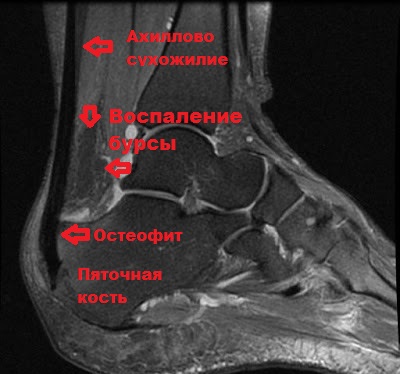
Anhand der daraus resultierenden Röntgenaufnahme (MRT) lassen sich eine Reihe von Problemen im Bereich der Achillessehne erkennen, sofern vorhanden. Dazu gehören übermäßige Verkalkung in diesem Bereich, verschiedene Arten von Degeneration und Entzündung, deformierende Veränderungen (Sporn) usw.
Gicht (Tophus goutis)
Gicht ist eine Krankheit, die mit einer Störung des Purinstoffwechsels einhergeht. Beim Gichttophus kommt es zu Ablagerungen von Harnsäuresalzen in den Geweben.
- Am häufigsten sind Männer von Gicht betroffen, und der Tophus ist der Hauptgrund für die Konsultation eines Orthopäden;
- Die Lage des Tophus ist sehr unterschiedlich und reicht von den Zehen bis zur Elle.
- Ihre Größe variiert von wenigen Millimetern bis zu gigantischen Ausmaßen;
- Tofustumoren sind kompakt und schmerzlos;
- Bei chronischem Trauma des Schuhwerks können sie sich entzünden, infizieren und infektiös werden;
- Wenn Tofus sich öffnen, wird eine weiße Masse (Uratkristalle) aus ihnen freigesetzt;
- 15-20 % der Gichtpatienten tragen Uratsteine in sich.
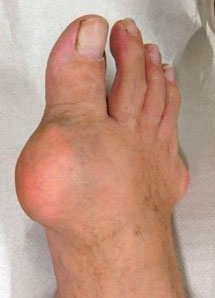 | 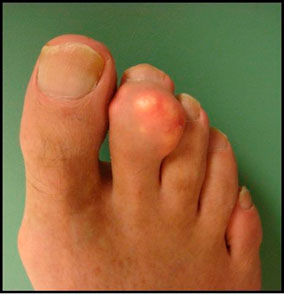 |
| Das Aussehen eines Fußes mit Gicht-Tofus | |
|---|---|
Behandlungstaktik:
- Nach konservativer Behandlung und Stabilisierung des Harnleiterniveaus ist die Entfernung des Tophus angezeigt.
- Die Operation wird am besten durchgeführt, wenn der Tophus klein ist, ohne das Wachstum oder eitrige Komplikationen abzuwarten.
- Die Operation erfolgt lokalisiert und individuell je nach Größe und Lage der Tophi.
Was ist zu tun? Selbstbehandlung oder Hilfe durch einen Orthopäden?
Wenn Sie wissen, wie unterschiedlich die Verdickungen an den Füßen sein können, wissen Sie auch, dass die Behandlung unterschiedlich ist!
In einigen Fällen reichen Physiotherapie, Salben und die Auswahl von bequemem Schuhwerk aus, in anderen ist die Behandlung der Grunderkrankung, die sich im Ballenzeh manifestiert, notwendig, und in wieder anderen ist eine chirurgische Korrektur der Deformität und die Entfernung des Knochenvorsprungs erforderlich.
Anstatt jedoch einen qualifizierten Podologen aufzusuchen, um eine genaue Diagnose und eine angemessene Behandlung der Störung (des Tumors) zu erhalten, suchen viele Menschen nach einfachen Möglichkeiten, den ‚Knochen‘ zu entfernen. Aber es gibt so viele Vorschläge für die Behandlung eines ‚Tumors‘, von magischen Heilmitteln und Salben bis hin zu Insekten und Urin.
Die moderne Medizin leugnet natürlich nicht die Wirksamkeit von Volksheilmitteln in bestimmten Fällen, aber um sie richtig einzusetzen, muss man wissen, was man behandelt. Außerdem muss man wissen, dass zwei oder mehr Krankheiten miteinander kombiniert werden können.
Leider verwechseln wir oft Wunschdenken mit der Realität. Selbstmedikation ist keine Option, um die Ursachen der Erkrankung zu verstehen und wirksame Behandlungen durchzuführen.
Eine qualifizierte Fußpflegerin oder ein qualifizierter Fußpfleger kann Ihnen helfen, die Erkrankung (den Knoten) schnell und ohne Zeitverlust loszuwerden, ohne Ihre Gesundheit zu gefährden.
Video-Übersicht
Lesen Sie mehr:- Wie heißt der Orthopäde im Gesundheitszentrum?.
- Wie heißt der Absatz eines Schuhs?.
- Fersenbein-Sehnensack auf Lateinisch.
- Wurzelknötchen bei Kindern.
- Die Knöchelprellung ist der Ort, an dem das Bild gemacht wird.
- Verrenkung des Sprunggelenks.
- Aufbau des menschlichen Sprunggelenks.
- Fersenbein menschliche Anatomie Foto und Beschreibung.
