Für Patienten mit rheumatoider Arthritis ist es sehr wichtig, das richtige Gleichgewicht zwischen Ruhe und Bewegung zu wahren. Während einer Verschlimmerung der Krankheit ist es möglich, weiter Sport zu treiben, aber die Intensität der Bewegung sollte reduziert werden.
- Die Osteopathie ist wirksam bei der Behandlung von Gelenken
- Arten, Aufbau und Funktion der Gelenke
- Allgemeine Informationen
- Mechanismus und Ursachen der Arthritis
- Arten von Gelenken
- Arten von Schmerzen
- Wie hoch ist das Risiko dieser Krankheit?
- Stadien der akuten Arthritis
- Klinische Formen der akuten Arthritis
- Traumatische akute Arthritis
- Akute eitrige Arthritis (unspezifisch)
- Symptome
- Ursachen
- Alle Ärzte, die Knöchelschmerzen behandeln 424
- Beratung vor einem orthopädischen Termin
- Diagnose von Knöchelschmerzen
- Moskauer Orthopäden – Meinungen
- Ursachen der Arthritis
- Symptome der entzündlichen Arthritis
- Symptome der Arthritis
- Arthritis bei Kindern
- Diagnose von Fersenschmerzen
- Behandlungsmethoden für Fersenschmerzen
- Fersensporn
- Schleimbeutelentzündung
- Haglund’sche Deformität
Die Osteopathie ist wirksam bei der Behandlung von Gelenken
Gelenk- und periartikuläre Weichteilerkrankungen gehören zur Gruppe der Muskel-Skelett-Erkrankungen. Sie können in jedem Alter auftreten und gehören zu den drei häufigsten Ursachen für eine Behandlung. Schmerzen, Entzündungen und eingeschränkte Mobilität sind die wichtigsten Beschwerden, die Patienten von ihrem Arzt hören, da sie ihre Lebensweise beeinträchtigen und ihre Lebensqualität mindern.
In diesem Artikel erläutern die Ärzte der Quality of Life Clinic die Ursachen und Auslöser von Gelenkschmerzen. Sie erfahren, wie man Gelenkschmerzen vorbeugen kann und an wen man sich zur Behandlung wenden kann.
Arten, Aufbau und Funktion der Gelenke
Die Ursachen, Mechanismen und die Behandlung von Gelenkerkrankungen lassen sich besser verstehen, wenn man die Besonderheiten ihrer Struktur und Funktion kennt.
Gelenke sind Verbindungen von Knochen, die dem Körper Beweglichkeit verleihen. Den Körper beugen, den Kopf drehen, die Arme und Beine an- und ausstrecken – ohne Gelenke sind alle Bewegungen unseres Körpers unmöglich. Sie bieten auch Halt und helfen, das Gleichgewicht zu halten.
Verletzungen der Gelenke beeinträchtigen die wichtige Stütz- und Bewegungsfunktion im Raum, schränken die Mobilität erheblich ein und sind daher psychisch schwer zu verkraften.
Die Bewegung der Gelenke wird durch ihren Aufbau ermöglicht. Die Knochen, aus denen ein Gelenk besteht, reiben ständig aneinander. Um zu verhindern, dass sie sich gegenseitig beschädigen, sind ihre Enden mit hyalinem Knorpel überzogen. Dieser bildet die Gelenkfläche, auf der sich die Knochen sanft gegeneinander bewegen können.
Zusätzlich zur Gelenkfläche haben die Gelenke:
– einen Gelenkspalt – dieser kann Gelenkscheiben und Meniskus enthalten;
– Gelenkkapsel – schützt das Gelenk vor Schäden;
– Synovialmembran und Synovialflüssigkeit – ernähren und schmieren das Gelenk;
– Bänder – begrenzen den Bewegungsumfang;
– Periartikuläre Nerven, Gefäße, Muskeln – ernähren, stärken und schützen das Gelenk.
All diese Formationen sorgen für Leichtigkeit der Bewegung, Amplitude und Dämpfung und schützen vor Überlastungen. Daher beeinträchtigt ihr Verlust unter pathologischen Einflüssen auch die Funktion des Gelenks.
– Einfache Gelenke bestehen aus zwei Flächen, d.h. sie werden von zwei Knochen gebildet. Zum Beispiel wie bei einem Finger.
– Komplexe Gelenke – bestehen aus drei oder mehr Flächen. Zum Beispiel der Ellbogen.
– Komplexe – enthalten eine Bandscheibe oder einen Meniskus. Beispiel: das Knie.
– Kombiniert – enthält mehrere separate Gelenke. Zum Beispiel das Kiefergelenk.
Allgemeine Informationen
Die Krankheit betrifft Gewebe, die einer ständigen Belastung ausgesetzt sind: die kleinen Gelenke der Hände und die Mittelfußknochen der Füße, die Hüft- und Kniegelenke, Bereiche der Hals- und Brustwirbelsäule und, etwas seltener, die Sprung- und Schultergelenke.
Tipp! Die Aphakie der Interphalangealgelenke der Hände tritt bei Frauen zehnmal häufiger auf als bei Männern.
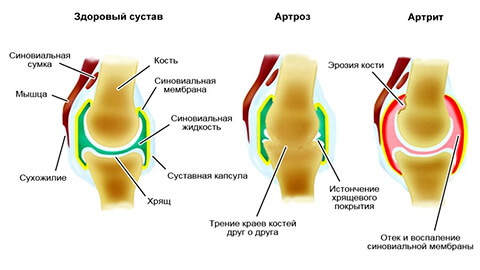
In vielen westlichen Ländern wird der Begriff ‚Osteoarthritis‘ nicht verwendet, sondern durch den Begriff ‚Arthritis‘ ersetzt. Diese Ersetzung ist gerechtfertigt, da der Arthritis in den meisten Fällen entzündliche Prozesse vorausgehen oder sie begleiten. In der nationalen Medizin bezeichnen die Begriffe ‚Arthrose‘ und ‚Arthritis‘ im Wesentlichen dieselbe Krankheit, jedoch mit einer anderen Ätiologie des Prozesses. Darüber hinaus werden die Begriffe Arthrose, Osteoarthritis und deformierende Osteoarthritis zur Beschreibung der Pathologie verwendet.
Bitte beachten Sie dies! Der Unterschied zwischen Arthritis und Osteoarthritis liegt in der Ursache der Erkrankung. Im ersten Fall handelt es sich um einen Entzündungsprozess (das Suffix -it bedeutet Entzündung), im zweiten Fall um eine Störung des Stoffwechsels (Eiweiß, Mineralien).
Mechanismus und Ursachen der Arthritis
Die Hauptursache der Arthritis ist ein Ungleichgewicht der Auf- und Abbauvorgänge im Knorpel- und Knochengewebe. Während im Normalzustand die Syntheseprozesse überwiegen, laufen bei degenerativen Veränderungen die Destruktionsprozesse schneller ab. Die Folge ist eine schnelle Alterung und Degeneration der Gewebestrukturen. Sie beginnen sich zunächst auf zellulärer Ebene und dann auf der Ebene der Organgewebe aufzulösen. Die ersten zerstörerischen Veränderungen treten auf:
Der Knorpel verliert seine natürliche Elastizität und Dichte und ist nicht mehr in der Lage, als Stoßdämpfer für Bewegungen zu fungieren. Die gegenseitige Kongruenz der Form der Gelenkflächen ist gestört, was zu einer Verformung des Gelenks führt. Dies verschlimmert die Entwicklung von pathologischen Veränderungen und setzt eine Reihe von irreversiblen Prozessen in Gang. Das Knochengewebe ersetzt den verlorenen Knorpel und beginnt zu wachsen. Es bilden sich Zacken und Vorsprünge, die die Beweglichkeit einschränken und im späteren Leben zu schweren Behinderungen führen können.
- Anomalien des Mineralstoffwechsels können zu gichtartigen Gelenkveränderungen, Osteoporose usw. führen.
- Mangelnde Ernährung des Gewebes – venöse Stase und schlechte Mikrozirkulation verlangsamen den Blut- und Lymphabfluss. Die mineralische Zusammensetzung der Knochen ist erschöpft, sie werden osteoporotisch und verlieren ihre Fähigkeit, sich zu regenerieren. Dieses Phänomen ist gekennzeichnet durch Bewegungsmangel, Gefäßanomalien und hormonelle Störungen.
- Entzündliche Prozesse – eine Folge von akuten Infektionskrankheiten, Unterkühlung, hormonellen Störungen.
- Autoimmunreaktionen – chronische Entzündungen, nervöser Stress, endokrine Störungen und andere Ursachen können eine Aggression des körpereigenen Immunsystems gegen die eigenen Zellen, einschließlich des Gelenkgewebes, auslösen. Die häufigsten Autoimmunerkrankungen sind rheumatoide Arthritis, Sklerodermie und Lupus erythematodes.
- Erhöhter Gelenkverschleiß – ein Missverhältnis zwischen Funktionsfähigkeit und Arbeitsbelastung verlangsamt die Synthese und beschleunigt den Abbau. Dieses Phänomen tritt bei Sportlern, Tänzern, Übergewichtigen und allen auf, die anstrengende körperliche Arbeit verrichten oder lange statisch belastet werden (Steharbeit).
- Verletzungen wie Prellungen, Verstauchungen, Brüche, Stich- und Schnittwunden stören die Gewebestruktur und führen zu Deformierungen.
- Genetische Erkrankungen wie Bindegewebsdysplasie und Störungen der Kollagensynthese führen von vornherein zu einem instabilen, funktionsgestörten Gelenk.
Arten von Gelenken
In der Anatomie werden die Gelenke nach der Anzahl der Oberflächen und ihrer Form unterschieden. In den Gruppen, die den einzelnen Formen entsprechen, werden die Gelenkverbindungen nach ihrer Funktion unterschieden.
Gelenke können auch durch Menisken in zwei Ebenen unterteilt werden: Diese werden als komplexe Gelenke bezeichnet. Die Bewegung kann auf einer Ebene oder über das gesamte Gelenk erfolgen.
- Einfach – zwei Flächen (Schulter);
- komplex – drei oder mehr Flächen (Ellbogen, Handgelenk);
- komplex (Knie);
- nicht-komplex (distales Radioulnargelenk).
Es gibt sie in ein-, zwei- und mehrachsigen Formen. Auch Kombinationsgelenke, bei denen mehrere Gelenke an der Bewegung beteiligt sind (Kiefergelenk), gehören dazu.
Arten von Schmerzen
Die Gelenkschmerzen variieren je nach Erkrankung. Sie beginnen zum Beispiel bei einer Erkältung zu schmerzen, während bei einer Verletzung das Symptom scharf und intensiv ist. Eine genauere Charakterisierung hängt von der Diagnose ab.
Je nach Auslöser, auf den die Knochenbewegungsgelenke mit Schmerzen reagieren, unterscheiden Rheumatologen diese Typen:
- Mechanisch. Der Gelenkschmerz wird durch äußere Faktoren ausgelöst: Stress, Trauma, dystrophische Veränderungen.
- Ausbruch. Wenn eine Person lange Zeit geruht hat, führen die ersten Bewegungen zu Unbehagen. Dies ist am häufigsten in den Gelenken der Beine und Hände zu beobachten.
- Entzündung. Die Arthritis kann jeden Bereich des Körpers betreffen, sowohl bei Bewegung als auch im Ruhezustand.
- Nächtlich. Sie treten auf, wenn eine Person unbeweglich bleibt.
Besonders erwähnenswert sind reflektorische Schmerzen. Obwohl ihr Ursprung in den Gelenken liegt, können sie an unerwarteten Stellen zu spüren sein. Subjektiv können Muskeln, benachbarte Organe und sogar die Haut schmerzen.
Wie hoch ist das Risiko dieser Krankheit?
Der aseptische Entzündungsprozess kann spontan abklingen, aber wenn er von einer Infektion begleitet wird, ist ein schwerer Krankheitsverlauf mit zahlreichen Komplikationen und Gelenkverformungen möglich.
Stadien der akuten Arthritis
Stadien der akuten serösen unkomplizierten Arthritis:
- Anfänglich – Entzündung und Schwellung der Synovialmembran und Ansammlung von serösem Inhalt in der Gelenkhöhle. Die Haut über dem Gelenk ist geschwollen, gerötet und schmerzhaft (mittelschwer bis schwer);
- Entwickelt – Verschlimmerung aller Entzündungssymptome ohne nennenswerte Zerstörung des Gelenkgewebes. Es liegt jedoch eine Zerstörung auf zellulärer Ebene vor. Die Schmerzen nehmen zu und die Gliedmaße lässt sich nur noch schwer beugen;
- Wiederherstellende – allmähliches Abklingen der akuten Entzündung und Gefahr einer Hypertrophie des Bindegewebes im Gelenk, die zu einer Gelenkfunktionsstörung führt. Daher ist eine angemessene Rehabilitation sehr wichtig.
- Anfänglich – Eiter erscheint in der Gelenkhöhle, zerstört aber noch nicht das Gelenk. Symptome: Fieber, Schwellung und Schmerzen, Bewegen der Gliedmaßen ist schmerzhaft. Auf Röntgenbildern ist eine Erweiterung der Gelenkhöhle zu erkennen, die auf ein erhöhtes Eitervolumen zurückzuführen ist. Das umliegende Gewebe kann unverändert sein, aber manchmal bilden sich Pusteln um das Gelenk herum und der Zustand des Patienten verschlechtert sich dramatisch.
- Vergrößerte – Die Weichteile im Inneren des Gelenks sind zerstört: Synovialmembran, Bänder, Muskelsehnen. Die Gliedmaße ist unbeweglich und leidet unter starken Schmerzen. Dieses Stadium kann mit oder ohne Schädigung des periartikulären Gewebes verlaufen.
- Zerstörung – Der Knorpel, der das Gelenk bedeckt, und der darunter liegende Knochen sind zerstört. Röntgenaufnahmen zeigen eine fokale Zerstörung von Knorpel und Knochen sowie eine Verengung des Gelenkstromas. Die Zerstörung kann ohne Eindringen von Eiter in das umliegende Gewebe, mit Bildung von Abszessen und Phlegmonen oder mit Eindringen von Eiter an die Körperoberfläche und Bildung einer Fistel erfolgen.
- Letztlich – Bei rechtzeitiger Behandlung ist es möglich, den eitrigen Entzündungsprozess in jedem Stadium zu stoppen. Je nach Grad der Gelenkverschlechterung kann es zu einer vollständigen Heilung oder zu einem teilweisen Verlust der Gelenkfunktion kommen.
Klinische Formen der akuten Arthritis
Welche Chondroprotektoren sind zu wählen, wie wirksam sind sie?
Jede Art von Arthritis hat klinische Symptome, die sie mit anderen Arten gemeinsam hat, sowie ihre eigenen Merkmale.
Traumatische akute Arthritis
Schon bei einem leichten Trauma und einer Überlastung werden die Zellen der Gelenkinnenhaut geschädigt; als Reaktion darauf produzieren sie Wirkstoffe (Prostaglandine, Zytokine), die die Entzündung aufrechterhalten. In den meisten Fällen geschlossener Verletzungen verläuft die Arthritis aseptisch und äußert sich durch leichte Schwellungen und Schmerzen im Gelenk. Es kann jedoch eine Infektion in die Gelenkhöhle eindringen. Dies geschieht bei offenen Wunden oder beim Einströmen von Blut aus entfernten Infektionsherden, z. B. aus HNO-Organen (Tonsillitis, Maxillitis), Karies usw., was zur Entwicklung einer akuten unspezifischen Arthritis, einschließlich eitriger Arthritis, führt.
Aseptische Entzündungen können spontan und ohne Folgeerscheinungen abklingen, manchmal bleiben jedoch Läsionen zurück, die zu einer Beeinträchtigung der Gelenkfunktion führen. Daher sollte die Krankheit unter ärztlicher Aufsicht behandelt werden, gefolgt von einer Rehabilitation.
Akute eitrige Arthritis (unspezifisch)
Das Auftreten einer unspezifischen Infektion (pathogen und opportunistisch – ständig im menschlichen Körper) bei jeder Art von Arthritis führt zu einer Verschlimmerung des Allgemeinzustands. Die Arthritis kann entweder serös oder eitrig sein. Bei der serösen (nicht eitrigen) Arthritis kommt es zu einer leichten Erhöhung der Körpertemperatur, Rötung und Schwellung des periartikulären Gewebes. Wird eine Antibiotikatherapie durchgeführt, endet die Krankheit mit einer vollständigen Heilung. Bleibt sie unbehandelt, kann sie schließlich zu einem eitrigen Prozess fortschreiten.
Die eitrige Arthritis ist eine schwere Allgemeinerkrankung mit hohem Fieber, Schüttelfrost, Kopfschmerzen und Unwohlsein. Gleichzeitig wird der betroffene Bereich rot und geschwollen, mit starken Schmerzen und der Unfähigkeit, die Gliedmaßen zu bewegen.
Symptome
Friseure, Verkäufer, Autofahrer und Computerprogrammierer sind die häufigsten Patienten, die fragen, ob Arthrose in den Gliedmaßen geheilt werden kann. Diese Menschen verbringen viel Zeit im Stehen, sitzen am Computer oder fahren Auto. Auch Tänzer, Lader, Bauarbeiter und Sportler belasten ihre Gelenke stark. Eines der ersten Symptome der Arthrose sind Schmerzen und ein charakteristisches Knacken, das auftritt, wenn man versucht, eine Gliedmaße zu bewegen. Oft breiten sich die Beschwerden auch auf andere Bereiche aus. Bei einem Wetterumschwung bemerken die Patienten oft eine Verschlimmerung der Schmerzen. Um das Gelenk herum können Schwellungen oder Schwellungen auftreten. In fortgeschrittenen Stadien werden Knochenverformungen sichtbar.
Ursachen
Es gibt verschiedene Ursachen für Arthrose. Sie können durch lokale pathologische Prozesse oder durch systemische Erkrankungen verursacht werden. Zu den häufigsten Ursachen für Arthrose gehören:
- Durchblutungsstörungen;
- Diabetes und andere endokrine Störungen;
- Krampfadern;
- Bluthochdruck;
- Arteriosklerose;
- Verletzungen, Verrenkungen, Frakturen;
- hohes Alter;
- Entzündungen der Gelenke;
- Mineralienmangel im Körper;
- Schuppenflechte;
- schlechte Körperhaltung;
- Arthritis und Synovitis;
- Übergewicht;
- frühere Gelenkoperationen;
- häufige Unterkühlung.
Alle Ärzte, die Knöchelschmerzen behandeln 424
Wählen Sie online einen Termin aus U-Bahn-Stationen: Jugo-Zapadnaja Prospekt Vernadskogo
Beratung vor einem orthopädischen Termin

Orthopäden diagnostizieren, verhindern und behandeln angeborene und erworbene Deformationen des Bewegungsapparats, einschließlich der Folgen von Traumata. Es gibt Kinderorthopäden und Erwachsenenorthopäden. Bei Kindern werden als vorbeugende Maßnahme Untersuchungen beim Orthopäden empfohlen: im Alter von 1, 3 und 9 Monaten und danach jährlich.
Es gibt keine besonderen Vorbereitungen für den Besuch beim Orthopäden. Sie sollten hygienisch duschen und Kleidung tragen, die Sie während der Untersuchung leicht ausziehen können. Es ist sehr wichtig, dass Sie alle Scans und CT-Aufnahmen mitbringen, die Sie zuvor gemacht haben.
Diagnose von Knöchelschmerzen
Ihr Arzt wird Ihnen sagen, welcher Diagnose Sie sich unterziehen müssen. Er kann Folgendes empfehlen:
- Eine Röntgenaufnahme der Wirbelsäule.
- Röntgenaufnahme des Fußes oder der Hand
- Röntgenaufnahme der Extremitäten
- CT-Scan des Fußes oder der Hand
- Funktionsdiagnostik Elektroneuromyographie (ENMG).
Moskauer Orthopäden – Meinungen
Ich habe positive Eindrücke von dieser Konsultation. Die Ärztin erklärte mir alles ausführlich und zeigte mir alles genau. Sie empfahl mir, was ich als Nächstes in Bezug auf mein Problem tun sollte. Alles ging langsam. Sie beantwortete alle Fragen, die auftauchten. Sie war sehr vertrauenswürdig und ich würde wahrscheinlich wieder zu ihr gehen. Sie war aufmerksam und freundlich. Man merkt ihr viel Erfahrung und Professionalität an.
Kompetente und aufmerksame Ärztin. Der Arzt hörte aufmerksam zu und empfahl zusätzliche Untersuchungen. Er stellte eine vorläufige Diagnose und verschrieb Medikamente, die im Anfangsstadium helfen. Ich werde diesen Spezialisten wieder aufsuchen.
Der Arzt ist sehr zuvorkommend. Er hat mich gründlich untersucht, meine Fragen beantwortet und mir Medikamente verschrieben. Er hat einen guten Eindruck hinterlassen!
Er wurde mir von einem Freund empfohlen. Ich bin wegen Knieschmerzen zum Arzt gegangen. Der Empfang hat mir gefallen. Der Arzt war zwar jung, aber sehr kompetent. Ich habe die gesamte Diagnostik durchlaufen und werde mit der Behandlung beginnen.
Der Arzt war aufmerksam und freundlich, und ich habe alles bei meinem Besuch genossen. Der Arzt hat alle meine Fragen beantwortet, und jetzt frage ich mich, ob ich mich operieren lassen soll oder nicht.
Alles war in Ordnung. Die Ärztin untersuchte mich, gab mir eine Spritze und verschrieb mir eine Behandlung. Sie ist zuvorkommend und professionell.
Ein sehr aufmerksamer und freundlicher Arzt, zu dem ich Vertrauen habe. Er erklärte mir alles Wissenswerte über das Problem und gab mir Ratschläge, die mir halfen. Ich bin sehr zufrieden!
Ich ging zum Orthopäden, um Hilfe bei der Auswahl von Schuhen und Einlagen für meine Plattfüße zu bekommen. Der Arzt hat mich sehr ausführlich beraten und mir sehr geholfen; jetzt kann ich in bequemen Schuhen gehen, ohne Beschwerden zu haben.
Der Arzt war großartig und ging sehr aufmerksam auf die Patienten ein. Der Arzt untersuchte meinen Fuß, prüfte alle Röntgenbilder, erklärte die Behandlung und verschrieb Salben. Er hat mich sehr gut behandelt und es war mir eine große Ehre und Freude, in seinem Büro zu sein. Ich bin auf ewig zufrieden. Ich würde ihn jedem empfehlen, den ich kenne.
Ursachen der Arthritis

Die Hauptursachen der Krankheit sind Verletzungen, Infektionen und Stoffwechselstörungen, die zu einer schlechten Ernährung der Gelenke führen.
Faktoren, die das Risiko des Auftretens erhöhen:
- Genetische Veranlagung (nur bei Frauen);
- Übermäßige Belastung der Gelenke (z. B. durch Sport);
- Infektionskrankheiten;
- Koffeinmissbrauch;
- Rauchen;
- Übergewicht.
Pathologische Veränderungen der Gelenke können mit einer Schädigung des Gelenkknorpels einhergehen, der die Knochen an ihren Verbindungsstellen bedeckt. Diese Art der Erkrankung ist charakteristisch für degenerative ArthritisDie Osteoarthritis ist eine weitere Gruppe degenerativer Gelenkerkrankungen, von denen die traumatische Arthritis und die Osteoarthritis am häufigsten sind.
Eine weitere Gruppe von Arthrosen kann unterteilt werden in. entzündliche Arthritis. Diese Krankheiten sind mit einer Entzündung der Synovialmembran verbunden, die die Gelenkkapsel von innen auskleidet. Die entzündliche Arthritis wird am häufigsten als Osteoarthritis bezeichnet:

Symptome der entzündlichen Arthritis
Bei der infektiösen Arthritis treten in der Regel die typischen Symptome einer Infektionskrankheit auf, wie Fieber, Schmerzen und Schüttelfrost. Die Hauptbeschwerdequelle ist in jedem Fall das betroffene Gelenk. Die Hauptsymptome sind wie folgt:
Schmerzen im betroffenen Gelenk können bei Gewichtsbelastung (bei Bewegung) oder am Ende der Nacht auftreten. Am Morgen besteht häufig eine Steifheit (Bewegungseinschränkung) im betroffenen Gelenk. Im Laufe des Tages ‚geht‘ die Person dann, die Beweglichkeit wird wiederhergestellt und die Schmerzen verschwinden oder nehmen ab. Bei einer akuten Arthritis können die Gelenkschmerzen konstant sein. Bei chronischer Arthritis nimmt der Schweregrad der Symptome allmählich zu.
Symptome der Arthritis
Es gibt viele verschiedene Symptome von Arthritis. Je nach Art der Arthritis, an der Sie leiden, können die Symptome variieren. Zu den häufigsten Arthritis-Symptomen gehören jedoch:
- Schmerzen, erhöhte Empfindlichkeit in den Gelenken und Steifheit in der Bewegung;
- Entzündung des Gelenks und des angrenzenden Gewebes;
- eingeschränkte Beweglichkeit der Gelenke;
- Fieber und Rötung der Haut um das Gelenk;
- Muskelschwäche und -schwund.
Arthritis bei Kindern
Obwohl Arthritis eher bei älteren Menschen auftritt, kann sie manchmal auch bei Kindern vorkommen. In Russland leiden mehr als 20.000 Kinder unter 18 Jahren an Arthritis. Die meisten Arten von Arthritis, die bei Kindern auftreten, werden als juvenile idiopathische Arthritis (JIA) eingestuft. JIA verursacht Schmerzen und Entzündungen in einem oder mehreren Gelenken für mindestens sechs Wochen. Obwohl die genaue Ursache der JIA nicht bekannt ist, verschwinden die Symptome oft mit zunehmendem Alter und die Betroffenen kehren zu einem normalen Leben zurück. Die wichtigsten Arten der JIA werden im Folgenden beschrieben.
Oligodynamische JIA (oligoartikuläre JIA) ist die häufigste Form der Krankheit. Sie beeinträchtigt die Funktion von bis zu vier Gelenken im Körper, am häufigsten in den Knien, Knöcheln und Handgelenken. Die oligoartikuläre JIA ist gut verträglich und verursacht nur selten Komplikationen. Bei Kindern besteht jedoch ein Risiko für visuelle Komplikationen. Um dies zu vermeiden, ist es wichtig, die Augen regelmäßig von einem Augenarzt untersuchen zu lassen.
Polyartikuläre JIA oder Polyarthritis betrifft fünf oder mehr Gelenke. Die Krankheit kann in jedem Alter im Kindesalter auftreten. Die Symptome der polyartikulären JIA sind denen der rheumatoiden Arthritis bei Erwachsenen ähnlich. Die Krankheit wird häufig von einem Hautausschlag und einem Anstieg der Körpertemperatur (Fieber) auf 38 °C oder mehr begleitet.
Systemische JIA beginnt mit Symptomen wie Fieber, Hautausschlag, Lethargie (Abgeschlagenheit) und vergrößerten Mandeln. Diese Symptome können später von Schwellungen und Arthritis begleitet werden. Wie die polyartikuläre JIA kann auch die systemische JIA bei Kindern jeden Alters auftreten.
Enthesopathische JIA (JIA) ist eine Form der juvenilen Arthritis, die häufiger bei älteren Jungen und Teenagern auftritt. Sie kann Schmerzen an den Fußsohlen und um die Knie- und Hüftgelenke verursachen, wo die Bänder an den Knochen ansetzen.
Diagnose von Fersenschmerzen
Wenn Sie zum Arzt gehen, werden Sie nach einem festgelegten Plan untersucht. Der Arzt oder die Ärztin wird Sie ausführlich zu Ihren Beschwerden befragen, Ihnen Art, Umfang und Ort Ihrer Schmerzen erklären und die betroffene Stelle untersuchen. Falls erforderlich, wird er eine Reihe von Labor- und apparativen Untersuchungen anordnen. Dazu gehören:
- Eine allgemeine Blutuntersuchung. Es ist wichtig, um den Entzündungsprozess, eine Abnahme des Hämoglobins bei Anämie und Veränderungen der Blutplättchen bei Gerinnungsproblemen festzustellen.
- Blutchemie. Sie zeigt Veränderungen im Stoffwechsel an und hilft bei der Erkennung von diabetischen Veränderungen, rheumatischer und gichtartiger Arthritis sowie von Infektionen durch pathogene Streptokokken.
- Marker-Test. Dieser ist notwendig, wenn der Verdacht auf Knochentumore besteht.
- Pflanzliche Untersuchung von eitrigen Sekreten auf Flora. Erforderlich bei Vorliegen eitriger Läsionen, Auswahl antimikrobieller Medikamente.
- Röntgenuntersuchung der Knochen und Weichteile des Fußes. Hilft bei der Diagnose von unerklärlichen Fersenschmerzen, auch nach Trauma, vor dem Hintergrund degenerativer Prozesse.
- Ultraschall bei Arthritis, Schleimbeutelentzündung, Neurom, Tunnelsyndrom und Lokalisierung von Entzündungen.
- Punktion von Knochen oder Synovialmembran bei Verdacht auf Infektionen oder Tumore.
- CT- oder MRT-Untersuchung zur genauen Diagnose von Schäden an Strukturen im Fuß- und Fersenbereich.
Behandlungsmethoden für Fersenschmerzen
Bei Pathologien im Fersenbereich wird versucht, sie konservativ zu behandeln, doch ist dies nicht immer möglich. Wenn die konservative Behandlung unwirksam ist, ist dies eine Indikation für eine Operation. Durch eine chirurgische Behandlung wird die Ursache des Fersenschmerzes schnell und dauerhaft beseitigt. Die moderne Chirurgie basiert auf minimalinvasiven, ambulanten Techniken mit minimalem Trauma und kurzer Erholungszeit.
Fersensporn
Eine chirurgische Behandlung des Fersensporns ist angezeigt, wenn eine konservative Behandlung innerhalb von 6 Monaten keinen Erfolg bringt. Die Arten der chirurgischen Behandlung des Fersensporns sind die Osteophytenentfernung und die Plantarfasziotomie.
Diese Eingriffe werden unter lokaler Anästhesie durchgeführt. Eine endoskopische Sonde und mikrochirurgische Instrumente werden vom Chirurgen durch einen kleinen Einschnitt eingeführt. Unter Mikrokameraführung schneidet er den knöchernen Fortsatz und gegebenenfalls den entzündeten Bereich der Faszie heraus. Der dicke Teil des Adduktorenmuskels der Großzehe wird durchtrennt, damit der Nerv nicht komprimiert wird.
Wenn die mit dem Fersensporn verbundenen Schmerzen nicht durch einen Osteophyten, sondern durch eine übermäßige Spannung auf die Soleussehne verursacht werden, wird eine Tenotomie – eine Teildurchtrennung der Sehne – durchgeführt. Der Eingriff erfolgt ohne Schnitt – durch Einstiche mit hochfrequentem elektrischem Strom (Radiofrequenztenotomie).
Schleimbeutelentzündung
Die Bursektomie – die chirurgische Entfernung der Synovialkapsel – ist angezeigt, wenn die konservative Behandlung der Synovitis versagt. Die Operation wird ohne Schnitt mit einer arthroskopischen Technik durchgeführt.
Mikrochirurgische Instrumente und eine Miniatur-Videokamera werden durch 2-3 Einstiche mit einem Durchmesser von 4-5 mm in das Gelenk eingeführt. Es folgt die Dissektion und Entfernung der Gelenkkapsel. Die Inzisionen werden mit einem sterilen Verband abgedeckt. Der Eingriff dauert etwa 30 Minuten. Die Erholungszeit beträgt 2 Tage.
Haglund’sche Deformität
Wenn die Haglund-Deformität nicht konservativ behandelt werden kann, ist eine Operation angezeigt. Bei einem endoskopischen Eingriff – ohne Schnitte – wird der knöcherne Fortsatz von der Oberfläche des Fersenbeinhöckers entfernt, gefolgt von einer Exzision der hinteren Kapsel des Fersenbeins. Durch diesen Eingriff wird die mechanische Funktion der Achillessehne wiederhergestellt und die Ursache der Schmerzen beseitigt.
Lesen Sie mehr:- Welcher Arzt behandelt die Hüftgelenke.
- Welcher Arzt behandelt Plattfüße?.
- Welcher Arzt behandelt die Körperhaltung bei Erwachsenen?.
- Traumatologie Orthopäde welcher Arzt.
- Welche Art von Arzt behandelt die Gelenke.
- Welche Art von Arzt behandelt Kniegelenke.
- Zu welchem Arzt gehen Sie bei Gelenkproblemen?.
- Wer behandelt die Gelenke.
