Einige Hautkrankheiten lassen sich nicht verhindern, insbesondere genetische Anomalien oder Hautprobleme im Zusammenhang mit verschiedenen inneren Krankheiten. Aber einige Hautprobleme lassen sich verhindern, wenn man weiß, was sie verursacht. Dies gilt insbesondere für Infektionen mit Hautläsionen:

- 20 Beispiele für Körpersprache und was sie verraten
- Die Macht der Körpersprache
- Arten von Mykosen
- Wie entwickeln sie sich?
- Schwellungen und Schmerzen in den Füßen: krankheitsbedingte Ursachen
- Unterschenkelödeme: Ursachen und medikamentöse Behandlung
- Diagnose
- Behandlung des Restless-Legs-Syndroms
- Endomorpher Körpertyp
- Was kann ich bei Gicht essen?
- Diät bei Gicht – ein Diätbeispiel
- Was sind Hautkrankheiten?
- Wie werden Hautkrankheiten behandelt?
- Was ist Gicht?
- Wie lange dauert ein Gichtanfall?
- Was ist nach der Impfung zu tun?
- Was man nach der DPT-Impfung nicht tun sollte
20 Beispiele für Körpersprache und was sie verraten
Wollen Sie verstehen, was Ihre Mitmenschen wirklich wollen? Das ist ganz einfach, wenn Sie die Körpersprache verstehen. Die Worte eines Partners, Chefs, Freundes oder Bekannten mögen sehr wahr erscheinen, entpuppen sich aber als reine Lüge. Körpersprache, Mimik und Gestik sind eine andere Sache. Es ist die nonverbale Sprache, die die Bedeutung dessen, was gesagt wird, bestätigt oder dementiert.
Es kommt auf alles an: von der kleinsten Körperbewegung und -haltung bis hin zu Augenkontakt, räumlicher Distanz und Lautstärke der Stimme.
Wie viel Glaubwürdigkeit kann man der Körpersprache zugestehen? Praktisch hundertprozentig!
Natürlich gibt es Menschen, die absichtlich bestimmte nonverbale Signale einsetzen, um andere in die Irre zu führen, aber mit der richtigen Übung und dem richtigen Wissen sind diese leicht zu entschlüsseln. Wir haben für Sie 20 Beispiele für Körpersprache vorbereitet, die Ihnen helfen werden, die wahren Beweggründe der Menschen besser zu verstehen.
Die Macht der Körpersprache
Über die Macht der Körpersprache ist schon mehr als ein Buch geschrieben worden. Es sei darauf hingewiesen, dass sich dem Inhaber dieser Macht des Wissens manchmal unglaubliche Möglichkeiten eröffnen. Sie kann mit Magie oder Zauberei verglichen werden. Aber nein, sie ist viel effektiver!
Stellen Sie sich vor: Mit positiven körpersprachlichen Signalen können Sie erreichen, was Sie wollen. Zum Beispiel, um einen Job zu bekommen, etwas Günstiges zu verkaufen oder zu kaufen, einen Streit zu gewinnen oder eine Beziehung leicht zu beginnen. Aber werden Sie nicht zu euphorisch, denn es gibt auch negative Signale, die Sie verraten und verhindern können, dass Sie Ihr gewünschtes Ziel erreichen.
Tatsache ist, dass es sehr schwierig ist, die eigene Körpersprache zu kontrollieren (obwohl es möglich ist, wenn man es regelmäßig übt und sich die richtigen Fähigkeiten aneignet). Sie können bestimmte Zeichen verwenden, aber Ihre wahren Absichten werden auch für Menschen deutlich, die die nonverbale Sprache kennen.
Seien Sie vorsichtig bei der Beurteilung der Körpersprache anderer Menschen. Denken Sie immer daran: Eine Geste oder ein Gesichtsausdruck kann bei verschiedenen Menschen eine andere Bedeutung haben.
Arten von Mykosen
Es gibt mehrere Gruppen von Mikroorganismen, die die Epidermis angreifen. Sie befallen verschiedene Teile des Körpers und verursachen damit verbundene Krankheiten. Die wichtigsten Erreger von Mykosen sind Trichophyton, Verrucosum, Microsporum und Epidermophyton.
- Dermatomykose des Bartes und Schnurrbartes;
- Trichophytose der Kopfhaut;
- Ringelflechte;
- Dermatomykose der Leistengegend;
- Dermatomykose der Füße;
- interdigitale Dermatitis an feuchten Stellen;
- Onychomykose der Nagelplatte.
Die Behandlung hängt von der Lokalisation ab. Während Antimykotika auf dem Kopf und an exponierten Hautstellen ausreichen, sind in feuchten Bereichen Trockenmittel erforderlich. In solchen Fällen ist es nicht nur wichtig, die Erreger abzutöten, sondern auch das Umfeld für ihr erneutes Auftauchen unwirtlich zu machen.
Wie entwickeln sie sich?
Ein direkter epidermaler Kontakt mit dem Bereich, in dem sich die Erreger ansammeln, reicht aus, um eine Pilzinfektion zu verursachen. Die Übertragung ist von Mensch zu Mensch oder durch Kontakt mit Haushaltsgegenständen möglich. Die Krankheit beginnt nicht bei jedem Kontakt mit dem Pilz. Bei starker Immunität zeigt der Organismus eine Resistenz gegen den Erreger.
Für aktives Wachstum und Vermehrung benötigt er ein leicht alkalisches oder neutrales Milieu. Normalerweise liegt der pH-Wert der Haut bei 5,5, was einem sauren Milieu entspricht. Wenn sie jedoch feucht wird und keinen Sauerstoff erhält, steigt der pH-Wert in den alkalischen Bereich.

Eine weitere wichtige Voraussetzung für das Pilzwachstum ist eine niedrige Temperatur. Bei 75 °C sterben sie innerhalb von Minuten ab, so dass Kochen und Bügeln den Ausbreitungsprozess stoppen.
Schwellungen und Schmerzen in den Füßen: krankheitsbedingte Ursachen
Nicht jeder geht verantwortungsvoll mit dem Problem geschwollener Füße um. Die Ursachen und die Behandlung können jedoch viel ernster sein als nur Müdigkeit oder übermäßige Flüssigkeitsaufnahme – geschwollene Füße können sowohl ein sekundäres als auch ein primäres Symptom einer Krankheit sein.
Sie können auf das Vorhandensein einer Reihe von Krankheiten hinweisen:
- Nierenerkrankung – gekennzeichnet durch schlechtes Wasserlassen, Schmerzen im unteren Rückenbereich und hohen Blutdruck;
- Herzinsuffizienz – mit Herzklopfen, Kurzatmigkeit, ständiger Schwäche und starker Müdigkeit;
- Knochen- und Gelenkerkrankungen – begleitet von Schmerzen in den oberen und unteren Gliedmaßen und eingeschränkter Motorik;
- Störungen des Nervensystems – Patienten mit neurologischen Störungen klagen über Bewegungsstörungen, Sprach- und Koordinationsstörungen, unwillkürliche Muskelkrämpfe, Tics, Zittern, verminderte Berührungsempfindlichkeit, Kopfschmerzen, Verhaltensstörungen und Schlaflosigkeit;
- Krampfadern und CVI (chronisch venöse Insuffizienz): Die ersten Symptome einer Venenerkrankung sind Schwellungen in den Beinen. Sie sind zunächst geringfügig, werden aber mit dem Fortschreiten der Krankheit immer stärker. Die mit Krampfadern oder CVI verbundenen Beinschwellungen sind dadurch gekennzeichnet, dass sie nachts nachlassen oder ganz verschwinden und tagsüber zunehmen. Im Laufe der Zeit wird die Schwellung von ausstrahlenden Schmerzen und nächtlichen Krämpfen in der Wadenmuskulatur sowie dem Auftreten von kleinen rötlich-blauen Besenreisern auf der Haut und später dunkelblauen und geschlängelten Venen begleitet. In fortgeschrittenen Stadien wird die Haut der Unterschenkel trocken und glänzend, und es bilden sich pigmentierte braune Inseln, denen trophische Geschwüre vorausgehen.
Jede der oben genannten Erkrankungen kann sich mit Symptomen wie Schwellungen in den Beinen äußern. Die Ursachen und die Behandlung von Schwellungen werden von einem erfahrenen Phlebologen des Jusupowski-Krankenhauses auf der Grundlage einer umfassenden Untersuchung mit modernen Diagnosegeräten in der Klinik ermittelt
Unterschenkelödeme: Ursachen und medikamentöse Behandlung
Die Behandlung von Ödemen jeglicher Ursache in der phlebologischen Abteilung des Jusupowski-Krankenhauses umfasst einen umfassenden Ansatz. Das Behandlungsschema wird von Phlebologen und einem Team von Fachärzten verschiedener medizinischer Disziplinen individuell für jeden Patienten je nach Diagnose und Stadium der Erkrankung entwickelt. Im Allgemeinen wird eine pharmakologische Behandlung für Patienten mit Venen-, Herz- und Nierenerkrankungen gewählt, die am häufigsten mit der Entwicklung eines Beinödems einhergehen.
Schwere Beinödeme, die durch eine Herz- oder Nierenerkrankung verursacht werden, können in der Regel nicht durch eine topische Behandlung (Gele, Salben oder Massagen) behoben werden. Die Beseitigung eines solchen Ödems erfordert die Wiederherstellung der normalen Funktion der inneren Organe, was eine Normalisierung des Wasser- und Salzhaushalts voraussetzt.
Verordnet werden Diuretika (kaliumsparend, Schleife, Thiazid), kardioprotektive Medikamente und Kaliumpräparate (letztere sind bei Patienten mit Nierenversagen kontraindiziert).
Beinödeme, die durch eine Venenerkrankung verursacht werden, können sowohl mit externen als auch mit internen (systemischen) Medikamenten behandelt werden.
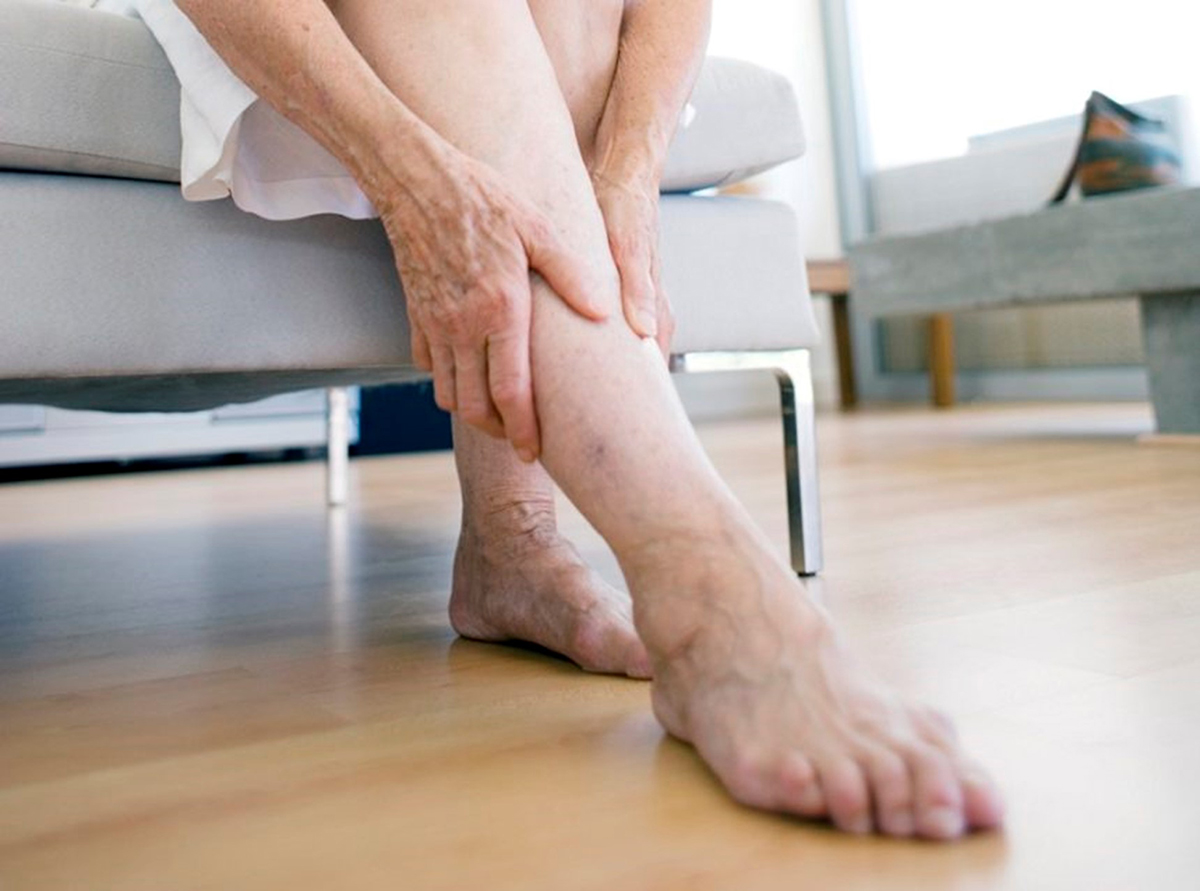
Die Anwendung äußerer Mittel (Phlebotonika) lindert die Symptome, verbessert die Mikrozirkulation des Blutes, verringert die Wahrscheinlichkeit von Blutgerinnseln und reduziert Entzündungen und Ödeme.
Die Verwendung von systemischen Medikamenten (Venotonika, Angioprotektoren, Antiaggregate der neuesten Generation) wird von den Phlebologen des Jusupow-Krankenhauses zur Vorbeugung oder Behandlung von Krampfaderleiden empfohlen.
Schwellungen als Symptom sollten nicht auf die leichte Schulter genommen werden, insbesondere wenn die Füße akut geschwollen sind. Die Ursachen für dieses Symptom können vielfältig sein, daher ist es wichtig, eine frühzeitige Diagnose zu stellen und eine frühzeitige Behandlung der Erkrankung, die die Schwellung verursacht hat, einzuleiten.
Diagnose
Die Diagnose von Restless Legs wird auf der Grundlage der charakteristischen Symptome des Patienten, der Standarduntersuchung und der neurologischen Untersuchung gestellt. Zur Bestätigung werden zwei Tests empfohlen:
- Elektroneuromyographie: Nachweis der Kontraktionsfähigkeit der Beinmuskeln;
- Polysomnographie: Aufzeichnung der grundlegenden Indikatoren der Körperleistung (Puls, Atmung) sowie der Bewegungen im Schlaf.
Neben der grundlegenden Diagnose wird der Arzt versuchen, die Ursache der Anomalie zu finden. Zu diesem Zweck können die folgenden Untersuchungen empfohlen werden:
- Allgemeine und biochemische Blutuntersuchungen (Bestimmung von Hämoglobin, Ferritin, Harnsäure, Glukose, Spurenelementen usw.).
- Allgemeine Urinuntersuchung;
- Computertomographie oder Magnetresonanztomographie des Gehirns;
- Ultraschalluntersuchung der Gefäße der unteren Gliedmaßen (um Krampfadern und Thrombophlebitis zu erkennen);
- Blutuntersuchungen auf Schilddrüsenhormone usw.
Erforderlichenfalls wird der Patient an Fachärzte überwiesen (Endokrinologe, Gastroenterologe, Urologe usw.).

Behandlung des Restless-Legs-Syndroms
Die Behandlung erfordert einen multidisziplinären Ansatz. Wenn es sich um eine primäre Pathologie handelt, werden die folgenden Medikamente eingesetzt:
- Antiparkinson-Mittel (Levodopa, Bromocriptin und andere): Sie normalisieren den Dopamin-Stoffwechsel in den Geweben und beseitigen die Auswirkungen des Dopaminmangels;
- Antiepileptika (Carbamazepin, Phenobarbital, usw.)
- Benzodiazepine: lindern Krampfanfälle und normalisieren den Schlaf;
- Lokalanästhetika in Form von Gelen und Salben (Nurofen, Ibuprofen, Ketoprofen und ähnliche);
- entzündungshemmende Medikamente in Tablettenform.
Die ersten drei Gruppen sind verschreibungspflichtige Medikamente. Sie sollten nur auf Anweisung des Arztes eingenommen werden. In schweren Fällen werden Opioide eingesetzt, doch ist ihr Einsatz stark eingeschränkt.
Wenn die Krankheit vor dem Hintergrund einer anderen Pathologie aufgetreten ist, werden Mittel verschrieben, um die Ursache zu beseitigen:
- Metformin: ein Medikament, das den Blutzuckerspiegel normalisiert;
- Antianämika zur Erhöhung des Eisenspiegels im Blut (Fenuls, Ferrum-Präparat);
- Jodpräparate zur Stabilisierung der Schilddrüse;
- Vitamin- und Mineralstoffpräparate bei Vitamin- oder Mikronährstoffmangel.
Physiotherapie (Magnettherapie, Darsonvalyse), Massage und Bewegungstherapie können die Wirkung von Medikamenten verbessern. Diese Behandlungen sind komplementär.
Langfristig ist eine Kurbehandlung zur Stärkung des Nervensystems ratsam. Schlammbäder, Kiefernbäder, Hydrotherapie und Lymphopressur tragen dazu bei, den psychischen Zustand zu normalisieren, den Schlaf zu verbessern und die Häufigkeit der Anfälle zu verringern.
Endomorpher Körpertyp
Hauptmerkmale des endomorphen Körpertyps:
Hipster zeichnen sich durch einen langsamen Stoffwechsel aus, wodurch sie schnell an Gewicht zunehmen. Dieser Typ zeichnet sich nicht durch Ausdauer aus und weist meist niedrige Kraftwerte auf. Endomorphe sind von Natur aus inaktiv und sesshaft, essen gerne und viel und bevorzugen Süßigkeiten und fette Speisen.
Um schnell einen idealen Körper aufzubauen, müssen Männer dieses Typs eine strenge Diät einhalten. Nur so lässt sich ein flacher Bauch erreichen. Besonders wichtig ist es, den glykämischen Index der Kohlenhydrate im Auge zu behalten und die Kohlenhydratzufuhr am Abend auf ein Minimum zu beschränken.
Cardio-Training ist zu bevorzugen, da es effektiv Fett verbrennt. Das Hauptziel der körperlichen Betätigung für Endomorphe ist die Bekämpfung von übermäßiger Fettleibigkeit. Die Muskelmasse ist unter einer Fettschicht verborgen, so dass die erzielte Erleichterung möglicherweise einfach nicht sichtbar ist.

Das effektivste Training ist das Fahrradtraining. Sie helfen Ihnen, Ihren Körper umzubauen, um an Muskelmasse zu gewinnen und zu entlasten. Es gibt gute Gründe, einen Trainer und Ernährungsberater zu konsultieren, der Ihnen hilft, ein vernünftiges und wirksames Abnehmprogramm zu erstellen.
Die empfohlene Trainingshäufigkeit liegt bei 3-4 Mal pro Woche. Das Training sollte abwechslungsreich sein und Sportarten umfassen, die Spaß machen, Bewegung im Freien, Schwimmen und so weiter.
Eine gute Ernährung ist ebenso wichtig wie Bewegung. Greifen Sie nicht zu starren Diäten, die die Ernährung einschränken. Hungern kann nicht nur Fett, sondern auch Muskeln abbauen, und das verlorene Gewicht kommt schnell wieder zurück.
Es ist notwendig, die Menge der aufgenommenen Kohlenhydrate zu begrenzen: nicht mehr als 100 g pro Tag. Am besten ist es, diese Menge 40 Minuten vor dem Training zu sich zu nehmen, damit die Energie effizient verbraucht wird. Die Ernährung sollte eine ausreichende Menge an Kalzium, Magnesium und Aminosäuren enthalten.
Was kann ich bei Gicht essen?
Folgende Lebensmittel sollten in die Ernährung aufgenommen werden, um Gicht vorzubeugen und ihre Symptome zu lindern:
- vegetarische Suppen: Kohlsuppe, Gemüsesuppen, Okroschka, Rote Bete, usw;
- mageres gekochtes oder gebratenes Fleisch, Geflügel und Fisch;
- Molkereiprodukte, Milch, Quark;
- Eier (ein Ei pro Tag);
- Getreide (in Maßen);
- Frisches, gekochtes oder eingelegtes Gemüse;
- Obst und Beeren;
- Wurzelgemüse;
- Brot (2 Sorten);
- Magerer Fisch;
- Huhn, Truthahn, Kaninchen;
- Pflaumen;
- Kirschen;
- Zitrusfrüchte;
- Nüsse – Haselnüsse, Mandeln, Cashews, Walnüsse und Pinienkerne;
- Zichorie;
- schwache grüne Tees und Kräutertees;
- milder Kaffee mit fettfreier Milch;
- Honig, Marshmallows und Marmelade.
- Trinken Sie mindestens 1,5 bis 2 Liter Wasser pro Tag, in Zeiten der Verschlimmerung sogar drei Liter pro Tag.
Studien haben gezeigt, dass purinreiche Gemüsesorten wie Spargel und Spinat das Gichtrisiko nicht erhöhen oder Gichtanfälle auslösen.
Zu diesen Meeresfrüchten gehören Garnelen, Muscheln, Jakobsmuscheln, Sardellen, Sardinen, Thunfisch und Forellen. Der allgemeine gesundheitliche Nutzen ihres Verzehrs kann die mit Gicht verbundenen Risiken überwiegen. Daher können Sie Fisch und Meeresfrüchte in Maßen in Ihre Ernährung aufnehmen – natürlich unter Beachtung der Reaktion Ihres Körpers.
Zusätzlich zur Diät und zur medikamentösen Behandlung von Gicht kann Ihr Arzt die Einnahme von Vitamin C empfehlen, da es zur Ausscheidung von Harnsäure beiträgt.
Diät bei Gicht – ein Diätbeispiel
Manuel Pevzner, ein sowjetischer Ernährungswissenschaftler und Gastroenterologe, hat eine spezielle Diät – Tabelle 6 – entwickelt, die bei Störungen des Purinstoffwechsels und erhöhtem Harnsäurespiegel im Blut vom Arzt verschrieben wird. Bei dieser Diät wird die Aufnahme von Purinen in den Körper über die Nahrung praktisch eliminiert.
Die allgemeinen Grundsätze der Gichtdiät ähneln denen einer gesunden Ernährung.
Diät für eine Woche für Gichtkranke
- Käsekuchen, Fruchtgummi/Honig, Kefir;
- Hüttenkäseauflauf, Karotten- und Apfelsaft;
- Haferflocken mit Apfel, hausgemachtes Kompott;
- Buchweizengrütze, Toast mit Marmelade, fettfreie Milch.
- Fettfreier Joghurt mit Frühstücksmüsli;
- gekochtes Ei, Karotten- und Kürbissalat;
- Frühstückscerealien mit fettfreier Milch;
- Milchsuppe;
- Obst mit fettfreier Sahne;
- Tee mit Marmelade, Honig oder Marshmallow.
- Milchsuppe, Zucchinischnitzel mit Kartoffeln, hausgemachtes Kompott;
- Zucchinisuppe, gekochter Fisch, Kartoffelpüree;
- Gemüsesuppe, Krautsalat, Tomatensaft;
- Buchweizengrütze, Rinderkotelett, Krauteintopf, Saft;
- Vegetarischer Borschtsch, Karottenschnitzel, Milch;
- gedünstetes Gemüse, Kefir;
- Kartoffelsuppe mit Gerste, Pfannkuchen, Kompott.
- Vegetarisches Gemüse, schwacher Tee oder Kräutermischung;
- Salat (Ei, Karotten, Croutons, saure Sahne), Maisbrei, Quinoa;
- Haferflocken, gebratenes Gemüse, schwacher Tee;
- Reis mit Paprika, Pfannkuchen mit Obst, Kompott;
- Salat aus frischem Gemüse, gekochtes oder gebratenes Hühnerfilet, hausgemachte Cornichons;
- Käsekuchen mit Banane, Kräutermischung.
Aus den aufgeführten Gerichten lässt sich für jeden Tag ein abwechslungsreiches Menü zusammenstellen.
Westliche Experten schlagen auch ihre eigenen Tagesmenüs vor:
Was sind Hautkrankheiten?
Alle Hautkrankheiten lassen sich in zwei große Gruppen einteilen:
- Dauerhafte Erkrankungen, deren Symptome über einen langen Zeitraum (sogar bis zum Lebensende) auftreten und anhalten,
- Vorübergehende Veränderungen, die von kurzer Dauer sind und mit (oder ohne) Behandlung verschwinden.
Dauerhafte Läsionen. Einige chronische Hautprozesse können von Geburt an vorhanden sein, während andere plötzlich in jedem Alter auftreten, vom Säuglingsalter bis ins hohe Alter. Die Ursache dieser Probleme ist nicht immer klar und offensichtlich, für viele gibt es keine wirksame Behandlung und sie erfordern ständige Pflege- und Hygienemaßnahmen. Für die meisten chronischen Hautkrankheiten wurden jedoch wirksame Mittel gefunden, mit denen sich langfristige Remissionen erzielen lassen. Allerdings gelten solche Krankheiten als unheilbar, und Exazerbationen, also das Aufflammen neuer Hautausschläge, sind jederzeit möglich.
- Psoriasis (Schuppenflechte) mit plaque- oder tropfenförmigen Ausschlägen, Gelenk- und Kopfhautläsionen;
- atopische Dermatitis und Ekzeme;
- Rosazea mit typischen Hautausschlägen im Gesicht und am Körper;
- Systemischer Lupus erythematodes mit den typischen ‚Schmetterlingen‘ im Gesicht und inneren Läsionen.
Vorübergehende Hautläsionen. Es gibt eine Vielzahl vorübergehender Hautläsionen, die mit ungünstigen äußeren Einflüssen zusammenhängen – Infektionen, Allergien, Reizungen, Verbrennungen, Kontakt mit Chemikalien oder Kosmetika, Medikamenten. Vorübergehende Hautreaktionen sind auch bei der Entstehung oder Verschlimmerung von Systemerkrankungen möglich – Leberprobleme, Virusinfektionen (einschließlich der so genannten ‚Hautinfektion‘) und die Entstehung oder Verschlimmerung einer Krankheit. Kindheit), Vergiftungen und allergische Erkrankungen.
Einige Hautkrankheiten haben eine berufliche Ursache, wie z. B. die Kontaktdermatitis. Sie entsteht durch häufigen Hautkontakt mit chemischen, biologischen und reizenden Stoffen. Die Probleme treten innerhalb von Minuten oder Stunden nach dem Hautkontakt auf und klingen schnell wieder ab, sobald der verursachende Stoff beseitigt ist.
Wie werden Hautkrankheiten behandelt?
Die meisten Hautkrankheiten, sowohl akute als auch chronische, können geheilt und fast vollständig beseitigt werden. Es ist jedoch wichtig, einen Arzt zu konsultieren, um die genaue Ursache der Hautläsionen festzustellen, eine umfassende Untersuchung durchzuführen und systemische Veränderungen und Begleiterkrankungen auszuschließen, die die Therapie erschweren könnten.
Wichtig!!! Jede Behandlung sollte von einem Arzt verschrieben werden, auch wenn es sich um eine topische Behandlung handelt. Noch ernster ist die Situation, wenn orale Medikamente, insbesondere Hormonpräparate, erforderlich sind.
Zu den gängigen Therapien und Ansätzen gehören die folgenden:
- Systemische Behandlung mit oralen Medikamenten;
- Physiotherapie und Gerätetherapien;
- chirurgische und mikrochirurgische Techniken (nicht bei allen Krankheiten anwendbar)
- Topische Therapie und Hautpflege mit medizinischer Kosmetik.
Unter den in der Dermatologie eingesetzten Medikamenten sind die am häufigsten verwendeten Gruppen:
- Antihistaminika;
- topische und systemische Formen von Antibiotika;
- antivirale Medikamente – topisch und oral;
- Kortikosteroide – in der Regel topisch, in sehr seltenen Fällen kurze orale oder injizierbare Behandlungen;
- medizinische Cremes, Salben, Lotionen, Lotionen usw;
- Vitamine – topisch oder durch Injektion;
- bestimmte verschreibungspflichtige Medikamente (Immunsuppressiva, Biologika).
Laser, Kryodestruktion, Elektrokoagulation und minimalinvasive Methoden der Läsionsentfernung sowie Phototherapie (UVB, Rotlicht) werden ebenfalls häufig zur Behandlung eingesetzt.
Leider lassen sich nicht alle Hautkrankheiten radikal und vollständig behandeln. Einige können schnell und sogar ohne Eingriffe abklingen, während andere trotz umfassender Behandlung fortbestehen und immer wieder auftreten. Deshalb ist es so wichtig, eine dauerhafte Remission zu erreichen und eine gute Hautpflege für die Zukunft aufrechtzuerhalten. Außerdem ist es wichtig, alle möglichen Auslöser für Hautkrankheiten zu kennen und zu beseitigen sowie sich vor Stress und einem geschwächten Immunsystem zu schützen.
Was ist Gicht?
Gicht ist eine Erkrankung der Gelenke, da sich Urat hauptsächlich dort ablagert. Die Krankheit befällt auch die Nieren, Bänder, Knochen und die Leber.
Die Ursache der Gicht ist der ständige Anstieg der Harnsäure im Blut. Sie entsteht durch den Abbau von Purinen (stickstoffhaltige Verbindungen, die aus der Nahrung stammen und/oder vom Körper synthetisiert werden). Normalerweise gelangt sie aus dem Blutkreislauf in die Nieren, wo sie gefiltert und über den Urin ausgeschieden wird. Bei Stoffwechselstörungen ist die Ausscheidung jedoch gestört. Infolgedessen steigt die Harnsäurekonzentration. Ihre Salze lagern sich als Kristalle ab und verursachen Gicht.
Sie haben keine Zeit, lange Artikel zu lesen? Folgen Sie uns in Ihren sozialen Netzwerken: Hören Sie sich Hintergrundvideos an und lesen Sie kurze Artikel über Gesundheit und Schönheit.
Megapotheke in den sozialen Netzwerken: VKontakte, Telegram, OK, Viber
Wie lange dauert ein Gichtanfall?
Ein charakteristisches Merkmal der Krankheit ist, dass die Gelenke asymmetrisch betroffen sind. Häufig ist zuerst der Daumen einer der unteren Gliedmaßen betroffen. Auch die Fingerglieder und die Handgelenke können betroffen sein. Später breitet sich die Krankheit oft auf andere Gelenke aus.
- Starke Schmerzen im Gelenk;
- Lividität der Haut und Schwellung im betroffenen Bereich;
- Schüttelfrost, Fieber von 38 Grad oder mehr;
- Vollständiger Verlust der Beweglichkeit des Gelenks.
Die Schmerzen nehmen bei der geringsten Berührung des Gelenks zu und werden nicht immer durch Schmerzmittel gelindert. Ihre Intensität lässt tagsüber leicht nach und nimmt nachts wieder zu. Die starken Schmerzen halten bis zu 3 Tage an und klingen dann allmählich ab. Im Durchschnitt dauert ein Anfall zwischen 3 Tagen und einer Woche.
Die Häufigkeit der Anfälle kann von einmal alle sechs Monate bis zu mehreren Jahren variieren. Ihre Häufigkeit nimmt mit dem Fortschreiten der Krankheit zu. Mit der Zeit werden die Schübe weniger schwer, aber länger andauernd, und der Prozess breitet sich auf immer mehr Gelenke aus. Bei einem langen Verlauf entwickeln 50-60 % der Patienten Tofus – weiße oder gelbe Knötchen, in denen sich Urat angesammelt hat. Sie treten an Fingern und Zehen, Ohrmuscheln, Füßen, Knien und Ellenbogengelenken auf. Tofus sind schmerzlos, aber manchmal öffnen sie sich spontan und verursachen ziemlich starke Schmerzen.
Gicht kann nicht vollständig geheilt werden. Eine gute Ernährung und das Vermeiden schlechter Angewohnheiten können jedoch die Häufigkeit der Anfälle verringern.
Was ist nach der Impfung zu tun?
Wenn Ihr Kind allergisch ist, sollte es die ersten 30 Minuten unter ärztlicher Aufsicht bleiben. Sobald es zu Hause ist, ist es ratsam, ein Antiallergikum einzunehmen und ein NSAID-Medikament wie Nurofen zu verabreichen. Die Medikamente haben nicht nur eine fiebersenkende, sondern auch eine schmerzlindernde Wirkung, da das Bein in den ersten 24 Stunden sehr schmerzen kann. Messen Sie in den ersten 2-3 Tagen regelmäßig Ihre Körpertemperatur. Falls erforderlich, sollte sie gesenkt werden.
Wenn das Kind eine Temperatur von über 38˚C hat, sollte ein fiebersenkendes Mittel gegeben werden, da die Gefahr von Fieberkrämpfen besteht.
Was ist nach einer DPT-Impfung sonst noch zu tun? Es ist wichtig, eine hypoallergene Diät einzuhalten und mehr Flüssigkeit zu sich zu nehmen.
Nach der DPT-Impfung kann man draußen spazieren gehen, aber nur in Gegenden, die nicht überfüllt sind. Die Impfung senkt die Immunität und erhöht das Risiko einer Atemwegserkrankung.
Tritt an der Injektionsstelle ein großer Knoten auf, der nicht innerhalb von 2-3 Wochen spontan schrumpft, können Magnesia-Kompressen angelegt werden. Dies wird die Resorption beschleunigen.
Was man nach der DPT-Impfung nicht tun sollte
- die Injektionsstelle am ersten Tag einweichen
- ein Dampfbad nehmen, in den ersten 2-3 Tagen ein heißes Bad nehmen (besser ist eine Dusche)
- Überhitzung oder übermäßige Abkühlung
- das Baby überfüttern
- neue Nahrungsmittel einführen
- Essen von Lebensmitteln, die Allergien auslösen
- Spaziergänge in überfüllten Räumen
Komplikationen nach der DPT-Impfung lösen Angst aus. Es ist jedoch wichtig, den gesunden Menschenverstand walten zu lassen und zu verstehen, dass negative Reaktionen nach der Impfung zwar verhindert werden können, aber ansonsten nicht vor tödlichen Krankheiten geschützt sind!
Lesen Sie mehr:- Welche Arten von Ärzten es gibt und was sie tun.
- Welche Arten von Ärzten es gibt.
- Arten von Zehen.
- Welche anderen Bezeichnungen gibt es für Ärzte?.
- Welche Art von Arzt behandelt Kniegelenke.
- Welche Schuhe sollte man bei Kniearthrose tragen?.
- Welche Art von Arzt behandelt die Gelenke.
- Welche Muskeln schmerzen nach dem Laufen?.
