Auch Reflexzonenmassage, Physiotherapie und andere Methoden können zum Einsatz kommen. Der Orthopäde entwickelt für jeden Patienten einen individuellen Korrekturplan. Wenn Sie ein ähnliches Problem haben, empfehlen wir Ihnen, einen kostenlosen Termin mit einem Orthopäden in unserer Chiropraktik-Klinik in Moskau zu vereinbaren.
- Was tun, wenn die Beine schief sind?
- Verfahren zur Korrektur
- Wenn es sich um Rachitis handelt
- Enges Wickeln vermeiden
- Steg-Osteosynthese
- Ilizarov-Osteosynthese
- Falsche Krümmung der unteren Gliedmaßen
- Korrektur der Verkrümmung der unteren Gliedmaßen
- DIAGNOSE DER BEINVERKRÜMMUNG BEI EINEM KIND
- REHABILITATIONSMASSNAHMEN
- Bewertungen und Kommentare (54)
- Blog (Fußkorrektur)
- Mögliche Ursachen für X-förmige Füße
- Symptome und Diagnose der Beinverkrümmung
- Warum tritt die Schenkelhalsdeformität auf?
- Varusverformung des Oberschenkelhalses (Femur)
- Beinübungen in Remission
- Kann Sport helfen?
- Liste der Quellen
Was tun, wenn die Beine schief sind?

- Informationen
- Techniken
- Bedingungen der Behandlung
- Ärzte
- Geschichte des Zentrums
- Unsere Stärken
- Zertifizierungen und Patente
- Zusammenarbeit
- Klinisches Zentrum
- Nachrichten
- Links
- Wie Sie uns erreichen
- Verarbeitung der persönlichen Daten
- Korrektur des Fußes
- Korrektur von Fußdeformitäten
- Wachstumsverbesserung (Beinverlängerung)
- KNOCHEN- UND GELENKBEHANDLUNG
- Behandlung von Rabatten
- X- und O-förmige Fußverkrümmungen
- Falsche und echte Fußverkrümmungen
- Express-Methoden zur Korrektur
- Bilder-Galerie
- Anmeldung zur Behandlung
- FAQ
- Blogs
- Briefe von Patienten
- Ratschläge für Patienten
- Geographie unserer Patienten
- Computermodellierung
- Erfahrungsberichte von Patienten – Korrektur der Beinkrümmung
- Wie man eine Klinik auswählt
- Umfragen
- Geschichten aus dem Zentrum
- Patienten-Blogs
- Wissenschaftliche Veröffentlichungen
- Beliebte Publikationen
- Andere Veröffentlichungen
Chirurgische Korrektur von O- und X-Beinen (Beinbegradigung, Korrektur der Beinkrümmung)
Das Zentrum für kosmetische und anthropometrische (orthopädische) Korrekturen bietet Ihnen die einzigartige Möglichkeit

Zustand vor und nach der Korrektur (Beinkrümmungskorrektur)
Kosmetisches Korrekturverfahren (Krümmung) wird von erfahrenen Podologen und Podologinnen mit einer eigens entwickelten Korrekturmethode durchgeführt Korrektur berühmter Wolgograder Arzt, geehrter Erfinder der Russischen Föderation, Doktor der medizinischen Wissenschaften Michael Fedorovich Egorov
Verfahren zur Korrektur
Korrektur des Fußes (Die Korrektur der Fußkrümmung (engl. curvature of the feet.) wird an beiden Füßen gleichzeitig durchgeführt und besteht aus drei Schritten:
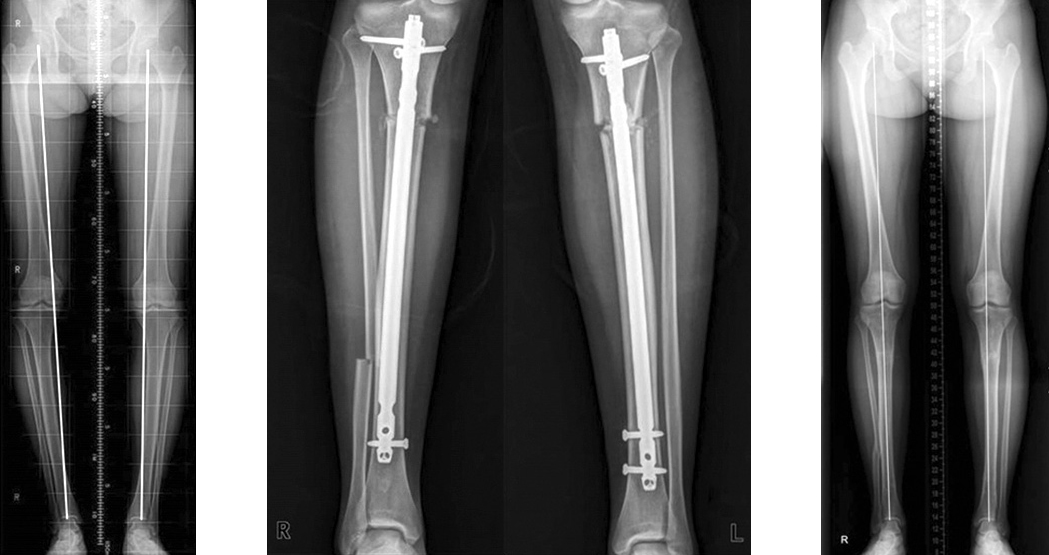
1 – Operation. Die Operation wird abwechselnd durchgeführt, zuerst an einem Fuß und dann am anderen. Zunächst wird eine spezielle orthopädische Bandage am Bein unterhalb des Knies angebracht. Dabei werden dünne, aber starke Stifte aus sicherem medizinischem Spezialstahl durch den Knochen am oberen und unteren Ende des Unterschenkels geführt. Die Stifte werden dann fest in die Ringe der Schiene eingesetzt, so dass ein solides Schiene-Knochen-System entsteht. Anschließend wird eine Osteotomie (Knochenentfernung) durchgeführt. Die Osteotomie wird mit einem speziellen orthopädischen Bohrer nach der Methode der Kortikotomie (teilweises Durchtrennen stärkerer Knochenelemente mit minimalem Trauma für das umliegende Gewebe) durchgeführt. Die Operation endet mit dem Einsetzen einer kosmetischen Naht;
2 – Korrektur. Während dieses Zeitraums erfolgt eine allmähliche Während dieser Zeit findet eine allmähliche Korrektur der Beinform statt, Die Korrektur erfolgt über mehrere Tage. Die Korrektur beginnt in der Regel am Tag 5-7 nach der Operation. Die Dauer der Korrektur hängt vom Ausmaß der ursprünglichen Deformität ab. Die graduelle Korrektur ermöglicht eine sehr genaue Korrektur der Krümmung mit einer Genauigkeit von wenigen Zehntelgraden. Sie ist derzeit die präziseste verfügbare Technik. Die Ärzte entscheiden gemeinsam mit dem Patienten über den Abschluss der Korrektur, wobei die Wünsche des Patienten und die Ergebnisse der Computersimulation berücksichtigt werden.
3 – Fixierung. Diese Phase ist die längste. Während der Fixierung werden die Knochen durch die Apparatur in der korrigierten Position gehalten, bis sie verheilt sind. Die Dauer der Fixierung beträgt etwa 1 Monat. In dieser Zeit sind die Patienten am beweglichsten, gehen ohne Krücken und haben praktisch keine Schmerzen. Unsere Patienten sind in fast allen wichtigen Einrichtungen der Stadt anzutreffen. Sie besuchen zahlreiche Kinos, Einkaufszentren, Parks, Museen und natürlich Mamaev Kurgan. Viele von ihnen sagen, dass sie die Beinprothesen einfach vergessen. Sobald die Fixierung abgeschlossen ist, werden Röntgenaufnahmen des Schienbeins gemacht und die Qualität der Anastomose bestimmt. Wenn die daraus resultierende Knochenregeneration ausreichend dicht ist, wird das Gerät entfernt.Wenn es sich um Rachitis handelt
Rachitis ist eine Erkrankung des Säuglingsalters, die durch eine Störung des Phosphor-Kalzium-Stoffwechsels gekennzeichnet ist [1]. Die häufigste Ursache der klassischen Rachitis ist ein Vitamin-D-Mangel. Er ‚lenkt‘ die Aufnahme von Kalzium, was sich wiederum auf die Aufnahme von Phosphor auswirkt.
In den ersten Lebensjahren wächst das Kind besonders schnell, und der Phosphor- und Kalziummangel manifestiert sich klinisch so deutlich und spezifisch, dass er als eigenständige Krankheit auffällt.
In der Regel treten die ersten Anzeichen der Krankheit im Alter von 2-3 Monaten auf. Die auffälligsten Erscheinungsformen der Rachitis sind eine Erweichung der Knochen, die sich durch eine Erweichung der Ränder der Fontanelle und der Schädelnähte, eine Abflachung des Hinterhauptes und in schweren Fällen eine Krümmung der Wirbelsäule und der Beine sowie eine Verformung der Beckenknochen äußert.
Die Vorbeugung von Rachitis [2] sollte während der Schwangerschaft durch die Einnahme von Vitamin D erfolgen. Wenn der Säugling einen Monat alt ist, sollten täglich mindestens 400-500 IE Vitamin D verabreicht werden. Vitamin D ist auch eine medizinische Behandlung für Rachitis [3].
Enges Wickeln vermeiden
Von Großmüttern hört man vielleicht immer noch, dass krumme Beine durch festes Wickeln ‚korrigiert‘ werden können. Solche überholten Maßnahmen bringen keine positiven Ergebnisse, sondern jede Menge Probleme.
Die moderne Medizin spricht sich gegen das Wickeln aus, da es die Blutzirkulation in den Gliedmaßen behindert, zu Verzögerungen in der körperlichen Entwicklung führt und die Atmung durch den Druck auf den Brustkorb des Babys erschwert. Kleidung mit einem Tragetuch sollte lockeren Unterhemden, Schlafanzügen oder Baby-Overalls vorgezogen werden. Die Arme und Beine sollten frei bleiben.
Steg-Osteosynthese
Diese Technik wird weniger häufig angewandt als die beiden anderen (Platten und Klammern). Der unbestrittene Vorteil ist die stabile Fixierung, die es ermöglicht, beide Gliedmaßen gleichzeitig zu operieren und eine frühe Funktion und Nutzung des Knochens zu gewährleisten. Bei dieser Methode wird nach dem Bohren des Knochenkanals ein Stift mit dem entsprechenden Durchmesser in den femoralen oder tibialen intramedullären Kanal eingeführt.
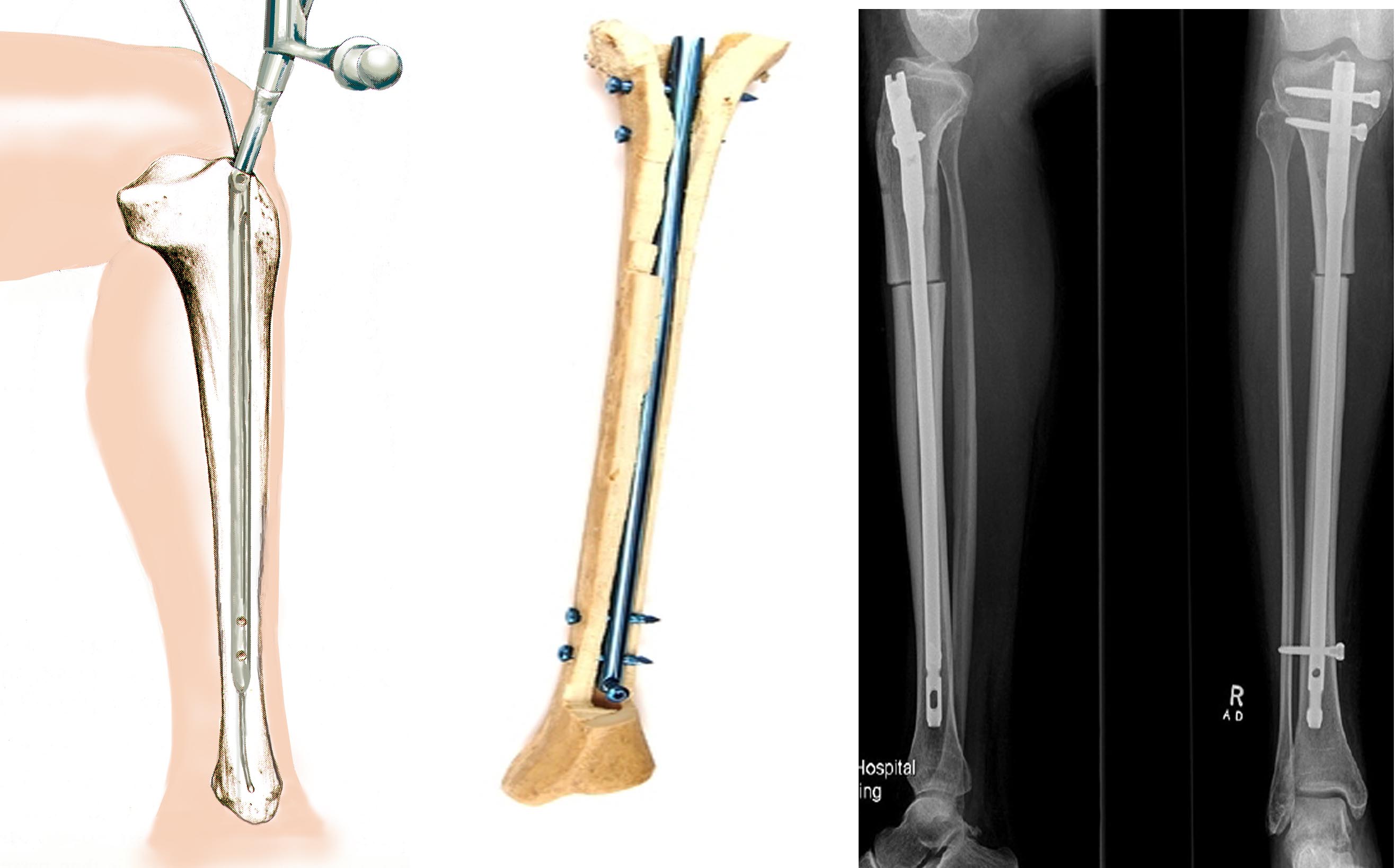
Einführungsweg, Position des Stiftes im Knochen und postoperative Röntgenbilder
Obwohl die Stifte durch eine kleine Inzision eingeführt werden, können sie nicht als minimalinvasiv angesehen werden. Es besteht nämlich die Gefahr ernsthafter Komplikationen. Während beispielsweise bei der Ilizarov-Apparatur die Entzündung oder Verhärtung lokal und oberflächlich ist und leicht abheilt, kann sich die Verhärtung bei der intramedullären Osteosynthese auf den gesamten Markraum ausbreiten. Außerdem ist es sehr schwierig, eine symmetrische Korrektur beider Gliedmaßen zu erreichen, was in der kosmetischen Chirurgie wichtig ist.
Angesichts des Risikos schwerwiegender Komplikationen würden wir diese Technik für die ästhetische Korrektur der Beinform nicht empfehlen. Die Verwendung von Stiften bei der Verlängerung ist gerechtfertigt, wenn lange Fixierungszeiten mit dem Ilizarov-Apparat die Lebensqualität der Patienten erheblich beeinträchtigen.
Ilizarov-Osteosynthese
Der Ilizarov-Apparat ist die am häufigsten verwendete Methode zur Korrektur schwerer und komplexer Gliedmaßendeformitäten. Das Ausmaß der Korrektur oder die Korrektur von Deformitäten in anderen Ebenen ist unbegrenzt. Medialisierung, Rotation, Subluxation des Fibulakopfes und Verlängerung der Gliedmaßen können gleichzeitig mit der Korrektur der Winkelfehlstellung durchgeführt werden. Die volle Belastung der Gliedmaßen ist in den nächsten Tagen nach dem Eingriff möglich.
Die Hauptkomplikation, die bei der externen Osteosynthese auftritt, sind Entzündungen in den Gelenken. Diese sind nicht schwer zu behandeln. Die Häufigkeit von Knochenentzündungen an der Wirbelsäule beträgt weniger als 1,5 Prozent. Obwohl der Knochen bereits entzündet ist, heilt er lokal vollständig aus.
Der größte Nachteil der Ilizarov-Stützen ist ihre bloße Anwesenheit und die mit Kleidung und Schuhwerk verbundenen Einschränkungen. Die Lösung für dieses Problem besteht darin, die runden Stützen durch monolaterale Minifixateure zu ersetzen, die an der vorderen Oberfläche des Schienbeins angebracht werden. Diese sind viel kleiner und beeinträchtigen die volle Funktion des Kniegelenks nicht.
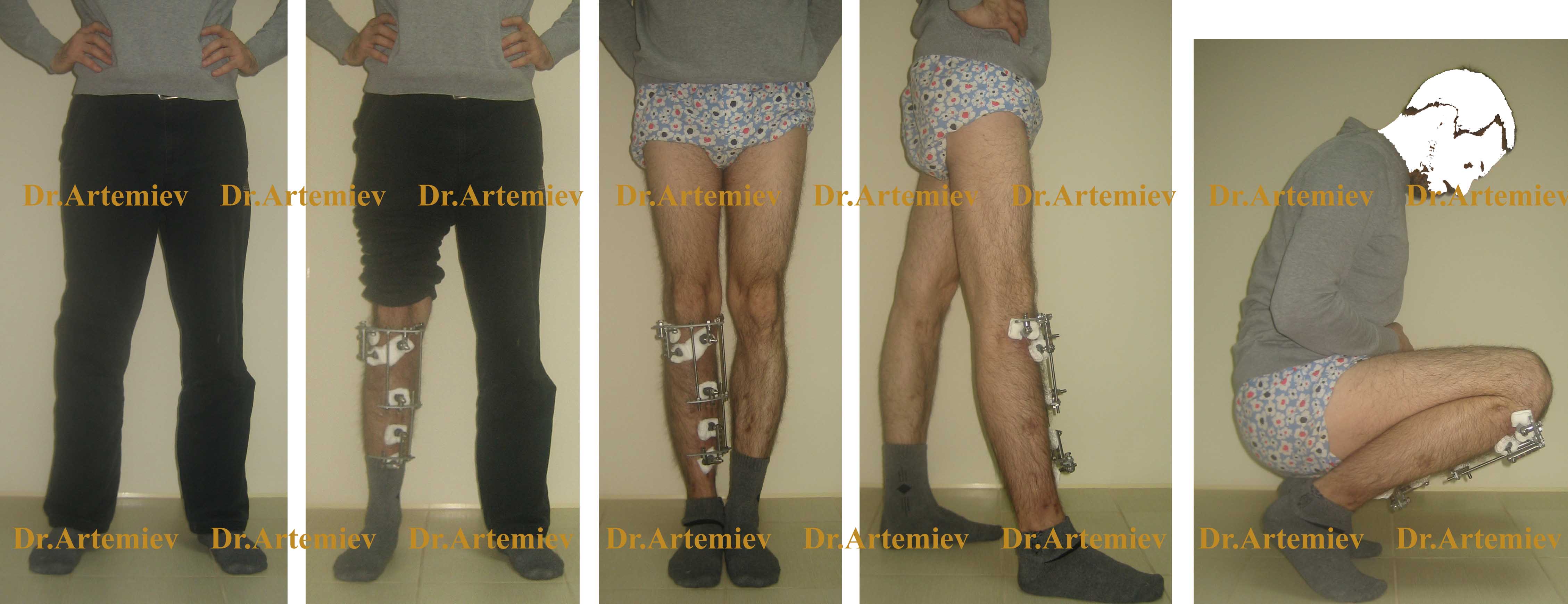
Aussehen eines Patienten mit einem Minifixateur an der unteren Extremität bei der Korrektur einer Schienbeindeformität
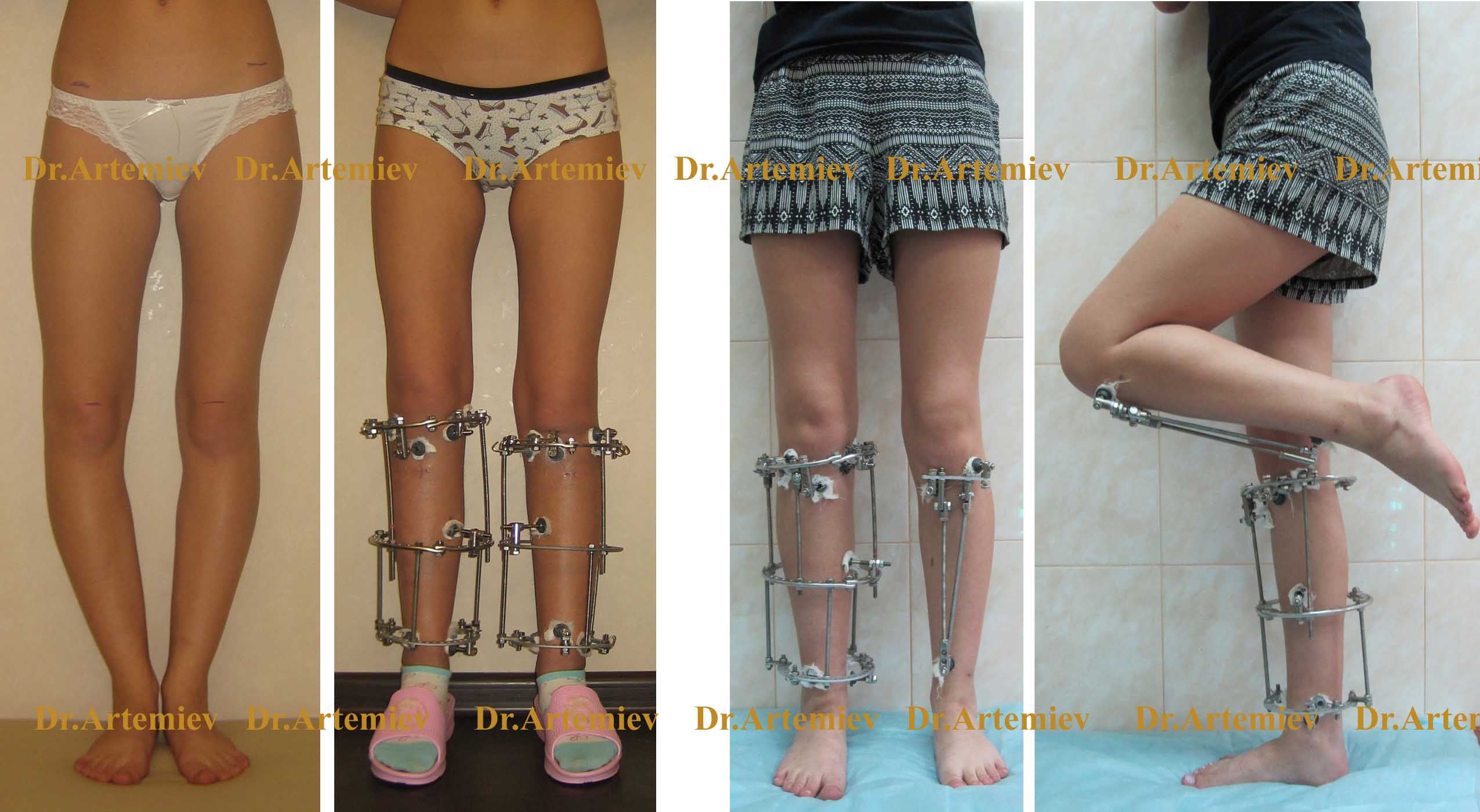
Aussehen eines Patienten mit Varusdeformität beider Schienbeine unter Verwendung eines Minifixateurs
Der Wechsel von Ilizarov-Ringspangen zu Minifixateuren ist 1,5-2 Monate nach der Operation sinnvoll, wenn bereits Anzeichen für eine Regeneratbildung in der Osteotomiezone vorliegen. Bei Operationen an beiden Gliedmaßen können mit Minifixatoren die Beine an den Kniegelenken geschlossen und die endgültige Form der Beine beurteilt werden, bevor sie vollständig verheilt sind.
Falsche Krümmung der unteren Gliedmaßen
Ärzte stufen diese Art von Defekt als kosmetischen Defekt ein, da die Weichteile der unteren Gliedmaßen nicht richtig positioniert sind, was den Eindruck erweckt, dass die Form des Beins abnormal (schief) ist – bei der Diagnose wird jedoch festgestellt, dass die Knochen selbst intakt sind. Der Hauptindikator für eine Fehlstellung ist, dass die Weichteile im Unterschenkelbereich nicht zusammenwachsen.
Das Problem der Beinverkrümmung macht sich bereits im Jugendalter bemerkbar, und oft ist es nicht einmal notwendig, eine medizinische Einrichtung aufzusuchen, um diesen Fehler zu diagnostizieren, da er mit bloßem Auge sichtbar ist. Der Hauptgrund für die Verkrümmung der Beine ist der Mangel an wichtigen Vitaminen und Mikronährstoffen in der Ernährung des Kindes. Vitamin D und Kalzium sind an der Entwicklung der Knochen und an der Aufrechterhaltung ihrer Festigkeit beteiligt. Um dem Knochenabbau im Kindesalter vorzubeugen, ist es daher wichtig, die Ernährung des Kindes zu überwachen und sie mit den notwendigen Stoffen zu sättigen. Es ist auch notwendig, mehr Zeit im Freien und in der Sonne zu verbringen, was zu einer Anreicherung des Körpers mit Sauerstoff und einer Normalisierung des Stoffwechsels führt.
Eine recht häufige Ursache für eine Schienbeinverkrümmung (nicht nur bei Kindern, sondern auch bei Erwachsenen) ist ein Trauma, insbesondere wenn die Schienbein-, Oberschenkel- oder Kniegelenke betroffen sind.
Die intrauterine Entwicklung kann die Entstehung des Defekts beeinflussen: zum Beispiel, wenn die Mutter während der Schwangerschaft schwer erkrankt ist oder wenn ein genetischer Faktor vorliegt.
Korrektur der Verkrümmung der unteren Gliedmaßen
Die häufigste Methode zur Korrektur der Beinform und der Unterschenkelverkrümmung ist die Operation, die mit besseren Ergebnissen und größerer Wirksamkeit verbunden ist. Es ist praktisch unmöglich, Anomalien allein durch Bewegung zu korrigieren.
Wird bei einem Patienten eine falsche Krümmung der unteren Gliedmaßen diagnostiziert, wird ihm eine Schienbeinkonturierungstechnik angeboten. Ärzte stellen fest, dass nicht nur Menschen mit kosmetischen Mängeln, sondern auch Profisportler auf diese Korrekturmethode zurückgreifen, um ihren Beinen die notwendige Kontur zu geben. Diese Technik ist jedoch nur anwendbar, wenn die Unterschenkelknochen nicht deformiert sind.
Eine weitere Methode zur Korrektur einer falschen Unterschenkelverkrümmung ist die Prothese, d. h. die Implantation von Prothesen unter die Haut im Bereich des Wadenmuskels. Als Prothesen werden Silikonimplantate verwendet. Dieses Material zeichnet sich durch eine hohe Elastizität und Festigkeit aus, so dass sie nicht sichtbar sind. Nach einer solchen Korrektur wird der Arzt Sie auf jeden Fall über eventuelle Einschränkungen bei der körperlichen Belastung des Unterschenkelbereichs aufklären. Mit Implantaten ist es nicht nur möglich, die Form der Unterschenkel zu korrigieren, sondern auch schlanken Beinen mehr Volumen zu verleihen.
Wenn der Defekt mit den oben genannten Methoden nicht behoben werden kann, wird ein orthopädischer Eingriff vorgenommen, bei dem der Arzt eine Korrekturosteotomie durch Schneiden des Knochens und anschließend eine Ilizarov-Kompressions-Distraktions-Osteosynthese durchführt. Die gleiche Methode kann auch zur Vergrößerung der Höhe und zur Angleichung der Länge und Form der Knochen verwendet werden.
Die Operation der Unterschenkelverkrümmung ist nur für Patienten geeignet, die mindestens 18 Jahre alt sind.
- Asiatischer Augeneinschnitt
- Sommersprossen
- Wolfslippen
- Doppelkinn
- Generalisierte Parodontitis
- Hyperkeratose an den Füßen
- Hyperpigmentierung
- Verformung der Ohrmuschel
- Hauterschlaffung
- Erschlaffte Haut am Unterleib
- Fettige Haut
- Fettige Augenlidhernien
- Krümmung der Nase
- Fettschürze auf der Haut
- Kleines Kinn
- Erschlafftes Oberlid
- Problematische Haut
- Systemische Sklerodermie
- Dünne Lippen
- Empfindliche Haut
DIAGNOSE DER BEINVERKRÜMMUNG BEI EINEM KIND
Bei angeborenen Anomalien kann das Problem bereits in den ersten Monaten nach der Geburt diagnostiziert werden, aber in der Regel wird die Verkrümmung der Beine bei Kindern im Alter von 1 Jahr, wenn sie zu laufen beginnen, deutlich sichtbar. In den meisten Fällen wird die Diagnose im Alter von 2 Jahren endgültig gestellt.
Wie wird die O- und X-Verkrümmung bei Kindern diagnostiziert?
Die Diagnose umfasst hauptsächlich die Beobachtung durch einen Orthopäden, eine rudimentäre Untersuchung und motorische Tests. Die Hardware-Diagnose dient zur genaueren Untersuchung der Pathologie.
Röntgenaufnahmen sind eine gängige Untersuchung von Knochen und Gelenken, die sofort Aufschluss über den Zustand des Hartgewebes geben. Lesen Sie mehr unter
Die Ultraschalluntersuchung oder Arthroskopie der Gelenke ist eine sichere und schnelle Methode, um die Ursache der Schmerzen zu ermitteln und den Zustand des Gelenks zu beurteilen. Lesen Sie mehr unter
Die Computertomographie bietet ein dreidimensionales Modell des untersuchten Bereichs und kann Veränderungen wie Entzündungen, Verletzungen, Fehlbildungen usw. aufdecken.
REHABILITATIONSMASSNAHMEN
Wenn es keinen Zweifel mehr an der Krümmung der Beine des Kindes gibt – wie kann sie korrigiert werden? Je nach Stadium kann die Behandlung konservativ oder chirurgisch sein.
Bei einer leichten Pathologie kann die Behandlung auf manuelle Therapie und therapeutische Massage beschränkt werden. Wenn die Beinverkrümmung jedoch zu einer komplizierteren Form fortgeschritten ist, ist eine konservative Behandlung erforderlich.
Teipes sind selbstklebende Bänder. Sie werden am Körper befestigt und entlasten das schmerzhafte Gelenk, den verletzten Muskel oder das Band. Sie erleichtern den Blut- und Lymphfluss und beschleunigen die Heilung. Lesen Sie mehr
Wird zur Korrektur von Fehlhaltungen und Plattfüßen verwendet. Empfohlen auch für Menschen, die lange Zeit auf den Beinen sind, um Rückenproblemen vorzubeugen. Lesen Sie mehr darüber
Gymnastik hat nicht nur eine positive Wirkung auf Muskeln, Bänder und Gelenke, sondern auch auf das Nervensystem. Lesen Sie mehr
Die Massage beruhigt das Nervensystem, erhöht die Mikrozirkulation des Blutes und verbessert den Stoffwechsel…
Bewertungen und Kommentare (54)
Nur registrierte Benutzer können Kommentare hinterlassen. Bitte melde dich an.
Natalia 11:05 Oct 18, 2020 Wow?wunderbar, ich wusste nichts von diesen Operationen ❤️
Annaast 23:06 14 April 2017 Es gibt sogar Werbeaktionen für solche Operationen?
Ich habe meine Verkrümmung vor ein paar Jahren korrigieren lassen. Die Rehabilitationszeit ist schwierig, aber es lohnt sich. Ich bin sehr zufrieden mit dem Ergebnis! 1Seema 12:01 13 Dezember 2016 Hallo zusammen. Ich bin neu hier:)) ich würde gerne an dieser Operation teilnehmen, weil ich seit meiner Kindheit einen Beinkomplex habe, jeder um mich herum schaut mich an und ich kann nicht an den Strand gehen und einen Rock tragen, und so würde ich gerne als Frau Röcke tragen ((((
MarinaMalina 22:55 23 April 2016 Ich habe eine Freundin, die operiert wurde und 3 Monate lang eine Elizarov-Klammer tragen musste. Aber die Operation wurde von der Regierung bezahlt).
Sayhopee 11:08 2 Jan 2021 Wie hat der Staat dafür gezahlt?
Olga 00:41 30 Jan 2016 Ich denke, es ist eine schwere Operation
Tyusha 13:49 3 Jan 2016 Hallo zusammen. Ich träume davon, an dieser Operation teilzunehmen, weil ich O-förmige Beine habe, ein Komplex seit der Kindheit, würde auch die Höhe um ein paar Zentimeter erhöhen. Bin bereit, an jeder Sitzung teilzunehmen . Wenn diese Operation nicht im kommenden Jahr zu erwarten ist , bitte beraten Sie mich auf den Preis , und schlagen Sie einen guten Arzt . Ich danke Ihnen.
Summers 00:24 14 August 2015 Das zweite Video ist großartig, sehr positiv Mädchen) Ich erinnerte mich an mich selbst nach der Operation, ich war auch laufen, springen, auch weh, dass niemand gab Weg auf der U-Bahn))))
Alina 19:26 20 November 2014 Kann man sich auch bewerben, wenn man keine Verkrümmung hat, sondern nur die Beine verlängern muss?
zuma 19:12 21 April 2014 Hallo, ich bin neu hier:)) können Sie mir sagen, ob es irgendwelche Aktien für diese Behandlung gibt?
Inspiration 17:20 6 Dezember 2013 ja es ist ein gutes Verfahren) ich hatte es getan + Verlängerung
Blog (Fußkorrektur)
- Valgusdeformation der Zehe ? Meine Operation Autor Beitrag Farida 23 Okt 2021
- Ein Jahr nach meiner Operation.
 Flug normal.??? Autor post Natalia??? 24 Jan 2020.
Flug normal.??? Autor post Natalia??? 24 Jan 2020. - 7 Monate nach meiner Operation bei Makinian Levon Gagikovich.
 Emotionen, Eindrücke, Gefühle. Geschrieben von Natalia??? am 6. August 2019.
Emotionen, Eindrücke, Gefühle. Geschrieben von Natalia??? am 6. August 2019. - Chirurgische Behandlung der Valguszehenfehlstellung – ‚Zehenknochen‘. Autoreintrag Nina? am 22. Juli 2019.
- Ein Monat nach der Operation zur Korrektur einer Vorfußdeformität.
 Genesung Autorin des Eintrags Natalia??? 24. März 2019.
Genesung Autorin des Eintrags Natalia??? 24. März 2019. - Wie ich mich für die Operation untersucht habe.
 Interessante Informationen. Geschrieben von Natalia??? 22. Januar 2019.
Interessante Informationen. Geschrieben von Natalia??? 22. Januar 2019. - Tag 2,3 nach der Operation mit Levon Gagikovic
 Bedingungen zu Hause, Rehabilitation. Geschrieben von Natalia??? am 20. Januar 2019.
Bedingungen zu Hause, Rehabilitation. Geschrieben von Natalia??? am 20. Januar 2019. - Meine Operation zur Korrektur der Vorfußdeformität durch Dr. L.G. Makinian in der Galaxy Clinic.
 Teil 2. Geschrieben von Natalia??? am 18. Januar 2019.
Teil 2. Geschrieben von Natalia??? am 18. Januar 2019. - Meine Operation zur Korrektur der Vorfußdeformität durch Dr. L.G. Makinian in der Galaxy Clinic.
 Teil 2. Geschrieben von Natalia??? am 18. Januar 2019.
Teil 2. Geschrieben von Natalia??? am 18. Januar 2019. - Meine Operation mit dem orthopädischen Unfallchirurgen Makinian Levon Gagikovic in der Galaxy Clinic
 Teil eins Natalia??? 18. Januar 2019.
Teil eins Natalia??? 18. Januar 2019.
Mögliche Ursachen für X-förmige Füße
X-förmige Füße können physiologisch oder pathologisch sein. Ersteres betrifft Kinder im Alter zwischen 3 und 5 Jahren. In dieser Zeit der Entwicklung der unteren Gliedmaßen haben etwa 85 % der Kinder eine leichte X-Fußdeformität. Bis zum Schulalter sollte sich diese Deformität durch den Aufbau und die Stärkung des muskulären Skeletts auf natürliche Weise vollständig aufgelöst haben.
Bei einem Erwachsenen ist diese Abweichung mit 5-8° akzeptabel, während bei einer Frau nach der Geburt eine Valgusabweichung des Schienbeins bis zu 10-12° innerhalb von 3-4 Jahren anhalten kann. Stärkere Neigungswinkel gelten als abnormal und führen zu einer Fehlstellung der Tibiakondylen in der Gelenkkapsel. Dies beeinträchtigt den Meniskus und die Synovialschicht des Knorpels.
Bei Patienten mit Valgustorsion kann sich die Kniegelenksdeformität bereits im Alter von 20-25 Jahren entwickeln. Bis zum 35. Lebensjahr führt dies zu anhaltenden Dauerschmerzen und der Entwicklung einer Gonarthrose des Grades 3. Daher sollte der Zustand der unteren Gliedmaßen genau überwacht werden.
Alle Risikofaktoren und potenziellen Ursachen für die Entwicklung einer X-Bein-Deformität sollten beseitigt werden, um eine aktive Prävention zu betreiben. Im Folgenden werden nur die wichtigsten Arten von negativen Einflüssen genannt, die diese Pathologie hervorrufen können:
- Angeborene Anomalien in der Entwicklung der Knochen und Knorpel der unteren Gliedmaßen (in der Regel treten die ersten Anzeichen dafür bereits im ersten Lebensjahr des Kindes auf);
- Frühzeitige Positionierung des Kindes, wenn der Muskel- und Bandapparat schwach ist, die Schienbein- und Oberschenkelkondylen verschoben sind und der Fuß falsch ausgerichtet ist;
- Weite Beinstellung beim Stehen und Gehen;
- Ungeeignete Wahl des Schuhwerks für ständiges Tragen und sportliche Aktivitäten (dieses Problem tritt häufig bei Jugendlichen auf, wenn sie aus modischen Gründen keine bequemen Schuhe tragen wollen);
- Übergewicht, da jedes zusätzliche Kilogramm eine erhebliche Belastung für alle Knochen der unteren Gliedmaßen darstellt, die allmählich verrutschen, so dass es zu einer kompensatorischen Lastverteilung kommt;
- asthenische Konstitution mit schlecht entwickeltem Sehnen- und Bänderapparat;
- Dystrophie und Atrophie des Muskelapparats der unteren Gliedmaßen (verursacht durch eine sitzende Lebensweise, sitzende Arbeit oder eine gestörte Innervation und Blutversorgung)
- Stoffwechselkrankheiten wie Angiopathie und diabetische Nephropathie;
- Alkoholkonsum und Zigarettenrauchen führen ebenfalls zu einer toxischen und vaskulären Entzündung der Muskeln der unteren Gliedmaßen und zu einer fortschreitenden Verformung der Gliedmaßen;
- Besonderheiten des weiblichen Beckens können eine Fehlstellung der Beine verursachen; bei Mädchen beginnt sich diese Pathologie im frühen Schulalter zu manifestieren
- Kalzium- und Phosphormangel, der durch Ernährungsstörungen, Darmfunktionsstörungen oder Vitamin-D-Mangel verursacht werden kann;
- Nierenerkrankung, bei der es zu einer erhöhten Ausscheidung von Kalzium- und Phosphorsalzen kommt;
- Rachitis vor dem 3. Lebensjahr
- schlechte Vererbung (wenn die Eltern an Valgusdeformitäten der unteren Gliedmaßen leiden, ist die Wahrscheinlichkeit groß, dass das Kind von der gleichen Krankheit betroffen ist)
- Anomalien im Verknöcherungsprozess des äußeren Randes des Femur- oder Tibiakondylus;
- Valgusdeformität (primär oder sekundär) des Oberschenkelhalses;
- Traumafolgen (in der Regel intraartikuläre Frakturen, Risse des Band- und Sehnenapparats des Kniegelenks mit nachfolgender bicatrialer Deformität);
- Tumoren des muskuloskelettalen Gewebes um das Knie- oder Sprunggelenk.
Symptome und Diagnose der Beinverkrümmung
X-förmige Beine sind oft mit bloßem Auge sichtbar. Im Anfangsstadium lohnt es sich jedoch, genau auf die spezifischen Symptome von X-Beinen zu achten, die sich wie folgt äußern können
- verstärkte Ermüdung der Unterschenkelmuskulatur bei gewohnter körperlicher Betätigung;
- Schmerzen in den Beinen, die nach längerem Stehen auftreten
- Krämpfe in der Wadenmuskulatur;
- Beeinträchtigung des Gangs, Gefühl der Instabilität;
- Verlust des Muskeltonus in den Beinen.
Die X-förmige Beinverkrümmung ist mit bloßem Auge sichtbar, wenn der Grad der Abweichung erheblich ist. Um eine genaue Diagnose zu stellen, ist es jedoch notwendig, einen Orthopäden aufzusuchen. Der Arzt führt eine umfassende Untersuchung durch, um nicht nur den Grad der Verformung, sondern auch die mögliche Ursache der Verformung festzustellen.
Anatomische Veränderungen in den Kniegelenken und der Wirbelsäule führen zu sekundären klinischen Anzeichen. Eine Verspannung der medialen Seitenbänder führt zu einer Instabilität des Gelenks in seitlicher Projektion. Eine Überstreckung kann zu Frakturen und Rissen der Tibia- und Femurkondylen führen. Dies führt dann zu deformierenden Verdickungen in Form von Knochenvorsprüngen und Knötchen.
Plattfüße sind ein weiteres charakteristisches Merkmal der X-förmigen Fußdeformität bei Kindern und Erwachsenen. Schwere Plattfüße verursachen anhaltende Fußschmerzen, Muskelverspannungen im Fußgewölbe usw.
Die Neigung des Rumpfes beim Gehen zur einen oder anderen Seite verursacht eine Skoliose, eine Zerstörung und Verdrehung der Beckenknochen und eine Verformung der Hüftgelenke. Bei einseitiger Deformierung der Gliedmaßen wird eine ausgeprägte Claudicatio beobachtet.
Die Diagnose beginnt mit einer umfassenden Untersuchung durch einen Orthopäden. Er bestimmt das Ausmaß der Deformität und die möglichen negativen Folgen dieser Pathologie. Es folgt eine Röntgenuntersuchung in mehreren Projektionen. Daraus lassen sich das Ausmaß der Verformung und das Vorhandensein von sekundären pathologischen Veränderungen ableiten.
Warum tritt die Schenkelhalsdeformität auf?
Die primäre Oberschenkelhalsdeformität tritt nur als angeborene Anomalie auf, die sich möglicherweise erst im Erwachsenenalter bemerkbar macht. Die allmähliche Verformung des Oberschenkelhalses ist eine Folge negativer Faktoren wie:
- sitzende Lebensweise;
- Übermäßiges Körpergewicht;
- Rauchen und Trinken von alkoholischen Getränken;
- Fehlstellung der Füße beim Gehen und Laufen;
- Schwere körperliche Arbeit, die die Hüftgelenke stark beansprucht;
- Brüche des Oberschenkelhalses;
- Das Tragen von hochhackigen Schuhen.
Sekundäre Oberschenkelhalsdeformitäten entwickeln sich immer vor dem Hintergrund anderer Erkrankungen der unteren Gliedmaßen. Zu den wahrscheinlichsten Pathologien gehören:
- Deformierende Arthrose der Hüfte (Cocarthritis);
- Deformierende Arthrose des Knies (Gonarthrose);
- Verkrümmung der lumbosakralen Wirbelsäule;
- Entzündung der Schambeinbindehaut und Ablösung der Schambeinknochen bei Frauen während der Schwangerschaft
- Fußfehlstellungen in Form von Plattfüßen oder Klumpfüßen;
- Tendinitis, Tendinitis, Synovitis, Bursitis und narbige Verformungen der Weichteile der unteren Gliedmaßen.
Auch Risikofaktoren sollten berücksichtigt werden. Dazu gehören intrauterine Knochenanomalien, Rachitis in der frühen Kindheit, Osteoporose im mittleren und höheren Alter, Vitamin-D- und Kalziummangel, endokrine Erkrankungen (Schilddrüsenüberfunktion, Diabetes, Nebennierenüberfunktion usw.).
Eine erfolgreiche Behandlung der Hüftdeformität erfordert die Beseitigung aller möglichen Ursachen und negativen Risikofaktoren. Nur dann kann ein positives Ergebnis erzielt werden.
Varusverformung des Oberschenkelhalses (Femur)
Es gibt zwei Arten von Hüftdeformitäten: Valgus und Varus, wobei erstere eine X-förmige und letztere eine O-förmige Deformität darstellt. Beide Formen gehen mit einer Veränderung des Winkels zwischen dem Hüftkopf und der Diaphyse des Oberschenkelknochens einher. Normalerweise liegt dieser zwischen 125 und 140 Grad. Eine Vergrößerung dieses Wertes auf 145 – 160 Grad führt zu einer O-förmigen Krümmung. Eine Verkleinerung des Winkels führt zu einer Varusdeformität des Oberschenkelhalses, bei der die Rotation der unteren Extremität stark eingeschränkt ist.
Die Abduktion des Beins vom Körper ist bei einer Varus-Hüftdeformität behindert und verursacht starke Schmerzen im Hüftgelenk. Daher ist die anfängliche Diagnose oft falsch. Der Arzt vermutet eine Zerstörung und Verformung des Hüftkopfes und der Hüftpfanne. Um die Diagnose einer deformierenden Arthrose zu bestätigen, wird eine Röntgenaufnahme des Hüftgelenks in mehreren Projektionen angefertigt. Bei dieser Laboruntersuchung wird auch eine Varusverformung des Oberschenkelhalses festgestellt, die auf den Röntgenbildern in der geraden und seitlichen Projektion deutlich sichtbar ist.
Bei der Entwicklung der Hüftverkrümmung lassen sich mehrere Stadien unterscheiden:
- Eine leichte Deformität mit einer Winkelveränderung von 2-5 Grad verursacht keine Beschwerden und führt nicht zu sichtbaren klinischen Symptomen;
- Das mittlere Stadium ist durch eine starke Verkrümmung gekennzeichnet und verursacht Probleme bei einigen Bewegungen im Hüftgelenk;
- Eine schwere Deformität führt zu einer Verkürzung der Gliedmaße und zu einer vollständigen Blockierung der Dreh- und Rotationsbewegungen im Hüftgelenkverband.
Bei Erwachsenen ist die Varusdeformität häufig die Folge einer aseptischen Nekrose des Hüftkopfes. Diese Pathologie geht auch mit Mukopolysaccharidose, Rachitis, Knochentuberkulose, Chondroplasie und verschiedenen anderen schweren Krankheiten einher.
Beinübungen in Remission
Wenn Sie nur als Ausgleich für eine sitzende Lebensweise Sport treiben, können Sie zu Ganzkörpersportarten übergehen Weitere Übungen für Ihre Beinmuskeln. Der Exazerbationskomplex eignet sich als Fortsetzung des Aufwärmtrainings. Das Wichtigste ist, die Technik genau zu befolgen und nicht zu versuchen, die Belastung zu erhöhen, wenn der Körper dafür noch nicht bereit ist.
- Machen Sie 15-20 Kniebeugen: Achten Sie darauf, dass Ihre Knie nicht nach innen fallen und nach vorne über die Füße hinausgehen.
- Setzen Sie sich auf einen Stuhl und legen Sie einen Fuß auf den anderen. Dann heben Sie das andere Bein bis zur maximalen Höhe an, Sie können am höchsten Punkt bleiben. Wiederholen Sie die Übung 10 Mal und wechseln Sie dann die Beine.
- Beinheben (Sie können sich gegen eine Wand oder einen Stuhl lehnen): 15 Mal vorwärts, rückwärts, seitwärts, dann die Beine wechseln.
- Laufen Sie ein paar Runden durch den Raum, indem Sie auf die Zehenspitzen treten, und hüpfen Sie dann 30 Sekunden lang, ohne auf die Fersen zurückzufallen.
- Laufen Sie zum Schluss 2-3 Minuten auf der Stelle.
Kann Sport helfen?
Wenn Sie keine Lust haben, zu Hause zu trainieren, ist moderate Bewegung eine gute Idee. Nordic Walking, Schwimmen und Yoga können dabei helfen. Wenn Sie sich gut fühlen, können Sie mit Joggen, Radfahren und Skaten beginnen oder ein paar Spiele im Freien spielen: Fußball, Volleyball und Basketball.
Das Wichtigste ist, dass Sie Ihrer Gesundheit zuliebe nicht zu viel Sport treiben, denn ein schweres Training schadet einem unvorbereiteten Körper mit Sicherheit. Körperliche Aktivität kommt Ihrem ganzen Körper zugute, und nach einer Weile können Sie sich ernsthafteren Ergebnissen nähern. Oder vielleicht werden Sie von der Fünf-Minuten-Gymnastik zu Hause zu einem gesunden, sportlichen Lebensstil übergehen. So oder so, selbst eine einfache Bewegungsroutine wird Ihnen helfen, sich besser zu fühlen und ist der erste Schritt zur Genesung von einer Krankheit.
Liste der Quellen
- Git V. D. Heilung der Wirbelsäule. – Moskau: Labyrinth Press, 2006. – 256 с.
- Abelskaya I. S., Mikhailov, O. A. // Degenerative Läsionen der Wirbelsäule und Gelenke: Ml. conf. / Ed. by A. N. Mikhailov and V. D. Pilipenko – Mn., 2001. – С. 12-15.
- Kosheleva L.P. Richtige Körperhaltung als Pfand der menschlichen Gesundheit // International Journal of Applied and Fundamental Research. – 2014. – № 12-2. – С. 215-217.
- Volkova A.Y., Solomotina N.B., Zhuravskaya N.S. Beschreibung von komplexen Übungen zur Stärkung der Rückengürtelmuskulatur bei Haltungsstörungen und Osteochondrose // Scientific Journal. 2015.
- Pjastolowa N.B. Physikalische Rehabilitation bei Wirbelsäulenverkrümmungen // Wychowanie fizyzyczne. Sport. Tourismus. Physical recreation, 2019. ref.
- Epifanov V.A. Therapeutisches Körpertraining. Handbook / V.A. Epifanov, M: GEOTAR-Media, 2006. 568 с.
- X-förmige Beine Foto.
- Beine x.
- Schuhe für krumme Füße, wie man sie auswählt.
- Krumme Großzehe.
- Wie viel kostet die Operation eines krummen Beins?.
- Warum sind die Zehen bei einem Teenager schief?.
- Woran Sie erkennen, ob Ihre Beine lang sind.
- Das Baby hat kurze Beine.
