Viele Menschen haben wahrscheinlich schon einmal den Ratschlag gehört: Lächeln Sie und tragen Sie Rouge auf die Wangenäpfel auf. Denken Sie immer daran, dass Ihre Schminktechnik von Ihrer Gesichtsform abhängt.
- Wie wählt man Rouge nach der Textur aus?
- Trockenes Rouge
- Gebackenes Rouge
- Flockige Rouges (flockige Rouges)
- Rouge in Ballons
- Blush für helle und ‚kühle‘ Haut
- Subluxation der Sehne des Ellenbogenstreckers
- Stenotische Synovitis
- Behandlung
- Rehabilitation
- Bewegungstests am Handgelenk
- Quetsch- und Haltetest
- Schlüssel-Retentions-Test
- Test des vollständigen Griffs
- Screening-Test für die Radialisnervenlähmung
- Tests für Instabilität
- Watson-Test (Kahnbeinverschiebungstest)
- Skapholunat-Ball-Test
- Was sind Tiefenreflexe?
- Arten von Sehnenreflexen
- Diagnose
- Behandlung der Neuropathie des Radialnervs
- Therapeutische Übungen
- Vorbeugung
- Willkommen!‘ – ein Netzwerk von Kliniken für Wirbelsäulen- und Gelenkerkrankungen
- Symptomatische Anzeichen
- Die Natur des Radialsyndroms und seine Ursachen
- Klassifizierung
- Grundlagen
- Wie Sie wählen
Wie wählt man Rouge nach der Textur aus?
Auf dem Markt für dekorative Kosmetik gibt es inzwischen verschiedene Rouge-Texturen: trocken, gebacken, lose, als Kugel, Creme und flüssig.
Trockenes Rouge
Die klassische Art von Rouge. Es wird mit einem speziellen Pinsel auf die Wangen aufgetragen. Es kann ein mattes, satiniertes oder perlmuttartiges Finish haben.
Kompaktes Rouge wird meist in einem flachen, runden oder ovalen Behälter hergestellt, der als Nachfüllpackung bezeichnet wird. Diese werden durch flache Pinsel oder Puder ergänzt.
In Kosmetikgeschäften finden Sie Paletten, die aus mehreren Schattierungen derselben Farbe bestehen. In der Regel von hell bis intensiv. Oder von matt (unter dem Wangenknochen) bis perlmuttartig (auf dem oberen Wangenknochen).
Gebackenes Rouge
Es enthält Schimmer oder lichtreflektierende Partikel, die einen schimmernden Effekt erzeugen. Dieses Rouge verleiht der Haut einen zusätzlichen Glanz und kann daher Highlighter (Glow-Produkte) ersetzen.
Baked Blushes enthalten keine chemischen Zusätze, die sie kompakt machen. Sie sehen nicht aus wie bröckelige Kreide und haben eine höhere Pigmentkonzentration.
Flockige Rouges (flockige Rouges)
Seltenheit. In der Regel ähneln sie in ihrer Konsistenz Mineralpudern.
Das Auftragen auf das Gesicht erfordert Geschick. Der Vorteil dieser Kosmetika ist die dünne, natürliche Deckkraft und der Effekt einer ‚hervorgehobenen‘ Haut.
Loses Rouge ist ideal für Mädchen und Frauen mit problematischer oder reaktiver Haut.
Rouge in Ballons
Sie werden wegen des ähnlichen Pudernamens der Marke Guerlain auch ‚Meteoriten‘ genannt. Vor einigen Jahren war es bei Mädchen und Frauen sehr beliebt, weil es sich leicht auftragen ließ und einen schönen Glanz verlieh.
Blush hat die gleichen Eigenschaften. Sie erfrischen und bringen die Haut zum Strahlen. Das Geheimnis liegt in den Perlen der verschiedenen Farbtöne, die sich vermischen und ergänzen. Sie schaffen eine einzigartige, multidimensionale Farbe, die mit der Haut verschmilzt.
Blush für helle und ‚kühle‘ Haut
Die hellste Nuance von Rosa Babyrosa – Ideal für Menschen mit porzellanfarbener oder ‚kühler‘ Haut. Andere helle Blushes haben einen leicht rötlichen Farbton.
Kosmetische Produkte mit Pfirsich ist ein universeller Farbton. Sie sehen besonders gut auf Haut mit gelblichen und orangefarbenen Untertönen aus.
Erröten mit Schimmer – Ideal für samtig-weiße Haut. Sieht strahlend und natürlich aus, ohne Make-up-Effekt.
Um den durch Sonnen- und Vitaminmangel im Winter verursachten Grauschleier auszugleichen, verwenden Sie ein klassisches Rouge Erröten.
Quelle: piqsels.com
Subluxation der Sehne des Ellenbogenstreckers
Der ulnare Streckmuskel verläuft im sechsten Kanal der hinteren Fläche des Unterarms, wo er durch eine fibröse Hülle in der ulnaren Rinne gehalten wird. Wenn die Sehne subluxiert ist, reißt diese Hülle. Der Verletzungsmechanismus beinhaltet in der Regel eine plötzliche Aufwärtsbewegung der Hand, eine Beugung oder eine seitliche Bewegung der Hand.
Patienten mit dieser Verletzung klagen über Schmerzen im Handgelenk auf der Dorsalseite, Knackgeräusche beim Drehen der Hand (Supination und Pronation) und Schwellungen oder Schwellungen. Routineröntgenaufnahmen liefern in der Regel keine Informationen, MRT-Untersuchungen können eine Schädigung der Sehnenscheide und eine Verlagerung der Sehne aus ihrer Lage zeigen.
Die Behandlung einer akuten Subluxation sollte mit einer obligatorischen Ruhigstellung des Handgelenks mit Schienen oder elastischen Materialien erfolgen. Mit der Rehabilitation kann nach 6 Wochen begonnen werden, wenn die Sehnenscheidenruptur verheilt ist.
Stenotische Synovitis

Bei der stenotischen Synovitis der Ellenbogenstrecksynovialis treten Schmerzen auf der hinteren Seite des Handgelenks auf, während die Beugesynovitis auf der Palmar-Seite auftritt. Dies ist nicht sehr häufig, sollte aber bei der Differenzialdiagnose von Handgelenkschmerzen berücksichtigt werden.
Bei einer stenotischen Synovitis klagen die Patienten über diffuse Schmerzen im gesamten Handgelenk und eine Schwellung an der hinteren Handgelenksfläche. Viele Patienten sind Sportler, deren Aktivitäten häufige, sich wiederholende Bewegungen am Handgelenk beinhalten. Die Symptome können reproduziert werden, indem der Patient aufgefordert wird, dem Druck auf den Handrücken zu widerstehen. Eine MRT-Untersuchung ist bei der Diagnosestellung hilfreich.
Die konservative Behandlung der Synovitis umfasst die Vermeidung von Belastungen des Handgelenks, Bandagen oder Schienen (je nach Schweregrad), kalte Umschläge, Injektionen von entzündungshemmenden Medikamenten in den Handgelenksbereich und NSAR. Die Osteopathie kann eine gute Ergänzung sein, um die Rehabilitationszeit zu verkürzen.
Behandlung
Kälte, nichtsteroidale entzündungshemmende Medikamente können vorübergehend Linderung verschaffen.
Belastungsänderung: Wechsel des Arbeitsplatzes, Änderung des Griffs, neues Werkzeug. All dies kann die täglichen Aktivitäten angenehmer machen.
Wenn die Hand dennoch nicht auf Bewegungen verzichten kann, die aufgrund der Krankheit schmerzhaft geworden sind, kann eine chirurgische Korrektur in Betracht gezogen werden.
Die optimale Operation für diese Pathologie ist die Resektion eines Teils des Ellbogenkopfes unter arthroskopischer Führung (Wafereingriff). 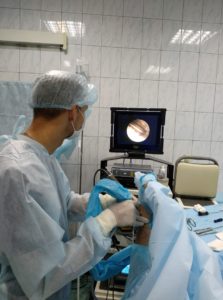
Bei diesem Verfahren führt der Chirurg über kleine Einstiche in der Haut (3 mm) eine Kamera und Instrumente in das Handgelenk ein. Nach der Untersuchung des Gelenks wird der Schadensbereich lokalisiert und alle unregelmäßigen Bereiche der Kapsel, des Knorpels und des Dreiecksknorpelkomplexes (TFCC) werden mit einem Shaver abgeschabt. 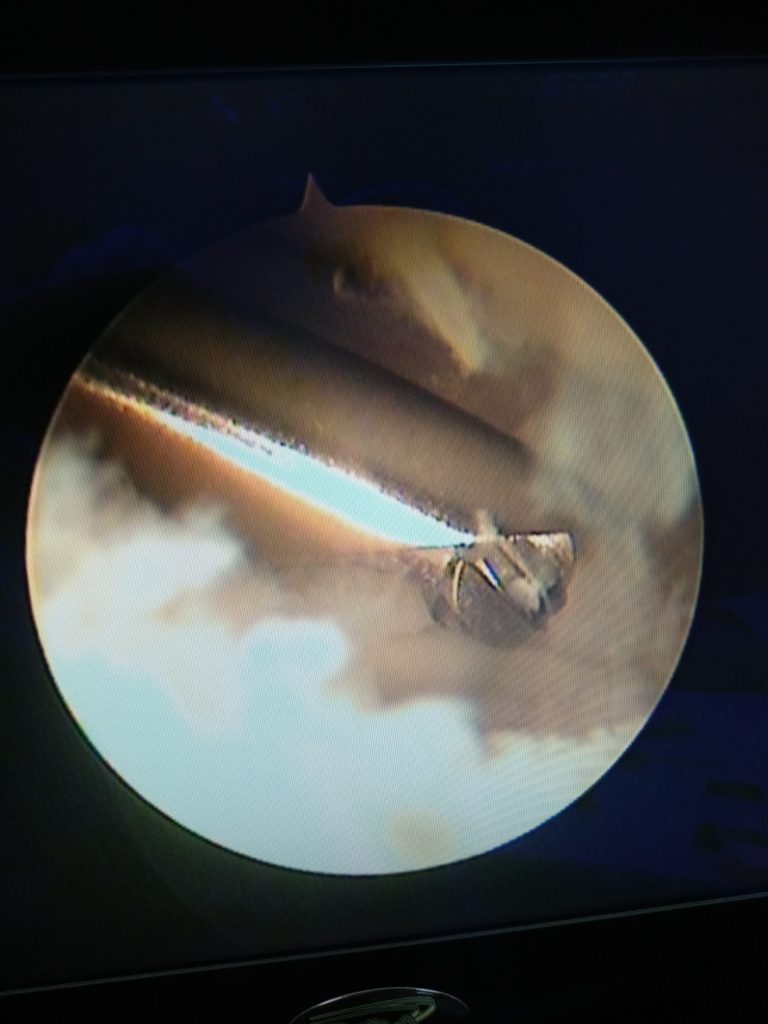
Der Kopf des Ellenknochens ist durch den abgeschliffenen zentralen Teil des TFCC sichtbar. Mit einem Knochenbohrer wird der Knochen bis zu einer Tiefe von 5 mm und einer Breite von etwa 1-1,5 cm reseziert.
Durch diese Manipulation wird der Druck auf den sichelförmigen Knochen verringert und ein weiteres Impingement vermieden.
Rehabilitation
In der ersten Woche bleibt die Hand am besten unbehandelt. Obwohl es kaum 2-3 Wunden auf der Haut von den arthroskopischen Zugängen gibt, ist die innere Arbeit sehr ernst. Für eine angenehme ‚Erholung‘ in der frühen postoperativen Phase sollten regelmäßig entzündungshemmende Medikamente eingenommen werden.
Nach 10 Tagen können die Nähte entfernt werden und der Verband wird überflüssig. Die Kraft der Hand kehrt frühestens nach sechs bis acht Wochen zurück, und die vollständige Genesung kann sechs Monate oder länger dauern.
Für eine effektivere und schnellere Rehabilitation sind Übungen mit einem Karpaltunneltherapeuten erforderlich. Spezielle Techniken zur Abschwellung und sanften Mobilisierung des Gelenks helfen in den ersten 3-4 Wochen. Danach folgen die Kräftigungs- und Stabilisierungsübungen.
Schmerzen in der Schulter
Schmerzen im Handgelenk
Schmerzen in den Zehen.
Taube Finger
Bewegungstests am Handgelenk
Zeigt Bewegungs- und Empfindungsmangel bei Nervenbeeinträchtigung.
Quetsch- und Haltetest
Methodik. Der Patient wird aufgefordert, einen kleinen Gegenstand (z. B. eine Nadel) mit dem ersten und zweiten Finger von einem Tisch zu nehmen.
Bewertung. Ein zufriedenstellendes Ergebnis setzt eine normale Sensibilität voraus. Der Patient muss den Test mit geschlossenen Augen wiederholen. Dieser Test kann nicht durchgeführt werden, wenn die Funktion der Cochlea- und Interkostalmuskeln beeinträchtigt ist.

Schlüssel-Retentions-Test
Methodik. Der Patient wird gebeten, den Schlüssel in der üblichen Weise zwischen dem ersten und zweiten Finger zu halten.
Bewertung. Wenn das Gefühl auf der radialen Oberfläche des Zeigefingers beeinträchtigt ist, was bei einer Schädigung des Radialnervs der Fall sein kann, ist das Halten des Schlüssels nicht möglich.

Test des vollständigen Griffs
Methodik. Der Patient wird gebeten, einen Bleistift mit allen Fingern in der Hand zu halten, während der Arzt versucht, ihn herauszuziehen.
Ist die Fingerbeugung eingeschränkt, wird der Test mit einem größeren Gegenstand wiederholt. Bewertung. Bei einer Schädigung des Nervus medianus oder des Nervus ulnaris ist eine vollständige Beugung der Finger nicht möglich und die Griffkraft ist eingeschränkt. In solchen Fällen wird der Test als positiv bewertet.

Screening-Test für die Radialisnervenlähmung
Methode. Der Patient wird gebeten, das Handgelenk zu strecken, wobei der Arm am Ellbogen um 90° gebeugt wird.
Bewertung. Bei einer Radialisnervenlähmung sind die Handgelenkstrecker beeinträchtigt und der Patient kann das Handgelenk nicht strecken. Das Handgelenk hängt in einer deformierten Position nach unten, die als ‚weibliches Handgelenk‘ bezeichnet wird. In der zweiten Phase der Untersuchung wird der Patient aufgefordert, den ersten Finger zurückzuziehen. Bei einer Radialisnervenlähmung ist der Patient nicht in der Lage, den ersten Finger zurückzuziehen, da der lange Muskel, der den ersten Finger zurückzieht, gelähmt ist.
Tests für Instabilität
Watson-Test (Kahnbeinverschiebungstest)
Dient zur Beurteilung der Stabilität des Handgelenks.
Methode. Der Test wird im Sitzen durchgeführt, wobei sich der Patient auf die Ellbogen stützt. Der Arzt fixiert das Kahnbein zwischen Daumen und Zeigefinger. Mit dem Daumen drückt der Arzt auf den Höcker des Strahlbeines (distaler Pol des Knochens), wobei er das Strahlbein in einer aufrechten Position hält. Das Handgelenk wird dann in eine Ulnardeviation gebracht, die eine Beugung des Kahnbeins bewirken sollte, was jedoch durch den Druck des Daumens des Arztes verhindert wird.
Bewertung. Bei einem positiven Test ist der proximale Pol des Strahlbeines zum dorsalen Rand der Fossa hin verschoben, subluxiert und stößt gegen den Zeigefinger des Arztes. Es ist ein Klickgeräusch zu hören, das von Schmerzen begleitet wird und ein Zeichen für eine Bandverletzung im Sprunggelenk ist. Dies gibt jedoch keinen Aufschluss über den Schweregrad der Verletzung.

Skapholunat-Ball-Test
Methodik. Der Arzt drückt mit den Daumen und Zeigefingern beider Hände fest auf den Halbmondknochen und den Handwurzelknochen des Handgelenks des Patienten und bewegt sie gegeneinander in dorsaler bzw. palmarer Richtung.
Bewertung. Eine Instabilität liegt vor, wenn der Bandkomplex zwischen Kahnbein und Oberschenkelknochen den Scherkräften weniger Widerstand entgegensetzt. Eine schmerzhafte Verschiebung weist auf eine Schädigung des Bandes hin. Eine Instabilität des Ligamentum naviculare-lunatum entsteht durch einen Sturz auf den Daumen mit Pronation des Unterarms, ein gestrecktes Handgelenk und einen abgewinkelten Ellenbogen oder durch einen Balltreffer im Leistungssport. Dabei kommt es zu einem Riss der Bänder zwischen dem Kahnbein und dem Halbmondknochen.

Was sind Tiefenreflexe?
Als Tiefenreflexe werden unwillkürliche Muskelkontraktionen bezeichnet, die als Reaktion auf einen Reiz mit Muskelspindelrezeptoren erfolgen. Dieser Prozess erfolgt in Form von unwillkürlichen Muskelkontraktionen mit einer passiven Dehnung der Sehnen.
Diese Art der Dehnung wird häufig durch einen kleinen, ruckartigen Schlag auf die Sehnenansätze des Muskels festgestellt, der mit einem speziellen neurologischen Hammer ausgeführt wird. Bei der Bestimmung der Reaktion sollte der Patient einen entspannten Zustand einnehmen und Anspannung und Steifheit vermeiden.
Alle Muskeln müssen vollständig entspannt sein, da es sonst nicht möglich ist, das Vorhandensein und das Ausmaß eines Reflexes zu bestimmen. Wenn der Patient in einem Teil des Muskels eine Anspannung verspürt, wird der Reflex ungenau oder verschwindet ganz.
Wenn die Reaktionen schwer zu erkennen sind, bittet der Arzt den Patienten, sich von dem zu untersuchenden Bereich zu entfernen, z. B. bei der Untersuchung von Fußreaktionen, die Zähne fest zusammenzubeißen oder die Finger beider Hände zu verschränken und die Arme mit Anstrengung zu strecken, dies wird als Jendrassik-Technik bezeichnet.
Der Grad der Tiefenreflexe wird in der Regel anhand eines Punktesystems bewertet:
- 4 Punkte. – Maximale Überreaktion;
- 3 Punkte – Reaktiv, aber mit normalem Schweregrad;
- 2 Punkte. – Reaktivität mit normaler Ausprägung wird bewertet;
- 1 Pkt. – gering;
- 0 Punkte. – völliges Fehlen.
Der Schweregrad der Reaktion bei gesunden Patienten kann sehr unterschiedlich sein. Typischerweise sind die Reaktionen im Fußbereich sehr ausgeprägt und viel leichter auszulösen als die Reaktionen an den Händen.
Arten von Sehnenreflexen
Einer der aufschlussreichsten Sehnenreflexe ist der Achillessehnenreflex. Er wird ausgelöst, wenn ein neurologischer Hammer auf die Stelle der Achillessehne trifft. Dies führt zu einer Kontraktion und Beugung des Fußes. Dieser Reflex wird durch verschiedene Methoden ausgelöst, nämlich:
- Der Patient muss sich hinsetzen.. Er setzt sich mit den Knien auf die Oberfläche eines Sofas oder Stuhls. Die Füße sollten frei nach unten hängen.
- Der Patient legt sich auf den Bauch.. Dabei sollte der Arzt mit der linken Hand die beiden Füße des Patienten im rechten Winkel zum Unterschenkel halten.
- Der Patient sollte eine ‚Rückenlage‘ einnehmen.. Das Bein wird an den großen Gelenken gebeugt und nach außen gedreht. Der Fuß wird dann in Dorsalflexion gebeugt und aufgesetzt. Bei diesem Verfahren kommt es zur Plantarflexionsreaktion des Fußes.
- Flexions-Ellbogen-Reaktion. Diese Reaktion tritt auf, wenn der Techniker auf den Phalanxbereich des Daumens schlägt, den er auf die Ulnarflexionsfläche des Patienten legt. Dabei übt er mit seinem Finger Druck auf die Sehne des Bizepsmuskels aus, die sich in der Ellenbogenbeuge befindet. Dabei sollte die Hand des Patienten im Ellenbogen halb gebeugt sein und der Unterarm völlig entspannt auf der Oberschenkeloberfläche aufliegen. Diese Reaktion wird von einer motorischen Reaktion begleitet, die sich als Beugung des Arms im Ellenbogengelenk manifestiert.
- Extensor-Ellbogen-Reflex. Er äußert sich bei einem Hammerschlag an der Stelle der Sehne des Musculus triceps brachii (Triceps brachii) der sich 1,5-2 cm oberhalb des Ellenbogenfortsatzes befindet. Bei diesem Verfahren wird der Arm des Patienten knapp oberhalb des Ellenbogens durch die Schulterregion gefasst und in diesem Zustand gehalten. Während der Erkennung dieses Reflexes wird der Arm im Bereich des Ellenbogengelenks gestreckt.
- Knie- oder Beckenreflex (Kniereflex). Diese Reaktion wird ausgelöst, wenn ein Hammer auf die Sehne des Quadrizeps-Muskels, die sich unterhalb der Kniescheibe befindet, aufgesetzt wird. Daraufhin kommt es zu einer kontraktilen Reaktion, gefolgt von einer Streckung des Schienbeins. Diese Reaktion wird auf zwei Arten ausgelöst: zum einen, wenn der Patient in Rückenlage ist und der Therapeut seine Hand unter das stumpf angewinkelte Knie legt; zum anderen, wenn der Patient tief sitzt und die Beine herunterhängen. Der Prozess der Reaktionsauflösung wird mit der Jendrassik-Technik durchgeführt. Bei dieser Technik wird der Patient angewiesen, die Finger zusammenzudrücken und sie kräftig zur Seite zu strecken. Bei der Prüfung dieses Reflexes wird eine Streckung des Beins im Kniegelenk beobachtet.
- Faszikulationen – ist ein visuell wahrnehmbares, unwillkürliches Zucken einzelner Muskelsegmente, das in Abwesenheit einer allgemeinen Kontraktion des gesamten Muskels auftritt. Diese Kontraktion wird durch eine spontane Kontraktion der Muskelgruppe verursacht. Um eine Fasziokulation festzustellen, wird eine gründliche Untersuchung des Patienten durchgeführt, wobei das Hauptaugenmerk auf hypotrophen und paretischen Muskelfasern liegt. Während der Untersuchung liegt der Patient auf dem Rücken und ist maximal entspannt. Die Untersuchung sollte in einem warmen Raum durchgeführt werden.
- Fibrillieren – ist die spontane Kontraktion einzelner Abschnitte von Muskelfasern. Im Gegensatz zu den vorhergehenden Reflexen werden Fibrillationen nicht visuell erkannt. Sie werden mit Hilfe der Elektromyographie nachgewiesen.
Diagnose
Die grundlegende Methode zur Diagnose der n. Neuropathie lautet wie folgt. Die neurologische Untersuchung besteht aus einer sensorischen Untersuchung und speziellen Funktionstests zur Beurteilung der Funktion und Kraft der vom Radialisnerv innervierten Muskeln. Während der Untersuchung kann der Neurologe den Patienten auffordern, die Arme nach vorne zu strecken und die Hände waagerecht zu halten (es wird eine hechelnde Hand auf der betroffenen Seite festgestellt); die Arme entlang des Rumpfes zu senken und die Hand nach vorne zu drehen (es wird eine gestörte Supination festgestellt); den Daumen zurückzuziehen; die Hand einzustellen und die Finger zu spreizen (die Finger beugen sich und gleiten in die gesunde Hand der betroffenen Seite).
Durch funktionelle und sensorische Tests kann die radiale Neuropathie von der Neuropathie des Nervus ulnaris und des Nervus medianus unterschieden werden. In einigen Fällen ähnelt die radiale Neuropathie dem radialen CVII-Syndrom. Es ist zu beachten, dass letzteres auch mit einer Beeinträchtigung der Handgelenksbeugung und des Schulteransatzes einhergeht; ein charakteristischer radialer Schmerz, der sich beim Niesen und bei Kopfbewegungen verstärkt.
Die Elektromyographie, die eine Verringerung der Amplitude der Muskelaktionspotentiale aufzeigt, und die Elektroneurographie, die eine Verlangsamung der Nervenimpulsleitung entlang des Nervs feststellt, können dazu beitragen, das Thema der Radialisnervenschädigung zu klären. Von großem diagnostischem Wert sind die Art (kompressiv, posttraumatisch, ischämisch, toxisch usw.) und die Ursache der Neuropathie. Dazu kann ein Orthopäde, Traumatologe oder Endokrinologe hinzugezogen werden, der Röntgenaufnahmen der Knochen von Arm, Unterarm und Hand, CT-Scans der Gelenke, blutchemische Untersuchungen, Blutzuckermessungen und andere Untersuchungen durchführt.
Behandlung der Neuropathie des Radialnervs
Die Hauptbereiche bei der Behandlung der Neuropathie des Radialnervs sind die Beseitigung der ätiopathogenen Faktoren der Pathologie, eine unterstützende metabolische und vaskuläre Therapie des Nervs und die Wiederherstellung der Funktion und Kraft der geschädigten Muskeln. Bei jeder Krankheitsentstehung erfordert die Neuropathie des Nervus radialis einen umfassenden Behandlungsansatz.
Falls angezeigt, kann die ätiopathogenetische Therapie eine Antibiotikatherapie, eine entzündungshemmende Therapie (Ketorolac, Diclofenac, Ibuprofen, UHF, Magnettherapie) und eine antiödematöse Therapie (Hydrocortison, Dipropan), eine Entgiftung durch Tropfinfusion von Natriumchlorid- und Glukoselösungen, eine Kompensation endokriner Störungen, eine Reposition von Verrenkungen, eine Knochenreduktion bei Frakturen, das Anlegen eines immobilisierenden Verbandes usw. п umfassen. Die Neuropathie traumatischen Ursprungs erfordert häufig eine chirurgische Behandlung: Neurolyse, Nerventransplantation.
Metabolische (Kalbsblut-Hämodialysat, Vitamin B1, Vitamin B6, Thioctsäure) und vasoaktive (Pentoxifyllin, Nikotinsäure) Medikamente werden zur frühen Nervenregeneration eingesetzt. Zur Rehabilitation der innervierten Muskeln werden Neostigmin, Massage, Physiotherapie und Elektromyostimulation verordnet.
Therapeutische Übungen
Therapeutische Übungen sind die vorrangige Methode der Rehabilitation bei radialer Neuropathie.
Die Übungen werden auf den Zustand des Patienten und die Art der Nervenschädigung abgestimmt. Die Übungen werden von einem Trainer angeleitet und anschließend selbstständig durchgeführt.
- Der am Ellenbogen angewinkelte Arm sollte auf einen Tisch gelegt werden, der senkrecht zur Oberfläche steht. Der Unterarm sollte parallel zur Tischplatte liegen. Trennen Sie langsam und behutsam Daumen und Zeigefinger, indem Sie den Daumen absenken und den Zeigefinger anheben. Führen Sie 10 Wiederholungen durch.
- Ändern Sie die Position nicht. Der Zeigefinger beginnt zu sinken, während der Mittelfinger sanft ansteigt. 10 Standard-Wiederholungen.
- Bringen Sie die Fingerglieder der Finger Ihrer gesunden Hand zum Arbeiten. Fassen Sie sie in der Handfläche und biegen Sie sie sanft. Als letzte Bewegung machen Sie mit der gesunden Hand eine Faust aus der schmerzhaften Hand. Wiederholen Sie die Manipulation 10 Mal hintereinander.
Die folgenden Übungen gelten als wirksam und schonend
- Massieren Sie die Fingerglieder der betroffenen Finger und richten Sie sie dabei allmählich auf;
- Heben Sie jeden Finger einzeln an und ziehen Sie ihn dann mit der gesunden Hand zurück, beginnend mit dem Daumen;
- Halten Sie das Gewicht, zunächst so leicht wie möglich, und steigern Sie es allmählich;
- Drehen Sie jeden Finger abwechselnd und dann alle gleichzeitig;
- die Hand mit der Handfläche auf den Tisch legen, die Finger ruckartig zusammenpressen und entspannen, ohne sich mit der anderen Hand zu helfen.
Die Verbesserung der Beweglichkeit wird schon nach wenigen Sitzungen spürbar sein.
Vorbeugung
Um die Entwicklung einer Radialneuralgie der linken oder rechten Hand und einer Nekrose zu vermeiden, darf auch die Vorbeugung der Krankheit nicht vergessen werden. Dieser Zustand tritt nicht nur nach einem Trauma auf, sondern auch als Folge von Stoffwechselstörungen. Auch Bewegungsmangel trägt dazu bei.
Die Maßnahmen zur Erhaltung der Gesundheit sind einfach und nützlich für das allgemeine Wohlbefinden:
- Selbstmassage der Hände und Unterarme, wenn Müdigkeit auftritt;
- eine gesunde Lebensweise und körperliche Aktivität, vorzugsweise durch regelmäßiges Sporttraining;
- rechtzeitige Behandlung von Virus- und Infektionskrankheiten;
- Schlafen in einer geeigneten Position, in der die Gliedmaßen nicht gestaucht werden;
- ausreichende Zufuhr von Vitaminen und wichtigen Mikronährstoffen.

Wenn die körperliche Aktivität gering ist, z. B. durch sitzende Arbeit am Computer, sollten Sie regelmäßig Sport treiben. Dehnen Sie sich in regelmäßigen Abständen, mindestens alle 25 Minuten. Achten Sie auch auf eine ausgewogene Ernährung und reichern Sie Ihren Speiseplan mit B-Vitaminen an.
Der wichtigste Aspekt bei der Vorbeugung von Radialnervenlähmungen (Neuromen) ist die Vermeidung von Traumata. Wenn Sie Sport treiben, sich im Freien aufhalten oder körperliche Arbeit verrichten, beachten Sie die Sicherheitsregeln.
Willkommen!‘ – ein Netzwerk von Kliniken für Wirbelsäulen- und Gelenkerkrankungen
Seit mehr als 10 Jahren sind wir auf die nicht-chirurgische Behandlung von Erkrankungen des Bewegungsapparates in verschiedenen Stadien spezialisiert. ‚Hallo!‘ sind klinische Stützpunkte der führenden Universitäten des Landes, die Spezialisten für die gefragtesten Berufe in der Medizin ausbilden. Die Ärzte der Kliniken sind ein Team von Experten aus dem Lehrkörper des RUDN, die gemeinsam mit führenden israelischen Spezialisten einzigartige Behandlungsprotokolle gemäß den Standards des russischen Gesundheitsministeriums entwickelt haben.
Symptomatische Anzeichen
Der distale Teil der oberen Gliedmaßen (die Hand) ist sehr beweglich und daher am anfälligsten für Verletzungen. Die meisten Quetschungen des Handgelenks entstehen durch starke Schläge und Stauchungen.
Die Verletzung wird von symptomatischen Symptomen begleitet:
- Schwellung des Gewebes;
- Verminderte Empfindung der Palmarfläche, die dem 1., 2. und 3;
- Blutungen in die Gelenkhöhle und das umliegende Gewebe;
- Ausstrahlung des Schmerzsyndroms in die Finger;
- Verlust der motorischen Funktion (bei schweren Traumata);
- Subunguales Hämatom und pochendes Gefühl (bei Quetschung des Fingergrundgelenks und der Nagelphalanx);
- Schwellung und Verfärbung des verletzten Nagels.
Die Differentialdiagnose und die anschließende Behandlung verhindern Komplikationen, die durch Prellungen in der posttraumatischen Phase verursacht werden.
Die Natur des Radialsyndroms und seine Ursachen
Es handelt sich um eine entzündliche oder kompressiv-entzündliche Läsion der vorderen und hinteren Spinalnervenwurzeln. Sie tritt zuerst an der Einmündung der Wurzeln auf (auf dem Foto unten durch Pfeile gekennzeichnet).

Meistens ist ein einzelner Nerv das Problem, aber in einigen Fällen können auch ein Nervenpaar oder benachbarte Nerven auf einer Seite der Wirbelsäule betroffen sein.
Zu den gängigen Ursachen des radikulären Syndroms gehören degenerativ-dystrophische Prozesse in der Wirbelsäule:
- Osteochondrose – Vorwölbung (Vorfall) der Bandscheibe, erhebliche Verringerung ihrer Höhe, Bildung von Osteophyten;
- Deformierte Wirbelsäulenarthrose oder Spondylolisthesis;
- Gewohnheitsmäßige Seitenverschiebung des Wirbels;
- Komplikation eines Wirbelkörperbruchs;
- Neoplastischer Prozess.
Die Radikulopathie ist häufig eine Komplikation von Infektionskrankheiten. Dazu gehören Influenza, Tuberkulose, Osteitis und Syphilis.
Weitere Ursachen für Ischias sind Rheuma, Brucellose, durch Zecken übertragene Enzephalitis und chronische Enzephalitis.
Zur Erinnerung. Ischias wird oft mit Hexenschuss verwechselt. Die Ursachen für diese Art von Rückenschmerzen sind jedoch unterschiedlich und eher ‚trivial‘. Dazu gehören das Heben schwerer Gewichte, Unterkühlung, Überlastung von Rückenmuskelgruppen, plötzliche Bewegungen, Muskelkrämpfe durch Traumata und Vergiftungen.
Im Gegensatz zum Hexenschuss tritt das radikuläre Syndrom nicht sofort auf. Ihm geht ein langfristiger pathologischer Prozess voraus.
Dennoch ist es wichtig zu wissen, dass ein unbehandelter Hexenschuss in eine Radikulopathie ausarten kann.
Klassifizierung
Die Internationale Klassifikation der Krankheiten, Revision 10 (ICD 10) kodiert die Radikulopathie als M54.1 und das radikuläre Syndrom aufgrund von Spondylose als M47.2.

Die Hauptbegriffe Radikulopathie oder Radikulitis können bei der Klärung der Diagnose in der Anamnese des Patienten mit Hilfsadjektiven oder Präfixen versehen werden:
- akut oder chronisch, je nach dem ‚Alter‘ der Manifestation;
- je nach Ort der Läsion – Radikuloneuritis (Entzündung der Wurzelscheide und des Nervs), Meningoradikulitis (Entzündung des mittleren Teils des Nervs), Myelopolyradikuloneuritis (Entzündung der Scheide und des mittleren Teils des Nervs);
- je nach Lage des entzündeten Nervs, am häufigsten zervikal, zervikothorakal, thorakolumbal und lumbosakral.
Da eine der häufigsten Ursachen für Ischiasbeschwerden ein Bandscheibenvorfall ist, gibt es einen eigenen Begriff für diese Radikulopathien – das discogene radikuläre Syndrom (r. discogena). In der ICD 10 wird die zervikale Ischialgie als M50.1 und die lumbale oder andere Ischialgie als M51.1 aufgeführt.
Die diskogene lumbosakrale Ischialgie, die mit Schmerzen entlang des Ischiasnervs einhergeht (siehe Abbildung oben), wird ebenfalls unter M51.1 kodiert.
Grundlagen
Ein Pinsel ist ein Werkzeug, das zum Streichen verschiedener Oberflächen verwendet wird: Wände, Decken, Möbel, Fenster, Türen usw. Er wird auch verwendet, um Effekte zu erzeugen: Texturen, Farbverläufe und andere dekorative Elemente. Er hat einen langen Stiel und Borsten. Die Borsten bestehen aus natürlichen Tierhaaren oder synthetischen Fasern. Der Griff kann aus Holz, Kunststoff oder Metall bestehen. Mit dem richtigen Pinsel lässt sich die Qualität des Anstrichs erheblich verbessern und der Zeitaufwand für den Anstrich selbst verringern. Er ist ein sehr wichtiges Werkzeug bei Renovierungsarbeiten und kreativen Kunstprojekten.
Es gibt viele Arten von Pinseln zu kaufen. Natürliche Pinsel, die aus den Borsten von Tieren wie Schweinen oder Hirschen hergestellt werden, haben eine große Fähigkeit, Farbe aufzunehmen und eine glatte Oberfläche zu schaffen. Sie sind jedoch teurer und erfordern mehr Pflege als künstliche Pinsel, die aus Nylon oder Polyester bestehen. Je nach Größe und Form der Fasern werden die Pinsel für eine bestimmte Anwendung ausgewählt. Ein längerer Pinselkopf wird für große Flächen benötigt, während ein kleinerer Kopf besser für feinere Details und Ecken geeignet ist.
Rundpinsel – ein runder Pinsel, der für die Detail- und Konturenmalerei verwendet wird. Normalerweise besteht er aus Naturborsten.
Ein Pinsel mit kurzen, dichten Borsten für die Arbeit auf großen Flächen. Es gibt sie in flacher oder runder Form und aus synthetischen Fasern.
Präzisionspinsel sind Pinsel mit langen Borsten, die sich für die Arbeit an schwer zugänglichen Stellen eignen, z. B. in Ecken oder an anderen schwierigen Stellen. Sie sind meist aus Naturborsten gefertigt.
Wie Sie wählen
Jeder Typ hat seine eigenen Merkmale. Die Wahl des Pinsels hängt von vielen Faktoren ab, unter anderem von der Art der Oberfläche, der Anwendungstechnik, dem Material, der Größe, der Form der Fasern und den Eigenschaften des Griffs, der gut in der Hand liegen muss. Wichtig ist auch, dass der Pinsel leicht zu reinigen und langlebig sein muss. Einige wichtige Faktoren, die Ihnen helfen, das richtige Werkzeug für jedes Projekt zu finden: Art der Farbe und des Materials. Naturborsten eignen sich besser für Ölfarben und synthetische Materialien für Farben und Lacke auf Wasserbasis. Naturborsten sind zwar teurer, bieten aber eine bessere Verarbeitungsqualität. Während Naturborsten bei vielen professionellen Malern traditionell die erste Wahl sind, werden synthetische Materialien immer beliebter, da sie leicht, haltbar und pflegeleicht sind. Größe Die kleine Größe eignet sich für detaillierte Arbeiten und schwer zugängliche Stellen, während die breite Größe besser für große Flächen und schnelles Auftragen geeignet ist. Die Größe ist auf der Verpackung angegeben. Form Runde Stifte eignen sich für kreisförmige Bewegungen und geschwungene Linien. Flache Stifte eignen sich für die Arbeit auf großen Flächen. Makro und Kühler sind für schwer zugängliche Stellen. Verarbeitung Bürsten sollten einen festen Griff an den Borsten haben, leicht zu handhaben sein und eine ausgewogene Gewichtsverteilung aufweisen.
Auch bei der Verwendung eines so einfachen Werkzeugs müssen Sicherheitsvorkehrungen getroffen werden, um Verletzungen oder Schäden zu vermeiden. ✓ Tragen Sie eine Schutzbrille und Handschuhe und heben Sie den Pinsel nicht über Kopfhöhe, um zu vermeiden, dass Farbe mit Haut oder Augen in Berührung kommt. ✓ Arbeiten Sie in einem gut belüfteten Raum oder im Freien. Farbdämpfe sind sehr gefährlich! ✓ Beim Streichen von hochgelegenen Flächen ist eine Leiter oder eine andere spezielle Ausrüstung zum sicheren Aufsteigen erforderlich. ✓ Reinigen Sie den Pinsel nach Gebrauch gründlich und bewahren Sie ihn an einem Ort auf, der vor Sonnenlicht und Feuchtigkeit geschützt ist.
Lesen Sie mehr:- Pronation und Supination.
- Pronation und Supination der Schulter.
- Pronation und Supination in der Anatomie.
- Was ist Pronation und Supination?.
- Pronation und Supination des Kniegelenks.
- Knochenstruktur des Strahlbeinfußes.
- Syndrom des Nervus tibialis.
- Schulterorthese.
