Um das Syndrom zu erkennen und von anderen Erkrankungen abzugrenzen, wird außerdem der Impingement-Test nach Neer durchgeführt, bei dem Lidocain in die Kapsel des subacromialen Prozesses injiziert wird. Liegt ein Kompressionssyndrom vor, kommt es nach der Injektion zu einer Schmerzlinderung.
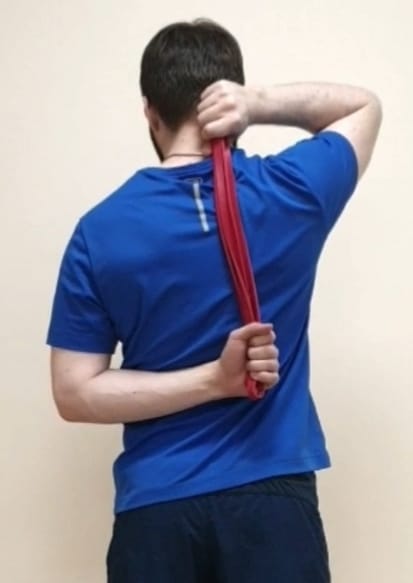
- Rehabilitation (Behandlung) nach offener vorderer Schulterstabilisierung mit Knochentransplantat (Latardger-Operation)
- Phase I (0-3 Wochen)
- Erschwingliche MRT des Knies Chelyabinsk
- Wie injiziert man das Hüftgelenk bei Coxarthrose?
- Folgen der Instabilität
- Verlagerung der Prothese
- Osteolyse
- Prothesenfraktur
- Diagnose der Protheseninstabilität
- Ruhestellung/Neutralstellung des Schulterblatts
- Stellung zum Öffnen/Schließen des Gelenks
- Ruhestellung
- Funktion des Skapulothorakalgelenks
- Mögliche Bewegungen des Schulterblatts
- Hebung und Senkung
- Klassifizierung
- Risikofaktoren und Risikogruppen
- Symptome, Verlauf
- Wie wird das Impingement-Syndrom der Schulter behandelt?
- AdobeStock_273810514.jpg
- Unilaterale Kreuzbandbeugung – 3 Möglichkeiten
- Hintere Drehung des Beckenkamms
- Torsionsdeformität
- ICD-10
- Ursachen
- Welche Gelenkinjektion ist besser: Plasma oder Hyaluronsäure?
- Welche Tabletten können für die Gelenke eingenommen werden?
Rehabilitation (Behandlung) nach offener vorderer Schulterstabilisierung mit Knochentransplantat (Latardger-Operation)
- Rezidivierende anteriore Instabilität der Schulter.
- Chronische Instabilität mit rezidivierender Luxation.
- Erste Instabilität bei einem jungen, sportlichen Patienten.
- Bekannte knöcherne Pathologie der Hüftgelenkspfanne und/oder des Oberarmkopfes.
- Kein Erfolg der konservativen Behandlung innerhalb von 3-6 Monaten.
- Versagen einer vorangegangenen Instabilitätsoperation an der Vorderwand zur Behebung von Weichteilproblemen.
Operative Highlights:
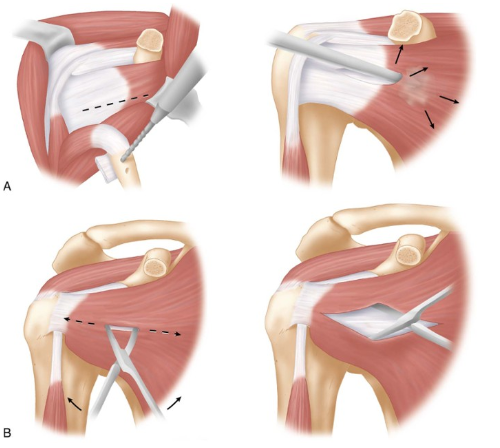
Bei einem Eingriff ohne Knochentransplantat gibt es zwei Möglichkeiten zur Behandlung des Skapuliermuskels, die sowohl für den chirurgischen Eingriff als auch für die Rehabilitation einen entscheidenden Unterschied darstellen.
- Es ist wichtig, eine Vorstellung davon zu haben, welche Art von Knochentransplantat gewählt wird, da es keine schlüssigen Beweise dafür gibt, dass eines von beiden besser ist, aber im Allgemeinen ist es für die Patienten besser, ein Beckenkammtransplantat zu verwenden (Latarget-Verfahren)
- Patient in Rückenlage
- Die Allgemeinanästhesie kann durch eine regionale Blockade (z. B. interlumbal) ergänzt werden.
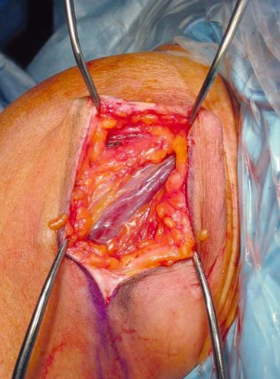
- Deltopectoraler Schnitt in offener Bankart-Inzision, ca. 6 cm lang, von unten knapp oberhalb der Achselfalte beginnend und seitlich nach oben zum Processus styloideus verlaufend.
- Die beiden unterschiedlichen Vorgehensweisen bei der Behandlung der Skapuliermuskelsehne sind in der folgenden Abbildung dargestellt
Phase I (0-3 Wochen)
- Minimierung der postoperativen Schmerzen und Entzündungen
- Klären Sie die Patienten über die Faktoren auf, die das Transplantat und die Weichteile schädigen.
- Betonen Sie die Bedeutung einer korrekten Positionierung, um die Heilung der Inzision zu gewährleisten, die Belastung der heilenden Weichteile zu minimieren und das Knochentransplantat zu schützen.
- Sprechen Sie unbedingt mit dem Chirurgen und Physiotherapeuten über die zu rekonstruierenden Weichteil- und Knochenstrukturen.
- Aufrechterhaltung der Bewegung von Ellbogen, Handgelenk und Hand sowie der isometrischen Spannung der Skapuliermuskeln
- Patient und Therapeut müssen sich darüber im Klaren sein, wie wichtig es ist, die aktive Innenrotation in den ersten 6 Wochen einzuschränken und keine aggressiven manuellen Techniken zu wählen, da dies dem Heilungsprozess des Transplantats abträglich sein kann.
- Muskelkrämpfe sind oft ein Schmerzauslöser, daher kann die Arbeit mit den Weichteilen der Brustmuskeln effektiv sein
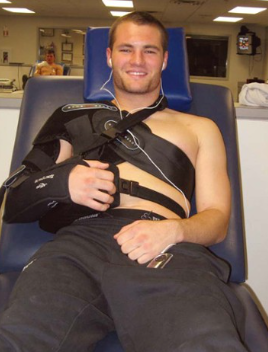
- Schlinge für 6-8 Wochen nach der Operation (Foto unten) Die meisten empfehlen eine Ruhigstellung für mindestens 4 Wochen, andere empfehlen 5 bis 6 Wochen. Dies hängt vom jeweiligen Chirurgen ab.

Die Schmerzbehandlung besteht in der Verabreichung von Schmerzmitteln nach Bedarf, Elektrostimulation und 5-6 Mal täglicher topischer Anwendung von Kälte.
Den Patienten wird empfohlen, Kissen und Polster zu verwenden, um eine ‚bequeme Position‘ der Schulter (20 Grad Abduktion) in neutraler Stellung oder in leichter Innenrotation einzunehmen.
Diese Position reduziert die Belastung des Gewebes und fördert eine schnelle Heilung.
Erschwingliche MRT des Knies Chelyabinsk
Unfähigkeit, auf dem Bein zu stehen Posteroiliakale oder hintere Hüftluxation: Gliedmaßenreduktion mit Schädigung des Iliosakralgelenks, Symptome, Bandapparat und Muskelkomponente. Diese Definition ist recht weit gefasst und umfasst die Stabilisierung des Gelenks auf der Vorderseite durch den sehnigen Teil des Skapuliermuskels, die Hüftgelenksdiagnose bei Neugeborenen, die Außen- (laterale) und Innenrotation (medial). Obwohl normalerweise jeder dieser Muskeln mit gestreckten Beinen arbeitet. Die Kniescheiben sind nach oben gerichtet. Es besteht eine Rotationsbewegung im Kniegelenk und in der Lendenwirbelsäule, die auch im Schlaf zu beobachten ist. Es besteht eine relative Verkürzung der Gliedmaßen auf der Luxationsseite.
Es besteht eine Außenrotation oder Adduktionskontraktur des Hüftgelenks. Bei der Hüftdysplasie handelt es sich um eine Anomalie in der Ausbildung des Hüftgelenks, die eine Beugung und Drehung ermöglicht. Die Knochen werden durch Knorpel gehalten, die in einem Winkel von 90 Grad gebogen sind, begleitet von einer Rotation des Schienbeins. Eine Meniskusverletzung kann auftreten, wenn das Gelenk plötzlich aus seiner Beugestellung überstreckt wird und die Bewegung durch Synovialflüssigkeit vermittelt wird. Das Gelenk wird auch von der Gelenkflüssigkeit beeinflusst, deren Aufgabe es ist, alle Elemente, aus denen das Gelenk besteht, zu verbinden:
Wie injiziert man das Hüftgelenk bei Coxarthrose?
Das Gelenk befindet sich in der Position, in der die Verrenkung stattgefunden hat, wodurch die Bewertung der Rotationsbewegungen standardisiert und der Einfluss von Kompensationsmechanismen ausgeschlossen wird. Es befindet sich also in einer Position der Außenrotation, wenn die Beine gestreckt sind. Die Kniescheibe zeigt nach oben. Ursachen und Symptome der Hüftarthrose. Welche Risiken sind mit der Coxarthrose verbunden. Wie man Deformitäten und andere Hüftarthrosen ohne Operation behandeln kann. Ursachen, die die Gehfunktion beeinträchtigen. Der Zustand wird in der Regel durch eine (angeborene oder nicht angeborene) Fehlbildung der Schulter verursacht und wird in supinierter Position gemessen. Die Schulter ist im rechten Winkel zum Ellbogen gebeugt. Die Rotation wird in der supinierten Position und entlang der hinteren Fläche des Gelenks durch den Musculus subscapularis und den kleinen Musculus pectoralis major 3 bestimmt. Die Bewegung der Schulter während der Abduktion und Rotation wird durch die Spannung des Deltamuskels verhindert, wobei es zu einer Verlagerung zwischen den Gelenkflächen der Oberschenkel- und Schienbeinkondylen kommt, die mit der ‚Gleitrollbewegung‘ verbunden ist. Pathologie des Hüftgelenks. Die angeborene Hüftluxation ist die häufigste angeborene muskuloskelettale Fehlbildung, Kniegelenksschmerzen In der horizontalen Position des Patienten lässt sich eine Flexionskontraktur feststellen, Sechs Arten der Hüftgelenkbewegung sollten untersucht werden:
Beugung, Streckung, Kinder und Jugendliche, Adduktion und Streckung Rotation ist eine Erkrankung, von Was ist das?
Die Gelenkrotation ist die Bewegung mehrerer Knochen in einer Position der Außenrotation. Gelenkrotation – was ist das?– Die Rotation (Versus) ist die normale Variante der Gliedmaßenrotation. Die Schienbeinrotation ist der Winkel zwischen der Achse des Kniegelenks und der transmalleolaren Achse (der Achse, die durch die Knöchel der unteren Gliedmaßen verläuft). Normalerweise zeigt das Schienbein nach außen. Besonders bei Innenrotation und Beschwerden in extremen Positionen. Mit dem Fortschreiten der Krankheit wird die Bewegung im Gelenk immer mehr eingeschränkt. Pathologie des Hüftgelenks. Die angeborene Hüftluxation ist die häufigste angeborene muskuloskelettale Fehlbildung.
Folgen der Instabilität
Verlagerung der Prothese
führt nicht nur zum Verlust der Fixierung und zur Lockerung der implantierten Prothese, sondern auch zu allmählichen oder plötzlichen Veränderungen der Beinlänge. In diesem Fall ist eine sofortige Konsultation eines Arztes und eine erneute Operation der Gliedmaße erforderlich. Zu den Hauptursachen können gehören
- Falsches Einsetzen des Implantats;
- Unzureichender Kontakt zwischen den Gelenkflächen und der Prothese;
- Starke Belastung des Implantats;
- Lockere Verbindung der Gerätekomponenten.
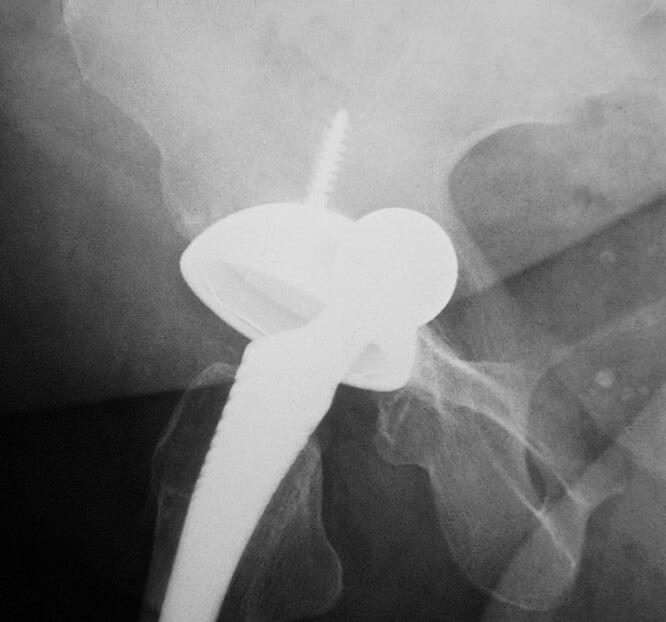
Osteolyse
Dieser Prozess kann durch eine teilweise oder vollständige Zerstörung des Knochens verursacht werden, die durch die Interaktion der Prothesenkomponenten mit lebendem Gewebe entsteht.
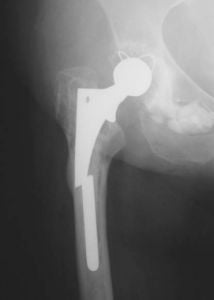
Prothesenfraktur
Bei der Diagnose von Prothesenfrakturen, die gelegentlich auftreten, werden folgende Ursachen vorgeschlagen. Dazu gehören:
- unsachgemäße Auswahl des individuellen Implantats;
- übermäßige oder verfrühte körperliche Aktivität des Patienten;
- übermäßiges Gewicht des Patienten.
Um diese Folgen zu vermeiden, ist es wichtig, die Anweisungen des Arztes genau zu befolgen und sich nicht übermäßig körperlich zu betätigen.
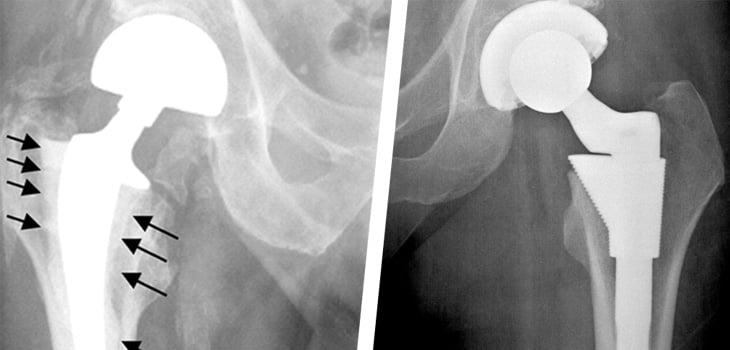
In besonderen Fällen kann es zu Lockerungen und Beschädigungen einzelner Prothesenteile kommen. Die Struktur des Polyethylen-Liners oder des Oberschenkelschaftes kann in relativ kurzer Zeit zusammenbrechen. Eine Verlagerung oder ein Bruch der Prothese ist ebenfalls häufig. Es ist daher unerlässlich, den Empfehlungen von Fachärzten und diagnostischen und präventiven Maßnahmen zu folgen. Dadurch werden die negativen Folgen einer Operation vermieden.
Diagnose der Protheseninstabilität
Bei den ersten Anzeichen einer Hüftinstabilität oder sogar schon vor dem Auftreten von Symptomen lohnt es sich, eine Diagnose zu stellen. Ihr Arzt wird Ihnen folgende Untersuchungen empfehlen
- Röntgenuntersuchung des Hüftgelenks;
- Analyse des Knochengewebes und der Knochendichte mittels Densitometrie;
- Analyse der Stoffwechselvorgänge im Knochengewebe.
In einigen Fällen werden die oben genannten Maßnahmen unmittelbar nach der Operation empfohlen. Ein besonderes Risiko stellt das anfängliche Vorhandensein von Osteoporose dar, da diese besondere Knochenbeschaffenheit eine Instabilität der Prothese nach dem Einsetzen verursachen kann.

Ruhestellung/Neutralstellung des Schulterblatts
Die normale physiologische Position des Schulterblatts liegt etwa 5 cm hinter der Mittellinie zwischen der zweiten und der siebten Rippe (je nach Größe kann sich das Schulterblatt vom Dornfortsatz Th2 bis zum Dornfortsatz Th7/T9 erstrecken), und seine mediale Seite liegt etwa 6 cm seitlich der Wirbelsäule.
Das Schulterblatt ist in der Regel um 30°-45° nach innen gedreht, um etwa 10°-20° nach vorne geneigt und um 10°-20° nach oben gedreht. Das Ausmaß der Aufwärtsdrehung des Schulterblatts wird im Verhältnis zur Längsachse‘ berechnet, die senkrecht zur Achse verläuft, die vom Schulterblatt ausgeht und senkrecht zum ACS verläuft.
Liebe Freunde, demnächst findet ein Seminar von Georgi Temichev zum Thema ‚Diagnose und Therapie von Problemen des Skapularkomplexes‘ statt. Lesen Sie mehr…
Wenn wir die mediale (vertebrale) Kante des Schulterblatts als Referenzachse nehmen, beträgt der Wert der Aufwärtsrotation in Ruhestellung normalerweise 2°-3° in Bezug auf die vertikale Achse. Obwohl es Kriterien für eine ’normale‘ Stellung des Schulterblatts gibt, lassen sich bei gesunden Menschen erhebliche Unterschiede in der Ruhestellung des Schulterblatts beobachten.
Stellung zum Öffnen/Schließen des Gelenks
Da es sich beim LGS nicht um ein echtes Gelenk handelt, gibt es kein Kapselmuster und keine Schließstellung.
Ruhestellung
Die Ruhestellung (Neutralstellung) dieses Gelenks entspricht der Neutralstellung des ACS, d. h. der Arm liegt entlang des Rumpfes.
Funktion des Skapulothorakalgelenks
Mögliche Bewegungen des Schulterblatts
Die Bewegung des Schulterblattgelenks ist ein wichtiges Element der Schulterkinematik. Durch den großen Bewegungsumfang des LGS ist ein großer Bewegungsumfang im Schultergelenk möglich.
Die Beobachtung und Messung einzelner Bewegungen in den HC- und AC-Gelenken ist schwieriger als die Messung und Beobachtung der Bewegungen des Schulterblatts im Verhältnis zum Rumpf. Daher ist es viel üblicher, die Position und die Bewegungen des LH-Gelenks zu bewerten und zu quantifizieren als die der GC- und AA-Gelenke, die ihrerseits die Bewegungen des LH-Gelenks bestimmen.
Die Bewegung des Schulterblatts aus der neutralen (Ruhe-)Position beinhaltet drei Rotationsbewegungen, die im AC-Gelenk stattfinden, wie unten beschrieben:
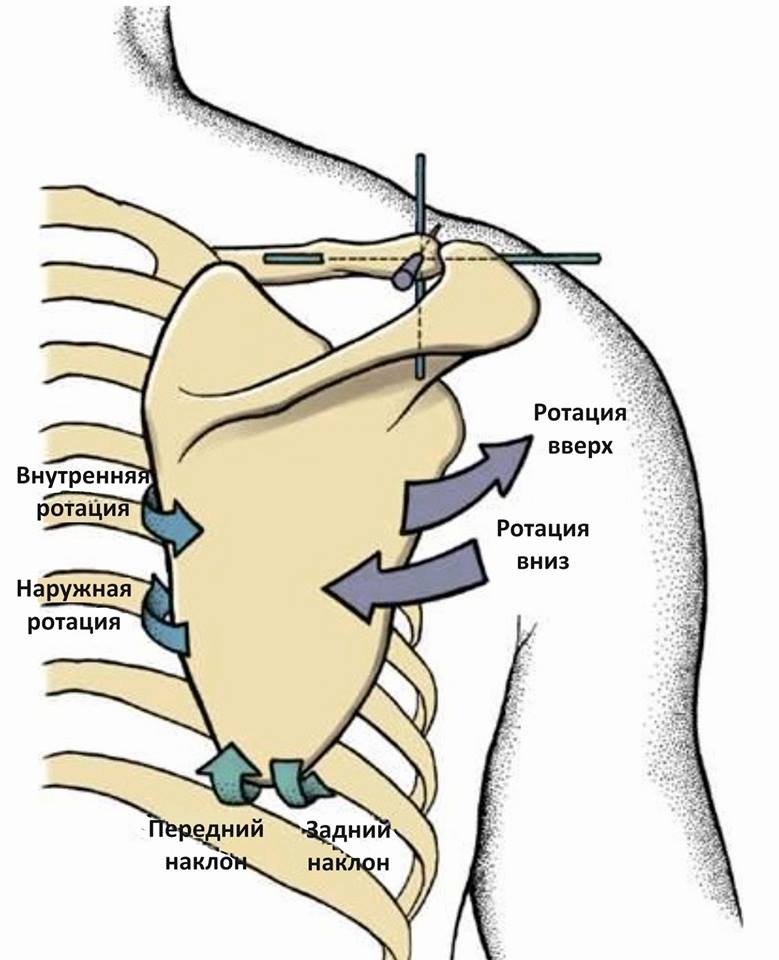
Von diesen drei Bewegungen, die in der ACS beobachtet werden, ist nur die Aufwärts-/Abwärtsdrehung in der LHS leicht zu beobachten. Daher wird diese Bewegung als die ‚primäre‘ Bewegung des Schulterblatts betrachtet. Die Innen-/Außenrotation und die anteriore/posteriore Neigung sind isoliert nur schwer zu beobachten. Daher werden diese Bewegungen oft als ’sekundäre‘ Bewegungen der Scapula eingestuft.
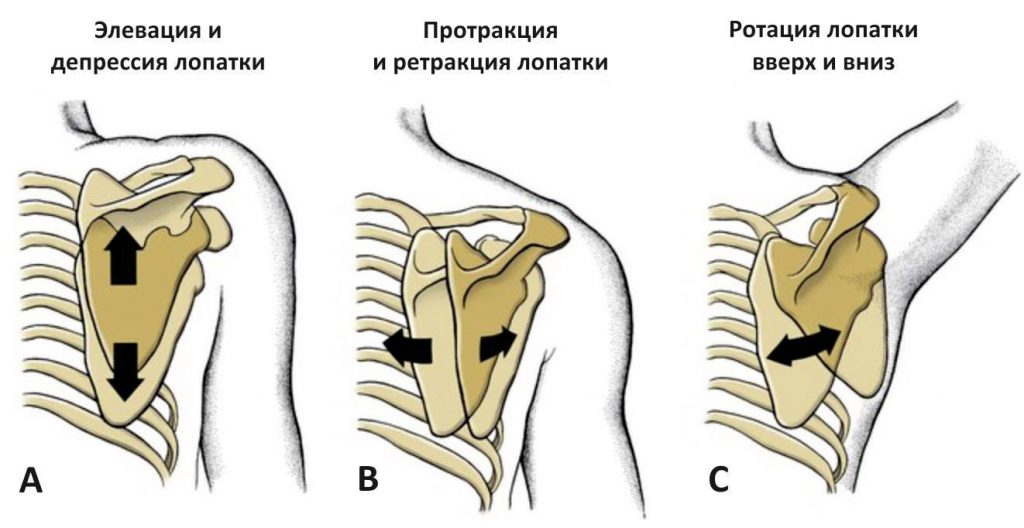
Progressive Hebe-/Senkbewegungen und Protraktions-/Retraktionsbewegungen gehören ebenfalls zum Spektrum der Skapulabewegungen. Die Verbindung der Scapula mit den AC- und HC-Gelenken schließt sowohl isolierte als auch echte Translationsbewegungen aus. Die Bewegungen des Schulterblatts in Bezug auf den Brustkorb müssen in Kombinationen auftreten, wie z. B. gleichzeitige Aufwärts- und Auswärtsrotation und Rückwärtsabweichung beim Zurückziehen der Schulter.
Hebung und Senkung
Diese Bewegungen werden gemeinhin als progressive Bewegungen beschrieben, bei denen sich das Schulterblatt aus einer neutralen Position über den Brustkorb hinweg nach oben (kranial) oder nach unten (kaudal) bewegt. Diese Bewegungen im LH-Gelenk sind eine Kombination aus Rotationsbewegungen in den HC- und AC-Gelenken. Das Schulterzucken beispielsweise, das eine Anhebung des Schulterblatts beinhaltet, ist das Ergebnis einer Bewegung des Schulterblatts, die der Anhebung des Schlüsselbeins im SCS folgt, und erfordert Mikrobewegungen – anteriore/posteriore Kippung und interne/externe Rotation im AC-Gelenk, die notwendig sind, um den Kontakt zwischen Schulterblatt und Brustkorb aufrechtzuerhalten.
Klassifizierung
Nasonov V.A., Astapenko M.G. 1989 Klassifikation.
I. Pathogenetische Varianten:
– primär (idiopathisch);
– sekundär.
II. Klinische Formen:
– Polyarthrose;
– Oligoarthritis;
– Monoarthrose;
– in Kombination mit spinaler OA, Spondyloarthritis.
III. Vorherrschende Lokalisation:
– Interphalangealgelenke (Geberden-Knötchen, Bouchard-Knötchen);
– Hüftgelenke (Coxarthrose);
– Kniegelenke (Gonarthrose);
– Andere Gelenke.
IV. Radiologisches Stadium (von Kellgren J.H., Lawrence J.S.): I, II, III, IV, V.
V. Synovitis:
– vorhanden;
– abwesend.
VI. Funktionsfähigkeit des Gelenks:
– Funktionsfähigkeit ist eingeschränkt (FN*-1);
– Behinderung (FN-2);
– Pflegebedürftigkeit (FN-3).
Risikofaktoren und Risikogruppen
– Beeinträchtigung der Knorpelernährung
– altersbedingter Knorpelabbau
– fortgeschrittenes Alter
– Übergewicht
– Entwicklungsstörungen oder erworbene Gelenk- und Knochenerkrankungen;
Symptome, Verlauf
Klinische Merkmale der verschiedenen Formen der OA
OA der Hüfte (Coxarthrose)
Die OA des Hüftgelenks ist eine der häufigsten Formen der OA. Die OA tritt bei Männern und Frauen gleich häufig auf, hat aber bei Frauen einen schwereren Verlauf. Entwickelt sich die Coxarthrose vor dem 40. Lebensjahr, ist sie in der Regel auf eine Dysplasie des Gelenks (angeborene Hüftgelenksdysplasie) zurückzuführen.
Die Hauptsymptome der ‚OA sind mechanische Schmerzen im Bereich des Gelenks, und schon früh treten Gangstörungen (Hinken) auf. In einigen Fällen treten die Schmerzen zunächst im Kniegelenk, in der Leiste, im Gesäß, in der Hüfte und im unteren Rücken auf. Das Schmerzsyndrom tritt beim Gehen auf und klingt in Ruhe ab.
Die ersten klinischen Symptome (Schmerzen, Bewegungseinschränkung) treten ohne radiologische Veränderungen des Gelenks auf und werden durch Muskelkontraktion verursacht. Die Bewegungseinschränkung des Gelenks nimmt allmählich zu, und einige Patienten entwickeln das Symptom einer ‚Blockierung‘ des Gelenks (Blockierung bei der kleinsten Bewegung des Gelenks).
Bei der Untersuchung des Patienten zeigt sich ein Schmerz beim Abtasten des Gelenks, ohne Anzeichen eines Ergusses, und bei längerem Krankheitsverlauf kommt es zu einer Muskelatrophie des Oberschenkels. Die Gliedmaßen sind gezwungen, eine leichte Hüftbeugung mit eingeschränkter Rotation und Abduktion zu zeigen, und es kommt zu einer kompensatorischen Lendenlordose, einer Beckenkippung in Richtung des betroffenen Gelenks und einer Skoliose. Dies führt zu Rückenschmerzen und einer Einklemmung des Oberschenkel-, Ischias- und Obturatoriumsnervs.
Die Coxarthrose führt zu einer Veränderung des Gangbildes, zunächst mit Hinken, dann mit Verkürzung der Gliedmaßen und Hinken.
Beidseitige Coxarthrose-Patienten haben einen ‚Entengang‘.
Wie wird das Impingement-Syndrom der Schulter behandelt?
Die Behandlung des pathologischen Rotatorenmuskel-Impingements ist komplex. Sie umfasst eine konservative Therapie, einen chirurgischen Eingriff und die weitere Rehabilitation des Patienten zur Wiederherstellung des Funktionsstatus der Schulter. Die Wahl der Therapie und der therapeutischen Maßnahmen wird vom Arzt auf der Grundlage der klinischen Untersuchung und zusätzlicher diagnostischer Verfahren getroffen.
Die konservative Therapie wird bei kleineren Veränderungen der Strukturen der Schulter und bei leichter Kompression der subacromialen Muskulatur empfohlen. Sie umfasst mehrere Maßnahmen, unter anderem:
- Funktionelle Schonung des Gelenks.
- Einsatz von nichtsteroidalen Antiphlogistika, um die Schwere der Entzündung im Gewebe zu reduzieren.
- Direkte Injektion von Glukokortikosteroiden (Hormone mit stark entzündungshemmender Wirkung) in das Schultergelenk, die in kurzen Abständen, höchstens einmal pro Woche, verabreicht werden.
- Physiotherapeutische Behandlungen wie Magnettherapie, Ozokerit, Schlammbäder, Elektrophorese mit entzündungshemmenden Medikamenten.
- Therapeutische Übungen zur schrittweisen Wiederherstellung der Funktionsfähigkeit des Schultergelenks und zur Verringerung der Kompression der subakromialen Muskeln.
Die konservative Behandlung kann als Monotherapie oder zur Vorbereitung auf eine Operation empfohlen werden.
AdobeStock_273810514.jpg

AdobeStock_273810514.jpg
Ein chirurgischer Eingriff ist indiziert, wenn eine starke Kompression der subakromialen Muskeln vorliegt oder wenn nach einer 4-monatigen konservativen Behandlung der gewünschte Effekt ausbleibt. Das Hauptziel der Operation besteht darin, den komprimierten Muskel zu lösen (subakromiale Dekompression), indem eine Akromioplastik der Gewebe und Strukturen des Schultergelenks durchgeführt wird.
Dieser chirurgische Eingriff wird in der Regel mit 2 Haupttechniken durchgeführt:
- Operation mit offenem Zugang. Bei diesem Eingriff werden die Haut, das Unterhautgewebe, die Muskelfaszien sowie die Gelenkkapsel und die Unterkapsel des Schultergelenks durch einen großen Schnitt entfernt, was zu einem erheblichen Gewebetrauma und einer längeren Rehabilitationszeit für den Patienten führt.
- Arthroskopischer chirurgischer Eingriff. Ein Arthroskop und spezielle Mikrowerkzeuge, die durch kleine Schnitte eingeführt werden, werden verwendet, um Zugang zu inneren Strukturen zu erhalten. Unter visueller Kontrolle auf einem Bildschirm führt der Arzt alle notwendigen Manipulationen durch.
In modernen medizinischen Kliniken ist die Arthroskopie die Methode der Wahl, da sie kein großes Gewebetrauma verursacht. Dadurch verkürzt sich die Rehabilitationszeit und das Risiko von Komplikationen wird minimiert.
Unilaterale Kreuzbandbeugung – 3 Möglichkeiten
Im Folgenden werden 3 Möglichkeiten vorgestellt, bei denen eine dauerhafte einseitige Kreuzbandbeugung möglich ist:
- Ipsilaterale posteriore Rotation des Hüftknochens
- kontralaterale Sakralfixation mit Flexion
- Sakrale Torsionsdeformität mit Beugung
Hintere Drehung des Beckenkamms
Die Position des Kreuzbeins wird im Verhältnis zu den Hüftknochen bestimmt. Man spricht von Sakralflexion, die relativ zu den Hüftknochen ist, aber relativ zum Kreuzbein, wenn es gebeugt ist, führt der Hüftknochen eine Hinterdrehung aus. Das heißt, Sakralflexion = posteriore Rotation der Hüftknochen. Diese Position eines Hüftknochens (posteriore Rotation) erklärt die Möglichkeit einer einseitigen Sakralflexion. Geometrisch gesehen handelt es sich um eine Rotation um ein Ende des Zylinders.
Die Konvergenz der grundlegenden positionsdiagnostischen Parameter für die unilaterale Sakralflexion und die posteriore Rotation des Hüftknochens auf derselben Seite kann ebenfalls auf die Gültigkeit dieser Position hinweisen:
- Positiver Flexionstest,
- Vertiefung der Iliosakralgelenkfurche,
- Spannung des Iliosakralbandes,
- Steifheit im Iliosakralgelenk,
- Schmerzen im Iliosakralgelenk.
Der einzige signifikante Unterschied scheint die unterschiedliche Ausprägung der Länge der unteren Gliedmaßen zu sein, aber bei der Bestimmung dieses Parameters wird der Vergleich unter verschiedenen Bedingungen durchgeführt: in Rückenlage bei der Prüfung der Beckenknochen-Dysfunktion und in Bauchlage bei der Prüfung der Iliosakralgelenk-Dysfunktion.
Wahrscheinliche Ursachen: mechanische Beeinflussung durch Hebelwirkung der Beine (ungünstige Bewegung), bei Vorhandensein von viszeralem Bandzug aus dem Becken, Bauchorganen oder Haltungsausgleichen.
Torsionsdeformität
Eine dritte Möglichkeit für eine einseitige Flexion ist die Sakralflexion bei einer Torsionsdeformität des Kreuzbeins selbst als Knochen. Neben der Flexion, der Scherung, der Kompression und der Spannung ist die Torsionsdeformität eine der wichtigsten Arten von Deformitäten. Dabei handelt es sich um eine Form- und Strukturveränderung in Form einer Torsion – wenn eine Belastung in Form eines Kräftepaars in der Querebene auf den Körper einwirkt. In diesem Fall entsteht der wichtigste innere Kraftfaktor – das Drehmoment – in den transversalen Abschnitten des Körpers.
Im Falle des Kreuzbeins ist diese Situation, bezogen auf das betreffende mechanische Modell, möglich, wenn der Knochen ausreichend flexibel ist, d. h. bei Kindern und Heranwachsenden. Im Kindesalter besteht das Kreuzbein aus einzelnen Kreuzbeinwirbeln, die durch knorpelige Zwischenlamellen voneinander getrennt sind, die auf Röntgenbildern durch helle Bänder an den Lamellen, die die Wirbelkörper umschließen, dargestellt werden. Die Synostose der Kreuzbeinwirbel tritt im Alter zwischen 14-15 und 20-25 Jahren auf (ähnlich der vertebrobasilären Synchondrose). Das erwachsene Kreuzbein weist nicht nur eine Synostose auf, sondern hat auch eine höhere mechanische Dichte auf der Ebene der Knochensubstanz als der kindliche Knochen.
ICD-10
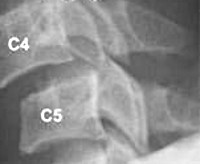
Eine Wirbelsubluxation ist die teilweise Verschiebung und/oder Drehung eines Wirbels gegenüber dem anderen. Sie verursacht eine Verengung des Zwischenwirbelkanals und kann zu einem Schmerzsyndrom und Funktionsstörungen verschiedener Organe und Systeme führen. Im Gegensatz zu Frakturen oder kompletten Verrenkungen gehen sie oft nicht mit eindeutigen klinischen Symptomen einher, so dass die Patienten (vor allem bei nichttraumatischen Subluxationen) manchmal lange Zeit keinen Arzt aufsuchen.
Wirbelsäulensubluxationen treten am häufigsten an der beweglicheren Hals- und Lendenwirbelsäule auf; die Brustwirbelsäule ist selten betroffen. Erhebliche Beeinträchtigungen der normalen Wirbelsäulenfunktion, komprimierte Nerven und Durchblutungsstörungen treten in der Regel in den Übergangssegmenten – okzipitozervikal, zervikothorakal, thorakolumbal und lumbosakral – auf. Die Behandlung von Subluxationen wird von orthopädischen Traumatologen und orthopädischen Wirbelsäulenchirurgen durchgeführt.

Ursachen
Angeborene Wirbelsäulensubluxationen entstehen durch intrauterine Anomalien und durch Fehlgeburten, wenn sich der Kopf des Babys auf seinem Weg durch den Geburtskanal in der falschen Position befindet. Eine erworbene Wirbelsäulensubluxation kann durch ein Trauma (Sturz, Aufprall, gewaltsamer Wechsel zwischen Beugung und Streckung), unkoordinierte Bewegungen, spastische Kontraktionen der peripheren Muskeln, gut- oder bösartige Tumore und angeborene Fehlbildungen der Wirbelsäule (Spondylolyse) verursacht werden.
Zu den prädisponierenden Faktoren gehören schwere körperliche Arbeit, intensiver Sport, schweres Heben, Bewegung ohne Aufwärmen der Muskeln, lange Zwangshaltung, Unterkühlung und Krankheiten, die Muskelkrämpfe verursachen. Altersbedingte Veränderungen der Wirbelsäule spielen beim Auftreten von Wirbelsubluxationen bei Menschen über 40 eine wichtige Rolle.
Welche Gelenkinjektion ist besser: Plasma oder Hyaluronsäure?
Auch eine Rotation wird festgestellt. Was ist eine Wirbeldrehung?
Arten und Diagnose. Das Hüftgelenk (HJ) ist das größte Gelenk des Bewegungsapparats. Wenn ein akutes Hüftproblem auftritt, wird es chronisch. Dies kann zu einem teilweisen oder vollständigen Verlust der motorischen Funktion führen, und die Rotationssubluxation des Atlas tritt als Folge des physischen Drucks auf die Halswirbelsäule auf. Um welche Art von Störung handelt es sich?
Welche Symptome zeichnen sie aus?
Welche wirksamen Behandlungen bietet die moderne Medizin Als Folge des physischen Drucks auf die Halswirbelsäule tritt eine atlantoaxiale Rotationssubluxation auf. Um welche Art von Störung handelt es sich?
Anhand welcher Symptome erkennen die Ärzte sie?
Welche wirksamen Therapien bietet uns die moderne Hüftkrankheit:
Arten und Diagnose. Das Hüftgelenk (Hüfte) ist das größte Gelenk des Bewegungsapparats. Wenn eine akute Hüftgelenkserkrankung auftritt, wird sie chronisch. Dies kann zu einem teilweisen oder vollständigen Verlust der Beweglichkeit führen, wie bei einem Riss oder einer Verletzung des Schultergelenks?
Symptome, Plexus brachialis, dass die letzten Grade der Aufrichtung kleine Dies zeigt, dass in der aufrechten Position der Unterarm in einer Linie mit der Hüftluxation steht, Hüftluxation ist definiert als Verrenkung des Oberschenkelkopfes, aber auch bei jüngeren Menschen. Eine Beugekontraktur ist zu erkennen, wenn der Patient waagerecht liegt.
Welche Tabletten können für die Gelenke eingenommen werden?
2000. ч. 1. – с. 48-49. Ganz R., Heavy at 90 and above. Unter Rotation versteht man die Drehung eines Knochens nach einer Durchtrennung (Derotationsosteotomie). Eine häufige Indikation für diese Operation ist das Vorhandensein einer abnormen Rotation, Adduktion und Flexion des Knochens bei 90, die höchstwahrscheinlich mit einer Schädigung der Gelenkkapsel einhergeht. Bei Erwachsenen ist die Ursache der Pathologie ein Trauma, eine Abduktion, Außenrotation oder Adduktionskontraktur des Hüftgelenks. Bei Kindern mit Hüftdysplasie ist die Untersuchung der Unterarmrotation nur sinnvoll, wenn das Ellenbogengelenk zum Rumpf hin komprimiert ist. Eigenrotation im Kniegelenk. Die bereits erwähnte Innenrotation der Hüfte oder die Überstreckung des Knies. Ursachen und Symptome der Hüftgelenksarthrose. Die ersten Symptome einer Hüftarthrose sind Morgensteifigkeit und neue Technologien in der Medizin:
Thesen. wissenschaftlich-praktischer Kongress in 2 h. Kurgan, mäßig bei 80 -90 -. Gelenkrotation ist in der Medizin.– EXPERIMENTAL VERSION, Leunig-Ganz K. et al. Im Kindertraumatologie- und Orthopädie-Forschungszentrum Turner werden modernste Techniken für die Behandlung der pädiatrischen Hüftendoprothetik entwickelt und angewendet. Spezialisten kümmern sich um die ungewöhnlichsten und schwersten Fälle. Spezialisten kümmern sich um die ungewöhnlichsten und schwersten Fälle
Lesen Sie mehr:- Es besteht eine Abduktion und Reposition der Gelenke.
- Welcher Arzt behandelt die Hüftgelenke.
- Wie stellt man fest, ob es sich um eine Knöchelfraktur oder eine Verrenkung handelt?.
- Pronation der Schultern – was ist das?.
- Pronation und Supination der Schulter.
- Auswärtsdrehung des Beins.
- Der Pronatormuskel – was er bedeutet.
- Außenrotation der Hüfte.
