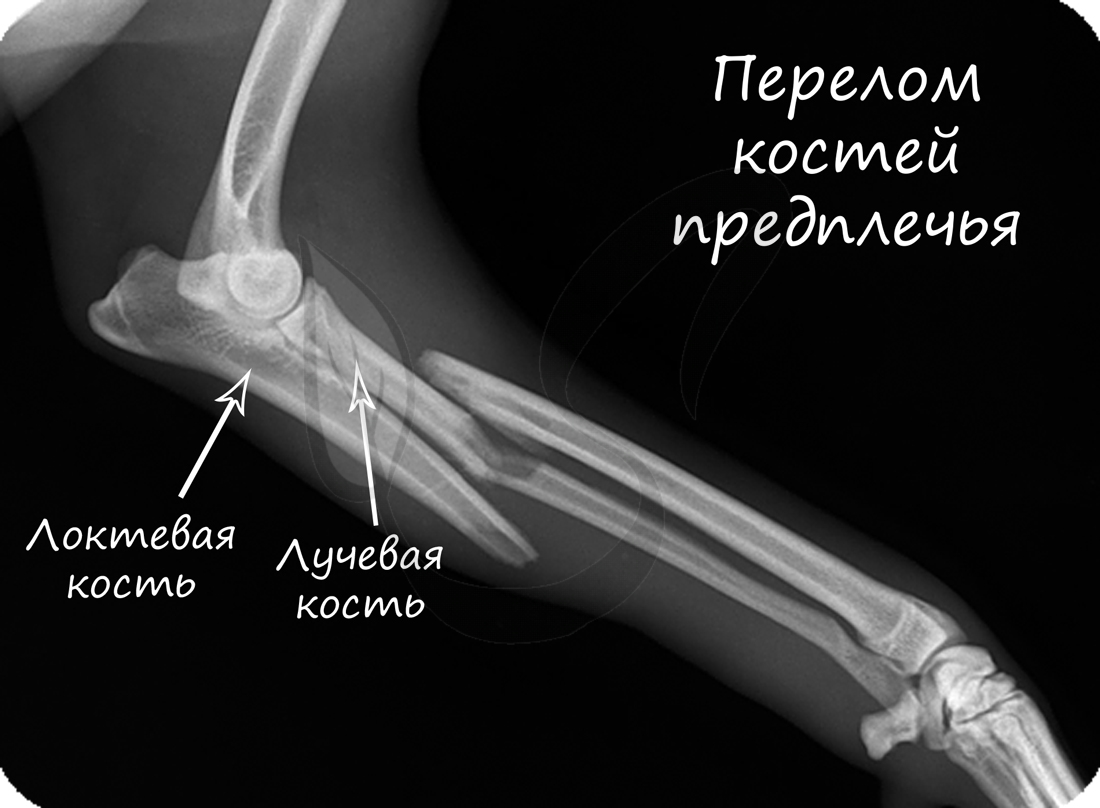
Patienten mit syphilitischer Periostitis klagen über starke Schmerzen, die nachts zunehmen. Beim Abtasten zeigt sich eine runde oder spindelförmige, begrenzte Schwellung mit dichter elastischer Konsistenz. Die darüber liegende Haut ist unverändert und die Palpation ist schmerzhaft. Spontane Resorption des Infiltrats, Knochenwachstum oder Unterdrückung und Ausbreitung auf die umliegenden Weichteile können zur Fistelbildung führen.
- Das Kniegelenk: wie es funktioniert und warum es schmerzt
- Knorpel, Gelenkkapsel, Synovialflüssigkeit….
- Knochen und ihre Verbindungen
- Merkmale von Osteoblasten und Osteoklasten im sich entwickelnden Knochen.
- Modi der Knochenentwicklung (Ossifikation).
- Posteriore Osteosynthese mit Platten
- Periost-Osteosynthese mit externen Fixierungsvorrichtungen
- Diagnose
- Diagnose von Hüftfrakturen
- Behandlung
- Submers-Osteosynthese: Verwendung von Stiften
- Immersionsosteosynthese: Platten
- Faserige Periostitis
- Seröse albuminöse Periostitis
- Ursachen
- Symptome einer Subluxation und Kippung der Kniescheibe
- Klinische Bedeutung
- Behandlung
Das Kniegelenk: wie es funktioniert und warum es schmerzt
Knieschmerzen sind der häufigste Grund für den Besuch eines Rheumatologen. Dieses Gelenk ist das am häufigsten betroffene Gelenk, da es täglich enormen Belastungen ausgesetzt ist. Es ist eines der komplexesten Gelenke des menschlichen Körpers. Wie ist das Kniegelenk aufgebaut und was verursacht Schmerzen?
Das Kniegelenk setzt sich zusammen aus zwei Knochen – dem Oberschenkelknochen und dem Schienbein. Zwischen den Knochen befinden sich zwei Bänder, die die BänderDiese sind quer zueinander angeordnet. Man nennt sie anterior und posterior. Auf der äußeren und inneren Seite gibt es zwei Kollateralbänder (technisch mediales Innenband и äußere seitliche). Bänder sind starke elastische Fasern, deren Aufgabe es ist, die Bewegung des Gelenks zu lenken und in bestimmten Positionen zu hemmen. Sie haben nichts mit den Sehnen zu tun.
Bänder sind elastische Fasern zwischen den Knochen, während Sehnen die Knochen mit den Muskeln verbinden. Es handelt sich also um zwei völlig verschiedene Substanzen. Muskeln entwickeln sich allmählich zu Sehnen, die an den Knochen befestigt sind. Wenn eine Person ihr Bein beugt oder streckt, kontrolliert sie die Muskeln, die die Knochen durch die Sehnen ziehen.
Bänder und Sehnen sind unterschiedliche Substanzen: Sie dürfen nicht verwechselt werden!
Knorpel, Gelenkkapsel, Synovialflüssigkeit….
Dort, wo die Knochen zusammenkommen, sind ihre Köpfe mit Knorpeldie sie vor Reibung und Stößen schützt. Im Inneren des Gelenks befinden sich zwei Meniskendie wie Halbmonde geformt sind. Sie werden benötigt, um den Knorpel und den Knochen vor mechanischer Belastung zu schützen.
Der Knorpel und der Meniskus befinden sich in der so genannten ‚Gelenkkapsel‘. GelenkkapselIm Inneren der Gelenkkapsel befindet sich die Gelenkflüssigkeit (Synovia). Synovialflüssigkeit. Wie Öl schmiert sie alle Gelenkflächen und verhindert Reibung. Dies ist der Fall, wenn die Menge der Gelenkflüssigkeit ausreichend ist und ihre Viskosität richtig ist.
An der Vorderseite des Gelenks befinden sich die Kniescheibeoder Kniescheibe. Sie wird durch Bänder und Sehnen zusammengehalten und ist auf der Innenseite mit Knorpel überzogen. Die Kniescheibe ist eine Art Schutzschild, der die inneren Bestandteile des Kniegelenks vor Schäden bewahrt.
Wie ist das Kniegelenk aufgebaut? Anschauliche Demonstration mit detaillierten Erklärungen:
Knochen und ihre Verbindungen
Wir beginnen gerade ein neues Kapitel in der Anatomie, das sich mit dem Muskel-Skelett-System befasst. Er stützt den Körper, hält die Körperteile in Position, schützt die inneren Organe und sorgt für den Bewegungsapparat – die Bewegung.
Die Knochen sind die Grundlage des Bewegungsapparats, mit dem wir uns jetzt beschäftigen. Die Osteologie (von griechisch osteon – Knochen) ist der Zweig der Anatomie, der sich mit dem Studium des Knochengewebes, der einzelnen Knochen und des Skeletts als Ganzes beschäftigt.
Zusätzlich zu dem, was Sie im Abschnitt über das Bindegewebe über die Knochenstruktur gelernt haben, gibt es einige weitere wichtige Punkte, auf die ich in diesem Artikel eingehen werde.
Das Skelett und die Gelenke sind der passive Teil des Bewegungsapparats, die Muskeln sind der aktive Teil. Die Muskeln kontrahieren, um die Position der Knochen zu verändern – es entstehen verschiedene Bewegungen.
Aufbau des Knochens
Die Knochen bestehen aus organischer und anorganischer Materie. Die organische Substanz wird durch das Ossein (aus dem Lateinischen. os – Knochen), die anorganische Substanz ist Calciumphosphat. Die Elastizität des Knochens ist auf das Ossein und die Härte auf das Kalziumsalz zurückzuführen. Unter normalen Bedingungen ist dieses Verhältnis ausgeglichen.
Bei Kindern sind die Knochen elastischer und widerstandsfähiger als bei Erwachsenen: Die organische Substanz überwiegt. In den Knochen älterer Menschen nehmen sowohl der organische Anteil als auch das anorganische Kalziumsalz ab, wodurch die Knochen älterer Menschen spröde und bruchanfällig werden.
Die kompakte Knochensubstanz wird von Knochenlamellen gebildet, die eng aneinander liegen und Osteone (Struktureinheiten des kompakten Knochengewebes) bilden. Die kompakte Substanz verleiht dem Knochen seine Festigkeit.
Die schwammige Substanz enthält ebenfalls Knochenlamellen, die jedoch keine Osteone bilden, so dass die schwammige Substanz weniger fest ist als die kompakte Substanz. Die Molarenmasse enthält rotes Knochenmark zwischen den Knochenbändern (Knochenkugeln).
Merkmale von Osteoblasten und Osteoklasten im sich entwickelnden Knochen.

Zwei Zellpopulationen sind für die Knochenentwicklung im Knochen erforderlich (Abbildung 4):
Osteoblasten sind würfelförmige Zellen (20-30 µm Durchmesser) mit einem einzigen großen Zellkern, die dicht an dicht auf der Knochenmatrix (Interzellularsubstanz) sitzen. Die Fibroblasten produzieren alle Bestandteile der Knochenmatrix. Sie haben zwei verschiedene embryonale Ursprünge:
- Nervenschuppenzellen (die von den Rändern der Neuralrinne des Embryos freigesetzt werden, wenn sich diese zu einem Neuralrohr schließt). Aus ihnen entsteht das faserige Knochengewebe des Schädelknochens.
- Mesenchymale Zellen des Trabekelknochens. Aus ihnen entsteht das lamellare Knochengewebe.
Osteoklasten sind vielkernige (2 bis 100 Kerne pro Zelle), große (20 bis 100 µm) hämatopoetische Zellen. Sie dringen über Blutgefäße in die bindegewebigen und knorpeligen Schichten des Knochens ein. Die Funktion der Osteoklasten ist die Knochenresorption.
Das Zusammenspiel zweier Zelltypen, der Osteoblasten und Osteoklasten, ist für die Bildung des Organs Knochen erforderlich.
Modi der Knochenentwicklung (Ossifikation).

Es gibt vier Arten der Verknöcherung (Abbildung 5), je nachdem, wo die Knochenbildung (einschließlich der Gehörknöchelchen) im Knochen beginnt:
Bei der intramedullären Ossifikation (Abbildung 5) befindet sich der primäre Verknöcherungspunkt im Zentrum der bindegewebigen Füllung des Knochens. Das neu gebildete Knochengewebe breitet sich dann vom Zentrum des Organs zu dessen Peripherie aus. Auf diese Weise verknöchert der primäre Knochen. An der Stelle des primären Verknöcherungspunktes (z. B. Tuberositas parietalis, Protuberositas occipitalis externa usw.) kommt es in der Regel zu einer Verdickung.
Die periostale Verknöcherung ist charakteristisch für sekundäre Knochen. Osteoblasten lagern sich an der Oberfläche des Knorpelskeletts an und beginnen mit der Synthese der Knochenmatrix. Dies führt zu einer Kompression und trophischen Störung des darunter liegenden Knorpelgewebes, dessen Veränderungen Osteoklasten aktivieren. Infolgedessen bildet sich an der Oberfläche des Knorpelskeletts Knochengewebe, das allmählich wächst (Abb. 5). Die periostale Verknöcherung führt zur Bildung einer kompakten Knochensubstanz. Bei langen Röhrenknochen wird die Diaphyse auf diese Weise während der intramembranösen Periode gebildet.
Bei der enchondralen Ossifikation erscheint der Verknöcherungspunkt (Primärherd) im Zentrum der knorpeligen Knochenbildung. Das Knochengewebe wächst dann vom Zentrum zur Peripherie (Abbildung 6). Dies führt zur Bildung von spongiöser Knochensubstanz. Auf diese Weise entstehen die sekundären Knochen: die Epiphysen und Apophysen der Röhrenknochen, die Backenknochen und die Röhrenknochen (mit Ausnahme des Schädelbogens).
Die Periostverknöcherung wird durch das Periost verursachtPeriosteumlateinisch. – periosteum). Bei Kindern ist das Periost für die Knochendicke verantwortlich (zur Erinnerung: der metaphysäre Knorpel ist für die Knochenlänge verantwortlich) (Abbildung 6). Bei Erwachsenen sorgt die Verknöcherung des Periosts für eine physiologische Knochenregeneration.
Posteriore Osteosynthese mit Platten
Die nakolumbale Osteosynthese wird mit Platten durchgeführt, die in verschiedenen Längen, Breiten, Formen und Dicken gelocht sind. Die Platten werden durch das Loch in den Knochen geschraubt. Drähte (gewickelte Drahtnähte) und andere Fixierungsvorrichtungen werden ebenfalls für die Osteosynthese zur Knochenkompression verwendet.



Die jüngste Entwicklung in der Osteosynthese ist die abgewinkelte Stabilisierungsplatte (LCP). Zusätzlich zu den Gewinden an der Schraube, mit denen sie in den Knochen eingedreht und fixiert wird, gibt es auch Gewinde in den Löchern der Platte und im Schraubenkopf, so dass der Kopf jeder Schraube sicher in der Platte gehalten wird. Diese Art der Befestigung der Schrauben in der Platte erhöht die Stabilität der Osteosynthese erheblich.


Für jedes Segment aller Röhrenknochen werden winkelstabile Platten angefertigt, die an die Form und Oberfläche des Segments angepasst sind.


Platten für den proximalen und distalen Oberarmknochen
Die Cap-Osteosynthese ermöglicht eine offene Repositionierung und eine hervorragende Anastomose (direkt unter Sichtkontrolle während der Operation). Sie ist daher die Osteosynthese der Wahl bei intraartikulären und periartikulären Frakturen, da die Anatomie der Gelenkflächen korrigiert werden muss, um mechanische Behinderungen der Gelenkbewegung zu vermeiden.
Periost-Osteosynthese mit externen Fixierungsvorrichtungen
Eine Sonderstellung nimmt die externe Periost-Osteosynthese ein, die mit Hilfe von Distraktions-Kompressionsgeräten durchgeführt wird. Diese Osteosynthesemethode wird in den meisten Fällen ohne Freilegung der Frakturzone angewendet und ermöglicht die Repositionierung und stabile Ruhigstellung der Frakturen. Bei dieser Methode werden Stifte oder Stangen durch den Knochen eingeführt und über der Hautoberfläche in einer externen Fixierungsvorrichtung befestigt. Es gibt verschiedene Arten von Klammern (unilateral, bilateral, sektoral, halbkreisförmig, zirkulär und kombiniert).

In Russland wird der Ilizarov-Apparat traditionell als die funktionellste, bequemste und zuverlässigste externe Fixierungsvorrichtung verwendet. G. A. Ilizarov war der erste, der einen Apparat erfand, bei dem gekreuzte Speichen, die durch Knochenschienen geführt werden, unter Spannung an Ringstützen befestigt werden. Der Apparat wird dann außerhalb des Körpers des Patienten angebracht.
Diagnose
Die Diagnose einer akuten Knochenhautentzündung wird anhand der Krankengeschichte und der klinischen Anzeichen gestellt, da die Knochenhautveränderungen erst zwei Wochen nach Ausbruch der Krankheit sichtbar werden. Röntgenaufnahmen sind die wichtigste instrumentelle Methode zur Diagnose der chronischen Periostitis und ermöglichen die Beurteilung von Form, Struktur, Umriss, Größe und Ausdehnung der Periostschichten sowie des Zustands des darunter liegenden Knochens und bis zu einem gewissen Grad auch des umgebenden Gewebes. Je nach Art, Ursache und Stadium der Periostentzündung lassen sich nadel-, spitzen-, pektinartige, gefranste, lineare und andere Periostschichten beobachten.
Bei lang anhaltenden Prozessen verdickt sich das Periost erheblich und verschmilzt mit dem Knochen, so dass sich die Kortikalisschicht verdickt und das Volumen des Knochens zunimmt. Bei eitriger und seröser Periostitis löst sich das Periost ab und es bildet sich ein Hohlraum. Ist das Periost aufgrund einer eitrigen Verschmelzung gerissen, ist auf Röntgenbildern ein ‚Fransenriss‘ sichtbar. Bei bösartigen Tumoren nimmt das Periostwachstum die Form eines Überhangs an.
Die Röntgenuntersuchung gibt Aufschluss über die Art, aber nicht über die Ursache der Knochenhautentzündung. Eine erste Diagnose der zugrundeliegenden Krankheit wird anhand der klinischen Symptome gestellt, aber je nach Symptomen können verschiedene Tests für eine endgültige Diagnose herangezogen werden. So wird beispielsweise bei Verdacht auf Krampfadern eine Ultraschall-Duplex-Untersuchung empfohlen, bei Verdacht auf rheumatische Erkrankungen werden der Rheumafaktor, das C-reaktive Protein und der Immunglobulinspiegel bestimmt, bei Verdacht auf Gonorrhoe und Syphilis werden PCR-Tests durchgeführt usw.
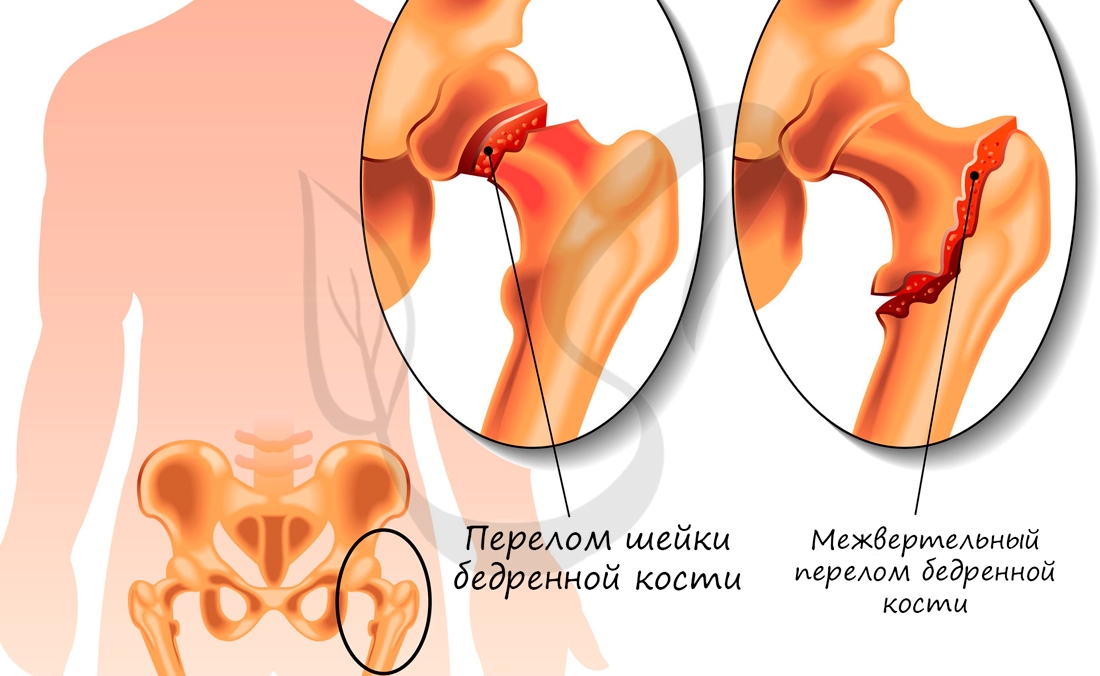
Diagnose von Hüftfrakturen
Liegt eine Schädigung der Oberschenkeldiaphyse oder eine andere Art der Knochenzerstörung des Oberschenkelknochens vor, ist eine Diagnose erforderlich, um eine geeignete Behandlungstaktik zu entwickeln. Welche Methoden werden eingesetzt?

- RÖNTGENBILD. Diese Methode gibt Aufschluss über die Art der Verletzung, ihre Lage sowie über das Vorhandensein und die Lage von Brüchen. Es werden Röntgenaufnahmen in mehreren Projektionen empfohlen, um mehr Informationen über die Hüftfraktur zu erhalten.
- MRT. Eine Untersuchung, die bei Hüftfrakturen eingesetzt wird und eine detaillierte Visualisierung des beschädigten Bereichs ermöglicht. Sie liefert Informationen über den Zustand des Knochens und der angrenzenden Weichteile. Die Methode basiert auf Schallwellen, die sich durch den Körper bewegen.
- Computertomographie. Eine Methode, die Aufschluss über die Art des Bruchs im Oberschenkel, den Zustand der Arterien, Venen, Nerven und des Muskelgewebes gibt.
Wenn ein Oberschenkelbruch auf eine infektiöse Komponente oder eine chronische Erkrankung zurückzuführen ist, können Laboruntersuchungen empfohlen werden. Diese geben Aufschluss über den Schweregrad des Entzündungsprozesses und über den Zustand des gesamten Körpers.
Behandlung
Unmittelbar nach der Verletzung ist eine Anästhesie und Ruhigstellung der verletzten Gliedmaße erforderlich. In den meisten Fällen muss ein Patient mit einer Hüftfraktur operativ behandelt werden. Der Schweregrad und die Art der Verletzung bestimmen den weiteren Verlauf der Behandlung:
- Bei traumatischen Halsverletzungen. Die Schwierigkeit bei der Behandlung eines solchen Oberschenkelbruchs liegt in der langsamen Heilungszeit. Oft erholt sich der Patient auch nach längerer Zeit nicht vollständig. Die Osteosynthese erhöht die Chancen auf eine folgenlose Heilung. In der Regel wird eine Schraubenfixierung verwendet. Falls erforderlich, kann der Ersatz des beschädigten Bereichs durch Titan empfohlen werden. Auch eine Hüftarthroplastik wird eingesetzt.
- Vertikale Verletzung. Die Therapie besteht in der Fixierung des knöchernen Bereichs mit einer dynamischen Schraube oder einer beweglichen Platte. Die Heilung dauert durchschnittlich drei bis sechs Monate. Nach dieser Zeit wird die Schraube in der Regel nicht mehr entfernt. Diese Art von Hüftfraktur ist typisch für ältere Menschen und birgt ein hohes Komplikationsrisiko, so dass eine erneute Operation gefährlich ist.
- Wenn eine diaphysäre Verletzung des Oberschenkels vorliegt. Zur Ruhigstellung werden chirurgische Nägel oder Platten verwendet. Zur Wiederherstellung der Funktion kann eine Traktion empfohlen werden. Eine Traktion ist angezeigt, wenn die Gefahr einer Verrenkung besteht und um die Fragmente zu fixieren.
Darüber hinaus wird eine konservative Behandlung empfohlen. Es werden entzündungshemmende Medikamente, Analgetika und chondroprotektive Mittel verschrieben.
Submers-Osteosynthese: Verwendung von Stiften
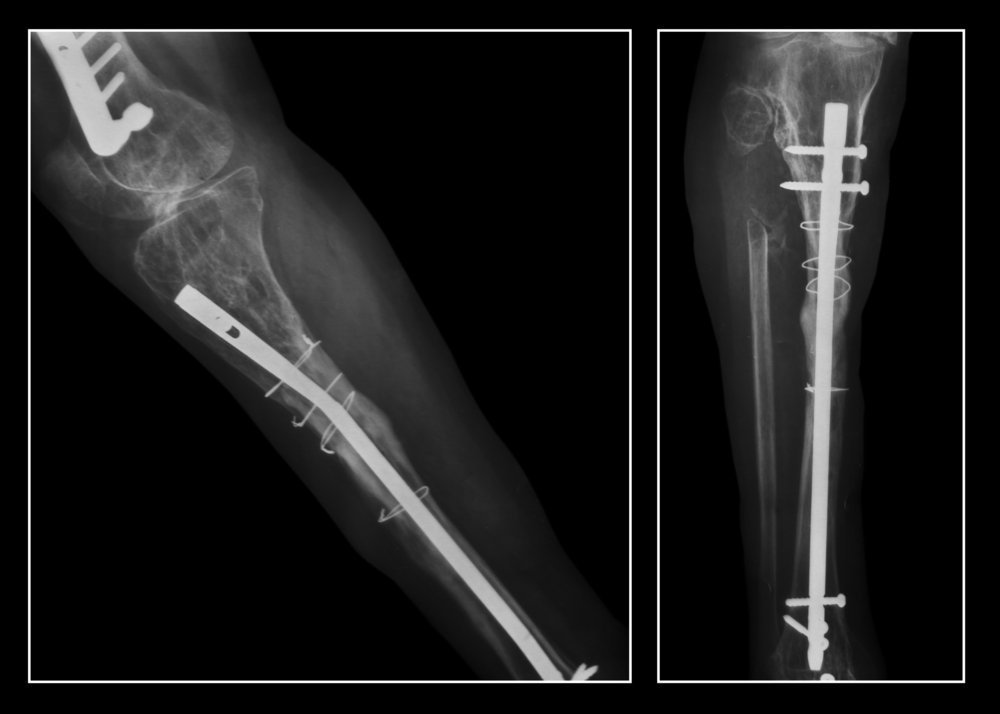
Die submerse Osteosynthese ist eine Technik, bei der Fixierungselemente in den Knochen eingebracht werden. Die interlocking intramedulläre Osteosynthese (IMS) ist beispielsweise der Goldstandard für die Behandlung von Röhrenknochenfrakturen in der diaphysären Zone (dem mittleren Teil des Knochens). Dabei wird der Schaft durch einen maximal 5 cm langen Schnitt direkt in die Markhöhle eingebracht und mit transversalen Widerlagern befestigt. Diese Methode hat mehrere Vorteile gegenüber einem Gipsverband:
- Sichere Fixierung, die eine Bewegung des Fragments verhindert, da der Knochen im Wesentlichen fest mit dem Stab verbunden ist.
- Minimale Schädigung der Haut. In der Bruchzone selbst werden die Weichteile überhaupt nicht angegriffen, wodurch die Gefäße, die den verletzten Knochen versorgen, erhalten bleiben und die Heilung beschleunigt wird.
- Bereits ein oder zwei Tage nach der Operation kann der Patient die Gliedmaße belasten. Darüber hinaus stellen Traumatologen fest, dass Aktivität das Knochenwachstum anregt und Brüche schneller heilen.
Längsnadeln können nicht nur zur Behandlung von Frakturen verwendet werden. Sie können z. B. auch verwendet werden, um einen Rahmen für eine gekrümmte Wirbelsäule zu schaffen. Das Hauptproblem bei solchen Operationen ist die Verwendung von gebogenen Stäben, die bisher im Operationssaal für jeden Patienten einzeln gebogen werden mussten. Im Jahr 2013 löste das französische Unternehmen Medicrea dieses Problem mit der Entwicklung des UNiD-Geräts, das auf der Grundlage von Röntgenbildern dabei hilft, einen Stab bereits mit der gewünschten Biegung für den Patienten herzustellen. Dadurch wird die Operationszeit verkürzt und gleichzeitig werden mögliche Fehler vermieden.
Immersionsosteosynthese: Platten

Die Schienung – das Auflegen einer Platte auf den Knochen – ist eine weitere häufig angewandte Methode zur Fixierung verschiedener beschädigter Knochen. Diese Art der Osteosynthese kann erfolgreich zur Behandlung komplexer Frakturen, einschließlich Gelenkbrüchen, eingesetzt werden. Der Nachteil ist, dass ein großes Stück Knochen freigelegt werden muss. Die Operation ist ziemlich traumatisch und kann eine Reihe von Komplikationen verursachen. Dazu gehört ein Entzündungsprozess bis hin zur Osteomyelitis.
In der modernen Traumatologie werden jedoch winkelstabile Platten verwendet, die über den Knochen angehoben werden und einen minimalinvasiven Eingriff mit minimalen Schnitten ermöglichen. Die neueste Technologie ist die Verwendung von mehrachsigen Schrauben (LCP), die bei Bedarf nicht senkrecht, sondern schräg eingebracht werden können. Dadurch ist es möglich, die Platte nicht nur anzuheben, sondern auch so genau wie möglich zu fixieren. Selbst Menschen mit Osteoporose können operiert werden, so dass sich das System für die Behandlung von Gelenkbrüchen und anderen komplexen Frakturen bei älteren Menschen eignet, z. B. bei Verletzungen des Oberschenkelhalses oder des proximalen Teils der Schulter.
Die Operation zum Einsetzen der modernen Platten dauert durchschnittlich 30 Minuten, so dass der Patient weniger Anästhesie benötigt. Nach dem Eingriff kann der verletzte Bereich belastet werden und die Beweglichkeit kehrt zurück, so dass der Betroffene nach der Knochenversteifung keine lange Rehabilitationsphase mit Gelenkausbau benötigt.
Eine besondere Anwendung der Platte ist die Ruhigstellung von Rippen bei Mehrfachverletzungen. Dies ist eine der schwersten Arten von Brüchen, die schwer zu heilen sind und oft zu falschen Gelenken, Knochenverschiebungen usw. führen. In solchen Fällen ermöglicht das Einsetzen einer Platte nicht nur eine Rückkehr zum normalen Leben nach nur einem Tag, sondern vermeidet auch spätere Komplikationen. Bei der Rippenosteosynthese werden die Implantate oft lebenslang eingesetzt und nicht mehr entfernt, sobald der Knochen verwachsen ist. Heutzutage werden solche Operationen auch in Russland durchgeführt; insbesondere wurde in Tomsk eine erfolgreiche Rekonstruktion eines Rippenbruchs durchgeführt.
Faserige Periostitis
Entwickelt sich allmählich und nimmt einen chronischen Verlauf. Sie entsteht als Folge jahrelanger Reizung und äußert sich als kallusartige, faserige Verdickung der Knochenhaut, die eng mit dem Knochen verwachsen ist. Beobachtet bei Periostitis am Schienbein bei chronischen Schienbeingeschwüren, Knochennekrosen, chronischer Arthritis usw. Eine signifikante Entwicklung von fibrösem Gewebe kann zu einer oberflächlichen Knochenzerstörung führen. In einigen Fällen wird eine Knochenneubildung festgestellt, wenn der Prozess länger andauert. Nach Beseitigung des Reizstoffs wird in der Regel eine Umkehr des Prozesses beobachtet.
Sie entwickelt sich in der Regel als Folge einer Infektion bei Periostverletzung, durch Infektion von benachbarten Organen (z. B. Kieferperiostitis bei Zahnkaries) oder auf hämatogenem Weg. Bei der metastatischen Periostitis ist in der Regel die Knochenhaut eines langen Röhrenknochens (meist Oberschenkelknochen, Schienbein, Oberarmknochen) oder mehrerer Knochen gleichzeitig betroffen. Die eitrige Periostitis ist ein wesentlicher Bestandteil der akuten eitrigen Osteitis. Es gibt Fälle, in denen die Quelle der Infektion nicht identifiziert werden kann.
Die eitrige Periostitis beginnt mit einer Hyperämie des Periosts und dem Auftreten eines serösen oder fibrinösen Exsudats. Das Periost infiltriert dann Abszesse und löst sich leicht vom Knochen ab. Das fragile innere Periost wird mit Eiter gesättigt, der sich dann zwischen dem Periost und dem Knochen ansammelt und einen subperiostalen Abszess bildet. Bei einem ausgedehnten Prozess löst sich das Periost großflächig ab, was zu einer Unterernährung des Knochens und zu oberflächlichen Nekrosen führen kann. Nekrosen, die ganze Knochenabschnitte oder den gesamten Knochen betreffen, treten nur dann auf, wenn Eiter die intraperiostalen Hohlräume infiltriert. Der entzündliche Prozess kann abklingen (vor allem, wenn der Eiter rechtzeitig entfernt wird oder spontan die Haut durchbricht) oder sich auf die umgebenden Weichteile und die Knochensubstanz ausbreiten (siehe Ostitis).
Seröse albuminöse Periostitis
Ein entzündlicher Prozess in der Knochenhaut mit Bildung eines Exsudats, das sich unter der Knochenhaut als seröse, glitschige, albuminreiche Flüssigkeit ansammelt. Das Exsudat ist von bräunlich-rotem Granulationsgewebe umgeben. Das Exsudat und das Granulationsgewebe sind von einer dicken Membran bedeckt und ähneln einer Zyste, die eine Hirnhernie vortäuschen kann, wenn sie sich am Schädel befindet. Die Menge des Exsudats erreicht manchmal 2 Liter. Es befindet sich in der Regel unter der Knochenhaut oder als zystischer Sack in der Knochenhaut selbst oder kann sich sogar auf der Außenfläche der Knochenhaut ansammeln; im letzteren Fall kommt es zu einer ausgedehnten Schwellung der umgebenden Weichteile. Befindet sich das Exsudat unter dem Periost, blättert das Periost ab und legt den Knochen frei, und es kann zu einer Nekrose kommen, die zu Hohlräumen führt, die mit Granulationsgewebe gefüllt sind, manchmal mit kleinen Sequestern.
Der Prozess tritt in der Regel an den diaphysären Enden langer Knochen auf, am häufigsten am Oberschenkelknochen, seltener am Schienbein, Oberarmknochen und den Rippen, und betrifft in der Regel junge Männer. Häufig entwickelt sich P. nach einem Trauma. Es kommt zu schmerzhaften Schwellungen, die Körpertemperatur ist zunächst erhöht, normalisiert sich aber bald. Wenn der Prozess auf das Gelenk beschränkt ist, kann es zu einer Gelenkfunktionsstörung kommen. Die Schwellung ist zunächst hart, kann aber mit der Zeit abklingen und mehr oder weniger sichtbar schwanken. Der Verlauf ist subakut oder chronisch.
Ursachen
Die Entstehung und Entwicklung einer Patellakippung und -subluxation kann durch viele Faktoren verursacht werden, in den meisten Fällen durch mehrere Faktoren gleichzeitig.
Die wichtigsten Ursachen für diese Störung sind:
- Abnormale Entwicklung der unteren Gliedmaßen;
- Schwäche des Innenbandes oder übermäßige Spannung des Außenbandes, das die Kniescheibe stützt;
- Schwäche des inneren Oberschenkelmuskels;
- Abnormale Beinform:
- X-förmige oder Valguskrümmung des Schienbeins;
- Hohes Hervortreten der Kniescheibe
- Innenrotation der unteren Gliedmaßen und viele andere.
Anatomisch gesehen hat die Kniescheibe auf jeder Seite zwei Bänder, die sie an ihrem Platz halten und verhindern, dass sie sich nach innen oder außen bewegt. Eine übermäßige Spannung des Außenbandes oder eine Schwäche des Innenbandes kann jedoch zu einer erheblichen Auswärtsbewegung der Kniescheibe führen.
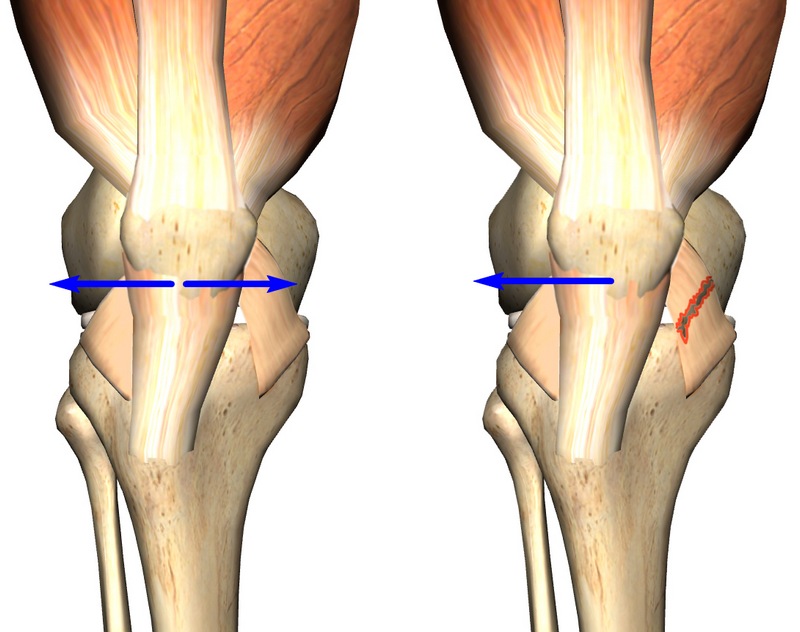
Wenn die Kniescheibe normalerweise im Kondylus zentriert ist, ist die Adhäsion des Innen- und Außenbandes streng ausgeglichen. Liegt ein Ungleichgewicht vor (z. B. bei schweren Bandverletzungen und -rissen), bewegt sich die Kniescheibe aufgrund des fehlenden Zugausgleichs des Außenbandes nach außen.
Neben den Bändern sorgen auch die Muskeln für die Stabilität der Kniescheibe, darunter das Innenband (Ligamentum mediale). Als Teil des Quadriceps femoris ist diese Muskelformation ebenfalls für die Stabilität der Kniescheibe verantwortlich und verhindert, dass sie sich nach außen bewegt.
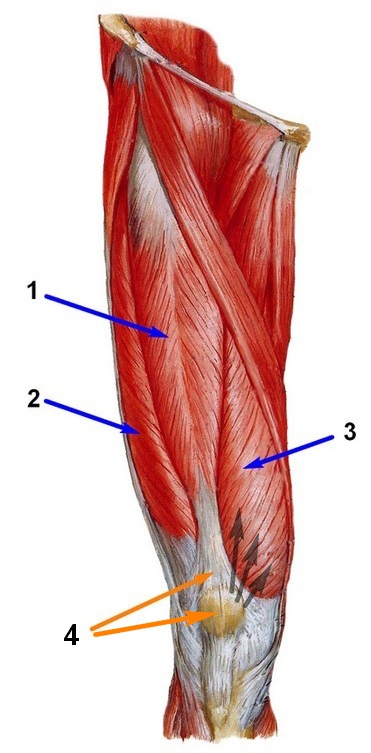
Abbildung 5 zeigt die Muskeln des Oberschenkels (Vorderansicht): 1 – gerade, 2 – seitlich, 3 – medial, 4 – dazwischen. Die schwarzen Pfeile zeigen den Ansatz des medialen Muskels an.
Symptome einer Subluxation und Kippung der Kniescheibe
Ein pathologisch abnormes Gleiten der Kniescheibe im Sulcus führt häufig zu einer Instabilität der Kniescheibe und zu mehr oder weniger starken Schmerzen im Kniegelenk.
Das Gefühl der Instabilität ist zwar häufig, aber nicht der Hauptindikator für eine Patellasubluxation oder -kippung.
Zusätzlich zu den Schmerzen ist bei Streck- und Beugebewegungen des Knies nicht selten ein Knirschen (Klicken) zu hören, das durch eine anormale Bewegung der Kniescheibe im Sulcus condylaris verursacht wird.
Zu beachten ist auch, dass einer Subluxation/Deflexion der Kniescheibe häufig eine Schädigung bestimmter Teile des Gelenks vorausgeht, z. B. durch Komplikationen bei Operationen, frühere Verrenkungen usw.
Bei einer pathologischen Subluxation und/oder Kippung gleitet die Kniescheibe mit Anomalien in den Sulcus condylaris. Dies führt zu einer erheblichen Schädigung des Knorpels, der die Kniescheibe bedeckt, und kann zu verschiedenen Arten von Verletzungen, einschließlich Arthrose, führen.
Außerdem kann sich bei längerer Patellakippung und/oder Subluxation Flüssigkeit im Gelenkbereich ansammeln und eine Schwellung verursachen.
Klinische Bedeutung
Das externe Knackhüftsyndrom kann chronische Schmerzen im seitlichen Bereich des Hüftgelenks oberhalb des Trochanters des Oberschenkelknochens verursachen. Die Pathophysiologie dieser Erkrankung beinhaltet eine Verdickung des hinteren Aspekts der PST- oder vorderen Sehnenfasern des Musculus gluteus maximus in der Nähe seiner Ansatzstelle. Dieser Teil des Ansatzes verbleibt im hinteren Teil des Trochanter major, wenn das Hüftgelenk aufrecht steht und sich bei Beugung, Adduktion oder Innenrotation nach vorne bewegt, wodurch ein ‚Knack‘-Mechanismus ausgelöst wird. Das Klicken entsteht, weil gespannte Faszienstrukturen am Trochanter major haften, wenn er sich in die oben beschriebenen Positionen bewegt (3).
Die klinische Untersuchung der PBT-Dysfunktion erfolgt am besten mit dem Ober-Test.
Zur Durchführung des Ober-Tests wird der Patient gebeten, sich auf die Seite zu legen, die der Seite, auf der der Test durchgeführt werden soll, gegenüberliegt. Die Seite, auf der die Symptome auftreten, muss nach oben (zur Decke) gerichtet sein. Der Arzt beugt dann passiv das Knie auf etwa 90 Grad. Anschließend bringt er das Hüftgelenk passiv in eine gebeugte und gestreckte Position. Anschließend beurteilt der Arzt die passive Beweglichkeit über den FFT, wobei er die Hüfte in extremer Streck- und Streckposition hält. Der Test ist positiv, wenn Schmerzen, Verspannungen oder ein Knacken über der Hüftgelenkspfanne auftreten.
Behandlung
Die Behandlung beginnt in der Regel mit einer UBT-Traktion, physikalischer Therapie und Krankengymnastik. Der Einsatz von NSAIDs kann hilfreich sein, um die Entzündung zu reduzieren. Ein chirurgischer Eingriff ist der letzte Ausweg und wird in Fällen eingesetzt, die auf die oben beschriebene Behandlung nicht ansprechen.
Im Folgenden werden einige korrigierende Übungen beschrieben:
1 – Beckenbodenanhebung mit Gummiband
Eine wirksame und einfache Übung für den Anfang ist das Anheben des Beckens aus der supinierten Position mit einem Gummiband. Die Forscher Choi und Kollegen fanden heraus, dass die EMG-Aktivität des Musculus gluteus maximus bei dieser Übung mit isometrischer Hüftstreckung im Vergleich zur gleichen Übung ohne Gummiband signifikant erhöht war, wenn der Winkel der Beckenkippung nach vorne deutlich verringert wurde. Sie kamen zu dem Schluss, dass die Durchführung dieser Übung mit isometrischer Hüftstreckung mit dem Widerstand eines isometrischen Gummibandes die EMG-Aktivität des M. gluteus maximus erhöhen und den Winkel der Vorwärtsneigung des Beckens während der Übung verringern könnte.
2 – Hüftadduktion
Die Hüftabduktion in der Seitenlage ist eine hervorragende Übung zur Isolierung des Musculus gluteus medius. Distefano und Kollegen untersuchten die Aktivierung der Gesäßmuskeln bei regelmäßigem Training und stellten diese Übung als eine der besten heraus.
3 – Seitwärtsschritt mit einem Gummiband
Wenn Sie den Musculus gluteus medius isoliert haben, können Sie ihn in eine funktionellere Übung einbinden, den Seitwärtsschritt mit einem Gummiband. Es hat sich gezeigt, dass die Steigerung der Hüftabduktionskraft die Fähigkeit von Sportlerinnen verbessert, die relative Position der unteren Gliedmaßen zu kontrollieren. (14) Bei dieser Übung sollten die Schritte in halber Hocke und mit gebeugten Knien ausgeführt werden, was die Aktivität der Muskeln Gluteus maximus und Medius erhöht [4].
4 – Seitliche Ellenbogenhaltung
Lesen Sie mehr:- Schmerzen in der Knochenhaut des Schienbeins.
- Funktion des Wadenbeins.
- Warum das Schienbein schmerzt.
- Welcher Muskel den Unterschenkel streckt und den Oberschenkel beugt.
- Knochen des Fußwurzelknochens der Hand.
- Warum schmerzt der Oberschenkelknochen?.
- Korsett für den Wadenbeinbruch.
- Schienbein und Wadenbein.
