Wasser regt die Ausscheidung von Salzen und Giftstoffen an und regeneriert das Gewebe nach intensiver Belastung. Dehydrierung macht sich durch spastische Schmerzen nach dem Sport bemerkbar. Sie sollten Ihre Wasserzufuhr auf drei Liter pro Tag erhöhen. Ein paar Schlucke können Sie auch während des Trainings zu sich nehmen.
- Muskelfaserriss
- Klinische Anzeichen
- Ursachen
- Fibrillation und Muskelfaszikulationen
- Diagnose und Untersuchung
- Kostenlose Beratung und Diagnose durch den Arzt
- Erkrankungen des Muskelgewebes
- Läsionen der Nervenfasern
- Behandlung von Schmerzen
- Prophylaxe
- Vorbeugende Maßnahmen
- Diagnostische Verfahren
- Welche Behandlung ist möglich?
- Die häufigsten Ursachen
- Blutstauung in den Venen
- Mikronährstoffmängel
- Warum Krämpfe bei älteren Frauen und Männern?
- Chirurgischer Eingriff
- Rehabilitationsphase
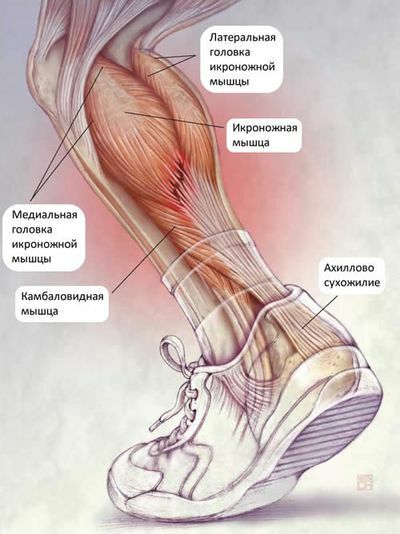
Muskelfaserriss
Ein Muskelriss ist eine Verletzung, die entsteht, wenn sich ein Muskel in der Nähe des Muskelbauchs oder an der Stelle, an der der Muskel auf die Sehne trifft, plötzlich zusammenzieht (Sturz) oder zu stark beansprucht wird (Heben von Gewichten).
Der Oberschenkelmuskel ist in der Regel am anfälligsten für eine Ruptur. Der Riss des Musculus rectus abdominis ist keine Seltenheit. Er wird durch einen Sturz nach hinten verursacht. Ein unvorsichtiger Sprung beim Anlaufen kann einen Wadenmuskelriss verursachen. Es gibt auch Situationen, in denen ein Riss des Muskelgewebes zu einem Knochenbruch mit erheblicher Verschiebung von Knochenfragmenten führt.
In der multidisziplinären CELT-Klinik können Sie sich wegen eines Wadenmuskelrisses behandeln lassen. Wir haben erfahrene Spezialisten, die Ihnen helfen, sich schnell von Ihrer Verletzung zu erholen.
Klinische Anzeichen
Leistungssportler wie Turner, Ringer, Volleyballer, Gewichtheber, Ruderer usw. erleiden am ehesten einen Muskelriss im Unterschenkel und in anderen Körperregionen. Die Symptome eines Muskelrisses sind vor allem starke Schmerzen, die sich auf den verletzten Muskel beschränken.
- Unterbrechung des Muskels;
- Ein Defekt im Muskel, der durch Untersuchung und Abtasten festgestellt werden kann;
- Ausbuchtung des Muskels auf der dem Riss gegenüberliegenden Seite in Form einer Rolle (bei einem vollständigen Riss);
- Hämatom und Schwellung an der Verletzungsstelle.
Ursachen
- Onkologie des Gehirns und des Rückenmarks;
- Neuroinfektionen;
- Periphere Nervenschäden;
- Vergiftungen;
- Motorische Neuronenkrankheit.
In den meisten Fällen sind die Muskelfaszikulationen jedoch gutartig und nicht lebensbedrohlich. Ein Muskelfaszikel ist eine unkontrollierte, sichtbare, kurze Kontraktion eines Muskels. Sie sind in der Regel die Folge von starker körperlicher Anstrengung, Müdigkeit oder Stress. Faszikulationen können an verschiedenen Stellen des Körpers auftreten, z. B. an den Augenlidern, Wangen, Lippen und der Zunge.
Fibrillation und Muskelfaszikulationen
Ein Fibrillieren ist eine spontane Kontraktion einer bestimmten Muskelfaser, die nicht zur Kontraktion des gesamten Muskels führt. Fibrillationen sind (im Gegensatz zu Faszikulationen) nicht durch die Haut sichtbar. Im Yusupov-Krankenhaus verwenden die Neurologen sehr empfindliche Geräte, um eine Differenzialdiagnose zwischen Fibrillationen und Faszikulationen zu stellen.
In der Elektromyographie wird das Flimmern als asynchrone, unregelmäßige, kurze (1-5 ms) Entladungen mit niedriger Spannung (20-300 µV) im Muskel nachgewiesen (normalerweise bis zu 30 Entladungen pro 1 s).
- Traumatisierung des Körpers oder des Axons des Motoneurons;
- Primäre Muskelerkrankungen (Myopathien).
- Muskelfaszikulationen sind in der Elektromyographie als längere Entladungen (8 bis 20 ms) und höhere Spannungen (2-6 mV) erkennbar. Faszikulationen treten in unregelmäßigen Abständen auf (Frequenz 1-50/min).
Bei einem gesunden Menschen treten Faszikulationen während der Muskelentspannung auf: während, vor oder nach dem Schlaf, in Ruhe. Diese Zuckungen verschwinden bei aktiver Bewegung, sind aber im Ruhezustand wieder erholsam. Im Gegensatz zu Fibrillationen gehen sie nicht mit Muskelschwäche, Sensibilitätsverlust oder Atrophie des Muskelgewebes einher.
- Motoneuronerkrankungen (ALS – Amyotrophe Lateralsklerose, progressive spinale Amyotrophie und andere);
- Gutartige Faszien-Syndrome;
- Schmerzhaftes Muskelfasziitis-Syndrom;
- Traumatische Wurzel- und periphere Nervenverletzungen oder -kompressionen;
- Gesichtsmyokymie (Hirntumor, Multiple Sklerose);
- Isaacs-Syndrom (Isaacs-Syndrom);
- Einige Formen des Hemispasmus im Gesicht;
- Postparalytische Kontrakturen der Gesichtsmuskeln;
- Iatrogene Faszikulationen.
Diagnose und Untersuchung
Schmerzen, die nach dem Sport nicht von selbst verschwinden, erfordern einen Arztbesuch. Nach der Diagnose wird Ihnen der Facharzt sagen, wie Sie die Wadenschmerzen behandeln können. Die folgenden Untersuchungen werden durchgeführt:
- Laboruntersuchungen von Blut und Urin:
- Ultraschalluntersuchung der Gefäße der unteren Extremitäten;
- MRT der Beine sowie der Wirbelsäule;
- Elektroneuromyographie, eine instrumentelle Diagnose zur Beurteilung der Muskelkontraktilität;
- Gelenkpunktion.

Der Erfolg der Behandlung hängt zu 90 % von der Erfahrung und Qualifikation des Arztes ab.
Kostenlose Beratung und Diagnose durch den Arzt
Während der Konsultation führen wir eine gründliche Diagnose der gesamten Wirbelsäule und jedes ihrer Segmente durch. Wir stellen genau fest, welche Segmente und Nervenwurzeln betroffen sind und die Schmerzsymptome verursachen. Als Ergebnis der Konsultation sprechen wir detaillierte Behandlungsempfehlungen aus und verordnen bei Bedarf zusätzliche Diagnostik.
Wir führen eine Funktionsdiagnostik der Wirbelsäule durch
Wir führen Manipulationen durch, um die Schmerzen deutlich zu lindern.
Wir stellen ein individuelles Behandlungsprogramm zusammen
Erkrankungen des Muskelgewebes
Auch Erkrankungen des Muskelgewebes unterschiedlicher Ätiologie können Wadenschmerzen verursachen:
- Entzündliche Prozesse der Wadenmuskulatur (Myositis) – gekennzeichnet durch einen ziehenden, schmerzenden Schmerz, der nicht aufhört oder in Schüben auftritt und sich bei Bewegung verstärkt;
- Parasitäre Erkrankungen (insbesondere Trichomoniasis) – gekennzeichnet durch Muskelschmerzen, begleitet von Gesichtsschwellungen, Fieber, Übelkeit, Erbrechen und Durchfall.
Läsionen der Nervenfasern
Eines der Symptome von Nervenentzündungen und Polyneuritis ist ein starker ziehender Schmerz, der anfallsweise auftritt und sich entlang des betroffenen Nervs auszubreiten beginnt. Er kann durch eine Kompression der Nervenwurzeln verursacht werden. Häufig sind seine Begleiterscheinungen:
- Trophische Anomalien im innervierten Gebiet (d. h. in den von den Nerven versorgten Organen und Geweben);
- Taubheitsgefühl, Kribbeln oder Prickeln;
- motorische Störungen im innervierten Bereich;
- Verlust der Empfindung.
Behandlung von Schmerzen
Für die Behandlung und Diagnose von Wadenschmerzen stehen in unserem Zentrum modernste Diagnosegeräte zur Verfügung. Qualifizierte Fachärzte wenden individuelle Behandlungsschemata für die Patienten an, wobei sie sowohl Standard- als auch modernste Techniken anwenden, die zu hervorragenden Ergebnissen führen und Nebenwirkungen und Rückfälle vermeiden.
Die Arten der Behandlung von Wadenschmerzen hängen von der diagnostizierten Ursache der Erkrankung ab. In einigen Fällen werden konservative Behandlungsmethoden angewandt; ein chirurgischer Eingriff ist bei dieser Pathologie nur sehr selten erforderlich. Sie tragen dazu bei, die Entzündung zu verringern, Giftstoffe zu beseitigen, den Bandapparat zu stärken, die Blutzirkulation zu verbessern und Schmerzen und Schwellungen zu beseitigen.
Zu den wichtigsten Behandlungen bei Wadenschmerzen gehören:

Akupunktur – Diese Methode entspannt Muskelverspannungen, reduziert Entzündungen, wirkt schmerzlindernd, verringert Schwellungen und verbessert die Muskel- und Gelenkfunktion.

Massage – Dies ist eine sehr wirksame Methode zur Behandlung von Schmerzen in den unteren Gliedmaßen. Sie hilft, Muskelkrämpfe zu beseitigen, lindert Schmerzen, erhöht die Beweglichkeit und die Muskelspannung und normalisiert die Stoffwechselprozesse. In der Regel verschreibt der Arzt eine Massagekur.

Physiotherapie (Ultraschalltherapie, Phonophorese, Elektrophorese, Kryotherapie, Stoßwellentherapie, Magnettherapie, Kältetherapie, Quantentherapie).
Je nach individueller Indikation können Wadenschmerzen mit der wirksamsten Kombination von Behandlungen behandelt werden, die auch Bewegungstherapie, Phytotherapie, magnetische Vakuumtherapie, UWT usw. umfassen können.
Prophylaxe
Bevor man entscheidet, ob man bei Wadenschmerzen sofort einen Arzt aufsucht oder ob eine Rehabilitation zu Hause möglich ist, sollte man versuchen, die Ursache des Problems zu ermitteln.
Zunächst ist es wichtig festzustellen, ob in letzter Zeit ein Trauma, eine Prellung, eine Unterkühlung der unteren Gliedmaßen aufgetreten ist, ob der Körper durch lange Spaziergänge belastet wurde, ob Schlaflosigkeit aufgetreten ist, ob ein Flüssigkeitsmangel im Körper vorlag?
Wenn solche Faktoren vorliegen, können Dehydrierung, Überanstrengung und Stress bei Wadenschmerzen in der Regel reduziert werden:




Besteht der Verdacht auf eine Entzündung und ähneln die Symptome einem Trauma oder einer Gefäßerkrankung, sind Fußbäder und Massagen kontraindiziert.
Bei akuten, starken Schmerzen in der Wadenmuskulatur sollten Sie Schmerzmittel einnehmen. Gele und Salben zur örtlichen Schmerzlinderung haben eine gute Wirkung.
Wenn akute Schmerzen in der Wadenmuskulatur häufig und ohne Grund auftreten, sollten Sie sofort einen Arzt aufsuchen. In einigen Fällen kann eine Selbstbehandlung ohne ärztliche Aufsicht zu Thrombose, Sepsis und anderen schwerwiegenden Folgen führen.
Wie kann man also Wadenschmerzen vorbeugend loswerden?
Ärzte empfehlen die folgenden vorbeugenden Maßnahmen, um die unteren Gliedmaßen vor unerwünschten Krankheiten zu schützen:

Vorbeugende Maßnahmen
Um Muskelkrämpfen vorzubeugen, die mit Schmerzen einhergehen, raten Experten zu Muskeldehnungsübungen. Eine solche Übung ist ganz einfach.
Um sie auszuführen, muss man sich etwa einen Meter von einer Wand entfernt aufstellen. Dann muss sich die Person nach vorne beugen, um die Wand zu berühren. Die Füße sollten dabei nicht einmal eine Sekunde lang vom Boden abgehoben werden. Man sollte fünf Sekunden lang in dieser Position bleiben und dann in die Ausgangsposition zurückkehren. Die Übungen sollten drei- bis viermal täglich für fünf Minuten durchgeführt werden.
Das Training auf einem stationären Fahrrad ist eine weitere wirksame Präventionsmaßnahme. Dies ist besonders ratsam für Menschen, die sich wenig bewegen und einen sitzenden Lebensstil führen.
Ärzte empfehlen außerdem, die Beine beim Schlafen in eine Decke einzuwickeln und zur Vorbeugung täglich ausreichend Wasser zu trinken.
Um Krupp zu vermeiden, sollte man außerdem auf Alkohol, Kaffee und Tee verzichten (oder deren Konsum auf ein Minimum beschränken) und nach Möglichkeit keine Medikamente einnehmen, die das Syndrom auslösen können.
Diagnostische Verfahren
Wenn sich die Muskeln regelmäßig zusammenziehen und gleichzeitig starke Schmerzen auftreten, muss ein Arzt aufgesucht werden. Besorgniserregend ist es auch, wenn es keine offensichtliche Ursache für dieses Symptom gibt (es steht nicht im Zusammenhang mit körperlicher Betätigung oder längerem Sitzen in einer unbequemen Position).
Ein häufiger Grund, warum Menschen den Gang zum Arzt aufschieben, ist, dass sie nicht wissen, wer ihnen bei ihrem Problem helfen kann. Am besten wenden Sie sich an Ihren Hausarzt, der Sie an einen Spezialisten überweisen wird:
Nach der Eingangsuntersuchung, den Beschwerden und den Testergebnissen wird Ihnen Ihr Arzt sagen, welche zusätzlichen diagnostischen Methoden erforderlich sind. Wenn Sie Bauchkrämpfe haben, werden Sie zu einer Ultraschalluntersuchung überwiesen, Ihr Rücken zu einer Röntgenuntersuchung, Ihre Nackenmuskeln oder Waden zu einer Gefäßdoppleruntersuchung.
Welche Behandlung ist möglich?
Wenn Erkrankungen innerer Organe, die Muskelkrämpfe verursachen, festgestellt werden, werden mit der Behandlung der Grunderkrankung auch die begleitenden Symptome behandelt. Je nach Lokalisation kann dies Medikamente, Massagen und Physiotherapie umfassen.
Die unkontrollierte Einnahme von krampflösenden Medikamenten (z. B, Neurontin) dürfen nicht unkontrolliert eingenommen werden. Sie werden für Patienten mit Epilepsie verschrieben. Eine Person, die gelegentlich Krämpfe im Bereich des Gluteus medius oder des Nackens hat, sollte diese Medikamente nicht missbrauchen.
Die erste Hilfe hängt auch vom Ort des Krampfes ab. Bei Schmerzen in den Beinen (vom Gesäß bis zu den Füßen) ist es notwendig, die Muskeln zu dehnen, die Blutzirkulation wiederherzustellen und sie aufzuwärmen. Der Rücken sollte ausgeruht werden. Wenn der Bauch betroffen ist, ist es besser, kein Risiko einzugehen und sofort den Arzt aufzusuchen, insbesondere bei Frauen, die sich ihrer Schwangerschaft bewusst sind.
Die häufigsten Ursachen
Beinkrämpfe werden durch verschiedene Besonderheiten und Anomalien im Körper verursacht:
- Blutstau in den Venen der Beine;
- Mikronährstoffmängel;
- endokrine Störungen;
- Langzeitbehandlung mit entzündungshemmenden nicht-steroidalen Medikamenten;
- Nierenerkrankung;
- Dehydrierung;
- extreme Temperaturschwankungen;
- Einnahme von Diuretika;
- enge Schuhe, Kleidung;
- Physische und emotionale Überlastung.
Blutstauung in den Venen
Krämpfe in der Wadenmuskulatur können ein Symptom für die Entwicklung von Krampfadern sein. Bei Schwellungen und Schweregefühl in den Beinen sollte ein Arzt aufgesucht werden. Diese werden durch einen venösen Blutstau verursacht. Der Körper versucht, den Blutfluss in den Venen durch Muskelkontraktionen zu aktivieren. In diesem Stadium gibt es keine sichtbaren Symptome der Krankheit. Es gibt keine ballonartigen Venen, die aus der Haut herausragen, keine Besenreiser. Wird die Behandlung frühzeitig eingeleitet, treten diese nicht auf und die Krämpfe stören Sie nachts nicht.
Mikronährstoffmängel
Das Blut enthält positiv und negativ geladene Elektrolyte, die elektrische Ladungen leiten, die für den Transport von Nährstoffen und Sauerstoff zu den Zellen notwendig sind. Gelangt zu wenig Kalzium, Kalium, Natrium oder Magnesium in den Körper, sind das Wasser-Salz-Gleichgewicht und das Zusammenspiel von positiven und negativen Molekülen gestört. Es kommt zu unkontrollierten Reaktionen, die Muskelkrämpfe verursachen. Krämpfe treten häufig in den Waden, Hüften, Füßen und Händen auf.
Auch wenn Sie viel Gemüse und Obst essen und den von Ihrem Arzt verordneten Vitamin- und Mineralstoffkomplex trinken, sollten Sie einen Test durchführen, um die biochemische und elektrolytische Zusammensetzung Ihres Blutes zu überprüfen. Mineralien können in den Körper gelangen, aber schlecht aufgenommen werden, wenn es an Vitaminen und Fettsäuren mangelt oder wenn die Ernährung reich an Eiweiß ist, dessen Abbau die Ausscheidung von Kalzium aus dem Körper beschleunigt.
Warum Krämpfe bei älteren Frauen und Männern?
Die Fähigkeit des Körpers, Mikronährstoffe zu absorbieren, nimmt mit dem Alter ab. Und selbst wenn der Speiseplan auf den Empfehlungen von Ernährungsberatern basiert und viel Gemüse, Obst und Milchprodukte enthält, können ältere Menschen aufgrund eines Mangels an Kalzium und anderen Mikronährstoffen Krämpfe in den Händen, Waden, Füßen und Fingern bekommen.
Im Alter leiden viele Menschen an Krampfadern, und diese Krankheit verursacht schon im Anfangsstadium Krämpfe in den Waden und Oberschenkeln.
Ein weiterer Grund, warum Krämpfe den Schlaf älterer Menschen stören, ist die Einnahme von Medikamenten. Ärzte verschreiben häufig Diuretika und andere Medikamente, die bei älteren Patienten Muskelkrämpfe verursachen.
Bei einer sitzenden Lebensweise kann selbst leichte Bewegung, ein langer Spaziergang oder Gartenarbeit zu Müdigkeit führen, und der Schlaf wird mehrmals pro Nacht durch Krämpfe unterbrochen.
Chirurgischer Eingriff
Die Behandlung einer Wadenmuskelzerrung, die durch einen Riss der meisten Fasern gekennzeichnet ist, erfolgt ausschließlich chirurgisch. Wird der Verletzte rechtzeitig (innerhalb von 1 bis 3 Tagen) in ein Krankenhaus eingeliefert, näht der Chirurg den gerissenen Muskel und stellt das Bein für 2 bis 3 Wochen mit einem Gipsverband ruhig. Nach den Rehabilitationsmaßnahmen ist die Funktionsfähigkeit des Fußes nach 1-3 Monaten vollständig wiederhergestellt.
Unterschätzt der Verletzte die Schwere seines Zustandes und meldet sich nicht im Traumazentrum, führt dies zu einer Verkürzung des Wadenmuskels, einer Verringerung seines Volumens und degenerativen Prozessen in den angrenzenden Bindegewebsstrukturen. Aufgrund der Unfähigkeit, sich richtig zu bewegen, muss der Patient schließlich ärztliche Hilfe in Anspruch nehmen. Da sich der Muskel bereits zurückgebildet hat, muss er durch plastische Rekonstruktion mittels Arthroskopie wiederhergestellt werden. Der Chirurg baut das Muskelgewebe mit einem Transplantat wieder auf.
Rehabilitationsphase
Ihr Arzt wird ein Rehabilitationsprogramm entwickeln, das Ihnen helfen soll, die aktive Muskelfunktion wiederzuerlangen. Wenn Sie alle Empfehlungen befolgen, wird sich die Genesung erheblich beschleunigen. Nach einer leichten Verstauchung beginnt die Rehabilitation nach 2 bis 3 Tagen unter Verwendung von wärmenden Salben. Bei einer schweren Verletzung beginnt die Rehabilitation, sobald der Gipsverband entfernt wurde. Was Reha-Spezialisten empfehlen
- Massage, klassisch oder Akupressur, um die Blutzirkulation und die Mikrozirkulation zu verbessern;
- 5-10 Sitzungen Physiotherapie: Lasertherapie, Magnetfeldtherapie, UHF-Therapie, um die Erholungsrate der Muskelfasern zu erhöhen;
- therapeutische Übungen und körperliches Training zur Wiederherstellung aller Funktionen des gerissenen Muskels.
Zu Beginn der Behandlung ist eine Elektroresektion mit Analgetika, NSAIDs und Kalziumlösungen angezeigt, um die Intensität der Schmerzen zu verringern. Ist die Verrenkung mit einer Gelenk- oder Knochenverletzung verbunden, werden während der physikalischen Therapie knorpelschützende Mittel eingesetzt.
Traumatologen empfehlen, ein Krankenhaus aufzusuchen, auch wenn die Knöchelschmerzen nur leicht sind. Der Verletzte ist nicht in der Lage, den Schweregrad der Verstauchung selbst einzuschätzen und die Begleitschäden am Knochen oder am Band-Sehnen-Apparat festzustellen. Wird die Verletzung nicht behandelt, verschlimmert sie sich und führt zu ernsthaften Komplikationen.
Ein informatives Video über die Genesung nach einer Verletzung:
Lesen Sie mehr:- Wadenmuskel krampft beim Gehen.
- Akute Schmerzen im Wadenmuskel beim Laufen.
- Wie Muskeln und Knochen zusammenhängen.
- Die Wade ist beim Laufen verstopft.
- Bauchmuskel.
- Der lange Wadenbeinmuskel schmerzt.
- Marfan-Syndrom bei Neugeborenen.
- Behandlung des Kurzbeinsyndroms.
