Folgende Maßnahmen reichen in der Regel aus, um damit verbundene Frakturen zu erkennen Röntgenbilder Anteroposteriore und laterale Ansichten sind in der Regel ausreichend. Bei Patienten mit eingeschränkter distaler Durchblutung sollte die Arteriographie die Operation nicht verzögern. Bei Patienten mit anteriorer oder posteriorer Dislokation und normalem distalen Puls sollte eine Arteriographie durchgeführt werden, um eine arterielle Schädigung auszuschließen. Patienten mit interner oder externer Luxation und normalem distalen Puls müssen engmaschig auf Anzeichen einer Ischämie überwacht werden.
- Knochendislokation in einem Gelenk
- Untersuchung der Knieluxation
- Brüche des Schulterknochens
- Distale und proximale intraartikuläre Frakturen: Ursachen
- Medizinische Behandlung einer Verrenkung
- Besonderheiten der Rehabilitation nach Hüftfrakturen
- Hüftorthesen
- Behandlung von Frakturen des Radiusknochens und des Sprunggelenks
- Rehabilitation und Genesung
- Symptome einer Verletzung
- Ursachen
- An welchen Arzt soll ich mich wenden?
- Was sind Verrenkungen
- Wie wird diagnostiziert?
- Luxationsfraktur des Handgelenks
- Symptome der Verletzung
- Ursachen des Handgelenksbruchs
- Klinisches Bild.
- Symptome, Verlauf
- Diagnose
Knochendislokation in einem Gelenk
Verrenkungen innerhalb des Kniegelenks sollten als orthopädischer Notfall eingestuft werden. Patienten mit einer Verrenkung werden nur selten eingewiesen, da sich die meisten Verrenkungen von selbst zurückbilden, bevor sie die Notaufnahme erreichen. Die Diagnosestellung ist oft schwierig. Vaskuläre und neurologische Störungen treten häufig nach Knieluxationen auf. Bei 30-40 % der Wadenbeinverrenkungen wird die Kniekehlenarterie verletzt. Das Wadenbein und die Schienbeinnerven werden bei diesen Verrenkungen verletzt.
Verrenkungen werden nach der Bewegungsrichtung des Schienbeins im Verhältnis zum Oberschenkelknochen eingeteilt. Anteriore Luxationen sind häufig; in einer Gruppe von Fällen machten sie fast 60 % aller Knieluxationen aus. Nach den Erfahrungen der Autoren sind jedoch die posterioren Luxationen häufiger. Schienbeinluxationen lassen sich in anteriore, posteriore, interne, externe und Rotationsluxationen unterteilen, zu denen auch anterolaterale, epikondyläre und posteriore Luxationen gehören. Sie können auch in offene und geschlossene Verletzungen, Verrenkungen mit Fraktur und einfache Verrenkungen unterteilt werden.
Jede Art Verrenkung Jede Verrenkung hat ihren eigenen spezifischen Verletzungsmechanismus und charakteristische Begleitverletzungen, die in diesem Artikel erörtert werden sollen.

Die vordere Verrenkung des Kniegelenks – ist die häufigste Art der Verrenkung und wird in der Regel durch eine Überstreckung der unteren Gliedmaßen verursacht. Die typische Ursache ist, dass der Patient beim zügigen Gehen in ein Loch tritt, was zu einer Überstreckung und Auskugelung führt. Die Überstreckung verursacht einen Riss der hinteren Kapsel, des vorderen Kreuzbandes und einen unvollständigen Riss des hinteren Kreuzbandes. Die Seitenbänder bleiben in der Regel intakt, aber die Kniekehlenarterie wird häufig durch Verstauchungen oder Verletzungen beschädigt.
Untersuchung der Knieluxation
Genauigkeit Diagnose Die Diagnose eines ausgerenkten Kniegelenks hängt stark von der Sorgfalt und Professionalität des Arztes ab.
AxiomEine signifikante Instabilität des Kniegelenks nach der Verletzung sollte bis zum Beweis des Gegenteils als Folge der Verrenkung angesehen werden.
Nicht diagnostizierte Nicht diagnostiziertes verrenktes Knie Bei den Patienten kann es zu nachteiligen Auswirkungen kommen. In einer großen Studie mit 245 Verrenkungen dieser Art wurde in 32 % der Fälle eine Schädigung der Kniekehlenarterie festgestellt. Schäden an der Kniekehlenarterie müssen innerhalb der ersten acht Stunden nach der Verletzung repariert werden, da sonst bis zu 86 % dieser Verletzungen mit einer Amputation enden. Bei 66 % der Patienten, bei denen eine Amputation vermieden werden konnte, wurden bleibende ischämische Störungen an Unterschenkel und Fuß festgestellt.
AxiomeAkute Knieverletzungen, die durch Instabilität und fehlenden Puls in den distalen Arterien kompliziert sind, sollten dringend mit einer Revisionsoperation behandelt werden.

Schwellung der Kniekehle aufgrund einer Verletzung der Kniekehlenarterie nach einer Verrenkung
Spasmus Spasmus der Kniekehlenarterie (Arteria poplitea) ist eine unwahrscheinliche Ursache für eine Ischämie der unteren Gliedmaßen, und eine Angiographie sollte die Operation nicht verzögern. Die distale Extremität und der Fuß werden immer untersucht, wobei Hauttemperatur, Puls und Blutdruck mit einem Dopplergerät geprüft werden. Auch wenn der Fuß warm ist und keine Zyanose vorliegt, kann die Arterie schwer geschädigt sein.
Vorläufige Untersuchung bei einer akuten Knieverletzung mit Verdacht auf Luxation sollte sich auf die Untersuchung, das Abtasten und die Untersuchung des distalen neurovaskulären Bündels beschränken. Der Patient hat eine Verletzungsanamnese, und die Hauptbeschwerde ist Schmerz. Eine Hämarthrose ist möglicherweise nicht vorhanden, da durch den Riss der Gelenkkapsel Blut in das umliegende Gewebe austreten kann. Wie in der Abbildung dargestellt, kann eine Ausbuchtung in der Kniekehle auf eine beschädigte Kniekehlenarterie hinweisen. Bei allen Patienten sollten die distalen Gefäße und Nerven so früh und vollständig wie möglich untersucht werden. Gleichzeitig sollten auch die Bänder sorgfältig untersucht werden. Eine Überstreckung sollte vermieden werden, da sie zu einer unnötigen Dehnung des Peroneusnervs führt. Die Valgusabweichung des Schienbeins bei der Streckung des Kniegelenks dient als Schutz für den Peroneusnerv vor Überdehnung.
Brüche des Schulterknochens

Das Schultergelenk ist eines der komplexesten und zugleich beweglichsten Gelenke des menschlichen Körpers. Es handelt sich im Wesentlichen um ein Gelenk zwischen dem recht kräftigen Oberarmknochen und dem Schulterblatt. Der Oberarmknochen verfügt über einen Kopf und das Schulterblatt über eine Gelenkpfanne. Die gesamte Struktur des Gelenks setzt sich aus zahlreichen Knorpeln, Bändern und Muskeln der oberen Gliedmaßen zusammen.
Die Muskeln setzen an speziellen Ausstülpungen des Oberarmknochens an – den Tubercula majoris und Tubercula minoris. Liegt der Bruch des Schultergelenks oberhalb der Tuberositas, spricht man von einem intraartikulären Bruch. Liegt er unterhalb der Knötchen, handelt es sich um einen extraartikulären Bruch, d. h. außerhalb des Gelenks. Der Humeruskopf zerfällt häufig in mehrere Fragmente, die gegeneinander verschoben sein können.
Distale und proximale intraartikuläre Frakturen: Ursachen
Je nachdem, welches Ende des Oberarmknochens betroffen ist, unterscheidet man zwischen proximalen (näher an der Schulter) und distalen (am Ellenbogen) Frakturen.
Eine intraartikuläre Fraktur des distalen Oberarmknochens ist eine schwere Verletzung, die bei 0,5-2 % aller Patienten mit Frakturen diagnostiziert wird. Sie macht bis zu 19 % der intraartikulären Frakturen der Ulna aus.
Die meisten Frakturen der distalen Region treten bei Kindern im Alter zwischen 3 und 11 Jahren auf. Eine häufige Verletzungsursache ist ein Sturz auf eine ausgestreckte Hand. Eine Analyse der Statistiken für diese Art von Verletzungen bei erwachsenen Patienten zeigt, dass intraartikuläre Frakturen des Ellenbogens auch bei Erwachsenen am häufigsten als Folge eines Sturzes aus eigener Höhe auftreten. Die zweithäufigste Ursache sind Straßenverkehrsunfälle. Zu den Einzelfällen gehören Sport (nicht professionelles Format), Stürze aus der Höhe und Verdrehen des Arms durch eine andere Person.
Diese Verletzungen treten am häufigsten bei älteren Menschen mit Stürzen auf das Schulter- oder Ellenbogengelenk auf.
Medizinische Behandlung einer Verrenkung
Bei einer traumatischen Verrenkung sollte so schnell wie möglich ein Arzt aufgesucht werden (vorzugsweise innerhalb der ersten zwei bis drei Stunden nach der Verletzung). Andernfalls kann es aufgrund der Schwellung und der reflexartigen Muskelanspannung schwierig sein, die Verletzung zu reduzieren.
Bei einer Verrenkung ist die verletzte Stelle zu schützen, zu kühlen und mit Schmerzmitteln zu versorgen.
Wenn es keine Komplikationen gibt, wird die Verrenkung geschlossen reponiert. In den meisten Fällen wird die Manipulation unter lokaler Anästhesie durchgeführt. Bei großen Gelenkverletzungen oder bei einer späten Behandlung kann eine Vollnarkose eingesetzt werden. Das Auftreten von Komplikationen ist eine Indikation zur offenen Reposition.
Derzeit gibt es mehrere mögliche Techniken, z. B. Kocher, Janelidze usw. Die Wahl einer bestimmten Technik hängt vom klinischen Fall, den Fähigkeiten des behandelnden Arztes und vielen anderen Faktoren ab.
Nach dem Poppen des Gelenks wird der betroffene Bereich ruhiggestellt. Die Dauer der Ruhigstellung hängt von der Lokalisation der Verrenkung und ihren Merkmalen ab.
Gewöhnliche Verrenkungen können nur durch eine Operation behandelt werden.
Im Jahr 2017 veröffentlichten Forscher der Staatlichen Medizinischen Universität Saratow, benannt nach W.I. Rasumowski, eine Arbeit, deren Ergebnisse belegen, dass die arthroskopische Stabilisierung bei der Behandlung von habituellen Schulterluxationen eine moderne und hochwirksame Methode ist.
Besonderheiten der Rehabilitation nach Hüftfrakturen
Die Operation einer Hüftfraktur ist nur der Anfang der Behandlung. Nach Abschluss der Operation ist eine Rehabilitation erforderlich, um die volle Beweglichkeit wiederzuerlangen. Unabhängig davon, wie fortschrittlich und teuer eine Gelenkprothese ist, ohne eine angemessene Rehabilitation wird sich eine Person nicht richtig bewegen können.
Eine ausgekugelte Hüftfraktur erfordert besondere Aufmerksamkeit, da es sich um eine komplexe Art von Verletzung handelt. Sie muss von einem qualifizierten Spezialisten behandelt werden, der sich mit solchen Situationen auskennt. Die Heilung kann länger dauern, aber bei richtiger Behandlung hat diese Art von Bruch eine gute Prognose.
Mit der Rehabilitation nach einer Fraktur sollte so früh wie möglich begonnen werden. Der Beginn der körperlichen Betätigung sollte vom behandelnden Arzt festgelegt werden. In der Regel ist es bereits am 5. und 6. Tag nach der Operation möglich, sich im Bett aufzusetzen und das Bein leicht zu beugen. Nach 2 – 3 Wochen ist es möglich, aufzustehen und an Krücken zu gehen. Allmählich können Sie sich mit einer Gehhilfe oder einem Stock fortbewegen. Wenn alle Empfehlungen des Arztes befolgt werden, können Sie nach 8-9 Monaten selbständig gehen.
Die Rehabilitation nach einer Hüftfraktur beginnt mit Übungen im Bett und Atemübungen. Die Übungen werden dann im Sitzen und nach einiger Zeit im Stehen durchgeführt. Nach und nach wird sich das Gewebe des Hüftgelenks regenerieren und stärken. Konsequente und systematische Übungen tragen dazu bei, die Genesung und die Wiederaufnahme der körperlichen Aktivität zu beschleunigen.
Weitere Hilfsmittel zur Rehabilitation sind:
Hüftorthesen
Spezielle Bandagen oder Korsetts für die Hüftgelenke beschleunigen den Heilungsprozess. Sie bestehen aus starkem, elastischem Gewebe und haben starre Befestigungsplatten. Die Orthese stellt das verletzte Gelenk sicher ruhig und kann vor und nach einer Operation eingesetzt werden. Das Korsett hat eine komprimierende und massierende Wirkung und wirkt wärmend. Es hält das Becken sicher in der richtigen Position und stützt die Bänder.
Die hochwertige Behandlung von Hüftfrakturen in Moskau findet im Jusupow-Krankenhaus statt. Hier arbeiten qualifizierte Traumatologen, Chirurgen, Rehabilitatoren und Physiotherapeuten mit umfassender Erfahrung in der Beseitigung dieser Pathologie. Die Ärzte erstellen den besten Behandlungsplan, der die schnellste und sicherste Wiederherstellung der verlorenen Funktion ermöglicht. Wie lange die Heilung einer Hüftfraktur dauert, hängt von der Art der Verletzung und den individuellen Merkmalen des Patienten ab (Alter, Vorliegen von Begleiterkrankungen usw.). Die Ärzte des Yusupov-Krankenhauses erstellen für jeden Patienten einen individuellen Rehabilitationsplan. Auf diese Weise können die wirksamste Behandlung und die besten Ergebnisse erzielt werden.
Ein Termin mit einem Spezialisten, weitere Informationen über das Rehabilitationszentrum und andere Fragen können telefonisch im Jusupow-Krankenhaus erfragt werden.
Behandlung von Frakturen des Radiusknochens und des Sprunggelenks
Eine angemessene Erste Hilfe bei einer Radiusfraktur vermeidet Komplikationen im Zusammenhang mit der Verletzung und beschleunigt die Genesung nach einer verschobenen Radiusfraktur. Ziel der ersten Hilfe ist es, die Schmerzen zu lindern, die betroffene Gliedmaße zu schonen und eine Schädigung der Weichteile um die Bruchstelle herum zu verhindern. Ist die Fraktur geschlossen, wird die Gliedmaße mit einem Verband ruhig gestellt. Bei einem offenen Bruch werden die Blutungen gestillt und die Wunde mit einem aseptischen Verband versorgt, anschließend wird sie ruhiggestellt. Ist der Bruch des Radiusknochens verschoben, sollte nicht versucht werden, die normale Position der Knochenfragmente an der Unfallstelle wiederherzustellen, um das umliegende Gewebe, die Blutgefäße und die Nerven nicht zu schädigen.
Die Erstversorgung von Patienten mit einem Bruch des Speichenbeins erfolgt in der Traumaklinik. Der Unfallchirurg beurteilt den Zustand des Opfers, um den Umfang der weiteren Behandlung zu bestimmen und die Entwicklung von Komplikationen zu verhindern. Sobald der Bruch bestätigt ist, wird die anatomische und funktionelle Integrität der verletzten Gliedmaße wiederhergestellt und die Hand immobilisiert, um eine Verschiebung der Knochenfragmente zu verhindern.
Der Traumatologe schiebt die Knochenfragmente zusammen und fixiert sie mit einem Gips- oder Polymerverband. Bei einigen Frakturen des Radiusknochens führen die Ärzte eine geschlossene oder offene Reposition mit anschließender Ruhigstellung mit Speichen durch, wobei auch eine externe Ruhigstellungsvorrichtung verwendet wird. Nach der Behandlung müssen die Patienten die Funktion der oberen Gliedmaßen wiederherstellen.
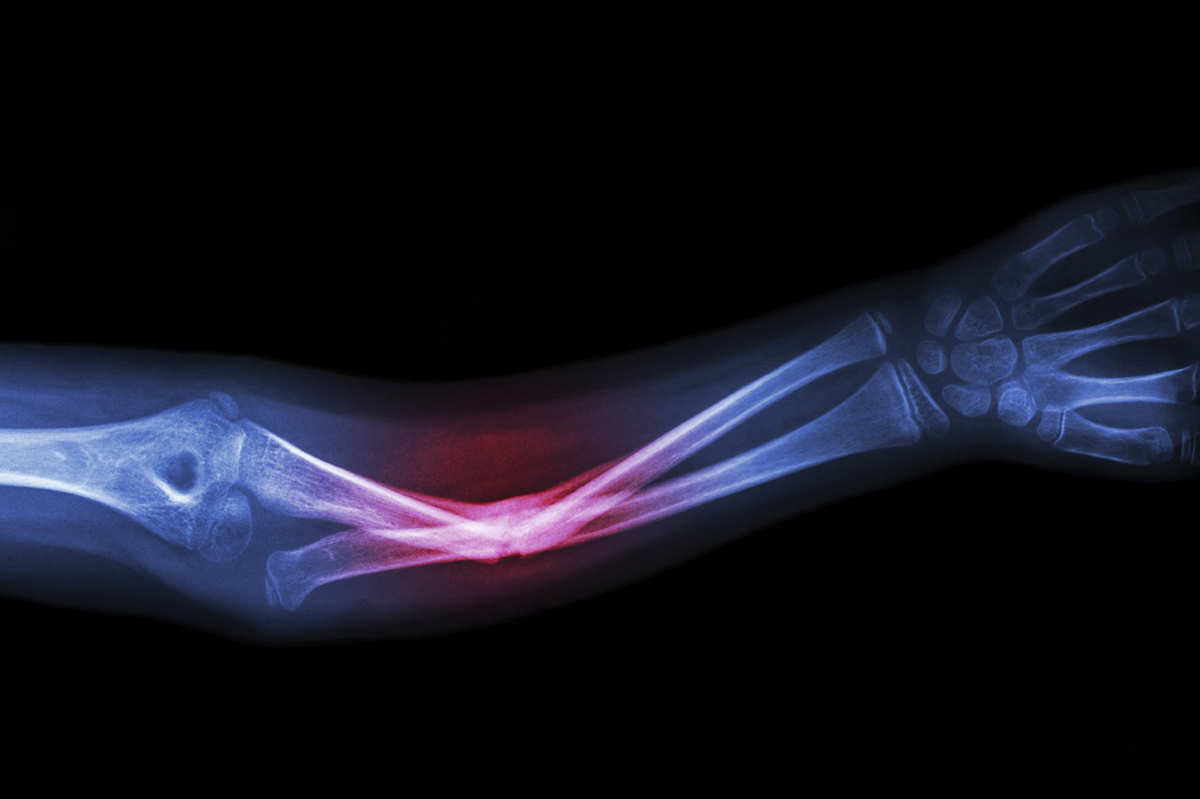
Rehabilitation und Genesung
Die vollständige Genesung nach einem Bruch des Speichenbeins umfasst die Wiederherstellung der Knochenstruktur und der Funktion der Gliedmaßen (Beweglichkeit und Sensibilität). Selbst bei einer völlig adäquaten Behandlung erschwert eine anhaltende Unbeweglichkeit in den Gelenken und Muskeln der oberen Gliedmaßen dem Patienten die Ausführung von Bewegungen in den Gelenken, die ihm zuvor zugänglich waren. Der Genesungsprozess nach einer Verletzung ist langwierig und erfordert Geduld und Arbeitsbereitschaft.
Die Rehabilitationsspezialisten des Yusupov-Krankenhauses beginnen bei einem Bruch des Radiusknochens so früh wie möglich mit der Arbeit an den Gelenken und Muskeln. Der Zeitpunkt des Beginns der Rehabilitationsmaßnahmen hängt von der Art des Bruchs und der Behandlungsmethode ab. Wird der Bruch konservativ behandelt, wird nach 3-5 Tagen mit Fingerübungen begonnen, sobald die Schwellung abgeklungen ist.
Zunächst werden passive Bewegungen durchgeführt. Mit der gesunden Hand nehmen Sie den Finger des gebrochenen Gliedes und beugen ihn vorsichtig in allen Gelenken. Dehnen Sie alle Finger außer dem Daumen auf diese Weise 5-7 Minuten lang, und zwar 3 Mal am Tag. Nach einer Woche Training auf diese Weise wird mit aktiven Bewegungen begonnen. Der Patient kann beginnen, die Finger selbstständig zu beugen, ohne die Hilfe der anderen Hand. Es ist sehr wichtig, dass die Belastung richtig verteilt wird. Wenn während der Übungen Schmerzen oder Schwellungen auftreten, sollten die Übungen abgebrochen werden.
Die passiven Bewegungen in den Fingern werden gleichzeitig mit den aktiven Bewegungen in den Ellbogen- und Schultergelenken begonnen. Der Patient hebt und senkt den Arm und beugt ihn im Ellbogen. Diese Übungen sollten mindestens zweimal täglich 3-5 Minuten lang durchgeführt werden, wobei die Belastung allmählich gesteigert wird. Nach 3-4 Wochen, wenn die aktiven Fingerbewegungen keine Schmerzen verursachen, wird die Belastung für diese Gelenke erhöht. Nehmen Sie einen Klumpen Knetmasse und kneten Sie ihn in Ihrer Faust. Diese Übung sollte so oft wie möglich in der Woche durchgeführt werden. Sobald der Gips abgenommen ist, können Sie mit dem Training mit einem Handgelenksexpander beginnen. Sie sollten die Übungen mindestens dreimal täglich für 5-7 Minuten durchführen.
Symptome einer Verletzung
Die wichtigsten Symptome einer Verrenkung sind eine unnatürliche Form des Gelenks und starke Schmerzen bei der kleinsten Bewegung der betroffenen Gliedmaße. Eine Verformung oder Vergrößerung des Gelenks ist ein Anzeichen für eine Knochenverrenkung. Das Schmerzsyndrom wird durch die Kompression von Nervenenden, die Störung der Integrität von Geweben, Gefäßen und Bändern verursacht. Es ist eine Reaktion der Schmerzrezeptoren, von denen es im Bereich des Knochengelenks viele gibt. Daher besteht die erste Hilfe bei einer Verrenkung in der Einnahme von Schmerzmitteln und der Gewährleistung einer vollständigen Ruhe der verletzten Gliedmaße. Gefährlich, wenn:
Das Fehlen eines Pulses ist ein Hinweis auf eine Schädigung eines arteriellen Gefäßes. Dies kann durch eine schwere Verrenkung eines Knochens verursacht worden sein. Ein weiteres Anzeichen ist eine ausgeprägte Zyanose der Haut. Taubheitsgefühl in der verletzten Gliedmaße ist ein Hinweis auf eine Kompression des Nervenbündels durch die ausgerenkten Knochen. In diesem Fall sollte der Patient sofort zur fachgerechten Behandlung in ein Krankenhaus gebracht werden.
Ursachen
Verrenkungen der Knochen im Gelenk entstehen durch plötzliche mechanische Einwirkungen von außen – durch einen Stoß, einen Sturz, einen Sprung oder ein Einklemmen der Gliedmaßen in einem engen Raum. Wenn dies nicht konsequent geschieht, kommt es unweigerlich zu Schäden an Bändern, Muskeln, Blutgefäßen und Nervenfasern. All dies befindet sich in der Gelenkkapsel, die die Gelenkanteile der Knochen umgibt. Ausgekugelte Gelenke werden am häufigsten bei Menschen diagnostiziert, die:
- frühere Verletzungen der Gliedmaßen hatten;
- in der Vorgeschichte eine Gelenkerkrankung hatten;
- an einer Krankheit leiden, die zu einer Zerstörung der Knochen führt;
- die einer starken körperlichen Belastung ausgesetzt sind;
- aktiv Sport treiben.
Bei der ersten Hilfe bei Verrenkungen muss immer die Art der Verletzung berücksichtigt werden. Bei offenen Verrenkungen ist beispielsweise die Integrität des Knochens beeinträchtigt. Die Wunde ermöglicht den Zugang zur Gelenkkapsel. Es ist daher wichtig, dass sie steril ist. Unter den Verband oder die Schiene sollte saubere Gaze gelegt werden, und das Gelenk selbst sollte bandagiert werden. Die Wunde sollte nicht von Schmutz gereinigt, sondern mit Antiseptika behandelt werden!
An welchen Arzt soll ich mich wenden?
Wenn eine Gliedmaße nach einem Sturz oder Schlag stark geschwollen, geprellt oder sichtbar verformt ist und die kleinste Bewegung unerträgliche, stechende Schmerzen verursacht, sollten Sie sich umgehend in eine medizinische Einrichtung begeben. Es sollte ein Arzt der folgenden Fachrichtung aufgesucht werden:
Was sind Verrenkungen
- Vollständig: die Gelenkflächen der Knochen verlieren vollständig den Kontakt zueinander
- partiell: die Oberflächen sind teilweise in Kontakt
- geschlossen: ohne verletzte Haut
- offen: mit Hautverletzungen
- frisch: weniger als 3 Wochen nach der Verletzung
- langjährig: mehr als 3 Wochen nach der Verletzung
- angeboren, erworben, traumatisch, pathologisch, habituell
Verrenkungen können mit Verletzungen anderer Strukturen des Bewegungsapparates einhergehen:
- Brüche, Frakturen (Verrenkungen mit Frakturen)
- Ruptur von Gefäßen oder Nerven
- Teilweise oder vollständige Ruptur/Zerrung von Bändern, Sehnen
- Muskelschädigung
Wie wird diagnostiziert?
- Beurteilung durch einen Unfallchirurgen
- Röntgenaufnahmen in mehreren Projektionen bei Frakturen
- MRT oder CT-Scan.
CT oder MRT sind bei Verstauchungen in komplexen Fällen hilfreich, z. B. bei der Diagnose von chronischen Verletzungen, Verdacht auf Frakturen, Rissen des Bewegungsapparats, Gefühlsstörungen im betroffenen Bereich usw.
Mit der MRT lassen sich Veränderungen im lockeren Gewebe des Gelenks besser erkennen, mit der CT dagegen Veränderungen in den Knochen.
Röntgenstrahlen sind für die Erkennung von Schäden an Bändern, Sehnen oder Muskeln unbrauchbar und machen nur die Knochen und die Flüssigkeit sichtbar, die sich um das beschädigte Gelenk sammelt.
Die Spezialisten des MRI Clinic Network sind sehr erfahren in der Interpretation von CT- und MRT-Scans für alle Arten von Verstauchungen, einschließlich chronischer Verstauchungen.
Andere Untersuchungen werden durchgeführt, um Verletzungen zu erkennen, die als Folge einer Verrenkung auftreten können. Bei Verdacht auf eine Gefäßschädigung wird außerdem eine CT-Angiographie durchgeführt. Die Elektromyographie dient der Untersuchung der Nervenleitung.
Luxationsfraktur des Handgelenks
Die Art der Verletzung kann unterschiedlich sein, je nachdem, wie die Verletzung entstanden ist. Richtung und Stärke des Aufpralls bestimmen, wie der Arm deformiert wird. Wenn der Sturz auf einen angewinkelten Arm erfolgte, wird der Knochen auf die Rückseite des Arms verlagert. Wenn der Aufprall auf eine gerade Hand erfolgte, wandert das Schrapnell in Richtung Daumen. Es kann zu einer Verschiebung kommen:
Eine andere Klassifizierung unterscheidet Frakturen nicht nach dem Ort, sondern nach der Art der Verletzung. Ihre Namen sind mit den Namen der Ärzte verbunden, die die Erkrankung zuerst ausführlich beschrieben haben:
Nicht selten geht ein Bruch des Handgelenks mit einer Prellung, einer Bänderzerrung oder einer Verrenkung des Gelenks einher. Dies geschieht meist bei einem Sturz. In einigen Fällen führt die Verrenkung zu einer offenen Verletzung. Dies geschieht bei einem sehr harten oder scharfen Aufprall, bei dem Knochensplitter durch die Weichteile und die Haut brechen. Dieser Fall wird als die schwerste der damit verbundenen Verletzungen angesehen.
Symptome der Verletzung
Das Ausmaß der Beeinträchtigungssymptome hängt davon ab, wie schwer die Verletzung war. Zusätzliche Komplikationen wie Verrenkungen, Schienungen, Weichteil- und Hautschäden spielen ebenfalls eine Rolle. Oft wird eine Fraktur ohne zusätzliche Anzeichen mit einer Prellung verwechselt, weil die äußeren Symptome ähnlich sind. Nur ein Arzt kann durch eine körperliche Untersuchung die richtige Diagnose stellen. Anhand der folgenden Anzeichen kann eine Fraktur diagnostiziert werden, so dass Sie sich ins Krankenhaus begeben können:
- akute Schmerzen in Handgelenk, Unterarm und Hand;
- Unfähigkeit, den Unterarm frei zu bewegen;
- Schwellung des Handgelenks;
- Bluterguss am Handgelenk;
- Abnorme Knochenbeweglichkeit;
- Lokalisierte Temperaturerhöhung;
- Ein charakteristisches knirschendes Geräusch zum Zeitpunkt der Verletzung.
Ein verschobener Handgelenksbruch weist zusätzlich eine äußerlich sichtbare Deformierung der Hand auf. Bei einer offenen Verletzung sind Sehnen und Splitter in den Wunden sichtbar.
Ursachen des Handgelenksbruchs
In den meisten Fällen wird diese Art von Verletzung durch eine Kombination aus extremer mechanischer Belastung und altersbedingten Veränderungen im Körper verursacht. Darüber hinaus können Knochenkrankheiten wie Tuberkulose, Arthrose oder Osteoporose die Situation verschlimmern. Auch Profisportler sind gefährdet. Die häufigsten Ursachen für Verletzungen sind
- Stürze;
- schwere senkrechte Stöße; und
- Knochenverdrehung;
- Biegen oder Verdrehen;
- Zerrung durch den Arm oder die Hand;
- starker Druck;
- Kontakt mit einer harten Rippe.
Verletzungen können sowohl zu Hause als auch bei der Arbeit auftreten. Im ersten Fall sind ältere Frauen stärker gefährdet, im zweiten Fall Männer, unabhängig vom Alter. Bei Kindern ist diese Art von Verletzungen aufgrund der hohen Flexibilität der Knochen nicht sehr häufig.
Klinisches Bild.
Symptome, Verlauf
Ein Patient mit einer vollständigen akuten Verrenkung der Kniescheibe bemerkt fast immer das Auftreten der Deformität und klagt darüber, wenn er einen Arzt aufsucht.
Wenn der Patient versucht, das Kniegelenk selbständig oder mit Hilfe anderer zu bewegen, ist es manchmal möglich, die Kniescheibe wieder aufzurichten. Bei der Anamnese kann es vorkommen, dass ein Patient sagt, er habe sich das Knie ausgekugelt‘, obwohl er sich in Wirklichkeit die Kniescheibe ausgekugelt hat. Die Auskugelung kann durch körperliche Aktivität, ein direktes Trauma oder durch eine normale Bewegung des Kniegelenks verursacht werden.
Bei der Erstuntersuchung des Patienten fallen Deformierung und Schwellung im Bereich des Kniegelenks auf, und die klinische Untersuchung kann schwierig sein. Infolgedessen ist auch die klinische Diagnose von Begleitverletzungen des Kniegelenks, wie Kreuzband- oder Meniskusrissen, schwierig. Die eingeschränkte Beweglichkeit des Kniegelenks bei einer Patellaluxation ist auf Schmerzen und Schwellungen der Weichteile in diesem Bereich zurückzuführen.
Bei der Untersuchung des Kniegelenks sollten Sie den Zustand des medialen Kondylus und der Bänder, die die Kniescheibe in Streckung halten, beurteilen, Kreuzbandtests durchführen und die Projektion der Gelenkhöhle auf Schmerzhaftigkeit untersuchen. Die Palpation des Kniegelenks zeigt Schmerzen auf der medialen Seite der Kniescheibe, und der Patient ist verzweifelt, wenn er versucht, die Kniescheibe nach außen zu bewegen. Eine Schwellung kann auch auf der medialen Seite des Gelenks in der Nähe des inneren Teils des Quadrizepsmuskels des Oberschenkels (VMO) zu sehen sein.
Die Beugung und Streckung des Kniegelenks kann aufgrund von Schmerzen eingeschränkt sein, aber wenn eine gewisse Beugung des Knies möglich ist, kann eine seitliche Verschiebung der Kniescheibe im Vergleich zum kontralateralen, intakten Kniegelenk zu spüren sein. Der seitliche Teil des Kniegelenks ist beim Abtasten oft schmerzhaft. Der Arzt muss auch den gesamten Bewegungsumfang des Gelenks prüfen und beurteilen. Bei älteren Patienten mit Patellaluxation kann es zu einem Riss der Quadrizepssehne proximal der Kniescheibe kommen, was zu einer erheblichen Einschränkung der aktiven Streckung der unteren Extremität und zu einem Weichteilverlust in diesem Bereich führt, der bei Vorhandensein eines Hämatoms schwer zu erkennen ist. Der Patient sollte angewiesen werden, das gestreckte Bein nach vorne zu bewegen, und wenn dies nicht möglich ist, sollte die aktive Streckung überprüft werden. Wenn möglich, sollte der Patient auch im Stehen untersucht werden, um die Achse der unteren Gliedmaßen zu bestimmen und eine Varus- oder Valgusdeformität festzustellen [11].
Diagnose
Diagnose der Krankheit oder des Zustands (Gruppe von Krankheiten oder Zuständen), medizinische Indikationen und Kontraindikationen für diagnostische Methoden
2) Anamnestische Untersuchung (direktes oder indirektes Trauma des Kniegelenks, plötzliche Beugung des Kniegelenks zu Hause, bei einem Sturz, beim Tanzen, beim Sport)
3) Instrumentelle Untersuchung (Röntgen, MRT, CT, Ultraschall).
Die Verrenkung der Kniescheibe tritt meist spontan auf. Bei 80 % der Patienten kann die Kniescheibe spontan oder einseitig ausgekugelt werden; bei den übrigen Patienten ist eine fachärztliche Behandlung erforderlich (konservative oder chirurgische Behandlung). Patienten mit einer Patellaluxation haben starke Schmerzen, eine Deformierung des Kniegelenks aufgrund einer Verschiebung der Kniescheibe, eine Bewegungseinschränkung im Gelenk und eine Beeinträchtigung der unteren Extremität.
Patienten mit spontaner Verrenkung klagen über Schmerzen im vorderen Bereich des Kniegelenks, Schwellung des Kniegelenks und Bewegungseinschränkung [12].
Die Diagnose der Kniescheibenluxation wird anhand der Beschwerden, der Anamnese und der klinischen Untersuchung gestellt. Es wurden verschiedene klinische Tests (Fairbanks-Test, Bassett-Test) beschrieben, um die Instabilität der Kniescheibe zu beurteilen [13, 14]. Die körperliche Untersuchung ist für die Diagnose der Patellaluxation von großer Bedeutung, doch gibt es derzeit keine Belege für die Verwendung eines spezifischen Tests. Weitere Untersuchungen sind erforderlich, um die Anwendbarkeit von Tests zur Beurteilung der patellofemoralen Gelenkinstabilität zu bestätigen [15].
Kommentar. Der Fairbanks-Test (Moving Patellar Apprehension Test) wird in supinierter Position durchgeführt, wobei das Kniegelenk des Patienten um 20° gebeugt ist. Der innere Rand der Kniescheibe wird ertastet und es wird versucht, sie seitlich zu bewegen. Der Patient spannt reflexartig den Quadrizepsmuskel an, um eine Verrenkung der Kniescheibe zu verhindern.
Lesen Sie mehr:- So sieht ein ausgekugeltes Bein aus.
- Die seitliche Verrenkung ist.
- Der Schlüssel zu einem Chopper-Gelenk ist.
- Wie behandelt man einen verstauchten Knöchel?.
- Verrenkung des Fußes.
- Diagramm eines Gelenks mit und ohne Luxation.
- Lisfranc-Gelenk.
- Die Sitzknochen.
