Übergewicht, das den Druck auf die Gelenkflächen erhöht, was zu deren Verschiebung führen kann.
- Plantardeformität des Fußes
- Ursachen von Valgusdeformitäten
- Ätiologie
- Formen des Hohlfußsyndroms
- Anzeichen
- Ursachen von Fußdeformitäten
- Über die Krankheit
- Arten
- Symptome einer Fußfraktur
- Ursachen für Verletzungen
- Welchen Arzt sollte ich aufsuchen?
- Verschiedene Arten
- Symptome
- Ursachen der Verrenkung
- Behandlungsmethoden bei einer Verrenkung
- Was ist zu tun, wenn eine Luxation auftritt?
- Vorbeugung von Knöchelverletzungen
- Verstauchter Fuß: Welche Salbe hilft?
- Prellungen und Verstauchungen
- Frakturen
- Kostenlose Beratung und Diagnose durch einen Arzt
- Symptome
- Diagnose
- Behandlung
Plantardeformität des Fußes
Die Klinik für Minimalinvasive Neurochirurgie bietet Ihnen eine moderne chirurgische Behandlung der Valgusfußdeformität. Der Eingriff ist so einfach, dass Sie bereits nach wenigen Stunden wieder auf den Beinen sind. Während der Operation wird ein kleiner chirurgischer Zugang gelegt, der anschließend nahezu unbeschadet verheilt. Nach der Operation erholen Sie sich schnell und haben schon bald keine Beschwerden mehr beim Gehen. Die Bequemlichkeit und Schnelligkeit des Eingriffs erlaubt es, ihn an beiden Füßen gleichzeitig durchzuführen.
Ballenzeh (Hallux valgus) – Der Ballenzeh (Hallux valgus) ist eine Außenabweichung der Großzehe und die häufigste Deformität, mit der Podologen in der Fußpathologie zu tun haben. Der Ballenzeh (Hallux valgus) ist eine Veränderung in der Beziehung des Großzehengrundgelenks, bei der es zu einer Abweichung und Valgusrotation der Großzehe kommt, kombiniert mit einer Adduktion des ersten Mittelfußknochens und der Bildung eines knorpeligen Exophyten (Wucherung) an der Innenseite des Kopfes des ersten Mittelfußknochens.
Ursachen von Valgusdeformitäten
Valgusdeformitäten des Fußes sind in den meisten Fällen genetisch bedingt. Kurzes und enges Schuhwerk kann ein Auslöser für die Verformung sein (insbesondere bei Frauen). Der Grad der Verformung kann von einer leichten Abweichung der Zehe allein bis hin zu einer erheblichen Verlagerung des gesamten Großzehengrundgelenks reichen.
Die Entstehung und Entwicklung der Valgusdeformität ist auf eine Vorfußdeformität zurückzuführen, die mit Veränderungen des Mittelfußes und des Rückfußes einhergeht.
Wenn das Fußgewölbe abgesenkt ist und die Ferse nach innen zeigt (Pronation), bewegen sich die Mittelfußknochen, insbesondere Talus und Kahnbein, nach innen und verlängern sich durch Überdehnung des Bandapparats. Es entsteht ein erhöhter Druck dieser Knochen auf die Keilbeine, die ihrerseits am Lisfranc-Gelenk (einem Gelenk zwischen den Fußwurzelknochen – drei Keilbeinen und einem Kahnbein – und den Mittelfußknochen) auf die Mittelfußknochen I-IV einwirken. Die Basen der Mittelfußknochen I-IV sind verschoben und nach außen geworfen, wodurch sie proniert werden, wobei die Köpfe dieser Knochen Drehpunkte sind. Die Mittelfußknochen I-IV werden nach distal gebracht, im proximalen Teil nach außen geschwenkt und proniert.
Der Mittelfußknochen V spürt weniger Druck vom Mittelfußknochen, da er an der Bildung des Außengewölbes beteiligt ist und die Last selbst trägt. Seine Basis ist mit dem Ellbogenbein verbunden, das sich medial der Basis des V-Metatarsalknochens befindet. Der 5. Mittelfußknochen ist durch ein starkes Ligamentum metatarsophalangeale mit dem Ellbogenbein verbunden. Der 5. Mittelfußknochen neigt dazu, sich im Verhältnis zum medialen Teil entlang seiner Länge nach außen zu bewegen. Die Spannung des Daumenadduktors führt zu einer Auswärtsverschiebung der Sesambeine und der ersten Zehe, wobei eine Korrelation zwischen der Subluxation der Sesambeine und dem Grad der Auswärtsverschiebung des fünften Mittelfußknochens besteht. Die Anspannung des Adduktorenmuskels der ersten Zehe trägt zur Supination des fünften Mittelfußknochens bei.
Ätiologie
Das Auftreten eines Hohlfußes kann auf pathologische Prozesse im Gehirn und Rückenmark, in den peripheren Nerven oder auf strukturelle Probleme im Fuß zurückzuführen sein. Liegt ein muskuläres Ungleichgewicht im Fuß vor der endgültigen Bildung des Skeletts vor, können erhebliche Veränderungen in der Morphologie der Knochen, aus denen der Fuß besteht, beobachtet werden. Tritt die Deformität nach der Skelettreife auf, bleibt die Morphologie in der Regel gleich oder verändert sich kaum. Zwei Drittel der erwachsenen Patienten entwickeln Hohlfüße vor dem Hintergrund neurologischer Erkrankungen wie Periostmuskelamiotrophie (Charcot-Marie-Tooth-Krankheit), spinaler Dysraphie, Polyneuritis, intraspinalen Tumoren, Polio, Syringomyelie, familiärer Friedreich-Ataxie, Zerebralparese und spinalen Tumoren, die Muskelungleichgewichte verursachen können, die zu einer Verbreiterung des Fußgewölbes führen. Ein Patient mit einer neu diagnostizierten einseitigen Fußdeformität ohne Trauma in der Vorgeschichte sollte auf Wirbelsäulentumore untersucht werden.
Die Ursachen und der Mechanismus der dem Hohlfußsyndrom innewohnenden Deformität sind nicht vollständig geklärt. Zu den Faktoren, die für die Entwicklung eines Hohlfußes verantwortlich sind, gehören Muskelschwäche und damit verbundene neuromuskuläre Erkrankungen, Restfolgen eines angeborenen Klumpfußes, posttraumatische Knochendeformitäten, Kontrakturen der Plantarfaszie und Verkürzungen der Achillessehne.
Die Charcot-Marie-Tooth-Krankheit (CMD), auch bekannt als hereditäre motorische und sensorische Neuropathie, ist eine genetisch heterogene Erkrankung, die hauptsächlich im ersten Lebensjahrzehnt auftritt und durch verzögerte motorische Entwicklung, distale Muskelschwäche, Ungeschicklichkeit und häufige Stürze gekennzeichnet ist. Im Erwachsenenalter kann die SBMT schmerzhafte Fußdeformitäten verursachen, insbesondere das Hohlfußsyndrom. Trotz der relativen Prävalenz dieser Erkrankung ist nur wenig über den Mechanismus der Verteilung des Muskelungleichgewichts, den Schweregrad der orthopädischen Deformierungen oder die Art der auftretenden Schmerzen bekannt. Gegenwärtig gibt es keine wirksame Behandlung, um die Entwicklung einer der Formen des Hohlfußsyndroms zu verhindern.
Formen des Hohlfußsyndroms
In der Literatur sind drei Hauptformen des Hohlfußsyndroms beschrieben: ‚Pescavovarus‘, ‚Pescalcaneocavus‘ und ‚echter‘ Pescavus. Diese drei Typen lassen sich anhand ihrer Ätiologie, klinischen Merkmale und radiologischen Befunde unterscheiden.
- Pes cavovarus oder Hohlfuß, die häufigste Form des Hohlfußes, tritt hauptsächlich bei neuromuskulären Erkrankungen wie BSMT auf und wird in Fällen, in denen keine Ätiologie festgestellt werden kann, gewöhnlich als ‚idiopathisch‘ bezeichnet. Der Pes cavovarus ist gekennzeichnet durch eine nach außen gedrehte Ferse, einen nach plantar gebeugten ersten Mittelfußknochen und verdrehte Zehen. Die radiologische Untersuchung des Pes cavovarus zeigt in der Regel, dass die Zehe im Verhältnis zur Ferse nach plantar gebogen ist.
- Ein Pes calcaneocavus oder Fersenfuß tritt in der Regel bei einer Polio-bedingten Lähmung des M. triceps brachii auf. Dieser Fall ist durch ein nach dorsal gebeugtes Fersenbein und eine nach plantar gebeugte Zehe gekennzeichnet. Die radiologischen Aufnahmen zeigen einen großen Talonavikularwinkel.
- Ein ‚echter‘ Pes cavus ist gekennzeichnet durch eine fehlende Dorsalflexion oder ein nach außen gebogenes Fersenbein und ein übermäßig hohes Längsgewölbe, das durch eine Plantarflexion der Zehe im Verhältnis zur Ferse verursacht wird. Die Kombination dieser Merkmale führt zum so genannten ‚kombinierten‘ Hohlfuß, der dann seine Beweglichkeit behält oder einbüßt.
Je nach der Lage des höchsten Punktes des Längsgewölbes unterscheidet man vier Arten des Hohlfußsyndroms: anterior (Zehen), metatarsal, posterior und kombiniert.
Anzeichen
Die wichtigsten klinischen Anzeichen der Deformität können sein:
- Visuell wahrnehmbare Verkrümmung des Fußes;
- Schmerzen beim Gehen;
- Schwierigkeiten beim Anpassen des Schuhwerks;
- Einschränkung der Beweglichkeit im Sprunggelenk und in den beweglichen Gelenken des Fußes;
- schnelle Ermüdungserscheinungen beim Gehen und bei sportlicher Betätigung;
- sekundäre posturale Verkrümmung.
Der Arzt kann eine erste Diagnose anhand des Erscheinungsbildes des Fußes stellen:
- ausgeprägte Plantarflexion, bei der es schwierig oder unpraktisch ist, den Fuß auf die andere Seite zu beugen, was auf einen Klumpfuß hinweist;
- eine Beugung des distalen Teils des Fußes nach hinten (näher am Schienbein) ist ein Hinweis auf einen Fersenfuß;
- Ein Fuß, der so verdreht ist, dass er nur auf den Tubern des Fersenbeins und den Köpfen der Mittelfußknochen ruht, wird als Hohlfuß bezeichnet;
- ein Fuß, der kein physiologisches Fußgewölbe hat, wird als Plattfuß (quer oder längs) bezeichnet;
- Bei einem Klumpfuß ist der Fuß verkürzt und steht vor.
Ursachen von Fußdeformitäten
Fußdeformitäten können durch die folgenden Faktoren verursacht werden:
- Angeborene, auch vererbbare, Anomalien des muskuloskelettalen Kompartiments des distalen Fußes;
- Posttraumatische Veränderungen, die auf eine abnorme Heilung von Knochenbrüchen zurückzuführen sind;
- Läsionen nach Verbrennungen – eine erworbene Deformität des Fußes infolge von Verbrennungen 3. oder 4;
- Deformationsarthrose der Zehengrund- und Interphalangealgelenke, die zu einer allmählichen Erosion der Knorpelschicht und zur Freilegung des knöchernen Gewebes mit der Bildung einer hartnäckigen Adhäsion führt;
- neurologische Störungen, die zu Paresen (teilweiser Verlust der Innervation) oder Lähmungen (vollständige Blockade der neuromuskulären Leitung) führen – diese können durch Schlaganfall, Multiple Sklerose und andere Pathologien entstehen.
Über die Krankheit
Verrenkungen an dieser Stelle machen etwa 2 % aus. Bei einer Verrenkung des linken oder rechten Fußes wird meist das Sprungbein verschoben und der gesamte Fuß in Mitleidenschaft gezogen (die Biomechanik ist gestört). Diese Verletzung ist immer durch eine Schädigung der Haltebänder gekennzeichnet. Multitraumatische Verrenkungen können mit Knochenbrüchen im hinteren oder vorderen Bereich des Fußes kombiniert sein.
Die Unterbrechung der Knochenverbindungen im Fuß wird von starken Schmerzen, Schwellungen und Veränderungen der normalen Form des Organs begleitet. Die anatomischen Anomalien führen zu Funktionsstörungen – passive und aktive Bewegungen des Fußes sind nicht mehr möglich, ebenso wenig wie das Abstützen des Fußes im Allgemeinen.
Wie kann eine Fußluxation diagnostiziert werden? Die Diagnose wird auf der Grundlage der Beschwerden des Patienten, der Hinweise auf eine Verletzung und der Ergebnisse der objektiven Untersuchung (Untersuchung und Abtasten des Fußes) gestellt. Die endgültige Diagnose wird auf der Grundlage einer Röntgenuntersuchung gestellt. In den meisten Fällen kann das Röntgenbild einen möglichen Knochenbruch ausschließen/bestätigen.
Die Behandlung einer Fußluxation erfolgt in der Regel konservativ. Unter Narkose bringt der Arzt die ausgekugelten Knochen in ihre physiologische Position zurück, woraufhin ein Gipsverband angelegt wird (der später durch einen Gipsverband ersetzt wird). Die Behandlung schließt mit einem angemessenen Rehabilitationsprogramm ab.
Arten
Verstauchungen des Fußes können in folgenden Formen auftreten
- talar;
- subtalar;
- Seitliche Fußwurzel und Mittelfußknochen – der ausgerenkte Knochen weicht nach außen aus;
- Mittelfußknochen und Mittelfußknochen – der ausgerenkte Knochen weicht nach innen aus;
- Interphalangeale Verrenkungen.
Man unterscheidet auch zwischen vollständigen Verrenkungen, bei denen die Knochen keinen Kontakt mehr zueinander haben, und teilweisen Verrenkungen, bei denen nur ein Teil der Knochen miteinander in Kontakt ist.
Symptome einer Fußfraktur
Die Schwere der Symptome hängt davon ab, wie stark ein Bereich des Beins geschädigt wurde. Es ist nicht ungewöhnlich, dass ein geringes Maß an Beschwerden im Zusammenhang mit einer Verletzung dazu führt, dass die Opfer nicht einmal ein Krankenhaus aufsuchen. Dies führt zu Komplikationen wie starken Schmerzen, Entzündungen und nicht verheilten Knochenbrüchen. Außerdem wird die Verletzung ohne radiologische Diagnose fälschlicherweise für eine Weichteilverletzung wie eine Prellung oder Verrenkung gehalten. Um die Art des Problems zu erkennen und rechtzeitig Hilfe zu suchen, ist es wichtig, die wichtigsten Symptome einer Fraktur zu kennen:
- akute Schmerzen im Fuß, Unfähigkeit, einen Schritt zu machen;
- Schwellung, Rötung, Bluterguss;
- Anstieg der lokalen Temperatur;
- Unfähigkeit, die Zehen zu bewegen;
- Verformung des Fußes, harte Verdickung unter der Haut;
- In schweren Fällen von Frakturen: abnorme Beweglichkeit der Knochen.
Die Symptome einer Fußfraktur können in ihrer Schwere und Lokalisation variieren. Dies hängt davon ab, wie schwer die Verletzung ist und welcher Teil des Fußes betroffen ist. Der Gesamtzustand wird auch durch mögliche Schäden an anderen Bindegeweben – Knorpel, Sehnen, Bänder – beeinflusst. Verletzungen dieser Knochen sind am häufigsten:
In schweren Fällen kann die Verletzung durch eine Verschiebung verschlimmert werden, die zu einer offenen Fraktur führen kann. Dabei handelt es sich um einen gefährlichen Zustand, bei dem Knochenfragmente durch die Weichteile brechen.
Ursachen für Verletzungen
Verletzungen können unabhängig von Beruf und Lebensstil auftreten. Die Zerbrechlichkeit der Fußknochen bedeutet, dass selbst geringe mechanische Einwirkungen ihre Integrität beeinträchtigen können. Profisportler und ältere Menschen sind besonders gefährdet. Zu den Ursachen von Fußknochenbrüchen gehören:
- Senkrechter oder seitlicher Aufprall;
- Verdrehen und Beugen;
- Beugen; Beugen über eine steife Rippe;
- Verdrehung;
- Quetschender Aufprall.
Eine Fußfraktur ist nicht selten die Folge eines Sturzes, bei dem der Fuß verdreht oder von einem schweren Gegenstand getroffen wird. Fußverletzungen sind ein typisches Merkmal von Fußballspielern und Sportlern. Bei Kindern hingegen treten diese Brüche aufgrund der hohen Flexibilität der Knochen viel seltener auf. Bei älteren Menschen treten die Verletzungen oft in Verbindung mit Osteoporose oder Osteomyelitis auf.
Welchen Arzt sollte ich aufsuchen?
Eine rechtzeitige ärztliche Behandlung hilft, die Symptome – Schmerzen, Schwellungen, Entzündungen – zu kontrollieren und den Heilungsprozess erheblich zu beschleunigen. Zögern Sie daher nicht, bei Verdacht auf eine Fraktur ein Krankenhaus aufzusuchen. Für die Behandlung dieser Art von Verletzungen ist ein Arzt zuständig:
Verschiedene Arten
Fußluxation ist ein allgemeiner Begriff, der sich auf eine Verrenkung eines der Gelenke des Fußes bezieht, und davon gibt es bekanntlich mehrere. Es ist nicht ungewöhnlich, dass dieser Zustand in Verbindung mit einer Bandverletzung oder sogar einem Knochenbruch auftritt. Der menschliche Fuß ist sehr komplex und besteht aus 26 Knochen, die drei Hauptabschnitte bilden:
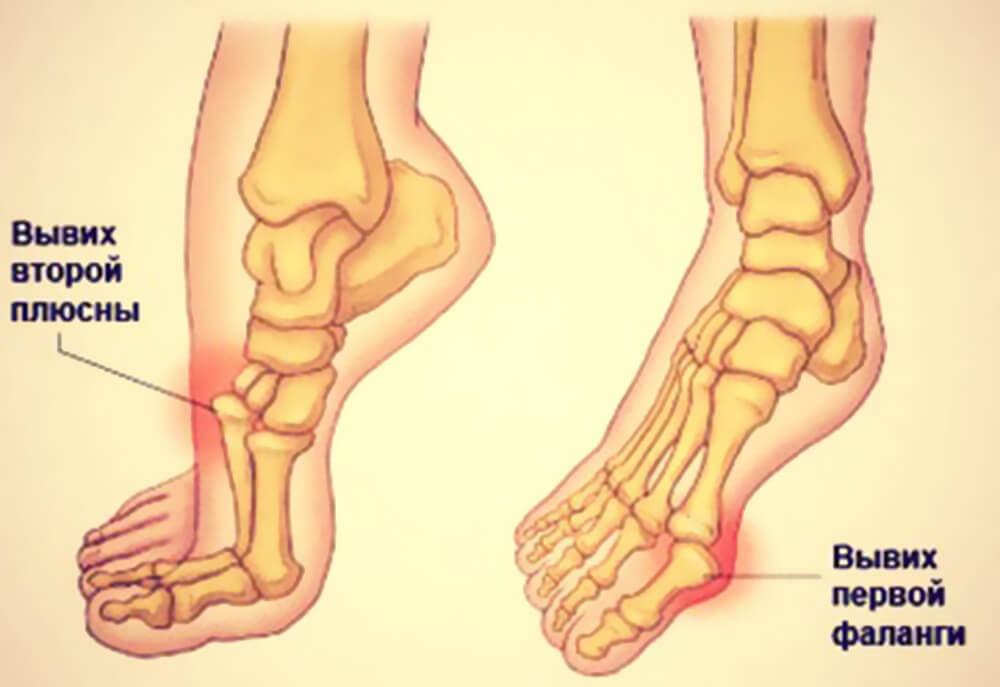
Die Tarsalregion (Fußwurzel) besteht aus sieben Knochen.Die Fußwurzelregion besteht aus sieben Knochen: Schienbein, Sprungbein, Kahnbein, Fersenbein und drei Keilbeinknochen. Diese Elemente verbinden sich mit den Mittelfußknochen, von denen es fünf gibt, und treffen auf die Zehenglieder (Phalangen). Die Zehenglieder bestehen aus vierzehn Knochen, die die Zehen bilden. Dort, wo der Fuß auf das Schienbein trifft, befindet sich das bewegliche Sprunggelenk. Es besteht aus dem Wadenbein, dem Schienbein und dem Sprungbein.
Bevor eine Verrenkung behandelt wird, ist es wichtig, die Art der Verrenkung zu bestimmen, da die weitere Behandlung davon abhängt. Zu den Arten von Fußluxationen gehören. die folgenden Bezeichnungen:
- – Verrenkung der Zehen.
- – Dislokation des Subtalargelenks.
- – Verrenkung des Sprunggelenks.
- – Verrenkung der Fußwurzelknochen.
- – Verrenkung der Fußwurzelknochen.
Eine Verrenkung des Fußes kann in Kombination mit einer Bandverletzung oder sogar einem Knochenbruch auftreten.
Jede dieser Varianten erfordert eine spezielle Behandlung, weshalb es so wichtig ist, sofort eine medizinische Einrichtung aufzusuchen, wo ein Spezialist die Art der Verletzung feststellen wird. Er wird auch die Möglichkeit eines Bruchs ausschließen, was bei dieser Art von Verletzung nicht ungewöhnlich ist. Der Arzt wird Ihnen dann sagen, was im Falle einer Fußverstauchung zu tun ist, und es ist wichtig, dass Sie alle seine Empfehlungen befolgen.
Traumatologen weisen darauf hin, dass es einen Typus gibt, der als unvollständige Verrenkung bezeichnet wird, bei dem es zu einer allmählichen Verschiebung der Gelenkfläche kommt, die Bänder aber nur teilweise, d. h. nicht vollständig, gerissen sind. Es gibt mehrere Arten von unvollständigen Verrenkungen des Sprunggelenks, Dazu gehören die folgenden.:
Symptome
Sehr häufig leiden Menschen an verstauchten Knöcheln, die nur zu Hause behandelt werden können Nur nach Rücksprache mit einem qualifizierten Facharzt.. Die klinischen Anzeichen eines verstauchten Fußes hängen direkt von der Lokalisation der Verletzung, der Art des Gelenks und dem Vorhandensein von Begleitverletzungen ab. Eine Schienbeinverdrehung wird nur selten diagnostiziert; Statistiken zufolge tritt sie bei 1,5-2 % der Verrenkungen auf. Eine vollständige Verstauchung des Sprunggelenks wird durch eine Trennung der Gelenkflächen verursacht, die mit einer Schädigung der Bänder und Knochen des Fußes einhergeht.
Es gibt eine Reihe von Merkmalen bei einer Fußluxation, was zu Hause zu tun ist, wird erst nach der Diagnosestellung festgelegt. Zunächst erhebt der Facharzt eine Anamnese, d.h. er spricht mit dem Patienten und stellt seine Symptome fest, in der Regel ist die Liste der Beschwerden bei einer solchen Verletzung bei allen gleich, sie umfasst u.a. die folgenden Erscheinungen:
- – Unerträgliche Schmerzen, die es dem Patienten erschweren, zu sitzen oder zu gehen;
- – Schwellung der Weichteile mit Bluterguss und Stauung;
- – Es kann sogar eine sichtbare Einwärts- oder Auswärtsverschiebung des Gelenks festgestellt werden;
- – Hautschäden, die mit einer offenen Verrenkung oder einem Bruch des Fersen-, Fuß- oder Zehengewölbes verbunden sind;
- – Schädigung des Nervengewebes, die sich als Gefühlsstörung äußert;
- – Krampfanfälle in den unteren Gliedmaßen;
- – vollständiger oder teilweiser Verlust der Fähigkeit zu gehen;
- – Schwellungen und Blutergüsse an den Zehen;
- – mangelnde Blutversorgung, die zu Gefühlsstörungen und in seltenen Fällen sogar zu Gangrän führen kann;
- – Veränderungen in der Konfiguration der distalen Gliedmaßen;
- – Schmerzen im Zusammenhang mit einer Verrenkung vom Typ Lisfranc;
- – Symptome einer Muskelverstauchung, eines Knöchelbruchs und eines Bänderrisses im Zusammenhang mit einer Verletzung des Sprunggelenks.
Ursachen der Verrenkung
Eine Verrenkung kann in jedem Gelenk auftreten. Eine typische Verrenkung kann durch ein Trauma verursacht werden. Eine Verrenkung kann zum Beispiel auftreten, wenn das Gelenk übermäßig bewegt wird (außerhalb des normalen Bewegungsbereichs). Dies ist in der Regel eine erzwungene Bewegung (z. B. infolge eines Sturzes: Eine Person stürzt auf die Rückseite der Schulter und erleidet eine Schulterluxation). Auch ein Schlag auf den Gelenkbereich kann eine Verrenkung verursachen. Verrenkungen infolge eines Traumas werden als traumatische Verrenkungen bezeichnet.

Eine Verrenkung kann aber auch einen nicht-traumatischen Ursprung haben. In diesem Fall wird sie durch die Zerstörung der Gelenkenden der Knochen infolge von Krankheiten wie Polio, Arthrose, Arthrose und Tuberkulose verursacht. Solche Verrenkungen werden als pathologische Verrenkungen bezeichnet.
Es gibt auch angeborene Verrenkungen. Diese Pathologie tritt beim Fötus während der fötalen Entwicklung auf.
Besondere Aufmerksamkeit wird den so genannten habituellen Luxationen gewidmet. Eine habituelle Verrenkung ist eine Verrenkung, die auch bei einem leichten Trauma im selben Gelenk auftritt. Sie wird durch eine Schwäche des Gelenkapparats (Kapsel, Bänder, Muskeln) oder eine veränderte Konfiguration der Gelenkflächen verursacht. In den meisten Fällen tritt eine habituelle Verrenkung auf, wenn ein Gelenk nach der Behebung einer traumatischen Verrenkung zu früh wieder beweglich geworden ist.
Behandlungsmethoden bei einer Verrenkung
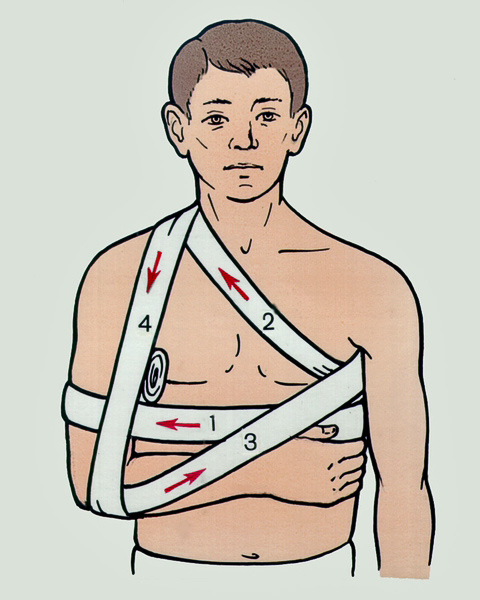
Was ist zu tun, wenn eine Luxation auftritt?
Bei einer Verrenkung besteht die erste Maßnahme in der Ruhigstellung des verletzten Gelenks (Immobilisierung). Idealerweise sollte eine Schiene verwendet werden, aber wenn dies nicht möglich ist, sollte die Ruhigstellung mit improvisierten Mitteln – einem Tuch, einem Stück Stoff usw. – erfolgen. Kalte Kompressen werden empfohlen, um Schwellungen zu reduzieren und Schmerzen zu lindern. Dazu eignet sich zerstoßenes Eis aus dem Gefrierschrank oder eine kalte Wasserflasche. Ein Schmerzmittel kann eingenommen werden.
Die Verrenkung muss wieder eingerenkt werden, und das sollte schnell geschehen. Wenn die Verrenkung nicht innerhalb von 1 bis 2 Tagen korrigiert wird, erschwert die Schwellung die Korrektur und es kann eine Operation (Gewebeschnitt) erforderlich sein. Versuchen Sie aber auf keinen Fall, die Verrenkung selbst zu richten! Eine erfolgreiche Selbstbehandlung ist selten und das Risiko, sich selbst zusätzliche Schmerzen zuzufügen und die Situation zu verschlimmern, ist erheblich.
Wenden Sie sich im Falle einer Verrenkung so schnell wie möglich an ein Traumazentrum oder einen Unfallchirurgen. Professionelle Hilfe erhalten Sie bei einem Unfallarzt oder Chirurgen in einer der Kliniken des Hausarztes.
Nehmen Sie die Behandlung nicht auf eigene Faust vor. Wenden Sie sich an unsere Spezialisten, die eine korrekte Diagnose stellen und eine Behandlung verschreiben.
Vorbeugung von Knöchelverletzungen
Das Tückische an Knöchelverletzungen ist, dass ein einmal verstauchter Knöchel die Anfälligkeit für weitere Verletzungen durch ungeschickte Bewegungen, falsches Schuhwerk, schnelles Gehen oder Sport erhöht.
Wenn Sie sich also beim Gehen häufig den Fuß verstauchen und dann lange hinken oder an einer ‚flachen Stelle‘ umfallen, sollten Sie sich überlegen, wie Sie solche Zustände verhindern können. Dazu sollten Sie die folgenden Schritte unternehmen:
- Wählen und tragen Sie gute Schuhe, die Ihnen passen und in denen Sie bequem laufen können. Vorzugsweise mit einem kleinen, stabilen Absatz und einer orthopädischen Einlegesohle. Frauen sollten sich darüber im Klaren sein, dass das Tragen von Schuhen mit hohen Absätzen die Verletzungsanfälligkeit der Füße erhöht, so dass sie nicht über einen längeren Zeitraum getragen werden sollten.

Verstauchungen und ernstere Knöchelprobleme sollten vermieden werden, da die meisten Knöchelverletzungen darauf zurückzuführen sind, dass man beim Gehen nicht unter die Füße schaut.
Verstauchter Fuß: Welche Salbe hilft?
Die erste Aufgabe bei der Behandlung der Folgen einer Verletzung besteht darin, die Schmerzen des Patienten zu lindern. Diese Anforderungen erfüllen schmerzlindernde Salben, die auf Anraten eines Arztes und mit individueller Schmerzlinderung erfolgreich eingesetzt werden. Unmittelbar nach der Verletzung können nur kühlende schmerzstillende Salben verwendet werden. Schmerzmittel mit wärmender Wirkung sind erst einige Tage nach der Verrenkung erlaubt, wenn die Entzündung langsam abklingt. Beliebte Salben mit dieser Wirkung sind:
Kurze Liste von Salben für Verstauchungen:
- Dolgit;
- Ketonal;
- Voltaren;
- Bystromgel;
- Emulgel;
- Deep Relief;
- Fastum-Gel;
- Naiz-Gel;
- Diclofenac.
Die oben genannten Mittel sind leicht in der Apotheke zu finden. Sie basieren auf nichtsteroidalen entzündungshemmenden Arzneimitteln und werden bei Blutergüssen eingesetzt. Sie sind sicher und hypoallergen und eignen sich sogar für Kinder jeden Alters.
Hormonmischungen sollten bei Erwachsenen mit großer Vorsicht eingesetzt werden. Sie beschleunigen den Genesungsprozess und helfen, wenn andere Mittel keine Wirkung zeigen, können aber oft nicht nur hilfreich, sondern auch schädlich sein. Es lohnt sich, dem Arzt zu vertrauen – wenn der Arzt Hormonmischungen verschreibt, sollten sie nur in den auf dem Rezept angegebenen Mengen verwendet werden.
Prellungen und Verstauchungen
Fußprellungen sind von starken Schmerzen begleitet, weil die Haut- und Muskelschicht sehr dünn ist und der Stoß auf die Knochenhaut, das Bindegewebe, das den Knochen bedeckt, fällt. Es kommt schnell zu Schwellungen, die mit der Zeit zunehmen. Daher ist eine präklinische Versorgung notwendig, um Schwellungen und Schmerzen zu reduzieren. Dazu kann man den Fuß mit Eis kühlen und versuchen, den Fuß nicht zu belasten.
Verstauchungen des Fußes sind recht selten. Das Erscheinungsbild hängt von dem Gelenk ab, an dem die Verletzung aufgetreten ist. Bei einer Verstauchung des Fußes im Subtalargelenk können folgende Symptome auftreten: Der Fuß ist untypisch verschoben und zeigt mit der Sohle nach innen, der Außenknöchel ist vorgewölbt und über dem Knöchel ist eine straffe Haut sichtbar. Der Innenknöchel hingegen ist eingedrückt und die Haut ist eingezogen.
Bei Verstauchungen ist die Schwellung recht schnell sichtbar. Daher ist es wichtig, dass der Verletzte so schnell wie möglich in ein Traumazentrum gebracht wird. Reparieren Sie die Verrenkung nicht selbst, da dies ohne Narkose nicht möglich ist.
Während des Transports die verletzte Gliedmaße mit einer Schiene oder einem anderen improvisierten Hilfsmittel ruhigstellen, auf eine Rolle legen und etwas Kühles auflegen. Auf keinen Fall sollte auf die Gliedmaße getreten oder sich dagegen gelehnt werden, da dies die Schmerzen verstärken und die Verrenkung verschlimmern kann.
Verrenkungen des Vorfußes und des Mittelfußes verursachen Schwellungen und Verformungen des Fußes. Die Erstbehandlung sollte die gleiche sein wie bei diesem Problem in anderen Gelenken.
Bei einem direkten Schlag auf den Fuß, der mit starken Schmerzen und zunehmender Schwellung einhergeht, kann es sich sowohl um eine Prellung als auch um eine Verrenkung des Fußes handeln. Diese sind äußerlich schwer zu unterscheiden. In einem solchen Fall muss der Verletzte in ein Krankenhaus gebracht werden.
Frakturen
Die häufigste Ursache für eine Fraktur ist ein unglücklicher Sprung oder Sturz auf den Fuß. Wenn die Knochen des Fußrückens brechen, können sie sich verschieben und Druck auf die Sehnen und die Haut ausüben, wodurch deren Blutversorgung beeinträchtigt wird. In der Folge kann es zu einer Nekrose des Fußgewebes kommen. Die ersten Symptome einer solchen Verletzung sind starke Schmerzen, Schwellungen und Blutergüsse unter dem Sprunggelenk. Wenn die Ferse nach oben gedrückt wird, werden die Schmerzen schlimmer.
Diese Art von Fraktur erfordert dringend ärztliche Hilfe. Es ist wichtig, ins Krankenhaus zu kommen, bevor sich eine Schwellung bildet. Ist dies der Fall, muss das Bein mit einer Schiene ruhig gestellt, hochgelagert und mit Eis gekühlt werden.
Bei einem Bruch des Fersenbeins schwillt das Gewebe im Fersenbereich an, der Fuß flacht ab und die Sehne flacht ab. Gleichzeitig weitet sich die Ferse optisch. Schon bei leichter Berührung der geschädigten Stelle treten Schmerzen auf.
Wenn die Mittelfußknochen, die den Vorfuß bilden, gebrochen sind, verstärkt sich der Schmerz bei Druck und die Blutung nimmt zu.

Bei einer Verletzung der Zehen ist die Wahrscheinlichkeit größer, dass die Haut beschädigt wird. An der Verletzungsstelle kommt es zu Blutungen unter der Haut, der Zeh schmerzt stark, seine Achse und Beweglichkeit sind verändert.
Bei der Behandlung eines gebrochenen Zehenknochens gibt es einige Dinge zu beachten. Zur Ruhigstellung des Fingers muss ein Verband angelegt werden. Dazu wird eine breite Binde verwendet, die mehrmals um den Finger gewickelt wird. Wenn mehrere Finger betroffen sind, sollte dies für jeden Finger einzeln geschehen.
Sind das Gelenk und die Bänder geprellt, kommt es zu Schmerzen und Schwellungen im Bereich des Knöchels. Alle Bewegungen im Gelenk sind eingeschränkt. Der Verletzte ist jedoch in der Lage, auf den Fuß zu treten. Die erste Hilfe besteht in diesem Fall darin, Eis aufzutragen und die Extremität hochzulegen. Außerdem sollte das Gelenk mit einem festen Verband geschützt werden.
Kostenlose Beratung und Diagnose durch einen Arzt
Während der Konsultation führen wir eine gründliche Diagnose der gesamten Wirbelsäule und jedes ihrer Segmente durch. Wir stellen genau fest, welche Segmente und Nervenwurzeln betroffen sind und die Schmerzsymptome verursachen. Als Ergebnis der Konsultation geben wir detaillierte Behandlungsempfehlungen und verordnen gegebenenfalls zusätzliche Diagnostik.
Wir führen eine Funktionsdiagnose der Wirbelsäule durch
Wir führen Manipulationen durch, die zu einer deutlichen Schmerzlinderung führen.
Wir entwickeln ein individuelles Behandlungsprogramm
Symptome
Das Krankheitsbild der Hüftsubluxation besteht aus den folgenden Symptomen:
Der Schweregrad der Klinik hängt vom Grad der Abweichung des Hüftkopfes von seiner physiologischen Position ab.
Schmerzsyndrom bei Subluxation:
Der Schmerz ist um das Gelenk herum lokalisiert und hat keine Tendenz zur Ausbreitung. Der Schmerz ist lästig, von mäßiger Intensität und nimmt bei Bewegung zu.
Die Schwellung des Gewebes bei Subluxation kann bei Patienten mit gut entwickeltem Muskelgewebe um das Gelenk herum unauffällig sein.
Der Bewegungsumfang des Hüftgelenks ist stark eingeschränkt. Der Patient kann das Bein nicht anheben oder sich ohne Unterstützung aufsetzen.
Symptome wie Steifheit, Unbehagen beim Gehen, Bewegungseinschränkung und quälende Schmerzen im Hüftgelenk sind Gründe, einen Facharzt aufzusuchen.
Diagnose
Die Diagnose wird anhand der Beschwerden des Patienten, der Anamnese, des klinischen Bildes, des körperlichen Untersuchungsbefundes und der instrumentellen Befunde gestellt.
Röntgenaufnahmen des betroffenen Gelenks in zwei Projektionen sind ausreichend, um die Abweichung des Hüftkopfes in die Hüftgelenkspfanne festzustellen und Behandlungsmaßnahmen zu planen.
Zusätzliche Untersuchungen sind erforderlich, um Anomalien festzustellen, die zu Veränderungen des Bindegewebes geführt haben, die zu einer Bandschwäche und Dehnung der Gelenkkapsel führen: MRT, Ultraschall, Elektromyographie.
Der individuelle diagnostische Maßnahmenplan für jeden Patienten wird vom Arzt auf der Grundlage der Auswertung der Daten aus den Voruntersuchungen festgelegt.
Behandlung
Die Behandlungsstrategie bei einer Hüftsubluxation hängt von der zugrunde liegenden Ursache des Problems ab.
Handelt es sich um eine traumatische Subluxation, wird der Patient nach der Erstversorgung (Ruhigstellung des betroffenen Gelenks mit improvisierten Mitteln) sofort zu einem Arzt gebracht. Nach der Reposition wird das Gelenk mit einem Gips oder einer Schiene ruhiggestellt.
Lesen Sie mehr:- Subtalare Verrenkung des Fußes.
- Verrenkung eines Knochens in einem Gelenk.
- Die seitliche Verrenkung ist.
- Verrenkung des Sprunggelenks.
- Wie stellt man fest, ob es sich um eine Knöchelfraktur oder eine Verrenkung handelt?.
- Lisfranc-Gelenk.
- Anatomie des Lisfranc-Gelenks.
- Diagramm eines Gelenks mit und ohne Luxation.
