Die Wirksamkeit wurde bei allen an der Studie beteiligten Patienten untersucht. Das Einsetzen der Wirkung wurde bei der Mehrzahl der Patienten am Tag 23 beobachtet, das früheste Einsetzen am Tag 20 und das späteste Einsetzen am Tag 34 wurde bei 25 % der Probanden beobachtet.
- Studie über die Wirksamkeit, Verträglichkeit und Sicherheit von Hyaluronsäure bei Patienten mit Kniearthrose
- Material und Methoden.
- Behandlung der aseptischen Nekrose des Knies 1.jpg
- Behandlung der aseptischen Nekrose des Knies 2.jpg
- Radiologische Diagnostik
- Konservative Behandlung
- Diagnose von Frakturen des Oberschenkelkondylus und des Schienbeins
- Behandlung von Femur- und Tibiakondylenfrakturen
- Diagnose von Tibiafrakturen
- Behandlung von Schienbeinfrakturen
- Dies könnte von Interesse sein
- Benutzerfragen zur Tibiafraktur
- Behandlung von Meniskusverletzungen und -rissen
- Genesung nach einer Meniskusoperation
- Behandlung von intraartikulären Frakturen
- Chirurgische Behandlung
- Medizinische Therapie
- Vorbeugung
- Diagnose
- Behandlung
- Einschränkung der körperlichen Aktivität und therapeutische Übungen
Studie über die Wirksamkeit, Verträglichkeit und Sicherheit von Hyaluronsäure bei Patienten mit Kniearthrose
С. Anikin, MD, PhD
Л. D., PhD
Е. M. Zaitseva, M.D.
Н. G. Kashevarova
Т. A. Korotkova, M.D.
Е. T.A. Korotkova, M.D., Kandidat der medizinischen Wissenschaften
V.A. Nasonova NIIR, Moskau
Osteoarthritis (OA) ist eine Gelenkerkrankung, die durch zellulären Stress und den Abbau der extrazellulären Matrix infolge von Makro- und Mikroschäden gekennzeichnet ist, wodurch abnormale adaptive Reparaturprozesse aktiviert werden, einschließlich entzündungsfördernder Reaktionen des Immunsystems, Knochenumbau und Osteophytenbildung [1]. OA ist eine der häufigsten Erkrankungen des Bewegungsapparats. Insgesamt liegt die Prävalenz der Knie-OA bei Menschen ab 55 Jahren bei 10 %, wobei 25 % der OA-Fälle häufige Exazerbationen und schwere klinische Symptome aufweisen [2]. Die Hauptsymptome der OA sind Schmerzen, hauptsächlich mechanischer Art, mit Schreckhaftigkeit, kurzzeitiger Steifheit für bis zu 30 Minuten und Gelenkfunktionsstörungen. Das klinische Bild kann von Krepitationen bei aktiver Bewegung, leichten Ergüssen und knöcherner Hypertrophie begleitet sein. Zur Behandlung der OA wird ein umfassender Ansatz verfolgt, bei dem sowohl medikamentöse als auch nichtmedikamentöse Behandlungen zum Einsatz kommen: Physiotherapie, Bewegungstherapie und andere Rehabilitationsmethoden. Bei persistierender OA, die mit starken Schmerzsymptomen, schweren Funktionseinschränkungen und einer erheblichen Einschränkung der Lebensqualität einhergeht, wird eine chirurgische Behandlung durchgeführt. Die OA ist eine chronische Erkrankung, die eine Langzeittherapie erfordert. Die Mehrheit der Patienten mit primärer OA ist älter und hat in der Regel mehrere Komorbiditäten. Die neuesten Leitlinien der Osteoarthritis Research Society International (OARSI) von 2014 für die nichtoperative Behandlung von Knie-OA befassen sich schwerpunktmäßig mit der Frage der Komorbidität [3]. Das Expertengremium der Organisation bewertete die einzelnen Methoden nicht nur nach ihrer Wirksamkeit, sondern auch nach dem Risiko für unerwünschte Ereignisse. Auf der Grundlage der Entscheidungen des Expertengremiums wurden Schlussfolgerungen über die Gültigkeit eines bestimmten Therapieansatzes gezogen. Nichtsteroidale Antirheumatika (NSAIDs) und intraartikuläre Glukokortikoide werden zur Schmerzbehandlung bei OA eingesetzt. Diese Therapien können die Schmerzen erheblich reduzieren und die Funktion verbessern. Ihr Einsatz kann jedoch durch koexistierende gastrointestinale, kardiovaskuläre, renale, hepatische, endokrine und andere Erkrankungen eingeschränkt sein. Bei der Behandlung mit NSAR und Glukokortikoiden für intraartikuläre Injektionen sollte eine mögliche Beeinträchtigung der Funktion der inneren Organe berücksichtigt werden, und die Dauer einer solchen Therapie sollte kurz sein, wobei die niedrigsten wirksamen Medikamentendosen verwendet werden sollten [3, 4]. Eine weitere Gruppe von Medikamenten, die bei der Behandlung von OA häufig eingesetzt werden, sind Medikamente mit langsamem Einsetzen der Symptome (SARP). Ihre Rolle und ihr Stellenwert bei der Behandlung von OA sind bis heute umstritten. Dies ist auf die große Heterogenität der in verschiedenen klinischen Studien gewonnenen Daten zurückzuführen. Generell lässt sich feststellen, dass PMREs durch eine mäßige symptomatische Wirkung und gute Verträglichkeit gekennzeichnet sind. Fast alle Studien berichteten über eine sehr niedrige Inzidenz von unerwünschten Arzneimittelwirkungen, die im Allgemeinen klinisch nicht signifikant waren. Aufgrund dieser Eigenschaften können PMREs in großem Umfang bei Patienten mit einem hohen Maß an Komorbidität und in verschiedenen Altersgruppen eingesetzt werden.
Material und Methoden.
An einer einjährigen prospektiven Kohortenstudie nahmen 30 Patienten mit der Diagnose einer primären Knie-OA teil, von denen 93 % weiblich und 7 % männlich waren. Die OA wurde nach den Klassifikationskriterien des American College of Rheumatology (ACR) von 1986 diagnostiziert. [4].
Einschlusskriterien: Männer und Frauen im Alter von 45-70 Jahren, Diagnose einer primären tibiofemoralen OA, die nach den Kriterien des American College of Rheumatology bestätigt wurde, Schmerzen beim Gehen mit einer Intensität von mindestens 40 mm auf einer visuellen Analogskala (VAS), zweites oder drittes radiologisches Kellgren-Lawrence-Stadium, Erfordernis einer mindestens 30-tägigen NSAID-Therapie in den vorangegangenen drei Monaten und unterzeichnete Einverständniserklärung.
Ausschlusskriterien: Patienten mit bekannter sekundärer Gonarthrose, Patienten, die in den letzten sechs Monaten mit anderen symptomatischen Mitteln und langsam wirkenden Medikamenten behandelt wurden, intraartikuläre Verabreichung anderer Medikamente in den letzten sechs Wochen vor Aufnahme in die Studie, Fälle von Chondrokalzinose, aseptischer Nekrose der Femur- und Tibiakondylen, Knieoperationen und Patienten mit einer Überempfindlichkeit gegenüber GnA und schweren Begleiterkrankungen, einschließlich systemischer rheumatischer Erkrankungen.
Die Verwendung von NSAIDs, die die Patienten zum Zeitpunkt der Aufnahme in die Studie einnahmen, war zulässig. Andere intraartikuläre Injektionen, einschließlich Glukokortikoide und andere GnA-Präparate, sowie physiotherapeutische Behandlungen waren nicht zulässig.
Behandlung der aseptischen Nekrose des Knies 1.jpg

Behandlung der aseptischen Nekrose des Knies 1.jpg
Die aseptische Nekrose des Knies wird konservativ oder chirurgisch behandelt.
Eine konservative Behandlung gilt als erfolgversprechend, wenn die Läsion nicht mehr als 40 % der Breite des Kondylus einnimmt. Die MRT gilt als die wirksamste nicht-invasive Methode zur Beurteilung des Ausmaßes der Osteonekrose. Die Durchführung des Verfahrens mit STIR ermöglicht die Beurteilung des tatsächlichen Ausmaßes der Schwellung, des Ausmaßes der Nekrose und der Prognose des Krankheitsverlaufs.
- Entlassung der Gliedmaße;
- nichtsteroidale entzündungshemmende Medikamente;
- Stoßwellentherapie;
- Knieschluss zur Schmerzlinderung;
- Therapie mit plättchenreichem Plasma;
- Injektion von mesenchymalen Stammzellen aus dem Fettgewebe in das Knie.
Die Spezialisten in der Klinik von Dr. Glazkow bevorzugen konservative Behandlungsmethoden. In vielen Fällen kommt die Knochennekrose zum Stillstand und das Gewebe regeneriert sich, so dass der Betroffene seine Schmerzen loswerden und zu seiner früheren körperlichen Aktivität zurückkehren kann.
Behandlung der aseptischen Nekrose des Knies 2.jpg

Behandlung der aseptischen Nekrose des Kniegelenks 2.jpg
Eine aseptische Nekrose des Oberschenkelgewebes im Kniegelenk erfordert in den folgenden Fällen eine chirurgische Behandlung.
- Es liegt ein Riss des Meniskus vor;
- im fortgeschrittenen Stadium der Erkrankung, wenn mehr als 40 % der Breite des Kondylus abgestorben sind;
- Die konservative Therapie ist unwirksam und die Erkrankung schreitet fort.
Die meisten Operationen in der Klinik von Dr. Glazkov werden mit arthroskopischen Methoden durchgeführt. Dabei handelt es sich um minimalinvasive Eingriffe, die durch Punktionen im Kniebereich durchgeführt werden, ohne große Schnitte und ohne Öffnung der Gelenkhöhle. Nach diesen Eingriffen erholt sich der Betroffene schneller, ist weniger anfällig für Komplikationen und verbringt weniger Zeit im Krankenhaus.
Operation der aseptischen Nekrose des Oberschenkelkondylus:
Debridement mit mikrochirurgischem Verfahren. Der Arzt zerkleinert das geschädigte Gewebe und schafft kleine Läsionen im Knochenbereich. Diese regen regenerative Prozesse an, stoppen das Absterben von Gewebe und fördern die Heilung.
Dekompression . Eine Operation, bei der ein oder mehrere Kanäle im Knochen angelegt werden, um den Innendruck zu verringern. Nach diesem Eingriff werden neue Blutgefäße gebildet, die die Blutversorgung des Knochengewebes verbessern.
Osteochondroplastik . Wird eingesetzt, um Defekte im Knochen- und Knorpelgewebe zu ersetzen. Diese werden aus anderen Bereichen des Körpers entnommen. Seltener werden auch künstliche Materialien verwendet.
Osteotomie . Entfernung eines abgestorbenen Knochenstücks.
Einzelkondylen-Endoprothese . Sie wird in den schwersten Fällen eingesetzt. Die Ärzte ersetzen einen Teil des Kniegelenks durch eine künstliche Prothese.
Wenn Sie eine Osteonekrose des Knies haben, wenden Sie sich an unser medizinisches Zentrum. Wir setzen innovative Zelltherapien ein, führen minimalinvasive Operationen durch und können die Krankheit in den meisten Fällen ohne Endoprothese heilen.
Radiologische Diagnostik
Röntgenaufnahmen. Röntgenstrahlen liefern Bilder von dichten anatomischen Strukturen, einschließlich Knochen. Knochenveränderungen, die in den späteren Stadien der Osteonekrose auftreten, können mit dieser Untersuchung nachgewiesen werden. In den frühen Stadien der Krankheit sind auf den Röntgenbildern in der Regel keine Veränderungen zu erkennen.
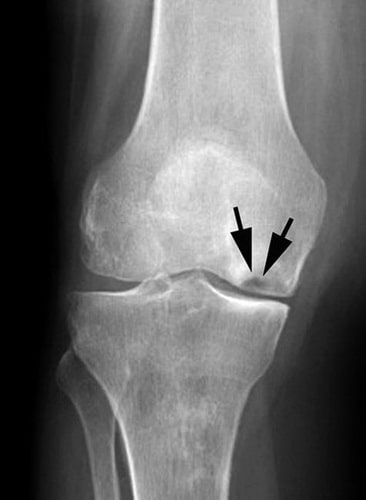
Dieses Röntgenbild zeigt Anzeichen einer Osteonekrose des inneren Oberschenkelkondylus.
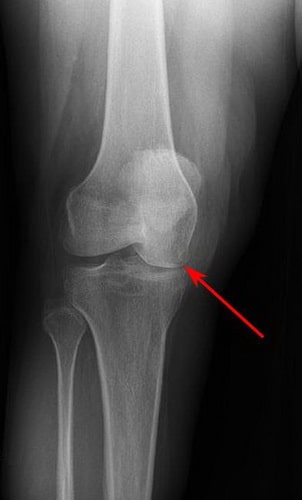
Mit dem Fortschreiten der Erkrankung kommt es zu einer Verschmälerung des Gelenkstromas aufgrund einer Schädigung des Gelenkknorpels.
Magnetresonanztomographie (MRI). Frühe Knochenläsionen, die auf Röntgenbildern möglicherweise nicht sichtbar sind, werden häufig mit Hilfe der MRT entdeckt. Mit dieser Untersuchung lässt sich beurteilen, wie stark der Knochen betroffen ist. Mit der MRT können auch Läsionen entdeckt werden, die noch keine Symptome aufweisen (z. B. Osteonekrose des gegenüberliegenden Kniegelenks).
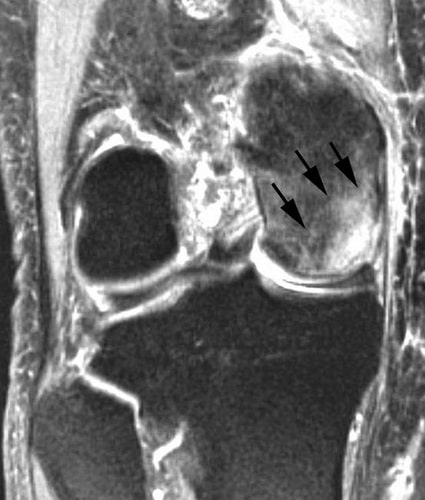
Mit der MRT können auch Läsionen entdeckt werden, die noch keine Symptome aufweisen (z. B. Osteonekrose des inneren Oberschenkelkondylus). Für die Frühdiagnose dieser Krankheit wird häufig die MRT eingesetzt.
Knochenszintigraphie. In einigen Fällen wird den Patienten eine Skelettszintigrafie verschrieben. Bei dieser Untersuchung wird eine kleine Menge eines radioaktiven Medikaments in eine Vene injiziert. Eine Osteonekrose kann durch eine erhöhte Anreicherung von radioaktivem Material im Knochen gekennzeichnet sein, die auf eine erhöhte Stoffwechselaktivität in diesem Bereich zurückzuführen ist.
Die Behandlungsstrategie für die aseptische Nekrose des Kniegelenks hängt von mehreren Faktoren ab:
Es gibt vier Stadien der Osteonekrose des Kniegelenks.
Stadium 1 und 2 – die Schwellung des Knochens ist nach 6 bis 12 Wochen in der Magnetresonanztomographie (MRT) deutlich sichtbar. In diesem Stadium besteht noch Hoffnung auf Heilung.
Konservative Behandlung
In den frühen Stadien der Erkrankung ist eine konservative Behandlung angezeigt. Ist nur ein kleiner Teil des Knochens betroffen, ist diese Behandlung ausreichend.
- Pharmakologische Behandlung. Die Einnahme von nichtsteroidalen Antirheumatika (NSAIDs) wie Ibuprofen hilft, Schmerzen und Entzündungen im Kniegelenk zu kontrollieren. Wenn Sie Ihre Behandlung mit Knorpelschutzmitteln und Vitaminen ergänzen, wird der Heilungseffekt verstärkt.
- Verringerung der Belastung. In einigen Fällen kann eine Begrenzung der Belastung der betroffenen Gliedmaße das Fortschreiten der durch Osteonekrose verursachten Gelenkschäden verlangsamen und eine Heilung ermöglichen. Ihr Arzt kann Ihnen empfehlen, für eine gewisse Zeit Krücken zu benutzen, um das betroffene Kniegelenk zu entlasten. In einigen Fällen können Sie eine entlastende Orthese tragen, um die Belastung vom betroffenen Teil des Kniegelenks auf den gesunden Teil zu verlagern.
- Therapeutische Übungen. Ihr Arzt oder Physiotherapeut wird ein spezifisches Übungsprogramm erstellen, das Ihnen hilft, Ihre Hüftmuskulatur zu stärken und die Beweglichkeit des betroffenen Kniegelenks zu erhalten. In einigen Fällen können Schwimmübungen empfohlen werden, um das Kniegelenk nicht zu überlasten.
- Änderung der Aktivität. Der Arzt kann empfehlen, bestimmte körperliche Aktivitäten zu vermeiden, die Schmerzsymptome verursachen oder verschlimmern.
Bei richtiger und rechtzeitiger Behandlung im Frühstadium der Erkrankung können sehr gute klinische Ergebnisse erzielt werden.
Wenn eine konservative Behandlung unwirksam ist, wird den Patienten in der Regel eine minimalinvasive arthroskopische Operation empfohlen.
Diagnose von Frakturen des Oberschenkelkondylus und des Schienbeins
Bei der Untersuchung zeigt sich eine Varus- oder Valgusdeformität des Kniegelenks. Es ist vergrößert und seine Konturen sind geglättet. Die Palpation zeigt eine Empfindlichkeit an der Verletzungsstelle, manchmal Krepitationen und das Vorhandensein eines Ergusses (Hämarthrose) im Kniegelenk, gekennzeichnet durch eine Oszillation und Ballonierung der Kniescheibe. Positives axiales Belastungszeichen. Passive Bewegungen im Kniegelenk sind schmerzhaft und können von einem Knirschen begleitet sein.
Labor- und apparative Untersuchungen
Röntgenbilder in zwei Projektionen klären die Diagnose.
[4], [5], [6]
Behandlung von Femur- und Tibiakondylenfrakturen
Konservative Behandlung von Frakturen des Oberschenkelknochens und der Schienbeinkondylen
Bei Frakturen ohne Verrenkung wird das Kniegelenk punktiert, das Hämatom entfernt und 20 ml einer 2%igen Procainlösung injiziert. Auf die am Knie in einem Winkel von 5° gestreckte Gliedmaße wird ein zirkulärer Gipsverband vom oberen Drittel des Oberschenkels bis zu den Fingerspitzen angelegt. Bei Frakturen eines einzelnen Oberschenkel- oder Schienbeinkondylus erfolgt die Fixierung der Gliedmaße mit zusätzlicher Hyperkorrektur – Neigung des Schienbeins am gebrochenen inneren Kondylus nach außen und umgekehrt, d. h. zur gesunden Seite.
Frakturen eines einzelnen Oberschenkelkondylus oder Frakturen des Schienbeins mit Verschiebung werden konservativ behandelt. Hämarthrosen werden behandelt. Eine 2 %ige Procainlösung (20 ml) wird in die Gelenkhöhle injiziert und die untere Extremität so weit wie möglich auf die dem gebrochenen Kondylus gegenüberliegende Seite gedreht. Mit den Fingern wird versucht, die Fraktur gegen das Materiallager zu drücken. Die Manipulation erfolgt bei gestreckter Gliedmaße. Die erreichte Position wird mit einem zirkulären Gipsverband von der Leistenfalte bis zu den Fingerspitzen in einer funktionell günstigen Lage gesichert.
Die Dauer der Ruhigstellung bei Frakturen eines Oberschenkelkondylus beträgt 4-6 Wochen. Danach wird die Schiene gegen eine bewegliche Schiene ausgetauscht und eine Rehabilitationsbehandlung eingeleitet, wobei das Bein nicht belastet werden darf. Nach 8-10 Wochen wird die Ruhigstellung aufgehoben, und nach einer radiologischen Kontrolle wird der vorsichtige Gebrauch von Krücken erlaubt, wobei die Belastung allmählich gesteigert wird. Das freie Gehen ist frühestens nach 4-5 Monaten möglich. Die Arbeitsfähigkeit ist nach 18-20 Wochen wiederhergestellt.
Die Behandlungstaktik bei Frakturen des Tibiakondylus ist die gleiche. Die Dauer der dauerhaften Ruhigstellung beträgt 4-6 Wochen, die abnehmbare Ruhigstellung 8 Wochen. Die Arbeitsfähigkeit ist nach 14-20 Wochen gegeben.
Bei Frakturen beider Kondylen mit Verschiebung der Fragmente wird die Ausrichtung durch Ziehen der Gliedmaßenachse und seitliches Zusammendrücken der Kondylen mit den Händen oder speziellen Geräten (Schraubstock) erreicht. Die Gliedmaße wird mit einem zirkulären Verband fixiert. Wenn die Repositionierung unwirksam ist, wird hinter dem Fersenbein eine skelettale Traktion mit einer Belastung von 7-9 kg durchgeführt. Nach 1-2 Tagen wird eine radiologische Untersuchung durchgeführt. In dieser Zeit verschmelzen die Frakturen in der Länge, manchmal kommt es jedoch zu einer Verschiebung in der Breite. Die Fraktur wird durch seitliche Kompression des Bruchs wiederhergestellt und ein Gipsverband wird vom oberen Drittel des Oberschenkels bis zum Fuß angelegt, ohne den Zug zu unterbrechen. Die Gliedmaße wird in eine Schiene gelegt und der Zug am Skelett wird fortgesetzt. Es ist zu beachten, dass die Traktion, Repositionierung und Gipsruhigstellung mit einer Streckung der Gliedmaßen in einem Winkel von 175° erfolgt. Das Körpergewicht wird schrittweise auf 4-5 kg reduziert. Die Traktion und die dauerhafte Ruhigstellung werden nach 8 Wochen aufgehoben, dann wird mit der Rehabilitationsbehandlung begonnen. Eine Mobilitätsschiene ist bei Femurkondylusfrakturen nach 8-10 Wochen und bei Tibiakondylusfrakturen nach 6 Wochen angezeigt. Bei Patienten mit Frakturen beider Femur- oder Tibiakondylen erfolgt die Rückkehr zur Funktion nach 18-20 Wochen.
Diagnose von Tibiafrakturen
Die Diagnose von Schienbeinfrakturen erfolgt hauptsächlich anhand von Röntgenbildern. In unserem Zentrum für Traumatologie und Orthopädie wird zusätzlich zu den Röntgenbildern häufig die Computertomographie mit dreidimensionaler Bildrekonstruktion eingesetzt. Die modernen Methoden zur Diagnose von Knochenbrüchen ermöglichen es uns, die richtige Behandlungstaktik festzulegen.
 Röntgenbild einer Tibiafraktur Röntgenbild einer Tibiafraktur |  3D-Rekonstruktion des Bruchs 3D-Rekonstruktion des Bruchs |
Behandlung von Schienbeinfrakturen

Aktuelle Behandlung von SchienbeinfrakturenFrakturen des Schienbeins werden meist operativ behandelt. Dies liegt an den anatomischen Gegebenheiten des Schienbeins, Schienbein meist oberflächlich (auf der medialen Oberfläche nicht von Muskeln bedeckt), was häufig zu einer sekundären Perforation der Haut durch Knochenfragmente führt. Zur Ruhigstellung der Fragmente bei Tibiafrakturen In Krankenhäusern wird die skelettale Traktion des Fersenbeins eingesetzt. Diese Methode wird zur präoperativen Vorbereitung und Verbesserung der Haut am verletzten Schienbein eingesetzt.
Unsere Unfallchirurgen und Orthopäden wenden die neuesten Methoden zur konservativen und operativen Behandlung von Schienbeinbrüchen an. Mit den neuesten Methoden der Osteosynthese und der intramedullären Osteosynthese beschleunigt die Genesungs- und Rehabilitationszeit von Patienten mit Schienbeinfrakturen.. In der Regel kann der Patient das verletzte Bein bereits am Tag nach der Operation belasten. Die frühzeitige Anwendung der Osteosynthese bei intraartikulären Frakturen ermöglicht in den meisten Fällen eine möglichst exakte Rekonstruktion der Gelenkflächen, so dass das Risiko einer frühen Arthrose des verletzten Gelenks ausgeschlossen werden kann.
Dies könnte von Interesse sein
Benutzerfragen zur Tibiafraktur
Die Antwort des Arztes:
Sie wissen, dass diese Informationen nicht ausreichend sind. Sie können zu einem Beratungsgespräch in unser Zentrum kommen.
Antwort des Arztes:
Der Aufschub der Operation ist höchstwahrscheinlich auf das Vorhandensein einer Weichteilschwellung im Bereich des Bruchs zurückzuführen. Sie sollten sich weiterhin mit Ihrem Arzt in Verbindung setzen.
Antwort des Arztes:
Wir empfehlen, dass Sie sich an Ihren Arzt wenden. Nehmen Sie keine Selbstmedikation über das Internet vor.
Behandlung von Meniskusverletzungen und -rissen
Die Wahl der Behandlung hängt von der Schwere der Verletzung sowie dem sportlichen Niveau und dem Grad der Belastung des Patienten ab.
In der Regel ist die konservative Behandlung einer Meniskusverletzung bei leichten Verletzungen ausreichend. Bei schweren Verletzungen ist häufig eine chirurgische Behandlung erforderlich.
Die konservative Behandlung besteht darin, die Belastung des Kniegelenks vorübergehend zu reduzieren. Eine Schmerzlinderung wird durch die Injektion von Schmerzmitteln in das Gelenk erreicht. Wenn das Gelenk blockiert ist, wird dies unter örtlicher Betäubung behandelt. Befindet sich Exsudat oder Blut in der Gelenkhöhle, muss das Gelenk punktiert, die Flüssigkeit entfernt und für 21 Tage ein Verband angelegt werden. Sobald der Verband entfernt ist, werden Physiotherapie und Bewegungstherapie empfohlen.
Wenn der Meniskus entzündet ist, umfasst die Therapie die Verabreichung von entzündungshemmenden und antibakteriellen Medikamenten.
Ist der Meniskus im Knie gerissen, ist in den meisten Fällen eine radikale Behandlung erforderlich.
Es gibt mehrere bekannte Methoden der Meniskusoperation:
- Der Meniskus wird genäht und wieder repariert;
- ein Teil des Meniskus wird entfernt;
- totale Meniskusresektion;
- Transplantation.
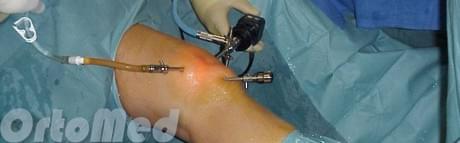
Die wichtigste Operationsmethode ist die Arthroskopie, bei der nur 2 kleine Schnitte gemacht werden. Die Arthroskopie minimiert die Gewebeschäden und verkürzt die Rehabilitationszeit.
Genesung nach einer Meniskusoperation

Die Rehabilitationszeit hängt von der Art des Eingriffs ab. Sie kann zwischen 20 und 40 Tagen dauern. Während der 4 bis 7 Tage (manchmal bis zu einem Monat) dauernden postoperativen Rehabilitation ist es notwendig, Krücken zu benutzen. Anschließend wird damit begonnen, die normale Funktion des Gelenks wiederherzustellen und die Muskeln und Bänder zu stärken.
Behandeln Sie nicht auf eigene Faust!
Nur Ihr Arzt kann eine Diagnose stellen und die geeignete Behandlung verschreiben. Wenn Sie Fragen haben, können Sie uns anrufen oder eine E-Mail schicken.
Behandlung von intraartikulären Frakturen
Zweck der Behandlung von intraartikulären Frakturen Das Ziel der Behandlung einer intraartikulären Fraktur ist die Wiederherstellung der anatomischen Struktur und die vollständige Wiederherstellung der Stabilität des Gelenks. Diese Behandlung kann konservativ oder chirurgisch erfolgen.
Chirurgische Behandlung
Liegt keine Verrenkung vor, kann ein Gipsverband angelegt werden, um die betroffene Stelle ruhig zu stellen, die Schmerzen zu lindern und die Heilung des Bruchs zu beschleunigen.
Für intraartikuläre Frakturen Intraartikuläre Frakturen mit Dislokation werden mit folgenden Techniken behandelt.
- Skelettale Traktion. Ermöglicht die Ruhigstellung des verletzten Gelenks und den Verbleib der Frakturen in der gleichen Position. Sobald sich der primäre Kallus gebildet hat, wird er durch einen Gips- oder Kunststoffverband ersetzt.
- Chirurgischer Eingriff (Osteosynthese). Die Operation besteht darin, die Brüche wieder zusammenzufügen und mit Platten, Schrauben und Speichen zu fixieren.
Bei schweren Traumata oder wenn die oben genannten Behandlungen nicht erfolgreich sind, wird eine Endoprothese durchgeführt, bei der das beschädigte Gelenk durch ein künstliches ersetzt wird. Dies wird am häufigsten bei intraartikulären Frakturen des Schienbeins durchgeführt.
Medizinische Therapie
Sie basiert auf der Verschreibung und dem umfassenden Einsatz folgender Medikamente:
- Analgetika: Narkotika, nicht-steroidale Antirheumatika;
- Antikoagulanzien, Thrombozytenaggregationshemmer zur Verhinderung von Blutgerinnseln
- antimikrobielle Mittel (bei offenen Frakturen), um infektiösen Komplikationen vorzubeugen;
- Chondroprotektiva – Medikamente, die zur Beschleunigung der Reparatur von Knochen und hyalinem Knorpel und zur Vermeidung von Komplikationen benötigt werden. Sie zeichnen sich durch eine hohe Wirksamkeit bei gleichzeitigem Fehlen von Kontraindikationen und Nebenwirkungen aus.
Das chondroprotektive Arzneimittel Artracam auf Glucosaminbasis hat eine ausgeprägte Wiederherstellungswirkung. Es baut geschädigtes Knorpel- und Gelenkgewebe wieder auf, indem es Entzündungen hemmt und verhindert, und es wird sanft absorbiert, ohne nennenswerte Nebenwirkungen zu verursachen. Seine Supplementation hilft, die Regeneration deformierter Gelenke zu beschleunigen.
Vorbeugung
Prophylaktische Maßnahmen zielen darauf ab, intraartikuläre Knochenbrüche zu verhindern, und umfassen die rechtzeitige Behandlung von Krankheiten, die sie hervorrufen, die Normalisierung des Körpergewichts, die Vorbeugung von Verletzungen im Haushalt, auf der Straße, in der Industrie und im Sport.
Es ist wichtig, die Knochen und Gelenke zu stärken. Dies erfordert eine nährstoffreiche Ernährung und die Aufnahme von Milchprodukten, Getreide, Fisch und Pflanzenölen. Außerdem sollte die körperliche Aktivität beibehalten und der Kaffee- und Salzkonsum reduziert werden.
Zur Stärkung der Gelenke und zur Vorbeugung von Krankheiten wird eine präventive Behandlung mit Chondroprotektoren empfohlen. Eine Kur mit Arthrakam 1-2 Mal pro Jahr hält Gelenk-, Knorpel- und Knochengewebe in einem gesunden Zustand und beugt Ausdünnung, Sprödigkeit und Brüchigkeit vor.
Intraartikuläre Frakturen erfordern eine langwierige und komplexe Behandlung, einschließlich einer Operation. Jede Verletzung, selbst bei geringfügigen Anzeichen einer Gelenkschädigung, sollte sofort behandelt werden.
Diagnose

Ihr Arzt wird die folgenden Untersuchungen anordnen, um die Diagnose zu bestätigen:

Es gibt verschiedene Formen von Tuberositasverletzungen. Dazu gehören eine Abflachung oder Ausdünnung des Tubers, eine Krümmung, ein oder mehrere Brüche und Quetschungen sowie ein deutliches Wachstum des Epiphysenfortsatzes des Schienbeins.
In komplizierten Fällen erfordern die Empfehlungen des Arztes die Anordnung zusätzlicher Untersuchungen:
- allgemeine Blutuntersuchung;
- Test des Rheumafaktors;
- Spiegel des C-reaktiven Proteins;
- PCR-Tests.
Mit diesen Untersuchungen kann die Schlatter-Krankheit von Knochentuberkulose, Osteitis, Epiphysenfrakturen des Quadrizeps und Knochentumoren unterschieden werden.
Behandlung

Die Schlatter-Krankheit des Kniegelenks ist chronisch (1-2 Jahre) und bildet sich spontan zurück, und die Knochenhypertrophie beeinträchtigt die weitere Funktion des Knies nicht.
Wenn jedoch Knochenfragmente entdeckt werden, sollte eine wirksame und unkomplizierte Operation durchgeführt werden, die es dem Patienten ermöglicht, weiterhin ein körperlich aktives Leben zu führen. In den meisten Fällen ist die Behandlung jedoch konservativ.
Einschränkung der körperlichen Aktivität und therapeutische Übungen

Die konservative Behandlung des Morbus Schlatter besteht in erster Linie darin, die Belastung des betroffenen Knies deutlich einzuschränken, bis hin zum völligen Verzicht auf körperliche Betätigung und auf die Teilnahme am Sportunterricht.
Das schmerzhafte Gelenk wird mit einer elastischen Binde, einer speziellen Stimmbinde oder einer weichen elastischen Binde umwickelt. Diese Unterstützung für das Knie ist nicht zufällig. Sie verhindert, dass die Quadrizepssehne vom epiphysären Tuberkel des Schienbeins reißt.
Teenager sollten sich jedoch nicht freuen, denn Bewegung, und sei sie noch so gering, ist weiterhin notwendig. Ein schmerzhaftes Knie sollte täglich spezifischen LFC-Übungen unterzogen werden, die eine Dehnung der Quadrizeps- und Kniesehne beinhalten.
Lesen Sie mehr:Zu Ihrer Information. Besondere Aufmerksamkeit sollte dem 2-3-maligen Schwimmen im Schwimmbad gewidmet werden, wobei Sie abwechselnd langsames und schnelles Tempo schwimmen sollten, mit Ruhepausen. Ausführlichere Anweisungen für einen therapeutischen Schwimmkursplan bei Morbus Schlatter erhalten Sie von Ihrem Physiotherapeuten oder Sporttherapeuten.
- Entzündung der Schienbeinrinde.
- Verletzung von Schienbeinbändern.
- Äußere Tibiakondyle.
- Мыщелка берцовой.
- Verletzung des Ligamentum semilunare naviculare.
- Verletzung des Fersenbeins.
- Verletzung des Sprunggelenks.
- Tibiabänder.
