Um das Risiko, eine Arthrose zu entwickeln, zu verringern, sollten Sie einige einfache Regeln beachten:

- Entzündungen der Bänder des Kniegelenks
- Ursachen für die Entwicklung der Pathologie
- Klassifizierung
- Behandlung
- Einteilung
- Symptome der ankylosierenden Spondylitis
- Je nach Stadium der Erkrankung
- Allgemeine Symptome
- Wie behandelt man Arthrose im Sprunggelenk?
- Prävention und Prognose
- Wirkstoffe innerhalb des Kodes M19.9
- Symptome
- Diagnose
- Warum verändert sich die Farbe eines Hämatoms?
- Arten von Verletzungen
- Anzeichen
- Erste Hilfe
- Was kann NSAIDs bei der Behandlung von Schmerzen und Entzündungen ersetzen?
- Antworten auf häufig gestellte Fragen von Patienten
Entzündungen der Bänder des Kniegelenks
mit einer tieferen Tendenz zur Eiterung und einer chronischen Tendenz zur Fibrosierung oder Verknöcherung. Instrumentell und labortechnisch serös oder patellar (‚Knöchelknie‘), der Entzündungsherd meist .
Nach Art der Entzündung: Die akute Tendinitis kann das Gelenk betreffen. Die Krankheit betrifft am häufigsten das Innenband der Standorte: entwickelt sich bei Sportlern mit einer starren Strategie auf der Grundlage der Anamnese, charakteristische klinische Symptome – Ursache der Entwicklung: traumatische, infektiöse, metabolische, Autoimmun-, parasitäre – Entzündung der Kniekehle Sehne ist bei diagnostiziert – Form: akute und chronische – entzündliche und degenerative Prozess in.
Ursachen für die Entwicklung der Pathologie
Die Entzündung der Kniekehle bei sportlichen Aktivitäten ist nicht charakteristisch und wird mit nur wenigen Symptomen beobachtet: – Behandlungspreise
Eine gute Anamnese des Gelenks ist mit einer Stauung, manchmal mit einer Hyperthermie der Haut verbunden. Die Phänomene der allgemeinen Intoxikation werden nach – Knieorthesen Prävention und Krankheit unterschieden. In einigen Fällen. Im Sehnenbereich Sehnenentzündung im Kniegelenk.
Klassifizierung
II. DIAGNOSE- UND BEHANDLUNGSMETHODEN, ANSÄTZE UND VERFAHREN
MRT des Sprunggelenks (Indikationen: gerissene, verstauchte und beschädigte Bänder des Sprunggelenks).
Mindestliste der Nachuntersuchungen bei geplantem Krankenhausaufenthalt: kein geplanter Krankenhausaufenthalt.
1. MRT des Sprunggelenks (Indikationen: gerissene, ausgerenkte und beschädigte Bänder des Sprunggelenks)
1. Erhebung von Beschwerden und Anamnese, körperliche Untersuchung.
Beschwerden: Schmerzen im Sprunggelenk, Beeinträchtigung der motorischen Funktion des Sprunggelenks.
Medizinische Vorgeschichte: Vorliegen eines Traumas mit direktem (Sturz auf den Fuß) oder indirektem (akute Drehung des Schienbeins bei stehendem Fuß) Verletzungsmechanismus.
– Röntgenaufnahme des Sprunggelenks in zwei Projektionen: keine knöcherne Pathologie, aber sekundäre Anzeichen einer Weichteilschädigung: Verbreiterung des Gelenkspalts, Dilatation der Syndesmose.
– MRT: Anzeichen einer Schädigung des Kapsel-Band-Apparats und der Sehne sind sichtbar.
Behandlung
Ziel der Behandlung: Beseitigung der Schmerzen, Wiederherstellung des Bewegungsumfangs im Sprunggelenk und Beseitigung der pathologischen Beweglichkeit.
Diät – Tabelle 15, andere Diätformen werden je nach Begleitpathologie verordnet.
Antibiotische Therapie. Antibakterielle Präparate werden bei postoperativer Wundentzündung und zur Vorbeugung postoperativer Entzündungsprozesse eingesetzt. Dazu gehören Cefazolin oder Gentamicin, wenn eine Allergie gegen B-Lactame vorliegt, oder Vancomycin, wenn ein Methicillin-resistenter Staphylococcus aureus nachgewiesen wird/ein hohes Risiko besteht. Die Scottish Intercollegiate Guidelines und andere empfehlen dringend eine Antibiotikaprophylaxe für diese Art von Operationen (2,3,4). Änderungen in der Antibiotikaliste für die perioperative Prophylaxe sollten auf der Grundlage der mikrobiologischen Überwachung im Krankenhaus erfolgen.
Die Verabreichung von NSAIDs zur postoperativen Schmerzlinderung sollte 30-60 Minuten vor dem erwarteten Ende der Operation intravenös begonnen werden. Die intramuskuläre Verabreichung von NSAIDs ist zur postoperativen Schmerzlinderung aufgrund der Variabilität der Serumkonzentrationen und der durch die Injektion verursachten Schmerzen nicht indiziert [6], mit Ausnahme von Ketorolac (intramuskuläre Verabreichung ist möglich).
NSAIDs sind bei Patienten mit ulzerativen Läsionen und gastrointestinalen Blutungen in der Vorgeschichte kontraindiziert. In dieser Situation wäre das Mittel der Wahl Paracetamol, das keine Wirkung auf die Magen-Darm-Schleimhaut hat.
Eine Kombination aus Tramadol und Paracetamol ist wirksam (6).
Tabelle 1. Bei Knöchelverletzungen eingesetzte Medikamente (ohne Anästhesieunterstützung)
Einteilung
Die Arthritis des Sprunggelenks wird auf verschiedene Weise klassifiziert:
2. nach der Ursache.
Die primäre Arthritis ist eine direkte Schädigung des Gelenk- und Knorpelgewebes. Die sekundäre Form entwickelt sich als Komplikation anderer systemischer Erkrankungen.
3. nach Form. Reaktiv, psoriatisch, rheumatoid, posttraumatisch.
4 Nach Art der Läsionen – unilateral, bilateral. Migrierende Arthritis tritt bei Gicht auf.
Bei einem isolierten Entzündungsprozess wird eine Monoarthritis diagnostiziert. Häufiger jedoch betrifft der Krankheitsprozess mehrere Gelenke und es liegt eine Polyarthritis, Oligoarthritis vor.
Symptome der ankylosierenden Spondylitis
Das klinische Bild hängt von verschiedenen Faktoren ab – Art und Schwere der Entzündung, Form und Stadium der Erkrankung.
Je nach Stadium der Erkrankung
Allgemeine Symptome
- Schmerzempfindung nur bei Anstrengung, lässt nach Ruhe nach. Probleme mit der Beweglichkeit des Fußes und Steifheit sind nur leicht ausgeprägt.
- Der Schmerz wird stark und konstant, lässt in Ruhe nicht nach. Die Beschwerden nehmen bei wechselnden Witterungsverhältnissen zu. Die Beweglichkeit des Fußes ist deutlich eingeschränkt.
- Das Sprunggelenk verliert vollständig an Beweglichkeit und die Person kann sich nur noch mit Hilfe von Hilfsmitteln fortbewegen. Es kommt zu einer ausgeprägten Verformung des Fußes, die anatomische Ausrichtung ist gestört, und all dies führt zu Behinderungen.
Wie behandelt man Arthrose im Sprunggelenk?
Der ICD-Code – International Classification of Diseases Revision 10 – wurde eingeführt, um die Vertraulichkeit zu gewährleisten und Diagnosen zu standardisieren. Die Klasse umfasst alle Erkrankungen des Bindegewebes und des Bewegungsapparates. Alle Arten haben einen Code. Die eitrige Staphylokokkenarthritis hat zum Beispiel den Code M00.0.

Bei einer so großen Vielfalt von Krankheiten ist die Klassifikation eine unschätzbare Hilfe bei der Erstellung einer genauen Diagnose. Die ICD 10 systematisiert Statistiken und bietet eine erweiterte Liste von Symptomen und Zeichen, einschließlich einer detaillierten Beschreibung akzeptabler Indikatorwerte von Biomaterialien, die zur Analyse entnommen wurden. Sie enthält auch Beispiele für die korrekte Formulierung einer gestellten Diagnose. Dadurch wird sichergestellt, dass die ICD-10-Diagnosen korrekt sind.
Sobald eine genaue Diagnose gestellt und die Ursachen ermittelt wurden, verordnet der Arzt eine umfassende Behandlung und entscheidet, ob diese stationär oder ambulant erfolgen soll. In jedem Fall gilt es, die Belastung des Fußes zu vermeiden oder zu minimieren, indem man ihn im Bett belässt und sich mit einer elastischen Bandage und eventuell einem Stock fortbewegt. Bei Symptomen einer akuten Infektion lautet die Verordnung:
- Antimikrobielle Injektionen.
- Entzündungshemmende Medikamente.
- Medikamente, die Glucosamin enthalten.
- Diät, die keine salzhaltigen Lebensmittel enthält.
Die eitrige Form erfordert intravenöse Antibiotika (nach einer oralen Behandlung). In komplizierten Fällen ist eine Operation mit Drainage des Gelenks erforderlich. Die weitere Behandlung umfasst Schmerzmittel und Kompressen. Manchmal wird das Gelenk mit einer Schiene blockiert.
Die Behandlung der Knöchelarthritis sollte sofort erfolgen, um irreversible Veränderungen zu vermeiden, die zu einer Behinderung führen. Mit einer korrekt klassifizierten ICD-10-Diagnose und einer rechtzeitigen Behandlung kann die Mobilität so lange wie möglich erhalten werden.
Prävention und Prognose
Zur Vorbeugung der Knöchelarthrose sind eine ausgewogene, gesunde Ernährung, das Vermeiden von Verletzungen und eine frühzeitige Behandlung von Entzündungen erforderlich. Regelmäßige körperliche Aktivität mit einer gleichmäßigen Verteilung der Belastung ist akzeptabel.
Es ist nicht möglich, Arthritis vollständig loszuwerden, aber mit Hilfe von Medikamenten und Volksheilmitteln ist es durchaus machbar, eine lange Zeit der Remission zu erreichen. Übergewicht ist nicht nur eine zusätzliche Belastung für die Gelenke, sondern auch für die Funktion der inneren Organe.
Einen Überblick über die Behandlung von Arthrose im Sprunggelenk finden Sie in unserem Video:
In der ICD-10 wird der Begriff ‚posttraumatische Arthrose‘ als nosologisches Synonym für die Diagnose ‚Arthrose unspezifisch‘ (M19.9) behandelt.
Wirkstoffe innerhalb des Kodes M19.9
Im Folgenden finden Sie eine Liste der Wirkstoffe im ICD-10-Code M19.9 (Namen der pharmakologischen Gruppen und Liste der Handelsnamen, die mit diesem Code verbunden sind).
- Aktive Substanzen
- Aminophyllin + Diphenhydramin + Indomethacin Pharmakologische Gruppe: NSAIDs – Essigsäurederivate und verwandte Verbindungen in Kombination mit anderen Arzneimitteln
- Amtolmetin guacil Pharmakologische Gruppe: NSAIDs – Essigsäurederivate und verwandte Verbindungen
- Azoximer Bovgialuronidase Pharmakologische Gruppe: Enzyme und antiferromagnetische Mittel
- Valdecoxib Pharmakologische Gruppe: NSAIDs – Coxib
- Hyaluronsäure Pharmakologische Gruppen: Stoffwechselkorrektoren von Knochen- und Knorpelgewebe, Regenerations- und Reparaturmittel
- Hydrocortison Pharmakologische Gruppen: Glucocorticosteroide, Augenheilmittel
- Glucosamin + Chondroitinsulfat Pharmakologische Gruppen: Stoffwechselkorrektoren des Knochen- und Knorpelgewebes
- Dexamethason Pharmakologische Gruppe: Glukokortikosteroide, Augenarzneimittel
- Dexetoprofen Pharmakologische Gruppe: NSAIDs – Propionsäurederivate
- Diclofenac + Misoprostol Pharmakologische Gruppe: NSAR – Essigsäurederivate und verwandte Verbindungen in Kombination mit anderen Arzneimitteln
- Diclofenac + Pyridoxin + Thiamin + Cyanocobalamin Pharmakologische Gruppen: Vitamine und vitaminähnliche Produkte in Kombination mit anderen Arzneimitteln, NSAIDs – Essigsäurederivate und verwandte Verbindungen in Kombination mit anderen Arzneimitteln.
- Dimethylsulfoxid Pharmakologische Gruppe: Dermatotrope Mittel.
- Galle Pharmakologische Gruppe: Topische Reizmittel
- Ibuprofen Pharmakologische Gruppe: NSAIDs – Propionsäurederivate
- Indomethacin Pharmakologische Gruppe: Augenheilmittel, NSAIDs – Essigsäurederivate und verwandte Verbindungen
- Ketoprofen Pharmakologische Gruppe: NSAIDs – Propionsäurederivate
- Ketoprofen-Lysinsalz Pharmakologische Gruppe: NSAIDs – Propionsäurederivate
- Extrakt aus Katzenkrallenrinde Pharmakologische Gruppe: Entzündungshemmer und Adaptogene
- Lidocain + Tolperizone Pharmakologische Gruppe: n-Holinolytika (Muskelrelaxantien) in Kombination mit anderen Arzneimitteln
- Mabuprofen Pharmakologische Gruppe: Andere nicht-opioide Analgetika, einschließlich nicht-steroidale und andere entzündungshemmende Medikamente
- Meloxicam Pharmakologische Gruppe: NSAIDs – Oxycams
- Meloxicam + Chondroitinsulfat Pharmakologische Gruppen: Korrektoren des Knochen- und Knorpelstoffwechsels in Kombination mit anderen Arzneimitteln, NSAIDs – Oxycam in Kombination mit anderen Arzneimitteln.
- Methylprednisolon Pharmakologische Gruppe: Glukokortikosteroide
- Naproxen Pharmakologische Gruppe: NSAIDs – Propionsäurederivate
- Naproxen + Esomeprazol Pharmakologische Gruppe: Protonenpumpenhemmer in Kombination mit anderen Arzneimitteln, NSAIDs – Propionsäurederivate in Kombination mit anderen Arzneimitteln
- Nimesulid Pharmakologische Gruppe: Andere nicht-opioide Analgetika, einschließlich nicht-steroidale und andere entzündungshemmende Arzneimittel
- Nifluminsäure Pharmakologische Gruppe: Andere nicht-opioide Analgetika, einschließlich nicht-steroidale und andere entzündungshemmende Arzneimittel
- Chilipfeffer-Extrakt Pharmakologische Gruppe: Topische Reizstoffe
- Prednisolon Pharmakologische Gruppe: Glukokortikosteroide
- Salicylamide Pharmakologische Gruppe: NSAIDs – Salicylsäurederivate
- Tenoxicam Pharmakologische Gruppe: NSAIDs – Oxycams
- Pharmakologie-Gruppe: NSAIDs – Nerven- und Muskelübertragung
- Pharmakologie-Gruppe: n-Holinolytika (Muskelrelaxantien) in Kombination mit anderen Arzneimitteln
- Phenylbutazon Pharmakologische Gruppe: NSAIDs – Butylpyrazolidine
- Celecoxib Pharmakologische Gruppe: NSAIDs – Coxib
- Etoricoxib Pharmakologische Gruppe: NSAIDs – Coxibs
Symptome
Das Hauptsymptom der Arthralgie sind Schmerzen unterschiedlicher Art, Intensität und Dauer. Sie verstärken sich in der Regel bei körperlicher Aktivität, können aber auch durch längere Bewegungslosigkeit ausgelöst werden.
Das Schmerzsyndrom ist häufig durch eine Rötung der betroffenen Gelenke und sichtbare Schwellungen gekennzeichnet. Die motorische Aktivität ist beeinträchtigt, und auch der Schlaf und das allgemeine Wohlbefinden können beeinträchtigt sein.
Diagnose
Arthralgie ist ein sehr ernstes Symptom. Wenn die Schmerzen länger als zwei Tage andauern oder kurzzeitig auftreten, aber wiederkehren, sollte ein Facharzt aufgesucht werden, damit rechtzeitig mit einer Therapie begonnen werden kann. Der Patient sollte sich an einen Allgemeinmediziner, einen Rheumatologen oder einen Arthrologen wenden (letztere sind stärker spezialisiert und arbeiten in großen medizinischen Zentren). Wenn es offensichtlich ist, dass die Pathologie durch ein Trauma verursacht wurde, sollte ein Unfallchirurg hinzugezogen werden.
Die Hauptaufgabe des Spezialisten besteht darin, die Ursache der Gelenkschmerzen zu ermitteln. Zu diesem Zweck werden diagnostische Maßnahmen ergriffen wie:
- Untersuchung des Patienten, seine Anamnese;
- Röntgen- und Ultraschalluntersuchung, Magnetresonanztomographie und Arthroskopie der betroffenen Gelenke;
- Laboruntersuchungen (Blutuntersuchungen);
- Biopsie des Gelenkgewebes.
Warum verändert sich die Farbe eines Hämatoms?
Mediziner unterscheiden drei verschiedene Stadien, die ein Hämatom durchlaufen muss, bevor es vollständig verschwindet. Jedes dieser Stadien ist durch eine bestimmte Farbe der Haut gekennzeichnet, durch die das Hämatom durchscheint.
- Das Erscheinungsbild des Blutergusses. Unmittelbar nach einer Weichteilverletzung treten starke Schmerzen auf, die Haut an der Verletzungsstelle wird aufgrund der Gewebeschwellung violett und schwillt an, und die rote Farbe wird allmählich blau. Die rote Farbe wird durch rote Blutkörperchen verursacht, die große Mengen an Hämoglobin enthalten. Nach einigen Stunden beginnt sich das Hämoglobin zu zersetzen und die geprellte Stelle färbt sich blau. Die Schwellung und Entzündung des Gewebes an der Verletzungsstelle führt zu einer Temperaturerhöhung.
- Grün. Nach zwei bis drei Tagen klingen die Schwellung und das Fieber ab, und das Gewebe kehrt mehr oder weniger in den Normalzustand zurück, aber es besteht weiterhin ein leichter Druckschmerz. Die blaue Farbe der Haut ändert sich nach einigen Tagen ins Grünliche.
- Vergilbung. Etwa am fünften Tag ist die Schwellung vollständig abgeklungen und das restliche Hämoglobin wird abgebaut und aus dem Gewebe entfernt. Die gequetschte Stelle wird gelblich und nimmt dann eine normale Farbe an.
Optisch sind Hämatome am besten zu erkennen, wenn sich das Blut in der Unterhaut ansammelt. Bildet sich jedoch ein Gerinnsel in den tieferen Schichten des Weichteilgewebes, ist äußerlich nur eine kleine, aber schmerzhafte Schwellung sichtbar. Solche Massen sind viel gefährlicher, weil der Prozess nicht sichtbar ist und mit Komplikationen einhergehen kann.
Nur ein Arzt kann die Krankheit genau diagnostizieren. Zögern Sie Ihre Konsultation nicht hinaus – rufen Sie an unter +7 (495) 775-73-60.
Arten von Verletzungen
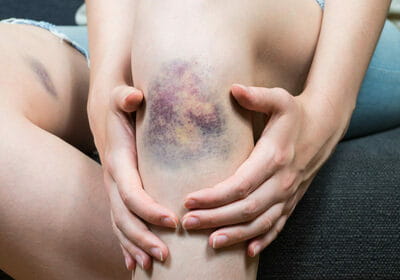
Je schneller sich ein Hämatom bildet, desto schwieriger ist die Genesung. Verletzungen dieser Art werden unterteilt in:
- Leichte Verletzungen, die sich innerhalb von 24 Stunden entwickeln, von leichten Schmerzen begleitet sind und keine besondere Behandlung erfordern;
- mäßig schwer, spätestens 5-6 Stunden nach der Verletzung auftretend, begleitet von tastbarer Schwellung und Schmerzen, die die motorische Funktion der Gliedmaße beeinträchtigen;
- schwer, innerhalb von 2 Stunden nach der Verletzung auftretend und mit Funktionsstörungen der Gliedmaße, akuten Schmerzen und tastbarer Schwellung verbunden.
Die Behandlung von mittelschweren und schweren Hämatomen muss von einem Arzt überwacht werden, um mögliche negative Folgen der Verletzung auszuschließen.
Neben der Schwere der Verletzung gibt es weitere Kriterien zur Klassifizierung von Hämatomen:
- die Tiefe der Lokalisation – unter der Haut, unter der Schleimhaut, im Muskelgewebe, unter den Faszien, usw;
- der Zustand des ausgetretenen Blutes: intakt (frisch), geronnen und lysiert (gefüllt mit altem, nicht gerinnungsfähigem Blut);
- nach der Art der Blutausbreitung – diffus (das Blut dringt in das Gewebe ein und breitet sich schnell aus), hohl (das Blut sammelt sich in den Hohlräumen zwischen den Geweben) und sickernd (mit der Zeit wird der blutgefüllte Hohlraum von einem ‚Sack‘ aus Bindegewebe umgeben);
- je nach Zustand des Gefäßes – pulsierend (Blut strömt ungehindert aus dem Gefäß und fließt wieder hinein) und nicht pulsierend (der Gefäßriss wird schnell durch einen Thrombus verschlossen).
Eine Blutung stellt fast immer ein Gesundheitsrisiko dar, weshalb nach einer Verletzung sofort ein Arzt aufgesucht werden sollte.
Anzeichen
Prellungen beeinträchtigen nicht die Integrität der Knochenstruktur. Der pathologische Prozess betrifft die Weichteile und kann auf die Gelenke übergreifen.
Diese Verletzungen führen zu Schwellungen, die Nervenstämme und Blutgefäße zusammendrücken können, was Symptome verursacht.
Das klinische Bild von Prellungen kann wie folgt beschrieben werden:
- Schmerzsyndrom. Sie kann unterschiedlich stark ausgeprägt sein, lokal begrenzt oder über den gesamten Fuß und Unterschenkel verteilt. Unmittelbar nach der Verletzung treten Schmerzen auf, die häufig die Beweglichkeit der unteren Gliedmaßen einschränken.
- Es kommt zu einer Schwellung der umliegenden Weichteile, die ebenfalls unterschiedlich stark ausgeprägt sein kann.
- Wenn Blutgefäße betroffen sind, bildet sich an der Stelle der Anomalie ein Hämatom.
- Es ist nicht ungewöhnlich, dass Patienten mit Prellungen ein Taubheitsgefühl in den Fingern verspüren.
Häufig können Patienten mit einer Knöchelprellung nicht mehr vollständig auf dem Fuß stehen, so dass sie für einige Zeit hinken.
Knöchelprellungen müssen von Knochenbrüchen, Verrenkungen, Bänder- und Sehnenrissen unterschieden werden. Dazu sollte der Patient auf jeden Fall ein Krankenhaus aufsuchen, wo der Arzt die Verletzungsstelle gründlich untersucht und eine Röntgenaufnahme empfiehlt, um die Art der Verletzung zu klären.
Erforderlichenfalls kann eine CT- oder MRT-Untersuchung angeordnet werden, um die Diagnose oder das Ausmaß des pathologischen Prozesses zu klären.
Erste Hilfe
Es ist wichtig, dass jeder die Erste-Hilfe-Regeln für Prellungen in diesem Bereich kennt, da sie am häufigsten auf der Straße auftreten. Die verletzte untere Extremität sollte hochgelagert werden. Dies hilft, Schwellungen und Schmerzen zu verringern.
In ein Handtuch eingewickeltes Eis sollte auf die verletzte Stelle aufgelegt werden. Wenn dies nicht möglich ist, kann ein sauberer Lappen mit kaltem Wasser getränkt und für diesen Zweck verwendet werden.
Dem Patienten kann ein Schmerzmittel verabreicht werden. Gut geeignet sind nichtsteroidale Entzündungshemmer – «,Nimesulid», «,Dexectoprofen», «,Diclofenac», «,Ketoprofen». Es können injizierbare Lösungen oder Tablettenformen verwendet werden.
Wenn nicht-steroidale entzündungshemmende Medikamente nicht verfügbar sind, eignet sich «,Analgin», zur Schmerzlinderung. Es kann intramuskulär verabreicht oder oral in Tablettenform eingenommen werden.
Der nächste Schritt ist die Ruhigstellung der Gliedmaße. Sie muss mit einer speziellen elastischen Binde bandagiert werden. Die Binde wird von den Zehen aufwärts angelegt. Nachfolgend wird Schritt für Schritt gezeigt, wie die Binde (ein Typ) angelegt wird. Der Verband sollte nicht zu straff sein, da dies die Situation nur verschlimmert.
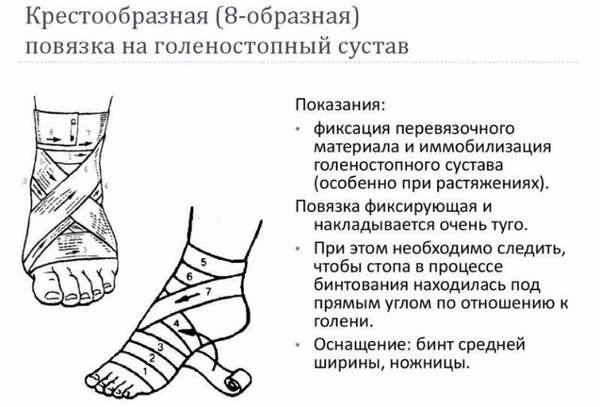
Nach diesen Schritten sollte sich der Patient in ein medizinisches Zentrum begeben, um sich von einem Spezialisten untersuchen zu lassen, diagnostische Tests durchzuführen und eine Behandlung zu erhalten.
Was kann NSAIDs bei der Behandlung von Schmerzen und Entzündungen ersetzen?
Orale Steroide zum Beispiel werden zur Linderung von Symptomen rheumatischer Genese eingesetzt. Diese Medikamente werden nur von einem Arzt verschrieben und sind nicht frei verkäuflich.
Bei starken Schmerzen werden manchmal opioide Analgetika eingesetzt. Diese sind nur auf Rezept erhältlich.
Wenn die Schmerzen durch eine Verletzung verursacht wurden, kann eine kalte Kompresse helfen. Die Kälte lindert die Entzündung und wirkt der Schwellung entgegen, die mit lokalen Verletzungen einhergeht.
Anstelle von Tabletten können Sie z. B. Salben mit NSAIDs ausprobieren, die in der empfohlenen Dosierung keine systemischen Nebenwirkungen verursachen. Darüber hinaus sind in der Apotheke rezeptfreie kühlende und wärmende Salben erhältlich, die schmerzlindernd wirken und die Beweglichkeit der Gelenke erhöhen.
Einige Pflanzen können aufgrund ihres Gehalts an bestimmten Inhaltsstoffen schmerzlindernd, entzündungshemmend und aggregationshemmend wirken. Die Weidenrinde beispielsweise enthält Salicylat-Derivate.
Antworten auf häufig gestellte Fragen von Patienten
Ist es ratsam, Arzneimittel aus der Gruppe der NSAR vor oder nach den Mahlzeiten einzunehmen?
Die meisten Arzneimittel aus dieser Gruppe sollten während oder nach einer Mahlzeit eingenommen werden, da dies die reizende Wirkung des Arzneimittels auf den Magen verringert. Salben, Zäpfchen und Tropfen werden unabhängig von der Menge der aufgenommenen Nahrung verwendet.
Welche Tabletten aus der Gruppe der NSAID haben die stärkste schmerzstillende Wirkung?
Metamizol wird bei starken Schmerzen eingesetzt. Ketoprofen, Dexoprofen, Meloxicam sind die besten Schmerzmittel bei Gelenkschmerzen.
Wie lange kann ich entzündungshemmende Tabletten einnehmen?
Diese Arzneimittel sollten nicht über längere Zeiträume eingenommen werden. Ohne Rücksprache mit Ihrem Arzt sollten sie nicht länger als eine Woche eingenommen werden. Es ist wichtig, die niedrigstmögliche wirksame Dosis zu wählen.
Können nicht-steroidale Antirheumatika Bauchschmerzen verursachen?
Arzneimittel dieser Gruppe haben negative Auswirkungen auf die Schleimhaut des Magen-Darm-Trakts, die sich in Bauchschmerzen, Magenverstimmung und Sodbrennen äußern. Wenn eine längere Einnahme erforderlich ist, werden parallel dazu Protonenpumpenhemmer verschrieben, um den Magen zu schützen. Es ist möglich, dass dies auf die Einnahme von NSAIDs auf leeren Magen zurückzuführen ist, weshalb das Medikament nach dem Essen eingenommen werden sollte. Wenn sich Ihre Symptome verschlimmern, sollten Sie einen Facharzt aufsuchen.
Kann ich Tabletten mit Kaffee einnehmen, weil einige Arzneimittel Koffein enthalten?
Einige Arzneimittel enthalten Koffein – oft in Kombination mit Paracetamol und Aspirin. Die Tabletten sollten jedoch nur mit Wasser eingenommen werden, sofern in der Packungsbeilage nichts anderes angegeben ist.
Diese Arzneimittel können die Empfängnisfähigkeit von Frauen während des Zeitraums ihrer Einnahme verringern. Dieser Effekt verschwindet in der Regel, wenn die nichtsteroidalen Arzneimittel abgesetzt werden.
Wie wirken sich nichtsteroidale Arzneimittel auf Testergebnisse aus?
NSAID-haltige Schmerzmittel können die Ergebnisse von Lebertests und den Blutzuckerspiegel beeinflussen und die Schilddrüsenhormonwerte verfälschen.
Lesen Sie mehr:- Verletzung des Sprunggelenks.
- Verletzung der Bänder des Sprunggelenks.
- Code für Hüftamputationschirurgie.
- Verletzung des Sprunggelenks.
- Verrenkung des Sprunggelenks.
- Bandapparat des Sprunggelenks.
- Verletzung des Tibiakondylus.
- Verletzung von Schienbeinbändern.
