Hier ist die Geschichte von Patient O.
Ein junger Mann schnitt sich mit einem Messer, die Wunde war tief und er wurde ins Krankenhaus gebracht, wo die tiefe Beugesehne des fünften Fingers operativ genäht wurde.
Nach einer schwierigen Rehabilitation ließ sich der Finger zwar beugen, aber nicht vollständig strecken, und die Sehne ’schwebte‘. Dies lag daran, dass der Beugesehnenkanal zu weit offen war, um eine Naht zu ermöglichen.
Der Patient kam über ein Jahr nach der Verletzung zu mir. Wir besprachen alle Behandlungsschritte im Detail und entschieden uns für einen langen und schwierigen Weg zur Genesung.
Eine sehr wichtige Voraussetzung für die erste Phase der Behandlung ist die volle passive Bewegung des verletzten Fingers.
- RU2739275C1 – Verfahren zur Diagnose von Verletzungen und Instabilitäten des skapholunaten Bandes – Google Patents
- Bilder
- Behandlung von Verletzungen der Hand und des Handgelenks
- Behandlung von Verletzungen
- Unregelmäßig verheilter Bruch des Speichenbeins
- Fraktur des Fersenbeins
- Komplikationen
- Behandlung
- Assoziierte Verletzungen.
- Konservative Behandlung typischer Frakturen des Speichenbeins.
- Ursachen
- Symptome und Diagnose
- Diagnose der periartikulären und semi-artikulären Verrenkung
- Behandlung der perilunären Verrenkung der Hand und der Verrenkung des Halbmondknochens
- Bänderriss – was ist das?
- Riss des vorderen Kreuzbandes im Knie
- Radiologischer Befund:
- Röntgenbild:
- Computertomographie (CT).
- Magnetisches Bewegungsbild (MPT).
- Источники:
RU2739275C1 – Verfahren zur Diagnose von Verletzungen und Instabilitäten des skapholunaten Bandes – Google Patents
Veröffentlichungsnummer RU2739275C1 RU2739275C1 RU2020118462A RU2020118462A RU2739275C1 RU 2739275 C1 RU 2739275 C1 RU 2739275C1 RU 2020118462 A RU2020118462A RU 2020118462A RU2020118462A A RU 2020118462A RU 2739275 C1 RU 2739275 C1 RU 2739275C1 RU 2739275C1 Behörde RU Russland Schlüsselwörter aus dem Stand der Technik Kahnbein Handgelenk Handgelenk Gelenk Datum aus dem Stand der Technik 2020-. 05- 26 Anmeldenummer RU2020118462A Andere Sprachen Englisch ( de ) Erfinder Olga Gennadyevna Shershneva Ivan Vladimirovich Kirpichev Federal State Budgetary Educational Institution of Higher Education ‚Ivanovo State Medical Academy‘ of the Russian Ministry of Health Datum der Priorität (Datum der Priorität ist eine Annahme und ist keine rechtliche Anwendung. Google hat keine rechtliche Analyse durchgeführt und übernimmt keine Gewähr für die Richtigkeit des angegebenen Datums). 2020-05-26 Anmeldedatum 2020-05-26 Veröffentlichungsdatum 2020-12-22 2020-05-26 Anmeldung eingereicht von der Föderalen Budgetären Bildungseinrichtung für Hochschulbildung ‚Ivanovo State Medical Academy‘ des Gesundheitsministeriums der Russischen Föderation eingereicht Kritische Föderale Budgetäre Bildungseinrichtung für Hochschulbildung ‚Ivanovo State Medical Academy‘ des Gesundheitsministeriums der Russischen Föderation 2020-. 05-26 Priorität zu RU2020118462A Priorität Kritisches Patent/RU2739275C1/ru 2020-12-22 Anmeldung erteilt Kritisch 2020-12-22 Veröffentlichung RU2739275C1 Veröffentlichung Kritisches Patent/RU2739275C1/ru
- Espacenet
- Globale Dokumentation
- Diskussion
- 2100003041 Bänder Anatomie 0.000 Titel Ansprüche Zusammenfassung Beschreibung 19
- 238000007906 Kompressionsverfahren 0.000 Ansprüche abstrakte Beschreibung 10
- 206010061194 Erkrankungen der Handdeformität 0.000 Wortbeschreibung 3
- 2100003857 Anatomie des Handgelenks 0,000 abstrakte Beschreibung 25
- 210000000707 Anatomie des Handgelenks 0.000 abstrakte Beschreibung 17
- 206010022114 Traumabedingte Erkrankungen 0.000 abstrakte Beschreibung 10
- 208000002193 Schmerzkrankheiten 0.000 abstrakte Beschreibung 10
- 230000036407 Schmerz Auswirkungen 0.000 abstrakte Beschreibung 10
- 2100001513 Anatomie des Ellenbogens 0.000 abstrakte Beschreibung 8
- 2300003068 Statische Wirkungen 0,000 abstrakte Beschreibung 5
- 239000003814 medikamentöse Wirkstoffe 0.000 abstrakte Beschreibung 3
- 230000000399 Orthopädische Wirkungen 0,000 abstrakte Beschreibung 3
- 238000007374 Klinische Diagnosemethode Methoden 0.000 abstrakte Beschreibung 2
- 230000000694 Wirkungen 0.000 Kurzbeschreibung 1
- 230000000414 obstruktive Wirkungen 0.000 Kurzbeschreibung 1
- 2390000126 Substanz Substanzen 0.000 Beschreibung 1
- 2100003189 Knochenanatomie des Schulterblatts 0.000 Abstract 8
- 238000000034 Methoden 0,000 Beschreibung 8
- 2100003991 Anatomie des Mondbeins 0.000 Beschreibung 7
- 238000003745 Diagnose Methoden 0.000 Beschreibung 5
- 238000002595 Magnetresonanztomographie Methoden 0.000 Beschreibung 5
- 238000002591 Computertomographie Methoden 0.000 Beschreibung 4
- 210000000988 Knochen und Knochenanatomie 0.000 Beschreibung 3
- 206010061223 Bänderschäden Krankheiten 0.000 Beschreibung 3
- 238000001514 Nachweisverfahren 0.000 Beschreibung 3
- 238000010494 Dissoziationsreaktion Methoden 0.000 Beschreibung 3
- 2300005593 Dissoziationseffekte 0.000 Beschreibung 3
- 201000008482 Osteoarthritis Krankheiten 0.000 Beschreibung 3
- 2300001154 Akute Wirkungen 0.000 Beschreibung 2
- 238000002347 Injektion Methoden 0.000 Beschreibung 2
- 230009007924 Injektion Substanzen 0.000 Beschreibung 2
- 101700052881 AARD-Proteine 0.000 Beschreibung 1
- 206010003246 Arthritis-Krankheiten 0.000 Beschreibung 1
- 2100002753 Anatomie des Kahnbeins 0.000 Beschreibung 1
- 210000000845 Anatomie des Knorpels 0.000 Beschreibung 1
- 241000766026 Arten von Coregonus nasus 0.000 Beschreibung 1
- 208000005137 Krankheiten der Gelenkinstabilität 0.000 Beschreibung 1
- 206010065433 Bänderruptur Krankheiten 0.000 Beschreibung 1
- 206010030113 Schwellungen Krankheiten 0.000 Beschreibung 1
- 241000906034 Orthopädische Erkrankungen 0.000 Beschreibung 1
- 2300003412 Degeneration Auswirkungen 0.000 Beschreibung 1
- 238000002405 Diagnoseverfahren Methoden 0.000 Beschreibung 1
- 201000010099 Krankheit Krankheiten 0.000 Beschreibung 1
- 2390000463 Material Stoffe 0.000 Beschreibung 1
- 238000002559 Palpation Methoden 0.000 Beschreibung 1
- 239000011505 Gips Stoffe 0.000 Beschreibung 1
- 239000003381 Stabilisator Stoffe 0.000 Beschreibung 1
- 238000001356 Chirurgie Methoden 0.000 Beschreibung 1
- 2300002522 Schwellung Methoden 0.000 Beschreibung 1
- 230000000472 Verletzung Auswirkungen 0.000 Beschreibung 1
Bilder
- A – MENSCHLICHE BEDÜRFNISSE
- A61 – MEDIZINISCHE ODER TIERÄRZTLICHE WISSENSCHAFTEN; HYGIENE
- A61B – DIAGNOSE; CHIRURGIE; IDENTIFIZIERUNG
- A61B6/00 – Geräte für die radiologische Diagnose, z. B. in Kombination mit Strahlentherapiegeräten
- A61B6/50 – Klinische Anwendungen
- A61B6/505 – Klinische Anwendungen einschließlich Knochendiagnostik
Behandlung von Verletzungen der Hand und des Handgelenks
Ungefähr 40 % der Frakturen der oberen Gliedmaßen sind Frakturen der Hand, die 27 Knochen betreffen. Angesichts der zahlreichen Funktionen, die es erfüllen kann, muss das Hand- und Handgelenk mit anatomischen und chirurgischen Techniken versorgt werden, um beschädigte Strukturen zu rekonstruieren. Im Krankenhaus werden Osteosynthesen jeglicher Komplexität unter Verwendung modernster Metallfixierungsvorrichtungen durchgeführt.
Die häufigste Verletzung der Hand beim Menschen ist ein Bruch des distalen Teils der Metaepiphyse des Radiusknochens (Radiusbruch an der typischen Stelle‘). Bei intraartikulären Frakturen des Radiusknochens ist die anatomische Wiederherstellung der Gelenkfläche entscheidend. Derzeit ist die arthroskopisch geführte Frakturfusion die beste Möglichkeit, dies zu erreichen. Bei dieser Methode kann das Gelenk mit einem Arthroskop – einer Kamera, die durch einen kleinen Schnitt (bis zu 5-7 mm) gehalten wird – von innen betrachtet werden. Das Krankenhaus verwendet endoskopische Geräte und Metallfixateure von Arthrex, einem weltweit führenden Unternehmen in diesem Bereich.
Die häufigste Verletzung an der Hand sind Sehnenverletzungen. Die Ärzte des Krankenhauses verfügen über außergewöhnliche Erfahrung in der Behandlung von frischen‘ und chronischen Handgelenksverletzungen. Es werden alle Arten der plastischen Chirurgie durchgeführt, einschließlich Silikonprothesen.
In den letzten Jahren hat sich der Schwerpunkt auf die Wiederherstellung der Weichteilstrukturen der Hand und der Handgelenke verlagert. Bandverletzungen sind gekennzeichnet durch Instabilität (ein ‚Laufgefühl‘) und Schmerzen im Bereich des so genannten Ulnarwinkels des Handgelenks. Eine der häufigsten Ursachen für diese Beschwerden ist eine Schädigung des dreieckigen Faserknorpelkomplexes (analog zum Meniskus im Kniegelenk). Im Krankenhaus wird dieser Komplex mit speziellen Ankerfixateuren, auch unter Verwendung endoskopischer Geräte, vernäht.
Behandlung von Verletzungen
Die medizinische Versorgung von Handverletzungen erfolgt oft nicht rechtzeitig und angemessen, was zu unerwünschten Folgen führt – Knochenbrüche mit Verschiebungen, dauerhafte Kontrakturen (Bewegungseinschränkungen) der Fingergelenke, Sensibilitätsstörungen, grobe Hautvernarbungen usw.
Die Spezialisten des Krankenhauses beherrschen eine Vielzahl moderner, hochtechnologischer Operationstechniken, wie z. B. Korrekturosteotomien des Handgelenks, Hauttransplantationen mit verschiedenen Lappenoptionen und mikrochirurgische Techniken zur Naht von Gefäßen und Nerven.
Unregelmäßig verheilter Bruch des Speichenbeins
Ein subkutaner Riss des Streckmuskels (Extensor digitorum) ist, kurz gesagt, die häufigste Sehnenverletzung, eine geschlossene Verletzung des Streckmuskelapparats des Fingers in Höhe des distalen Interphalangealgelenks.
Lesen Sie mehr unterDaumenverletzungen werden häufig durch einen Sturz verursacht, bei dem die Hand auf einem Gegenstand aufliegt (z. B. einem Skistock). Aus diesem Grund wird eine Verletzung des ulnaren Seitenbandes des ersten Daumengrundgelenks als ‚Skifahrerdaumen‘ bezeichnet.
In der Literatur ist auch der Begriff ‚Försterdaumen‘ zu finden. Man geht davon aus, dass es sich um dieselbe Erkrankung handelt, aber tatsächlich gibt es einige Unterschiede. Diese liegen im Mechanismus der Schädigung, der beim Skifahrer und beim Förster unterschiedlich ist.
Lesen Sie mehr unterFraktur des Fersenbeins
Ein Bruch des Strahlbeines im Handgelenk ist eine sehr unangenehme Verletzung, die eine lange und komplizierte Behandlung erfordert. Eine verspätete Überweisung zum Arzt, das Nichterkennen des Bruchs bei der Erstuntersuchung, eine fehlende oder unzureichende Behandlung sind keine Seltenheit. Ich hoffe, dass dieser Artikel all jenen helfen wird, die eine ähnliche Verletzung oder einen entsprechenden Verdacht haben.
Lesen Sie mehrOft sind Handknochenbrüche das Ergebnis einer heftigen Aktion des Verletzten, ein unglücklicher Faustschlag gegen einen harten Gegenstand kann zu einem Bruch führen. Es gibt sogar einen speziellen Begriff für den 5. Mittelhandknochen – eine Kastenfraktur.
Er kann auch durch Fallenlassen der Hand oder durch Stöße mit der Hand gegen etwas Hartes verursacht werden.
Lesen Sie mehr unter .Komplikationen
Die fortschreitende Verformung des Sichelknochens geht mit einer anhaltenden Rotationssubluxation des Kahnbeins einher, und die Störung der Biomechanik des Handgelenks führt zu einer schweren Deformationsarthrose. In einigen Fällen kann es zu einer Kompression des Nervus medianus im Karpalkanal kommen; pathologische Risse der Beuge- oder Strecksehnen der Finger können vorhanden sein.

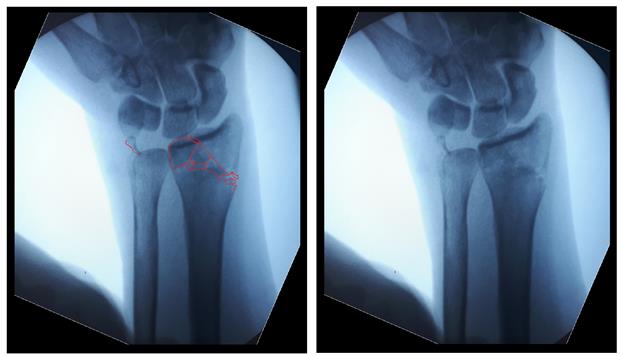
Abb. 1: Röntgenaufnahmen des Handgelenks (gerade Projektion links und seitliche Projektion rechts) bei fragmentiertem Morbus Kinbeck: Pfeile weisen auf den betroffenen Halbmondknochen hin.
Die klinische Diagnose ist in den frühen Stadien der Erkrankung schwierig, aber wenn die Symptome übereinstimmen (unregelmäßige Schmerzen an der Basis des Handgelenks, lokalisierte Schmerzen im Bereich des Sichelknochens, zunehmende Schmerzen bei extremer Beugung und Streckung des Handgelenks), kann der Verdacht auf diese Erkrankung fallen.
Entscheidend für die Diagnose ist die Röntgenuntersuchung, bei der jedoch erst 2-3 Monate nach Krankheitsbeginn Veränderungen am Sichelknochen festgestellt werden können. Auf dem Röntgenbild ist eine Veränderung der Form und eine Zunahme der Dichte des Halbmondschattens charakteristisch. Der Schatten nimmt eine unregelmäßige dreieckige Form an, die Höhe des Schattens nimmt ab und die Konturen des Knochens bleiben deutlich, aber uneben und wellig. Im Stadium der Fragmentierung spaltet sich der Knochen in Fragmente unterschiedlicher Form, Größe und Dichte (Abb. 1), die jeweils einen unregelmäßigen Umriss aufweisen. In den Stadien III und IV bleibt der sichelförmige Knochen abgeflacht und die angrenzenden Gelenkspaltfragmente sind vergrößert. Es folgt eine allmähliche, unvollständige Wiederherstellung des Musters von Knochenstruktur und -form. Der sichelförmige Knochen bleibt verformt, und an seinen Rändern entstehen schwammartige Knochenauswüchse. Eine ähnliche Hypertrophie tritt an den angrenzenden Gelenkflächen auf (Stadium V). Der Gelenkspalt verengt sich, anstatt sich zu erweitern. In einigen Fällen werden intraartikuläre Körper in der Gelenkhöhle entdeckt.
Behandlung

Abb. 2. Schema der semilunaren-radialen Arthrodese mit einem zylindrischen Transplantat bei teilweiser Zerstörung des semilunaren Knochens: 1 – Anlegen eines zylindrischen Defekts (umrandeter Kreis) an der Verbindung des betroffenen halbmondförmigen und radialen Knochens, rechts – dasselbe in seitlicher Projektion (gestrichelte Linien zeigen die Grenzen des Defekts an); 2 – Einsetzen eines zylindrischen Transplantats (schattiert); das Handgelenk wird mit einer Speiche ruhiggestellt, rechts – seitliche Projektion.

Abb. 3: Schematische Darstellung der Operation zum Ersatz des resezierten Sichelknochens durch eine Silikonendoprothese (nach Swenson): Der Prothesenpfosten wird in den sichelförmigen Knochen eingesetzt (Pfeil).

Assoziierte Verletzungen.
50 % dieser Frakturen sind intraartikulär und können mit einer Schädigung des distalen Radius-Ulnar-Gelenks einhergehen, 40 % mit einer Schädigung des Dreiecksknorpels, 30 % mit einer Schädigung des Ligamentum naviculare-lunatum und 15 % mit einer Schädigung des Ligamentum semilunatum-triangulare.
Klassifizierung von Frakturen des Radiusknochens an einer typischen Stelle.
Frakturtyp in Abhängigkeit vom Verletzungsmechanismus
Stabil (Risiko einer Sekundärverschiebung im Gips)
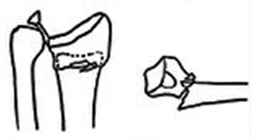
Stabil, das Risiko einer sekundären Verschiebung ist gering.
1)Keine Verschiebung 2)Dorsale Verschiebung (Collis-Fraktur) 3)Palatinale Verschiebung (Smith-Fraktur)
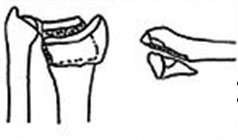
Instabil, immer sekundäre Verschiebung
1)Offene Repositionierung. Interne Fixierung
Typ 3 mit Kompression der Gelenkfläche
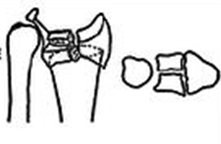
Kann je nach Qualität des Knochens und Anzahl der Fragmente sowohl stabil als auch instabil sein
Kann konservativ sein, wenn keine signifikante Dislokation vorliegt.
Typ 4 – Riss der Bandstrukturen mit Verrenkung des Handgelenks
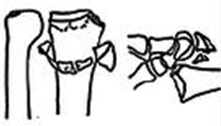
Geschlossene oder offene Beseitigung. Externer Fixateur. Immobilisierung der knöchernen Fragmente mit Stiften/Schrauben.
Typ 5 – kombinierte hochenergetische Verletzung
Kombinierte geschlossene/offene 0000 Methode,
Und natürlich die AO-Klassifikation, die wir alle lieben.
Konservative Behandlung typischer Frakturen des Speichenbeins.
Gipsruhigstellung für 4 bis 6 Wochen je nach Frakturmorphologie, Alter, Vorhandensein oder Fehlen einer Osteoporose. Bei einfachen Frakturen des distalen Radiusknochens kann nach 4 Wochen mit der aktiven Bewegung des Handgelenks begonnen werden, wenn die Gipsruhigstellung eine ausreichende Stabilisierung gewährleistet. Wenn die Gipsruhigstellung zur Behandlung von gebrochenen, instabilen, intraartikulären Frakturen als Zwangsmaßnahme eingesetzt wird, z. B. wenn eine Operation vermieden werden soll, muss die Ruhigstellung verlängert werden, da die Gefahr einer Nekrose der Fraktur und der Bildung eines falschen Gelenks besteht.
Wird bei der ersten Repositionierung die normale Position des Bruchs nicht erreicht, besteht die Gefahr einer späteren Dislokation des Bruchs.
Zu den möglichen Komplikationen der Gipsruhigstellung gehören das akute Karpaltunnelsyndrom und das komplexe regionale Schmerzsyndrom (wenn die Gipsruhigstellung bei starker Schwellung angewendet wird).
Ursachen
Eine periartikuläre Verrenkung ist eine Verrenkung, bei der der Halbmondknochen an seinem Platz bleibt, während die anderen Knochen nach hinten und nach proximal (in Richtung Ellenbogen) verschoben werden. Diese Verrenkungen sind fünfmal häufiger als Verrenkungen des Halbmondknochens und machen mehr als 90 % aller Handgelenksverrenkungen aus. Bei einer spontanen Verrenkung des Halbmondknochens kommt es jedoch, wenn die anderen Knochen an ihrem Platz sind, zu einer sekundären Verrenkung des Halbmondknochens, der sich in seiner neuen Position wie eine ‚gekippte Schale‘ dreht und nicht mehr die Form der benachbarten Knochen hat. Dies ist der oben beschriebene Zustand, der die häufigste Verrenkung des Handgelenks darstellt.
Eine Verrenkung des Sichelknochens ist eine der typischen Verletzungen bei einem Sturz, wenn das Gewicht des Körpers, multipliziert mit der Beschleunigung, fast vollständig auf der ausgestreckten Hand ruht (die ausgestreckte Hand befindet sich in der Position eines Akrobaten, Turners oder Zirkusartisten, wenn sie z. B. einen Stand-up mit gestreckten Armen oder einen Rückwärtssalto mit Handabstützung ausführen). Eine ähnliche Verrenkung kann bei einer ‚defensiven‘ Bewegung mit gestreckten Armen auftreten, wenn man z. B. versucht, ein sich schnell näherndes Objekt aufzuhalten, sowie bei Verkehrsunfällen und anderen ähnlichen Situationen.
Symptome und Diagnose
Schmerzen, Schwellungen und Bewegungseinschränkungen im Gelenk sind die häufigsten Symptome einer Verrenkung. In der Regel ist eine deutliche Dorsalflexion des Handgelenks auf dem Rücken und eine abnorme Protrusion an der Hand zu beobachten. Die Finger befinden sich in der Regel in einer erzwungenen halbgebeugten Stellung.
Das Schmerzsyndrom verschlimmert sich vor allem dann, wenn der verschobene Halbmondknochen mechanischen Druck auf den Nervus medianus ausübt.
Ein erfahrener Traumatologe erkennt oder vermutet bereits bei der Untersuchung eine Verrenkung des Halbmondknochens, aber wegen des Risikos von Begleitkomplikationen oder Frakturen kann eine endgültige Diagnose nur röntgenologisch gestellt werden – es werden immer zwei Projektionen angefertigt, wobei die seitliche in der Regel am aussagekräftigsten ist.
Diagnose der periartikulären und semi-artikulären Verrenkung
Überprüfung der Röntgenaufnahmen (anteroposteriore, laterale und schräge Projektionen). Um die Diagnose nicht zu verfehlen, muss der Arzt die Beziehung zwischen Radiusknochen, Sichelknochen und Schädelknochen auf dem seitlichen Röntgenbild beurteilen.
Bei der periartikulären Verrenkung Auf einer seitlichen Röntgenaufnahme des Handgelenks stimmt das Schädelknochen nicht in der vertikalen Achse mit dem Halbmond- und Radiusknochen überein. Die Knochen von Halbmond und Speiche bleiben in einer Linie.
Bei der Verlagerung des Halbmondknochens. Dieser Knochen ist verdreht und im Verhältnis zu den anderen Knochen falsch ausgerichtet; auf dem Röntgenbild erscheint er als ‚umgekehrte Teekanne‘.
Behandlung der perilunären Verrenkung der Hand und der Verrenkung des Halbmondknochens
Sowohl die perilunare als auch die semilunare Verrenkung werden in der Notaufnahme durch geschlossene Reposition und Schienung behandelt. Das Handgelenk und das Ellenbogengelenk müssen in einer neutralen Position fixiert werden (z. B. mit einer U-Schiene).
Der Patient sollte sofort an einen Orthopäden überwiesen werden; die meisten Fälle von Verrenkungen sollten operativ behandelt werden, da die Gelenkfunktion nach einer Operation besser erhalten werden kann.
Bänderriss – was ist das?
Hier erfahren Sie, was eine Bändertrennung ist und warum sie für die Gesundheit und Mobilität des Patienten gefährlich ist. Lassen Sie uns zunächst die Anatomie und Physiologie der Knie- und Sprunggelenke erörtern.
Das Kniegelenk wird durch das Zusammenwachsen der Kondylen von Schienbein und Oberschenkelknochen gebildet. Diese sind durch einen dichten Meniskusknorpel getrennt, der die beim Gehen, Laufen und Springen auftretenden Kräfte abfedert. Um das Gelenk herum bildet sich eine dichte Gelenkkapsel, in der sich Gelenkflüssigkeit befindet, die vom Knorpel, der die Knochenköpfe bedeckt, aufgenommen und abgesondert wird. Dies ist ein weiterer dämpfender Schutzmechanismus. An der Vorderseite des Gelenks befindet sich ein dreieckiger Knochen, die Kniescheibe. Sie ist über Sehnen und einen eigenen Bandapparat mit den Epiphysen von Schienbein und Oberschenkel verbunden.
Die Stabilität des Knies selbst wird durch vier Hauptbänder gewährleistet:
- Das vordere Kreuzband verhindert, dass sich die Oberschenkelkondylen nach vorne bewegen;
- das hintere Kreuzband begrenzt die Rückwärtsbewegung des Schienbeinkondylus;
- 2 Kollateralbänder (lateral und medial) schränken die Beweglichkeit in der rechten und linken Seitenebene ein).
Schwellungen und Schwellungen des vorderen Kreuzbandes sind die häufigsten Probleme, mit denen Traumatologen und Orthopäden konfrontiert werden, da das vordere Kreuzband die größten physischen, mechanischen und stoßdämpfenden Belastungen trägt. Am häufigsten sind junge, aktive, sportliche Menschen betroffen, die ihre unteren Gliedmaßen regelmäßig überlasten.
Das hintere und das seitliche Kreuzband sind weniger betroffen. Bei einem schweren Trauma werden jedoch auch bei ihnen die Kollagenfasern, aus denen das Bandgewebe besteht, beschädigt.
In der normalen Physiologie besteht das Band des Sprung- oder Kniegelenks aus eng verwobenen Kollagenfasern. Es ist ein starkes Bindegewebe. Sein Nachteil ist seine geringe Dehnbarkeit und das völlige Fehlen einer eigenen Blutversorgung. Es kann nur eine begrenzte Menge an Flüssigkeit aufnehmen, wenn die umliegenden Muskeln aktiv sind.
Riss des vorderen Kreuzbandes im Knie
Die Zerrung des vorderen Kreuzbandes ist eine häufige Berufskrankheit bei Sportlern, Radladern, Bauarbeitern, Malern, Stuckateuren und anderen Berufen, die im Allgemeinen mit einer erhöhten körperlichen Belastung der unteren Gliedmaßen einhergeht.
In etwa 60 Prozent aller Fälle wird das vordere Kreuzband verletzt. Dies kann nach einer ersten Verrenkung geschehen oder als Folge einer Narbenverformung nach mehreren Verrenkungen oder Prellungen auftreten.
Ein Riss des vorderen Kreuzbandes äußert sich durch ein Gefühl der Instabilität im Knie beim Gehen. Jede ungeschickte Bewegung verursacht einen stechenden Schmerz, der die Beweglichkeit des Beins für einige Tage einschränkt. Danach kehrt eine relative Normalität ein. Früher oder später kommt es zu einem vollständigen Riss des vorderen Kreuzbandes. Dies macht ein selbständiges Gehen unmöglich. Eine Operation ist erforderlich, um die Integrität des Bandes wiederherzustellen.
Ein Riss des vorderen Kreuzbandes wird in den meisten Fällen kompensiert. Die Dämpfungslast wird durch die erhöhte Arbeit der umliegenden Muskeln aufgefangen. Die Patienten sind daher nur geringfügig von dieser Pathologie betroffen. Selbst bei einer vollständigen Ruptur des hinteren Kreuzbandes ist der Patient zunächst in der Lage zu gehen oder Kniebeugen zu machen. Das vordere Kreuzband wird jedoch nach 2 bis 3 Monaten in Mitleidenschaft gezogen.
Radiologischer Befund:
Einheitliche, ausgedehnte Verknöcherung entlang der hinteren Oberfläche der Wirbelkörper, mit relativ geringen degenerativen Veränderungen der Bandscheiben und ohne Ankylose der Bogengelenke.
Häufiger von der mittleren zervikalen (NW-C5) bis zur mittleren thorakalen (Th4-Th7) Ebene.
Von lokaler Verdickung bis zu ausgedehnter kontinuierlicher Verknöcherung (Banddicke ca. 2-5 mm).
Morphologische Merkmale:
Die Verknöcherung des ZPS führt zu einer Verringerung des anteroposterioren Durchmessers des Wirbelkanals und damit zu einer Spinalkanalstenose, die das Rückenmark komprimiert.
Röntgenbild:
- Verbreiterter Bereich der Verknöcherung im hinteren Bereich der Wirbelkörper.
- In der seitlichen Projektion wird der Schatten der Verknöcherung oft vom Schatten der Bogengelenke überlagert.
- Bei der Interpretation von Röntgenbildern können die Veränderungen so minimal sein, dass sie leicht zu erkennen sind, so dass diese Pathologie immer im Auge behalten werden sollte.
Computertomographie (CT).
- Das charakteristische ‚umgekehrte T‘ oder ‚bow-tie‘-Erscheinungsbild der MDA auf axialen Schichten.
- Das Verknöcherungsmuster des VEP ähnelt dem auf den anaeroben CT-Schichten.
- Die Kortikalislamina, die den zentralen intraspinalen Raum begrenzt, kann mit der darunter liegenden Deckellamina verschmelzen.
- Der Wirbelkörper kann von ihm getrennt sein.
- Die intraspinalen Räume des verknöcherten MAL und des Wirbelkörpers kommunizieren nicht miteinander.
Magnetisches Bewegungsbild (MPT).
T1-gewichtetes Bild:
- Kontinuierliche Verknöcherung im hinteren Teil des Wirbelkörpers, die sich auf sagittalen Bildern über mehrere Ebenen erstreckt.
- Auf axialen Bildern ist ein charakteristisches ‚umgekehrtes T‘ oder ‚bow-tie‘-Muster zu sehen.
- Das Signal ist in der Regel in allen Untersuchungsmodi von geringer Intensität.
- При значительном объеме жирового компонента в костно-мозговом пространстве оссификата интенсивность сигнала может быть гиперинтесивной.
Источники:
Fehlings MG et al: Cervical spondylotic myelopathy: current state of the art and future directions. Spine (Phila Pa 1976). 38(22 Suppl 1):S1-8, 2013.
2 Li H et al: A systematic review of complications in cervical spine surgery for ossification of the posterior longitudinal ligament. Spine J. 11(11):1049-57, 2011.
3 Saetia K et al: Verknöcherung des hinteren Längsbandes: ein Überblick. Neurosurg Focus. 30(3):E1, 2011
4. Shin JH et al: Dorsale versus ventrale Operation bei zervikaler Verknöcherung des hinteren Längsbandes: Überlegungen zur Wahl des Zugangs und Überprüfung der Operationsergebnisse. Neurosurg Focus. 30(3):E8, 2011
5. Matsunaga S et al: Radiographische Prädiktoren für die Entwicklung einer Myelopathie bei Patienten mit Verknöcherung des hinteren Längsbandes: eine multizentrische Kohortenstudie. Spine (Phila Pa 1976). 33(24):2648-50, 2008
6. Inamasu J et al: Ossifikation des hinteren Längsbandes: ein Update zu Biologie, Epidemiologie und natürlichem Verlauf. Neurosurgery. 58(6):1027-39; dyskusja 1027-39, 2006 r.
7. Matsunaga S et al: Clinical course of patients with ossification of the posterior longitudinal ligament: a minimum 10-year cohort study. J Neurosurg. 100(3 Suppl):245-8, 2004
8. Shiraishi T et al: Zervikale peridurale Verkalkung bei Patienten, die sich einer Langzeit-Hämodialyse unterziehen. Report of two cases. 100(3 Suppl): 284-6, 2004
9 Kamizono J et al: Berufliche Erholung nach Laminoplastik mit offener Tür bei Patienten mit Verknöcherung des hinteren Längsbandes. Spine. 28(16):1889-92, 2003
10 Epstein N: Diagnose und chirurgische Behandlung der Verknöcherung des hinteren Längsbandes im Bereich der Halswirbelsäule. Spine J. 2(6):436-49, 2002
- Die interkondyläre Syndesmose ist die.
- Tibiabänder.
- Riss des Fußbandes.
- Knochenstruktur des Strahlbeinfußes.
- Drehachse des Kniegelenks.
- Schulterorthese.
- Wie viel kostet eine Knieoperation?.
- Verrenkung eines Knochens in einem Gelenk.