Zu den Ursachen der Hüftdysplasie gehören auch Faktoren, die die Gesamtentwicklung des Fötus beeinträchtigen – Strahlung, Ernährungsfaktoren (Alkohol-, Protein- und Vitaminmangel), Infektionskrankheiten, Drogenkonsum, thermische Faktoren, der allgemeine Zustand der Frau während der Schwangerschaft usw.

- Hüftdysplasie
- Einteilung
- Diagnostische Verfahren
- Behandlung
- Komplikationen
- Diagnostische Verfahren
- Behandlung
- Komplikationen
- Ursachen für eine angeborene Hüftluxation
- Merkmale des Gelenks bei Krankheit
- Diagnose der Dysplasie bei Kindern
- Folgen der Hüftdysplasie
- Komplikationen und Folgen der Hüftdysplasie
- Diagnose der Hüftdysplasie
- Hüftverlängerung mit dem Bliskunov-Apparat mit verschiedenen Osteotomieformen
- Schlüsselwörter
- Ursachen für eine verzögerte Hüftentwicklung ↑.
- Arten der Dysplasie ↑.
- Anzeichen einer verzögerten Hüftentwicklung ↑.
- Symptome
- Diagnose
Hüftdysplasie
Diese Erkrankung geht mit einer angeborenen Störung der Bildung des Hüftgelenks einher. Der Schweregrad der Erkrankung ist sehr unterschiedlich und reicht von einem schwachen Bandapparat bis hin zu einem erheblichen Defekt.
Die Hüftdysplasie bei Neugeborenen kann durch folgende Faktoren verursacht werden:
- Vererbung. Eltern, die in ihrer Kindheit selbst an einer Dysplasie litten, haben ein höheres Risiko, ein Kind mit Dysplasie-Symptomen zu bekommen.
- Die Tradition, das Baby fest in eine Bettdecke zu wickeln. Es ist statistisch erwiesen, dass Säuglinge, deren Beine aufrecht gewickelt sind, eher krank sind als andere Kinder.
- Präsentation des Gesäßes. Die Hüftdysplasie tritt häufiger bei Säuglingen auf, die sich erst spät in Steißlage befinden. Die Entstehung des Defekts wird durch fetale Fehlbildungen und die erste Schwangerschaft begünstigt.
- Hormonelle Anomalien bei der Frau. Eine Schilddrüsenunterfunktion bei der werdenden Mutter kann zu einer abnormen Entwicklung des Bindegewebes beim Kind führen.
Das Dysplasierisiko hängt auch vom Geschlecht des Kindes ab. Überwiegend sind Mädchen betroffen.
Einteilung
Es gibt die folgenden Varianten der Hüftdysplasie
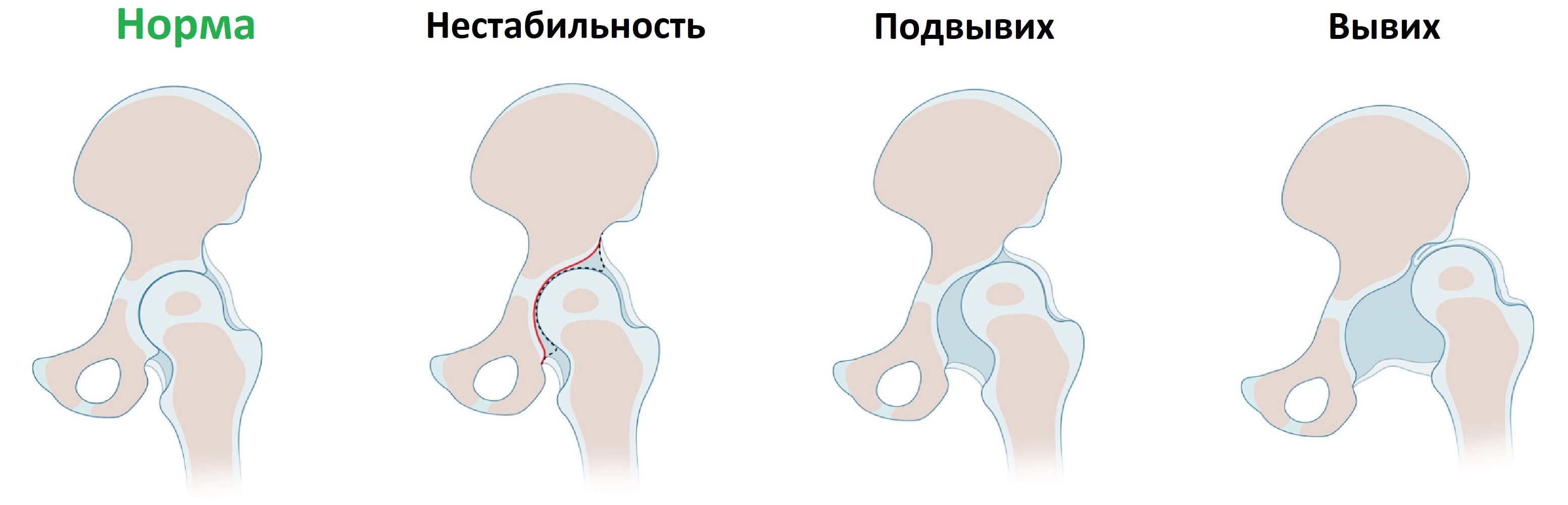
- Prä-Dislokation. Der Oberschenkelkopf befindet sich in der normalen anatomischen Position: Er liegt in der Lederhaut. Er wird systematisch ausgekugelt und kehrt aufgrund einer abnormen Dehnung der Gelenkkapsel in seine ursprüngliche Position zurück.
- Subluxation – der Oberschenkelkopf ist nach oben und zur Seite verlagert, kann aber nicht aus der Hüftpfanne austreten.
- Die Hüftluxation ist durch eine vollständige Trennung der Gelenkstrukturen gekennzeichnet. Der Kopf des Oberschenkelknochens verlässt die Gelenkpfanne vollständig.
Bei einer Hüftluxation hingegen werden 5 Schweregrade unterschieden. Beim schwersten Grad wandert der Kopf in den Hüftflügelbereich (obere Beckenregion).
Diagnostische Verfahren
Die Diagnose eines Oberschenkelknochenbruchs basiert auf der Erhebung der Beschwerden, der Anamnese, der klinischen Untersuchung und instrumentellen Untersuchungsmethoden zur Sicherung der Diagnose. Die Diagnose zielt darauf ab, die Art des Bruchs, den Schweregrad der Erkrankung und die vorhandenen Komplikationen zu bestimmen.
Anhand der Anamnese lassen sich der Mechanismus des Bruchs – Autounfall, Sturz aus der Höhe, Sturz auf das Hüftgelenk – und die mit der Verletzung zusammenhängenden Faktoren – Osteoporose (höheres Alter oder Metastasen im Knochengewebe) – bestimmen.
Die instrumentelle Untersuchung eines Patienten mit Verdacht auf eine proximale (Schenkelhals)-Fraktur beginnt mit einer radiologischen Untersuchung – einer Röntgenaufnahme des Beckens, einer einfachen und axialen Röntgenaufnahme des proximalen Oberschenkels und des Hüftgelenks auf der Seite der Verletzung.
Bei Frakturen des proximalen Segments (Schenkelhalsfrakturen) und in einigen Fällen bei intraartikulären Frakturen wird zur Klärung eine Computertomographie durchgeführt.
Allgemeine Blut- und Urinuntersuchungen sowie biochemische Routine-Blutuntersuchungen haben keinen eigenständigen Wert und werden durchgeführt, um den aktuellen Gesundheitszustand, die Diagnose der Grunderkrankung und mögliche Komplikationen zu beurteilen.
Die wichtigsten Laboruntersuchungen sind:
Die wichtigsten instrumentellen Tests:
Behandlung
Die Behandlung des Oberschenkelbruchs wird vom Unfallchirurgen empfohlen. Da das umliegende Gewebe, einschließlich der Blutgefäße, durch die Verschiebung der Bruchstücke geschädigt wird, kann eine rechtzeitige medizinische Versorgung Komplikationen wie Blutungen verhindern.
In erster Linie muss die Gliedmaße in der Position, in der sie gelagert wurde, ruhiggestellt werden, und es darf nicht versucht werden, den gebrochenen Knochen selbst wieder einzurenken, da ein solcher Versuch die den Knochen umgebenden Gefäße beschädigen und somit Blutungen verursachen kann. Die zweite Regel der Ruhigstellung ist die Ruhigstellung der Gelenke oberhalb und unterhalb des Bruchs und bei einem Hüftbruch auch des Sprunggelenks. Wenn eine Wunde vorhanden ist, sollte sie mit Antiseptika behandelt und ein Verband angelegt werden. Zur Schmerzlinderung sollten Schmerzmittel verabreicht werden.
Intraartikuläre Frakturen werden chirurgisch mit einer Ruhigstellung durch drei Stifte behandelt. Eine Komplikation bei der Behandlung von Oberschenkelhalsfrakturen ist die Bildung eines falschen Gelenks oder eine aseptische Nekrose des Hüftkopfes. Ist dies der Fall, kann nach der Operation eine Hüftprothese erforderlich sein. Bei einer Hüftfraktur wird für 8 Wochen eine skelettale Traktion durchgeführt und anschließend ein Gipsverband angelegt. Auch eine chirurgische Behandlung – Osteosynthese mit einem dreieckigen Schaft, Platten und Schrauben – ist möglich. Die chirurgische Behandlung verkürzt die Heilungszeit.
Komplikationen
Blutungen, Fettembolie, Schmerzschock, Knochenentzündung, volle Bewegungseinschränkung, trophische Störungen (Wunden, Geschwüre) sind möglich.
Diagnostische Verfahren
Die Diagnose einer angeborenen Hüftluxation basiert auf der Erhebung anamnestischer Informationen und einer objektiven Untersuchung. Die Diagnose wird durch bildgebende Verfahren – Ultraschall und Röntgen – bestätigt.
Um die Diagnose zu stellen, werden folgende Manipulationen durchgeführt: In Rückenlage des Kindes streckt der Arzt langsam die in den Knien angewinkelten Beine in einen offenen Winkel, so dass sie praktisch die Tischoberfläche berühren. Liegt eine Anomalie in einer Hüfte vor, so ist ein leichtes Zittern zu spüren, das dem Moment entspricht, in dem der Kopf aus dem Gelenk fällt. Wenn die Hüften dann in eine zentrale Position gebracht werden, kommt es irgendwann zu einer ruckartigen Bewegung, die auf der betroffenen Seite mit dem Auge wahrgenommen werden kann.
Um die Diagnose zu sichern, wird das Kind einer Ultraschalluntersuchung und einer Röntgenaufnahme der Hüftgelenke unterzogen. Die Röntgenuntersuchung und ihre Variante, die Arthropneumographie, gelten als die wichtigste Untersuchungsmethode. Auf der Grundlage von Röntgenbildern und Arthrogrammen wird eine umfassende Indexierung des Hüftgelenks vorgenommen, die für ein vollständiges Verständnis seiner Struktur zur Vorhersage weiterer Pathologien unerlässlich ist. Beurteilt werden die räumliche Position der Becken- und Oberschenkelkomponenten des Gelenks, die Größe und Form der Hüftpfanne und des Hüftkopfs, die Beziehungen im Hüftgelenk, die knöcherne Struktur der Hüftpfanne, des Hüftkopfs und des Hüftgelenkshalses, der Zustand des Knorpels Y und der metaepiphysären Wachstumsplatte sowie der Grad der Verknöcherung des Hüftkopfs.
Durch eine Ultraschalluntersuchung können die Gelenkverhältnisse unter Berücksichtigung der knorpeligen Anteile von Hüftpfanne und Hüftkopf geklärt werden. CT-Untersuchungen klären Veränderungen in der Struktur und der räumlichen Lage der Gelenkkomponenten.
Die wichtigsten instrumentellen Untersuchungen sind:
- Röntgenaufnahme des Hüftgelenks.
- Röntgenuntersuchung mit Kontrastmittel (Arthropneumographie).
- Ultraschalluntersuchung (Ultraschall des Gelenks).
- Computertomographie (CT-Untersuchung).
Behandlung
Die wichtigste Voraussetzung für die Verbesserung der Behandlung einer angeborenen Hüftluxation ist die frühzeitige Erkennung der Pathologie, die frühestmögliche Anwendung orthopädischer Behandlungen und die Verhinderung eines weiteren Fortschreitens der Krankheit.
Die derzeit allgemein akzeptierten Behandlungsmethoden für angeborene Hüftluxationen sind verschiedene Arten von Bandagen, die die Hüfte in Abduktionsstellung halten und die Bewegung des Hüftgelenks ermöglichen. Die Erhaltung der Gelenkbeweglichkeit bei der Behandlung einer angeborenen Hüftluxation gilt als die wichtigste Methode, um die Entwicklung dystrophischer Prozesse im Hüftkopf zu verhindern. Bei Kindern bis zum Alter von 1 Jahr erfolgt die Behandlung konservativ mit funktionellen Apparaturen und physiotherapeutischen Methoden. Ab dem 5. bis 7. Lebenstag werden bei Säuglingen mit klinischen Anzeichen einer Hüftluxation Funktionsschienen eingesetzt. Zusätzlich zu den Schienen werden Vorrichtungen mit der gleichen Funktion, wie z. B. Pavlik-Bügel, verwendet, um die korrekte Position des Oberschenkels in der Hüftpfanne zu gewährleisten.
Der Säugling sollte ausgiebig geschaukelt werden. Bewegungsübungen mit Gesäßmassage spielen eine wichtige Rolle bei der Wiederherstellung der Gelenkfunktion. Mit dem Wachstum des Knochens und unter dem Einfluss der getroffenen Maßnahmen zieht sich der Kopf allmählich in die natürliche Gelenkpfanne zurück.
Wenn das Kind keine angeborene Hüftgelenksverrenkung entwickelt hat und mehr als ein Jahr erfolgloser konservativer Behandlung verstrichen ist, kann eine chirurgische Behandlung erforderlich sein, die eine offene Operation des Hüftkopfes mit seiner Ruhigstellung in einer physiologischen Position umfasst. Wenn bereits eine Gelenkneubildung (Neoarthrose) eingetreten ist und die Erkrankung fortschreitet, kann ein operativer Ersatz des Gelenks durch eine synthetische Gelenkprothese erforderlich sein.
Komplikationen
Eine schwerwiegende Komplikation der angeborenen Hüftluxation ist die Entwicklung einer deformierenden Coxarthrose und der Verlust der Gelenkfunktion, was zu einer Behinderung des Patienten führt. Ohne angemessene Behandlung und bei Fortschreiten der Krankheit entwickeln sich Wirbelsäulenverkrümmung und Osteochondrose. Das Gehen ist aufgrund des Längenunterschieds der Gliedmaßen beeinträchtigt.
Ursachen für eine angeborene Hüftluxation
Für die Entwicklung einer Hüftluxation kann eine Kombination von Ursachen verantwortlich sein. Bei Vorliegen bestimmter Risikofaktoren erhöht sich die Wahrscheinlichkeit, dass die Erkrankung auftritt, erheblich. Dazu gehören:
- hirnlose fetale Präsentation;
- Vergiftungen;
- Alkohol- und Drogenmissbrauch, erheblicher Mangel an Vitaminen, Mineralien und Proteinen sowie eine Reihe von Infektionskrankheiten während der Schwangerschaft;
- erbliche Veranlagung;
- Mehrlingsschwangerschaften;
- hohes Geburtsgewicht des Babys;
- niedriger Wassergehalt des Körpers;
- Beschädigung der Knochen und Bänder des Babys während der Passage durch den Geburtskanal;
- Medikamentöse Behandlung während der Schwangerschaft.
Es gibt mehrere Theorien über die Entstehung dieser Pathologie, eine davon ist die hormonelle Theorie. Wissenschaftler vermuten, dass ein Ungleichgewicht zwischen zwei Hormonen – Progesteron und Östrogen – ein Schlüsselfaktor sein könnte. In Experimenten an Ratten wurde festgestellt, dass eine Erhöhung des Östrogenspiegels die Entwicklung der Dysplasie hemmt, während eine Erhöhung des Progesteronspiegels diesen Prozess im Gegenteil fördert.
Es gibt eine weitere Theorie für die Entstehung der Krankheit, die mit den Auswirkungen mechanischer Faktoren während des intensiven Wachstums zusammenhängt. Bei Bauchlage und hohem fetalen Gewicht wirken deformierende Kräfte stärker auf das Hüftgelenk ein. Es wurde ein direkter Zusammenhang zwischen erhöhter Morbidität und der Tradition, das Baby mit gestreckten Beinen eng zu wickeln, festgestellt.

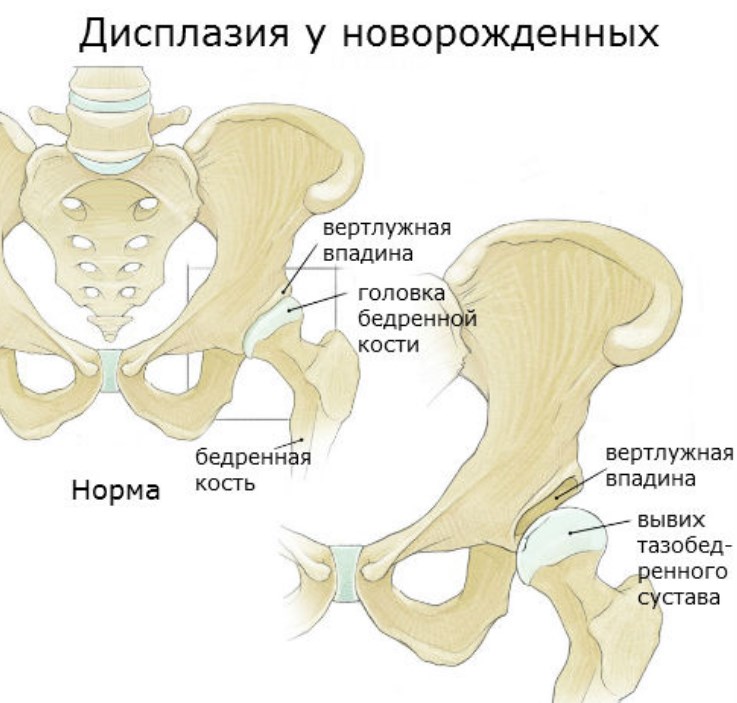
Merkmale des Gelenks bei Krankheit
Das Hüftgelenk besteht aus dem Oberschenkelkopf und der Hüftpfanne, wobei oben am Gelenk eine Knorpelplatte angebracht ist, die die Kontaktfläche der Gelenkflächen und die Tiefe der Hüftpfanne vergrößert. Das Neugeborenengelenk weist einige Besonderheiten auf, und auch wenn es keine pathologischen Prozesse gibt, handelt es sich um eine unreife Struktur.
Im Vergleich zum Erwachsenengelenk haben Säuglinge eine abgeflachte Gelenkpfanne, die mehr aufrecht steht, und übermäßig elastische Bänder. Die Fixierung des Hüftkopfes in der Gelenkfläche sorgt für Spannung in der Gelenkkapsel und dem eigenen Band. Auf der Gelenkfläche befindet sich eine knorpelige Lamelle – der Limbus -, die den Oberschenkelknochen an der Bewegung hindert.
Je nachdem, welches Hüftgelenk stärker betroffen ist, lassen sich verschiedene Arten von Dysplasien unterscheiden:
- Acetabulum: Anomalien der Hüftpfanne – Abflachung, Verkleinerung.
- Rotation: Veränderungen der Geometrie des Knochens in der horizontalen Ebene.
- Assoziiert: mit einer Unterentwicklung der oberen Teile des Oberschenkels.
Bei der Erkrankung verändert sich das Verhältnis der Gelenkstrukturen zueinander sowie ihre Form und Größe. Die Gelenkpfanne wird flacher, die Bänder und die Kapsel sind nicht mehr in der Lage, den Hüftkopf an seinem Platz zu halten, und der Hüftkopf wird aus seiner normalen Position verdrängt. Die Knorpelplatte verformt sich und kann ihre Funktion nicht mehr voll erfüllen, d. h. sie kann die Verschiebung des Hüftkopfes nicht mehr abfangen.
Bei plötzlichen abnormalen Bewegungen kann es zu einer Subluxation kommen, wenn der Hüftkopf teilweise über die Hüftpfanne hinaus ragt. Eine kompliziertere Situation kann auch eintreten, wenn der Kopf vollständig aus der Hüftpfanne herausragt, was als Verrenkung bezeichnet wird. Wird dies nicht umgehend behandelt, füllt sich die Hüftpfanne allmählich mit fetthaltigem Bindegewebe, so dass es sehr schwierig wird, das Gelenk wieder einzuschieben.
Diagnose der Dysplasie bei Kindern
Der Verdacht auf eine Hüftdysplasie kann bei einem Neugeborenen bereits auf der Entbindungsstation geäußert werden. Besteht der Verdacht auf eine Pathologie, empfehlen die Ärzte dringend einen Besuch bei einem Kinderorthopäden innerhalb von 3 Wochen nach der Entlassung. Kinder mit einer Verdachtsdiagnose und bei Vorliegen mehrerer Risikofaktoren werden alle 3 Monate von einem Facharzt untersucht.
Die Diagnose einer Hüftdysplasie bei Kindern umfasst:
- Eine klinische Untersuchung des Kindes durch einen Orthopäden. Bei der Untersuchung beurteilt der Arzt die Symmetrie der Beine und stellt fest, ob Marks-Ortolani-Symptome vorhanden sind oder nicht.
- Röntgenuntersuchung der Hüftgelenke. Wird nur bei Kindern im Alter von über 3 Monaten durchgeführt, da diese Diagnosemethode in jüngeren Jahren unwirksam ist.
- Die Ultraschalluntersuchung der Hüfte ist der Goldstandard für die Diagnose einer Dysplasie.
Eine endgültige Diagnose wird erst durch die Kombination von klinischen Anzeichen und instrumentell nachgewiesenen Gelenkläsionen gestellt.
Folgen der Hüftdysplasie
Geringfügige Gelenkveränderungen, die durch Dysplasie verursacht werden, sind in jungen Jahren möglicherweise noch nicht erkennbar. Das Risiko, eine dysplastische Hüftarthrose zu entwickeln, steigt jedoch mit dem Alter. Je ausgeprägter die pathologischen Veränderungen sind, desto früher tritt die Coxarthrose auf. Bei einigen Patienten entwickelt sie sich bereits im Alter von 25-27 Jahren. Die ersten Symptome der Coxarthrose treten in der Regel bei verminderter körperlicher Aktivität auf, und bei Frauen manifestiert sie sich sehr häufig während der Schwangerschaft.
Das typische Symptom der dysplastischen Coxarthrose ist ein plötzliches Auftreten und ein rasches Fortschreiten. Zunächst treten unangenehme Empfindungen bei Bewegung auf, gefolgt von Schmerzen und eingeschränkter Gelenkbeweglichkeit. Mit dem Fortschreiten der Erkrankung kommt es zu einer Fehlstellung der Hüfte – das Bein ist zur Seite gedreht und im Hüftgelenk leicht gebeugt.
Schwere Dysplasie mit echter Hüftluxation und vorzeitiger Hüftluxation kann zu einer unvollständigen Pseudarthrose führen. Diese Komplikation ist in der modernen Welt dank einer guten Diagnose fast nicht mehr vorhanden.
Komplikationen und Folgen der Hüftdysplasie
Eine unbehandelte oder unzureichend behandelte Hüftdysplasie verschlimmert sich und führt zu den folgenden Komplikationen
- Muskelschwund;
- Chronische Schmerzen im Rücken und in den Gliedmaßen;
- Fehlstellung des Unterkörpers;
- dysplastische Coxarthrose;
- Fehlstellungen des Gangs;
- Beeinträchtigung der Beweglichkeit der Wirbelsäule;
- Neoarthrose;
- Wirbelsäulenverkrümmungen;
- Claudicatio unterschiedlichen Grades und unterschiedlicher Form.
Im Laufe der Zeit kann sich ein neues, unvollständiges Gelenk entwickeln, das mit einer Beinverkürzung und Muskelschwund einhergeht. Ein solches Gelenk übernimmt einige der Funktionen des Hüftgelenks, aber nicht alle.
Diagnose der Hüftdysplasie
Die Erstdiagnose wird manchmal schon in den ersten Stunden nach der Geburt gestellt. Der Arzt untersucht das Neugeborene immer, um sicherzustellen, dass es dem Kind gut geht. Die Abtastung und Untersuchung des Babys erfolgt nach dem Stillen in einer ruhigen Umgebung. Um die Diagnose zu bestätigen, wird eine zusätzliche Untersuchung vorgeschrieben, die unter anderem folgende Verfahren umfasst:
- Ultraschall – um die Ursache und den Ort der Anomalie zu bestimmen;
- Röntgen – bei Erwachsenen und Kindern über einem Jahr;
- CT, MRT zur Beurteilung des Zustands des Bandapparats.
Die Diagnose einer Hüftdysplasie wird durch Korrelation der klinischen Symptome mit den Veränderungen auf dem Ultraschall- und Röntgenbild gestellt. Da das Skelettsystem bei Kleinkindern noch nicht ausgebildet ist, wird zu seiner Entschlüsselung eine spezielle Markierungsmethode verwendet. Auf den in Frontalprojektion aufgenommenen Bildern werden konventionelle Linien gezeichnet, um den Acetabulumwinkel zu ermitteln. Anhand dieser Linien wird festgestellt, ob eine Anomalie vorliegt.
Hüftverlängerung mit dem Bliskunov-Apparat mit verschiedenen Osteotomieformen
Bei insgesamt 174 Patienten wurde die Hüfte mit einem vollständig implantierbaren, geführten Gerät verlängert, das durch die Muskelkraft des Patienten angetrieben wird. Die Abtragung des Knochens von der Seite des Markraums erfolgt mit einem speziell entwickelten Osteotom, das transversale, schräge, schräg-anteriore, gerade Z-förmige und schräg-Z-förmige Osteotomien ermöglicht. Eine transversale Osteotomie wurde in 59 (33,9 %) Fällen durchgeführt, eine schräge Osteotomie in 70 (40,6 %), eine anteriore schräge Osteotomie in 19 (10,9 %) und beide Z-Formen (gerade und schräge) in 26 (14,9 %). Die Distraktionsphase wurde bei allen Patienten abgeschlossen. Die Verlängerung wurde in 165 (94,8 %) von 174 Fällen wie geplant erreicht, und bei 150 Patienten wurden die Geräte entfernt. Die durchschnittliche Distraktionsrate betrug 1,4±0,3 mm/Tag, die durchschnittliche Dauer der Distraktionsperiode 87±13 Tage. Ein gutes Ergebnis wurde in 141 (94 %) von 150 Fällen erzielt, ein zufriedenstellendes in 7 (4,6 %), ein unbefriedigendes in 2 (1,4 %). Komplikationen wurden in 30 (17,2 %) der 174 Fälle beobachtet. Sie beeinträchtigten das Ergebnis in 9 (5,2 %) Fällen. Die Analyse der Komplikationen zeigte, dass sie durch strikte Einhaltung der Distraktor-Implantationstechnik, des Osteotomieverfahrens, der Distraktionsrate und eines rationalen postoperativen Managements weitgehend vermieden werden konnten.
Schlüsselwörter
Die Korrektur von Ungleichheiten in der Gliedmaßenlänge, die Korrektur von Deformitäten und die Verlängerung von gepaarten Segmenten ist heute ohne die Periost-Osteosynthese, deren Errungenschaften mit den Namen G.A. Ilizarov, M.V. Volkov, O.V. Ohanesian,
V.K. Kalnberz, O.N. Gudushauri und andere. Mit der Einführung von extrafokalen Kompressions-Distraktionsgeräten wurden auch Erfolge bei der Lösung eines so schwierigen Problems wie der Hüftextension erzielt. Die Aufmerksamkeit der orthopädischen Chirurgen ist jedoch nach wie vor auf die Nachteile gerichtet, die bei der Anwendung von Hosenträgern in diesem Segment der unteren Gliedmaßen am deutlichsten zutage treten. Dies ist zum Teil darauf zurückzuführen, dass hier häufiger und schwerwiegendere Komplikationen auftreten als an der unteren Extremität [1, 4-8, 10-12, 14-16, 18].
Wir sind der Meinung, dass die Nachteile der externen extramedullären Geräte nicht dramatisiert werden sollten: Bei richtiger Anwendung der Methode überwiegen sie die Vorteile. Die im Folgenden beschriebenen implantierbaren Vorrichtungen sollten nicht als konkurrierend betrachtet werden, sondern als eine eigenständige Richtung der Gliedmaßenverlängerung.
Die Komplikationen bei der ektopen Hüftverlängerung können aufgrund der unterschiedlichen Zusammensetzung der verglichenen Patientengruppen die Überlegenheit des einen Geräts gegenüber dem anderen nicht überzeugend nachweisen, aber die Technologie bringt dennoch zwischen 3 % und 78 % der Komplikationen. Bislang ist die Hauptursache für Komplikationen eine anhaltende Perforation der Haut durch Stifte oder Stäbe.
Die Geschichte der implantierbaren Geräte reicht etwa 40 Jahre zurück. Die ersten beiden Entwickler waren nie in der Lage, die verlängerte Hautperforation zu beseitigen. Das 1959 beschriebene Gerät von Solimei [19] kommunizierte mit der äußeren Umgebung durch einen Hochdruckschlauch, während das Gerät von Schollner [17] mit der äußeren Umgebung durch einen Schlauch aus polychloriertem Vinyl kommunizierte. Erst Bruns et al. [13] beseitigten diesen Nachteil, aber bei ihrem Gerät musste der Patient während des gesamten Verlängerungszeitraums neben der Energiequelle liegen.
Ursachen für eine verzögerte Hüftentwicklung ↑.
Die häufigsten Ursachen für Hüftdysplasie sind:
- Mütterliche infektiöse Anomalien während der Schwangerschaft;
- Endokrine Störungen während der Schwangerschaft;
- Schwere Toxikose, insbesondere im ersten Trimenon;
- Späte Schwangerschaft;
- Unausgewogene Ernährung der werdenden Mutter – Mangel an Vitaminen, Mineralien (insbesondere Kalzium);
- Familiäre Veranlagung.
Arten der Dysplasie ↑.
Je nach den Folgen der Unterentwicklung der Hüfte werden verschiedene Arten von Dysplasie unterschieden:
- Grad 1 – ist durch eine Instabilität des Hüftgelenks gekennzeichnet, die als vorbelastet bezeichnet wird. Es liegt keine Verschiebung des Hüftkopfes gegenüber der Hüftpfanne vor.
- Grad 2 – der Hüftkopf ist teilweise gegenüber der Hüftpfanne verschoben, dies ist eine angeborene Hüftsubluxation.
- Grad 3 – geht mit einer vollständigen Dislokation des Hüftkopfes aus der Gelenkpfanne einher. Hierbei handelt es sich um eine angeborene Verrenkung des Hüftgelenks.
Grad der Hüftluxation
Die Erstdiagnose wird in der Regel von einem Orthopäden bei einer Routineuntersuchung am Ende der Neugeborenenperiode gestellt. Das Vorhandensein und Ausmaß der Anomalie wird durch eine Ultraschalluntersuchung des Gelenks und Röntgenaufnahmen geklärt.
Anzeichen einer verzögerten Hüftentwicklung ↑.
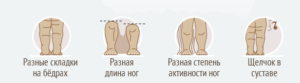
Bei einem Säugling bis zu einem Alter von 1 Jahr äußert sich die Dysplasie in unterschiedlichem Ausmaß wie folgt:
- Einschränkung der Hüftabduktion – die Schwere des Symptoms hängt vom Grad der Beeinträchtigung ab. Maximale Bewegungseinschränkung mit Verrenkung des Hüftgelenks. Um das Symptom zu erkennen, beugen Sie in Rückenlage des Kindes beide Beine in den Knie- und Hüftgelenken und spreizen sie leicht ab. Die Abduktionsbehinderung ist auf der betroffenen Seite deutlich sichtbar.
- Vorhandensein einer Hautfaltenasymmetrie: Legen Sie sich auf den Bauch, strecken Sie die Beine aus und untersuchen Sie sorgfältig die Gesäß- und Oberschenkelfalten. Dieses Symptom ist eher vage, aber wenn es vorhanden ist, besteht der Verdacht auf eine Hüftdysplasie.
- Clicking-Zeichen – bei der Abduktion ist im dysplastischen Gelenk ein Click-Geräusch zu hören oder zu spüren. Das Geräusch wird dadurch verursacht, dass der Oberschenkelkopf in die Gelenkpfanne drückt. Dies ist ebenfalls ein implizites Symptom und wird normalerweise bei Säuglingen in den ersten Lebenstagen beobachtet. Im Falle einer Hüftdysplasie mit Muskelhypotonie bleibt dieses Symptom jedoch bis zum Alter von 6 Monaten bestehen.
- Verkürzung der Beine – deutlich sichtbar, wenn das Baby auf dem Rücken liegt und die Knie gebeugt sind.
- Starke Auswärtsdrehung der betroffenen Gliedmaße – erkennbar, wenn sich das Kind in einer entspannten Position befindet, z. B. im Schlaf.
Symptome
Die Symptome der Perthes-Krankheit hängen vom Grad der Nekrose und der Größe der Nekrose ab. In den frühen Stadien der Perthes-Krankheit können die Symptome fehlen oder gering sein. Kinder können über mäßige Schmerzen in der Hüft- oder Knieregion klagen.
Darüber hinaus können Gangstörungen (Schleifen des Fußes) auftreten. Diese latente Heilung in den frühen Stadien des Morbus Perthes (Osteonekrose-Stadium) führt dazu, dass die Krankheit nur selten in ihren frühen Stadien diagnostiziert und behandelt wird. Mit fortschreitender Nekrose kommt es zu einer Verformung des Hüftkopfes, die zu Veränderungen der Biomechanik des Gelenks und zu Symptomen wie Claudicatio, Beinschmerzen und Gelenkschmerzen führt. Extrusionsfrakturen im Bereich der Nekrose können zu einer Verkürzung der Gliedmaße führen, die durch eine visuelle Inspektion festgestellt werden kann.
Diagnose
Röntgenaufnahmen sind die wichtigste Methode zur Diagnose des Morbus Perthes. In der Regel werden Röntgenaufnahmen des Hüftgelenks in anteroposteriorer und Lauenstein-Projektion verschrieben. Darüber hinaus können MRT und Ultraschall der Hüftgelenke durchgeführt werden, um morphologische Veränderungen deutlicher zu erkennen. Laboruntersuchungen sind notwendig, um eine Abgrenzung zu anderen möglichen Hüftkrankheiten vorzunehmen.
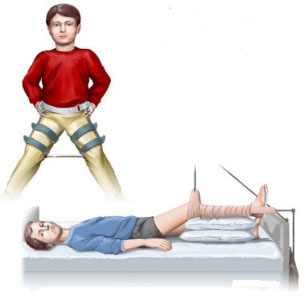
Die Behandlung des Morbus Perthes kann konservativ oder chirurgisch erfolgen.
Die konservative Behandlung beruht auf therapeutischen Maßnahmen, die eine Zentralisierung des Hüftkopfes (d. h. ein vollständiges Eintauchen des Hüftkopfes in die Hüftpfanne) gewährleisten. Sobald die Diagnose Morbus Perthes gestellt ist, wird Bettruhe und die Entlastung des Beins (Gehen nur an Krücken) empfohlen. Zur Aufrechterhaltung der Ausrichtung werden spezielle orthopädische Spangen (Vilesky, Mirzoev, Lange-Gipsverbände und andere) verwendet. Eine dauerhafte Zentrierung ist vor allem dann erforderlich, wenn das Nekrosegebiet großflächig ist. Neben orthopädischen Hilfsmitteln kommen Massagen, Medikamente, Physiotherapie und Krankengymnastik zum Einsatz. Die therapeutischen Maßnahmen werden in Kursen von 2-4 Wochen in Abständen von 1 Monat durchgeführt. Therapeutische Übungen müssen täglich durchgeführt werden. Die Dauer der konservativen Behandlung mit voller (oder teilweiser) Belastung der betroffenen Gliedmaße liegt im Durchschnitt zwischen 1 und 4 Jahren. Die Dauer der Behandlung hängt vom Alter des Kindes und dem Grad der pathologischen Veränderungen zu Beginn der Behandlung ab. Eine Dosisbelastung ist nur bei positiver Dynamik auf dem Röntgenbild (MRT) des Gelenks zulässig.
Bei ausgeprägter Oberschenkeldeformität und Hüftsubluxation ist jedoch häufig eine chirurgische Rekonstruktion des Gelenks erforderlich. Der Vorteil der chirurgischen Behandlung von großen Luxationen besteht darin, dass keine Langzeitorthese getragen werden muss und die Rehabilitationszeit kürzer ist.
Lesen Sie mehr:- Außenrotation der Hüfte.
- Unterschiedlich lange Beine bei einem Kind.
- Beinschiene für Neugeborene.
- Das Kind hat ein kürzeres Bein als das andere.
- Auswärtsdrehung des Beins.
- Beinstrebe.
- Verkürzung der unteren Gliedmaßen.
- Pronation der Hüfte.
