Dieses Video zeigt eine Variante des manuellen Muskeltests für den M. tibialis posterior:
- Sehnenfehlfunktionen des Sprunggelenks und des Fußes
- Anatomische und funktionelle Merkmale der Sehnen.
- Ätiologie
- Pathologie
- Diagnose
- Orthesen
- Zahnspangen
- Unsere Kurse sind geeignet für,sowohl für Anfänger als auch für erfahrene Trainer und bieten Einkommenszuwachs und Karriereentwicklung.
- Warum treten Entzündungen des Schien- und Wadenbeinnervs auf?
- Wie äußert sich eine Entzündung des Schienbein- und Sprunggelenksnervs?
- Überblick
- Anatomie des Nervus tibialis
- Ursachen der Neuropathie des Nervus tibialis
- Beckenmuskeln (Muskeln des Beckengürtels)
- Bewegungen der unteren Gliedmaßen
- Anzeichen einer Verletzung
- Ursachen von Quadrizepszerrungen
- Welchen Arzt sollte ich aufsuchen?
Sehnenfehlfunktionen des Sprunggelenks und des Fußes

Eine der wichtigsten Sehnen in Bezug auf die physiologische Funktion verläuft entlang der lateralen, anterioren sowie medialen Oberfläche des Sprunggelenks. Diese Sehnen sind die Sehnen des hinteren und vorderen Tibialis-Muskels, die Sehnen der Muskelbildungen des Oberarmknochens und die Achillessehne, die im Folgenden gesondert behandelt werden.
Da diese Sehnen für die Bewegung des Menschen verantwortlich sind, werden sie stark beansprucht und sind anfällig für Verletzungen, Entzündungen und in der Folge für Sehnenentzündungen.
Anatomische und funktionelle Merkmale der Sehnen.
1. Der Musculus tibialis anterior ist für die Stabilität des Sprunggelenks während der Bewegung (Laufen, Gehen) verantwortlich, wenn der Fuß auf dem Boden ruht, und sorgt auch für seine Beugung beim Auftreten. Er ist auch der Muskel, der 50 % der Kraft aufbringt, die zum Verriegeln des Sprunggelenks benötigt wird, wie z. B. beim Fußball.
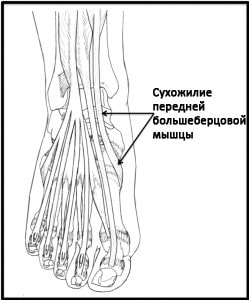
Abb. Die Sehne des Musculus tibialis anterior.
2 Der Musculus tibialis posterior, der vom Wadenbein und Schienbein ausgeht und auf der anderen Seite am Schulterblatt ansetzt, ist für die Drehung des Fußes, die Beugung des Sprunggelenks und (als Schlüsselfunktion) für die Stabilisierung des Fußgewölbes verantwortlich.
Wenn sich dieser Muskel beim Laufen oder Gehen zusammenzieht, blockiert er das Fußgelenk, so dass es wie ein starrer Hebel wirkt. Eine Verletzung, Zerrung oder ein Riss der Sehne des Musculus tibialis posterior führt zur Entwicklung eines ausgedehnten Zustands, der als Plattfuß bezeichnet wird.
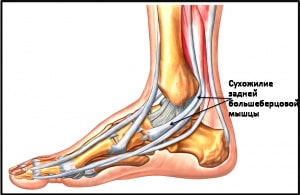
Abb. Die Sehne des Musculus tibialis posterior (TMP).
3 Die kurzen und langen Fasern, die am Wadenbein entspringen und an ihm entlang verlaufen, sind auf der anderen Seite am Mittelfußknochen befestigt und dienen der Beugung der Fußsohle.
Die Fibeln ermöglichen die Eversion (Außenrotation) und Plantarflexion des Fußes.
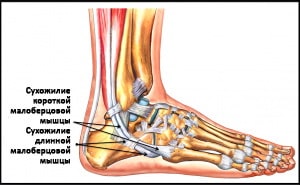
Abb. Die Sehne des Musculus tibialis anterior (TAA).
Ätiologie
Die Ursachen sind unklar und stehen in Zusammenhang mit den folgenden Erkrankungen:
- Fettleibigkeit.
- Übermäßige Pronation des Fußes, die eine Kompression und eine schlechte Blutversorgung der Sehne verursacht, die sich tief unter dem Stützpunkt um den medialen Knöchel windet.
- Strukturelle und anatomische Anomalien, z. B. Kahnbeinfortsatz, starrer oder beweglicher Plattfuß, Wucherung von Osteophyten in der Innenknöchelrinne, flache Rinne und Äquinus des Sprunggelenks.
- Entzündliche Gelenkerkrankungen, RA, seronegative Arthritis.
- Kollagene Gefäßerkrankungen.
- Direkte Verletzungen, bei denen die Sehne durch Frakturen des Innenknöchels durchtrennt wird.
- Indirekte Verletzungen wie Knöchelfraktur, Verstauchung des Sprunggelenks, akuter Riss des Schleimbeutels und Verrenkung der hinteren B/B-Muskelsehne.
- Iatrogene Exposition (Injektion von Steroiden in diesen Bereich).
Pathologie
Die Funktionsstörung lässt sich in 4 Stadien einteilen:
- Asymptomatisches Stadium. Bei der Untersuchung des Patienten können versteckte Anomalien festgestellt werden, die zur Entwicklung einer Dysfunktion führen können. Zum Beispiel ein vollständig kompensierter Varus-Rückfuß oder Fettleibigkeit.
- Stadium der ersten Symptome. Tendonitis (Entzündung der Sehnenscheide im Bereich der Beugesehne). Leichte Muskelschwäche s/w.
- Stadium der schweren Funktionsstörung. Gekennzeichnet durch Schäden innerhalb der Sehne, Dehnung ohne Schaden oder sogar Ablösung der Sehne vom Schleimbeutel.
- Starke Pronation des medialen Teils und Abduktion des vorderen Teils.
- Akute Phase. Dauert 2 Wochen ab Beginn der Erkrankung, in der die Sehnenpathologie möglicherweise nicht diagnostiziert wird. Typisch: diffuse Schwellung, Weichheit auf der medialen Seite des Sprunggelenks. Es kann zu Schmerzen und Muskelermüdung in der unteren Extremität kommen.
- Subakute Phase. Sie hält zwischen 2 Wochen und 6 Monaten an. Es kommt zu Schmerzen und Schwellungen entlang der Sehne, vom hinteren Innenknöchel bis zum inneren Längsgewölbe. Es kann sich auch um ein Symptom des Tarsaltunnelsyndroms handeln, das auf eine lokale Kompression des Nervs zurückzuführen ist. Passive Bewegungen in den Subtalar- und Metatarsalgelenken sind in der Regel schmerzfrei, aber es kommt zu einer Veränderung des Gangs, mangelndem Schub, anteriorer Retraktion, fehlender Supination beim Fersen- und Zehentritt.
- Chronische Phase. Tritt nach etwa 6 Monaten auf. Die Patienten präsentieren sich mit einem einseitigen steifen Plattfuß. In fortgeschrittenen Fällen kann sich der Schmerz von der medialen zur lateralen Seite des Sinus tarsalis verlagern. Die seitlichen Schmerzen resultieren aus einer fortschreitenden Valgusdeformität des Rückfußes, die zu einer axialen calcaneofemoralen Belastung, Periostitis, Patellarsehnenentzündung und Poplitealsehnenentzündung führt.
Diagnose
– Palpation: der Bereich hinter dem Innenknöchel kann geschwollen und schmerzhaft sein, die Sehne selbst ist dicker, wenn wir ihre Größe mit der gegenüberliegenden Seite vergleichen
– Laufanalyse: Die Pronationszeit ist verlängert und kann auch beim Abstoßen mit den Zehen bestehen bleiben
– ULTRASCHALL, MAGNETRESONANZTOMOGRAPHIE
Behandlung
Ruhe und Entlastung
Weiter zu laufen, verschlimmert die Situation. Ruhe allein reicht jedoch nicht aus, die Ursache der Tendinotopie muss beseitigt werden.
Um der Sehne Ruhe zu gönnen (wenn man den ganzen Tag ‚auf den Beinen‘ ist), kann ein Taping angelegt werden, um die Pronation zu reduzieren und damit die Belastung der Sehne zu verringern (Video oder Foto).
Schuhe, die das Fußgewölbe stützen, verringern ebenfalls die Belastung der Sehne.
Eine weitere Möglichkeit, die Belastung zu verringern, sind Orthesen. Eine gut sitzende Einlegesohle kann vor allem zu Beginn der Rehabilitation das Leben sehr erleichtern.
Übungen
Die Stärkung des Musculus tibialis posterior ist entscheidend für die Behandlung und Vorbeugung dieser Erkrankung. Funktionell bewegt dieser Muskel den Fuß von Dorsalflexion und Eversion zu Plantarflexion und Inversion. Mit dieser Bewegung werden wir arbeiten, wobei wir die Belastung schrittweise erhöhen. Die folgenden Übungen können in der ersten Phase eingesetzt werden:
Orthesen
Bei den meisten Patienten sind Orthesen und Korsetts wirksam. Orthesen sind orthopädische Einlagen. Dies ist die häufigste konservative Behandlung bei Plattfüßen.

Bei Patienten mit minimalen Veränderungen der Fußform können einfache Fabrikorthesen ausreichend sein. Bei mittelschweren bis schweren Plattfüßen sind in der Regel maßgefertigte Einlagen erforderlich. Letztere sind natürlich teurer als fabrikgefertigte Einlagen, ermöglichen aber eine bessere Kontrolle der Fußstellung.
Zahnspangen
Das Tragen einer Schnürorthese kann bei leichten bis mittelschweren Plattfüßen wirksam sein. Die Orthese stützt den Rückfuß und entlastet die Sehne. Bei schweren Formen des Plattfußes mit Steifheit im Fuß und degenerativen Veränderungen in den Gelenken kann eine maßgefertigte Orthese aus natürlichen Materialien (Leder) erforderlich sein. Durch den Einsatz einer Orthese kann bei manchen Patienten sogar eine Operation vermieden werden.
Physiotherapeutische Maßnahmen zur Stärkung der Sehne können bei Patienten mit minimalen bis mäßigen Schäden an der Sehne des Musculus tibialis posterior wirksam sein.
Unsere Kurse sind geeignet für,
sowohl für Anfänger als auch für erfahrene Trainer und bieten Einkommenszuwachs und Karriereentwicklung.


Der Nutzer, der Dienstleistungen auf evotren.ru erwirbt, im Folgenden ‚Kunde‘ genannt, einerseits und Evotren LLC, im Folgenden ‚Auftragnehmer‘ genannt, vertreten durch CEO F.G. Kapishev, die im Rahmen der Charta handeln, sind dagegen automatisch in diesen Vertrag (nachstehend ‚Vertrag‘ genannt) eingetreten, wenn sie die Dienstleistungen des Auftragnehmers zu den folgenden Bedingungen erwerben:
1. IM VERTRAG VERWENDETE BEGRIFFE UND DEFINITIONEN
1.1. Kunde – natürliche Person, Einzelunternehmen oder juristische Person, unabhängig von ihrer Rechtsform, die dem Auftragnehmer einen Auftrag gemäß den Bedingungen dieses Vertrags erteilt hat und die Dienstleistungen des Auftragnehmers erwirbt.
1.2. Auftragnehmer – ist die juristische Person, die dem Kunden im Rahmen des Vertrages Dienstleistungen erbringt.
1.3. Dienstleistungen – Dienstleistungen, die darin bestehen, Zugang zum Studium der in der Beschreibung der Informationskurse angegebenen Fernstudienmaterialien zu gewähren.
1.4. Website – Die Informationsressource des Auftragnehmers, die sich im Internet befindet unter: edu.evotren.com
1.5. Das persönliche Konto des Auftraggebers – Programmschnittstelle auf der Website für das Studium des Informationsmaterials und anderer notwendiger Informationen, die dem Kunden nach Autorisierung durch ein Login und ein Passwort zugänglich ist.
1.6. Bestellung – Ein automatisch erstelltes Dokument, in dem eine Reihe von Dienstleistungen angegeben ist, die der Kunde benötigt. Der Auftrag wird durch Ausfüllen der erforderlichen Formulare auf der Website des Auftragnehmers -www.evotren.ru – erstellt.
1.7. Akzeptanz der Vertragsbedingungen – Annahme der Vertragsbedingungen durch den Kunden durch Zahlung der Dienstleistungen in bar oder durch bargeldlose oder elektronische Zahlungsmittel. Die Annahme der Vertragsbedingungen gilt als erfolgt, wenn der Kunde die Dienstleistungen in bar oder durch bargeldlose oder elektronische Zahlungsmittel bezahlt hat.
Warum treten Entzündungen des Schien- und Wadenbeinnervs auf?

Zunächst ist klarzustellen, dass wir mit ‚Entzündung des Schien- und Wadenbeinnervs‘ zwei verschiedene Pathologien meinen, da die Entzündung nur den Schienbeinast und nur den Wadenbeinast isoliert betreffen kann.
Traumatische Einflüsse wie Frakturen oder Prellungen, Verrenkungen und andere können die Entwicklung einer Entzündung in den genannten Nerven auslösen. Im Jahr 2016 veröffentlichten Forscher des Republikanischen Klinischen Krankenhauses des Gesundheitsministeriums der Republik Tatarstan Kasan eine Arbeit, in der festgestellt wurde, dass eine posttraumatische Entzündung des Wadenbeinnervs eine häufige Komplikation von Hüftverschiebungsfrakturen und periartikulären Verschiebungsfrakturen ist.
Darüber hinaus können sowohl der Knöchel- als auch der Schienbeinnerv durch Kompression, verschiedene infektiöse und toxische Agenzien sowie Gefäßerkrankungen betroffen sein. Manchmal tritt die Störung als Folge eines chirurgischen Eingriffs auf, z. B. nach einer Knie- oder Knöcheloperation.
Weitere mögliche Ursachen sind verschiedene Pathologien des Knie- und Sprunggelenks, Tumore, Stoffwechselstörungen und andere.
Wie äußert sich eine Entzündung des Schienbein- und Sprunggelenksnervs?
Entzündliche Läsionen des Sprunggelenksnervs sind vor allem durch eine eingeschränkte Streckbarkeit des Fußes und der Zehen gekennzeichnet. Dies führt dazu, dass der Fuß nach unten sinkt und sich leicht nach innen dreht. Beim Versuch, den Fuß auf den Boden zu stellen, setzt die Person zuerst die Zehen auf, stützt sich dann auf den äußeren Rand des Fußes und setzt den Fuß erst dann ganz ab.
Eine Empfindungsstörung ist obligatorisch. Diese kann sich durch Schmerzen, Taubheitsgefühle oder andere Beschwerden im Bereich der Fußrückseite und der anterolateralen Oberfläche des Unterschenkels äußern. Allmählich kommt es zu Anzeichen von Muskelschwund. Das Stehen und Gehen auf den Fersen ist unmöglich.
Die Tibialisneuritis kann je nach Ausmaß der Läsion von einer Vielzahl von Symptomen begleitet sein. So kann der Betroffene zum Beispiel die Abwärtsbeugung des Fußes beeinträchtigen und sich nicht mehr auf die Zehen stellen können. Es kommt zu einer Atrophie der hinteren Muskeln des Unterschenkels und des Fußes und zu einem verminderten Reflex der Achillessehne.
Sensibilitätsstörungen, Schmerzempfindungen, die sich auf die hintere Oberfläche des Schienbeins, die Fußsohle und die Dorsalflexion des Fußes ausbreiten, sind ebenfalls unvermeidlich. Manchmal kommt es zu einem brennenden Schmerzsyndrom an der Fußsohle, das oft bis zum Wadenmuskel ausstrahlt.
Überblick
Die Tibia-Neuropathie gehört zur Gruppe der so genannten peripheren Neuropathien der unteren Gliedmaßen, zu denen auch die Ischias-Neuropathie, die Femoral-Neuropathie, die Neuropathie des Nervus peronaeus und die Neuropathie des Nervus cutaneus externus femoralis gehören. Die Ähnlichkeit der Klinik der tibialen Neuropathie mit den Symptomen von Verletzungen des Bewegungsapparats der unteren Extremitäten und des Fußes sowie die traumatische Ätiologie der meisten Fälle der Krankheit machen sie zum Gegenstand der Forschung und der gemeinsamen Behandlung durch Fachärzte für Neurologie und Traumatologie. Die Assoziation der Erkrankung mit sportlichen Überbelastungen und wiederholten Traumata macht das Problem auch für Sportmediziner relevant.
Anatomie des Nervus tibialis
Der Nervus tibialis (N. tibialis) ist ein Ausläufer des Ischiasnervs. Der Nerv beginnt oben in der Kniekehle und durchläuft diese von oben nach unten in medialer Richtung. Dann liegt der Nerv zwischen den Köpfen der Wadenmuskeln, zwischen dem langen Beuger der ersten Zehe und dem langen Beuger der Finger. Auf diese Weise erreicht er den medialen Knöchel. Etwa auf halber Strecke zwischen dem Knöchel und der Achillessehne ist der Übergang des Nervus tibialis zu spüren. Dieser Nerv tritt dann in den Tarsalkanal ein, wo er und die Arteria tibialis posterior durch ein kräftiges Band – das Kollateralband der Beuger – fixiert werden. Nach dem Verlassen des Kanals teilt sich der N. tibialis in Endäste.
In der Fossa poplitea und darüber hinaus gibt der N. tibialis motorische Äste an den Trizeps, die Daumen- und Fingerbeugemuskeln, den Musculus popliteus, den Musculus tibialis posterior und den Musculus epicondylus ab; den sensorischen N. cutaneus internus des Schienbeins, der zusammen mit dem N. peroneus das Sprunggelenk, die posterolaterale Fläche des unteren Schienbeindrittels, den seitlichen Fußrand und die Ferse innerviert. Die Endäste des N. tibialis, die medialen und lateralen Plantarnerven, innervieren die kleinen Fußmuskeln, die Haut des inneren Sohlenrandes, die ersten 3,5 Zehen und die Dorsalfläche der restlichen 1,5 Zehen. Die vom Nervus tibialis innervierten Muskeln ermöglichen die Beugung des Schienbeins und des Fußes, die Anhebung des inneren Fußrandes (d. h. die Innenrotation), die Beugung, Senkung und Streckung der Zehen sowie die Streckung der distalen Phalangen.
Ursachen der Neuropathie des Nervus tibialis
Die femorale Neuropathie kann als Folge eines Traumas des Nervs infolge von Tibiafrakturen, isolierten Tibiafrakturen, Knöchelverstauchungen, Traumata, Sehnenverletzungen und Bänderdehnungen im Fuß auftreten. Weitere ätiologische Faktoren sind wiederholte Sporttraumata am Fuß, Fußdeformitäten (Plattfuß, Valgusdeformität), anhaltende Fehlstellungen der unteren Gliedmaßen oder des Fußes mit Kompression des Nervs. Tibialis (häufig bei Alkoholikern), Erkrankungen des Knie- oder Sprunggelenks (rheumatoide Arthritis, deformierende Arthrose, Gicht), Nerventumore, Stoffwechselstörungen (Diabetes mellitus, Amyloidose, Hypothyreose, Dysproteinämie), Störungen der Nervengefäßbildung (z. B. Vaskulitis).
Die häufigste Neuropathie des Nervus tibialis steht im Zusammenhang mit einer Kompression des Tarsaltunnels (bekannt als Tarsaltunnelsyndrom). Eine Kompression des Nervs auf dieser Ebene kann bei fibrotischen Läsionen des Kanals in der posttraumatischen Phase, bei Sehnenentzündungen, Hämatomen, knöchernen Exostosen oder Tumoren im Bereich des Kanals sowie bei neurodystrophischen Störungen des ligamentär-muskulären Apparats des Gelenks vertebrogenen Ursprungs auftreten.
Beckenmuskeln (Muskeln des Beckengürtels)
Die Beckenmuskeln werden in zwei Gruppen eingeteilt – die inneren und die äußeren. Zur inneren Beckenmuskelgruppe gehören die Iliopsoas-Muskelgruppe, die innere Obturator-Muskelgruppe und die Sternocleidomastoideus-Muskelgruppe. Die äußere Beckenmuskelgruppe umfasst den großen Gesäßmuskel (Gluteus medius) und den kleinen Gesäßmuskel (Gluteus maximus), den breiten Faszienmuskel, den Quadrizeps und den äußeren Obturatormuskel.
Die Oberschenkelmuskeln werden in 3 Gruppen unterteilt: anterior (Hüftbeuger), posterior (Hüftstrecker) und medial (Hüftantrieb).
Aufgrund ihrer großen Masse und beträchtlichen Dehnbarkeit sind diese Muskeln in der Lage, eine große Kraft zu entwickeln, die sowohl auf das Hüft- als auch auf das Kniegelenk wirkt. Die Oberschenkelmuskeln haben statische und dynamische Funktionen beim Stehen und Gehen. Wie die Beckenmuskulatur ist auch die Oberschenkelmuskulatur beim Menschen durch die aufrechte Haltung am stärksten entwickelt.
Die Muskeln des Unterschenkels sind ebenso wie die anderen Muskeln der unteren Gliedmaßen gut entwickelt, was durch die Funktion, die sie in Bezug auf die aufrechte Haltung, die Statik und die Dynamik des menschlichen Körpers erfüllen, bestimmt wird. Die Unterschenkelmuskeln, die ihren Ursprung in den Knochen, den intermuskulären Septen und den Faszien haben, wirken auf die Knie-, Sprung- und Fußgelenke ein.
Man unterscheidet zwischen der vorderen, hinteren und seitlichen Schienbeinmuskelgruppe. Zur vorderen Gruppe gehören der Musculus tibialis anterior, der lange Zehenstrecker und der lange Daumenstrecker. Zur hinteren Gruppe gehören der Trizeps (bestehend aus dem Wadenmuskel und dem Kamelmuskel), der Längs- und der Bizepsmuskel des Oberschenkels, der lange Zehenbeuger und der Tibialis posterior. Die laterale Tibiagruppe umfasst die kurzen und langen Muskeln des Wadenbeins.
Neben den Sehnen der Unterschenkelmuskeln, die an den Fußknochen ansetzen und zu den vorderen, hinteren und seitlichen Gruppen gehören, verfügt der Fuß über eigene (kurze) Muskeln. Diese Muskeln setzen im Fußskelett an und stehen in einer komplexen anatomisch-topographischen und funktionellen Beziehung zu den Sehnen der Muskeln der unteren Gliedmaßen, deren Ansatzpunkte sich an den Fußknochen befinden. Die Muskeln des Fußes befinden sich am Rückfuß und am Fußsohlenmuskel.
Bewegungen der unteren Gliedmaßen
Die Hüfte bewegt sich im Hüftgelenk um drei Achsen (triaxiales – multiaxiales Gelenk). Die Beugung und Streckung (um die vordere Achse) ist bis zu 80° bei gestreckter Gliedmaße und bis zu 120° bei gebeugtem Schienbein im Knie möglich. Abduktion und Adduktion (um die Sagittalachse) können bis zu 70-75° und Rotation um die Längsachse bis zu 55° durchgeführt werden.
Beugung des Oberschenkels: Musculus iliopsoas, Musculus rectus femoris, Musculus caudalis, Musculus broad fascia, Musculus pectoralis.
Oberschenkeldehnung: Musculus gluteus medius, Musculus biceps femoris, Musculus semitendinosus.
Oberschenkelstreckung: Adduktion des Oberschenkels: großer Adduktor, langer Adduktor, kurzer Adduktor, Musculus pectoralis, kleiner Muskel.
Zurückziehen des Oberschenkels: M. gluteus medius und kleine Muskeln.
Drehung der Hüfte nach innen: Gluteus medius (vordere Bündel), Gluteus minimus, Tensor fasciae broad.
Drehung der Hüfte nach außen: Gluteus medius, Gluteus medius, Gluteus major, Iliopsoas, Quadrizeps, äußere und innere Adduktorenmuskeln.
Anzeichen einer Verletzung
Zu den Muskeln der Hüfte gehören die hintere Gruppe, der Quadrizeps und die Adduktoren. Der Quadrizeps ist der am häufigsten verletzte Muskel, insbesondere bei Sportlern. Verletzungen in diesem Bereich lassen sich an einer Reihe von Merkmalen erkennen. Am häufigsten treten Luxationen als Folge von abnormalen, gewaltsamen Bewegungen oder Übungen mit übermäßigem Gewicht auf. Wenn eine Verrenkung auftritt, spürt der Betroffene sie:
Ein charakteristisches Zeichen ist, dass die Person nicht in der Lage ist, die Übung, die die Verrenkung verursacht hat, erneut auszuführen. Es ist fast unmöglich, das Stadium des Problems allein zu bestimmen. Verrenkungen gehen häufig mit Verrenkungen, Gelenkverschiebungen und Brüchen einher, so dass es ratsam ist, so früh wie möglich einen Spezialisten aufzusuchen. Das Erscheinungsbild des klinischen Bildes hängt weitgehend vom Ausmaß der Verletzung ab, die leicht, mittelschwer oder schwer sein und entsprechende Symptome hervorrufen kann:
Bei einer Zerrung der hinteren Muskeln kommt es häufig zu einer Schwellung und einer eingeschränkten Beweglichkeit des Gelenks. Treten akute Schmerzen auf, sollte die Belastung sofort eingestellt und das Bein geschont werden.
Ursachen von Quadrizepszerrungen
Eine Dehnung des Musculus quadriceps femoris wird in den meisten Fällen durch einen direkten Schlag oder Stoß verursacht. Diese Verletzung tritt häufig bei Sportarten wie Fußball, Hockey, Rugby, Kampfsport und anderen auf. Eine Verstauchung kann auch versehentlich bei aktiven Spielen auftreten. Eine weitere Ursache ist das unzureichende Aufwärmen der Muskeln vor dem Training. Sie sind eng mit Sehnen und Gelenken verbunden, so dass eine schwere Belastung ohne angemessene Vorbereitung leicht zu einer Verletzung führen kann. Mögliche Ursachen:
- direkte und tangentiale Stöße;
- mangelnde körperliche Vorbereitung;
- schlampige, scharfe Bewegung des Fußes;
- Verletzungen infolge eines Sturzes;
- Auskugeln des Fußes, seitliche Verstauchungen.
Für Gewichtheber ist das Thema Verstauchungen besonders relevant. Es kann ihnen passieren aufgrund von:
- Zu schnelles Training;
- Übermäßige Belastung durch das Körpergewicht;
- Falsche Amplitude der Bewegung;
- Nichteinhaltung der Übungsregeln;
- nicht richtiges Aufwärmen.
Es ist allgemein bekannt, dass die Muskeln am besten funktionieren, wenn sie richtig aufgewärmt sind. Deshalb ist es so wichtig, sich vor dem Training zu dehnen und aufzuwärmen und die Beine während des Trainings zu schonen. Dadurch wird das Verletzungsrisiko erheblich verringert.
Welchen Arzt sollte ich aufsuchen?
Um eine Hüftverstauchung zu diagnostizieren und zu behandeln, sollten Sie einen Arzt aufsuchen, z. B:
Lesen Sie mehr:- Die Beugemuskeln des Fußes.
- Syndrom des Nervus tibialis.
- Unterschenkelmuskeln.
- Sehne des Musculus tibialis anterior.
- Wie Muskeln und Knochen zusammenhängen.
- Übungen für den Trizeps-Tibialis-Muskel.
- Tibia-Fasziitis.
- Der lange Abschnitt der Großzehe.
