Bei einer solchen Diagnose ist es wichtig, regelmäßig an Therapiesitzungen teilzunehmen, sich einer umfassenden Behandlung in einem spezialisierten Zentrum zu unterziehen und anschließend mit einem Präventionsprogramm die eigene Gesundheit zu erhalten.
- Muskuläre Schmerzen
- Auslösemechanismus des myalgischen Syndroms.
- Was sind myofasziale Schmerzen?
- Arbeitstätigkeit, körperliche Anstrengung und Verletzungen
- Symptome des M. pectoralis minor-Syndroms
- Behandlung des Syndroms des kleinen Brustmuskels
- Welche Gelenkerkrankungen können Schmerzen verursachen?
- Kniegelenksschmerzen aufgrund von Nervenschäden
- Vorbeugung von Schmerzen
- Wie läuft die Behandlung ab?
- Ursachen von Muskelschmerzen in der Hüftgegend
- Symptome der Myositis
- Ursachen
- Ursachen der Myalgie
- Symptome der Myalgie
- Selbst-Diagnose:
- II Antagonistischer Muskelkrampf
Muskuläre Schmerzen
Die Behandlung und Vorbeugung von chronischen Muskelschmerzen ist ein schwieriges und komplexes Thema. Schmerzsyndrome des Bewegungsapparats führen häufig zu langfristigen Behinderungen, auch bei jungen Menschen. Unter normalen Bedingungen muss sich ein Muskel während der Arbeit zusammenziehen und der andere Muskel (der Antagonist) muss sich gleichzeitig entspannen und erholen.
Beim chronischen myofaszialen Schmerzsyndrom handelt es sich um eine Verringerung der Muskelfaserfunktion infolge einer längeren statischen Belastung mit geringer Intensität, die mit einer Zunahme der Stoffwechselvorgänge und einer Erhöhung der Kontraktilität dieser Muskelfasern einhergeht, was zu einem lokalen Muskelkrampf mit Kompression der neurovaskulären Formationen und einer beeinträchtigten Durchblutung führt.
Auslösemechanismus des myalgischen Syndroms.
Der Auslösemechanismus des myofaszialen Schmerzsyndroms beinhaltet eine Verformung des arbeitenden Muskels, wenn der dickere und stärkere Teil des Muskels den dünneren und schwächeren Teil dehnt. Der dickere und stärkere Teil des Muskels verkrampft sich und sein Stoffwechsel und seine Blutzufuhr sind beeinträchtigt, während der andere Teil überdehnt und ausreichend durchblutet ist, aber ‚ermüdet‘ ist. Diese Situation kann nicht nur in einem Muskel, sondern auch in antagonistischen Muskeln auftreten.
Wenn die Reservekapazität erschöpft ist, bilden die Muskelfasern allmählich gespannte Bündel mit erhöhter Reizbarkeit – myofasziale Triggerpunkte (Punkte, Zonen), die, wenn sie zusammengedrückt werden, als schmerzhaftes, dichtes Gewicht empfunden werden.
Was sind myofasziale Schmerzen?
Wie der Begriff schon sagt, handelt es sich bei myofaszialen Schmerzen (MSA) um Schädigungen der Skelettmuskeln, die zusammen mit dem Skelett den Bewegungsapparat bilden und die Bewegung des Körpers und seiner Teile ermöglichen. Die Läsionen treten vor allem an der Wirbelsäule (Lenden-, Sakral- und Halswirbelsäule) und an den Extremitäten (Schienbeine und Schultern) auf.
Die Veränderungen in der Skelettmuskulatur äußern sich auf unterschiedliche Weise. Die häufigsten Symptome sind jedoch akute oder chronische Schmerzen und Beeinträchtigungen der motorischen Funktion. Sie werden häufig von folgenden Symptomen begleitet:
Der Schmerz kann nur in dem betroffenen Körperteil spürbar sein (z. B. bei Myositis, einer Entzündung des Muskelgewebes) oder kann mehrere Bereiche gleichzeitig betreffen, was charakteristisch für die Fibromyalgie ist, ein chronisches Schmerzsyndrom, das noch immer kaum verstanden wird. Die Schmerzen können akut und intensiv sein, was in der Regel bei einem ersten Symptom der Fall ist, das in der Regel gut auf eine Behandlung anspricht. Sie können aber auch quälend sein und einen langen, chronischen Verlauf haben, der den Patienten erschöpft. Je nach Ursache können sich die Schmerzen bei Bewegung verschlimmern oder konstant sein und in ihrer Intensität unverändert bleiben. Die Ursache bestimmt auch die Taktik und den Erfolg der Behandlung. Daher wird die Ermittlung der zugrundeliegenden Ursache in jedem einzelnen Fall zur Hauptaufgabe im Kampf gegen die Krankheit.
Arbeitstätigkeit, körperliche Anstrengung und Verletzungen

Myofasziale Schmerzen werden durch Entzündungen des Muskelgewebes, Muskelüberlastung und Spasmen verursacht, die durch verschiedene Faktoren ausgelöst werden können. Die berufliche Tätigkeit gilt als einer der wichtigsten dieser Faktoren, und SMB ist die häufigste Form der Berufskrankheit. Jüngste Studien zeigen, dass sich jede Art von Tätigkeit unter bestimmten Bedingungen negativ auf Muskeln und Gelenke auswirken und Muskelschmerzen hervorrufen, fördern oder verschlimmern kann. Zu diesen ungünstigen Bedingungen gehören:
- Erhebliche körperliche Belastung (Heben und Tragen von Gewichten, Profisport).
- Länger andauernde statische Muskelanspannung (Büroarbeit).
- Sich wiederholende Bewegungen (Fließband, Fließbandarbeit, landwirtschaftliche Arbeiten).
- Vibrationen.
- Kalte Luft am Arbeitsplatz.
Ungünstige Arbeitsbedingungen schädigen das Muskel-Skelett-System und tragen zu Muskelschmerzen bei, je länger der Arbeitnehmer bestimmte Tätigkeiten ausübt oder sich in einem kalten Raum aufhält. Mehr als vier Stunden ohne Pause unter solchen Bedingungen zu arbeiten, ist ein Risikofaktor. Schmerzen des Bewegungsapparats können auch durch Verletzungen verursacht werden: Prellungen, Verstauchungen, Verrenkungen, Brüche usw.
Symptome des M. pectoralis minor-Syndroms
Die Symptome des Pectoralis-Minor-Syndroms sind auf zwei Dinge zurückzuführen: Schmerzen im Muskel selbst und Kompression der Nerven und Blutgefäße unter dem Muskel. Betrachten wir jeden dieser Punkte einzeln.
Zu den Symptomen des Syndroms des kleinen Brustmuskels, das durch die Kompression von Nerven und Blutgefäßen verursacht wird, gehören Taubheitsgefühle in der Hand, ein Gefühl von ‚Nadeln‘ und ‚Gänsehaut‘ in der Hand, blasse und geschwollene Finger und ein verminderter Puls an der Arteria radialis.
Muskelschmerzsymptome beim Syndrom des kleinen Brustmuskels, das am häufigsten durch ein myofasziales Syndrom des Brustmuskels verursacht wird. Das myofasziale Syndrom ist eine Pathologie, bei der kleine veränderte Bereiche – Triggerpunkte – in den Muskeln auftreten. Triggerpunkte in den kleinen Brustmuskeln können lange Zeit latent – im Ruhezustand – existieren. Wenn sie jedoch aktiviert werden, treten sofort Schmerzen auf. Körperliche Belastung, plötzliche Bewegung, ungünstige Körperhaltung, Unterkühlung und Stress können Triggerpunkte aktivieren.
Das Pectoralis-Muskel-Syndrom ist gekennzeichnet durch Schmerzen in der Brust, im Schultergelenk und im Handrücken – manchmal von der Schulter bis zu den Fingern. Diese schmerzhaften Symptome des Pectoralis-Muskel-Syndroms werden häufig mit einer Interkostalneuralgie, einer Brustdrüsenerkrankung und einem Myokardinfarkt verwechselt. Ein Myokardinfarkt kann von einer Myalgie durch die Anwendung von Nitroglyzerin unterschieden werden. Dies lindert zwar den Herzinfarkt, nicht aber die Muskelschmerzen. Der Wright-Test ist eine sehr zuverlässige Methode zur Diagnose des Wright-Mendlovic-Syndroms. Dabei wird die Hand auf den Hinterkopf gelegt und der Ellbogen so weit wie möglich zur Seite gestreckt. Der Test gilt als positiv, wenn sich der Schmerz und andere Symptome nach einer halben bis einer Minute verschlimmern. Bedenken Sie jedoch, dass jede Selbstdiagnose und Selbstbehandlung unzuverlässig ist. Daher ist es besser, den Spezialisten zu vertrauen.
Behandlung des Syndroms des kleinen Brustmuskels
Die Behandlung des Syndroms des kleinen Brustmuskels wird in eine primäre und eine sekundäre Behandlung unterteilt. Die wichtigste davon ist die sanfte manuelle Therapie. Sie unterscheidet sich von der herkömmlichen manuellen Therapie nicht nur durch ihre Sicherheit und Wirksamkeit. Ihr Hauptvorteil besteht darin, dass sie ein hervorragendes Mittel zur Behandlung von Muskelverspannungen ist. Mit Hilfe spezieller muskulo-faszialer Techniken lockert die sanfte manuelle Therapie verspannte Muskeln und beseitigt nicht nur die Symptome, sondern auch die eigentliche Ursache des kleinen Brustmuskelsyndroms.
Das Kleine Brustmuskelsyndrom wird von einem Chiropraktiker behandelt. Idealerweise sollte es sich dabei um einen neurologischen Chiropraktiker handeln. Er oder sie kann Ihr Problem besser und detaillierter untersuchen, diagnostizieren und behandeln. In vernachlässigten und chronischen Fällen kann außerdem die zusätzliche Verschreibung von Medikamenten, Physiotherapie oder physikalischer Therapie erforderlich sein. Im Allgemeinen hängen die Behandlungstaktik und die Genesungszeit weitgehend davon ab, ob es sich um einen ‚frischen‘ oder einen chronischen Fall des Syndroms des kleinen Brustmuskels handelt. Es ist wichtig, dies zu bedenken, es unter Kontrolle zu halten und auf sich selbst aufzupassen.
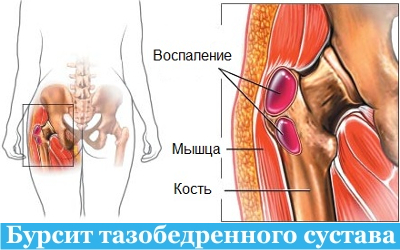
Welche Gelenkerkrankungen können Schmerzen verursachen?
Jede Schädigung eines Gelenks, sei es ein Knorpelschaden, eine Infektion der Gelenkkapsel oder eine Arthrose, führt zu unerträglichen Schmerzen und eingeschränkter Beweglichkeit. Die Erkrankung ist nicht immer auf das Knie beschränkt: Allgemeine Gelenkerkrankungen betreffen den ganzen Körper. Die Knie hingegen verschlechtern sich aufgrund der starken Belastung, der sie ausgesetzt sind, schneller.
- Arthritis – ist eine Entzündung eines Gelenks, die sich nach einer Verletzung, einer Infektion oder einem Stoffwechselproblem entwickeln kann;
- Schleimbeutelentzündung – eine Entzündung der Gelenkkapsel, die starke Beschwerden verursacht, wenn man versucht, das Gelenk zu bewegen;
- W periarthritis Die Sehnen, Muskeln und Bänder, die das Kniegelenk umgeben, entzünden sich. Die Schmerzen treten auf, wenn Sie das gebeugte Bein stärker belasten, zum Beispiel beim Treppensteigen;
- Chondropathie – Die allmähliche Zerstörung des Knorpels, der das Gelenk umgibt und Reibung und Stöße abfedert;
- Neue Wucherungen Sie drücken die Gefäße zusammen und können die Gelenkkapsel verformen, was Schmerzen verursacht und die Beweglichkeit einschränkt;
- Wenn Osteoporose Bei Osteoporose wird allmählich Kalzium aus den Knochen und Gelenken ausgeschwemmt und das Gewebe wird schwach und brüchig. Die Krankheit wird von quälenden Schmerzen und einem erhöhten Verletzungsrisiko begleitet;
- Osteomyelitis – Entzündung des Knochengewebes. Die betroffene Stelle schwillt an, fiebert und der Patient hat starke akute Schmerzen;
- Krankheiten Krankheiten anderer Art, wie Grippe und Tuberkulose, können aufgrund einer in die Gelenkkapsel eingedrungenen Infektion zu Komplikationen führen. In diesen Fällen kommt es zu Fieber, Schwäche und Schmerzen in mehreren Gelenken gleichzeitig.
Zur Diagnose dieser Krankheiten werden Röntgenaufnahmen, MRTs und CTs verwendet, auf denen alle betroffenen Teile des Gelenks zu sehen sind. Besteht der Verdacht auf eine Entzündung, wird der Arzt Blutuntersuchungen, biochemische Tests und eine Punktion der Gelenkflüssigkeit empfehlen. Um Infektionskrankheiten auszuschließen, können Sie zu weiteren Untersuchungen und Röntgenaufnahmen überwiesen werden.
Kniegelenksschmerzen aufgrund von Nervenschäden
Knieschmerzen werden sehr viel seltener durch eine Nervenschädigung verursacht. Sie gehen mit einem stechenden, einschießenden Schmerz einher und können mit einem Taubheitsgefühl und Kribbeln im Bein einhergehen.
- Neuritis – Entzündung eines Nervs an einer oder mehreren Stellen. Verursacht pochende Schmerzen und Empfindungsstörungen, eingeschränkte Beweglichkeit und unwillkürliche Beinkrämpfe im Kniebereich;
- Eingeklemmter Nerv – Eine häufige Folgeerscheinung von Entzündungen, Tumoren und Traumata. Physischer Druck auf die Nervenwurzeln im Knie verursacht brennende Schmerzen, Taubheit und Bewegungseinschränkung oder sogar Lähmungen.
Eine MRT- oder CT-Untersuchung wird zur Diagnose von Nervenproblemen eingesetzt, je nachdem, welche Kontraindikationen der Patient hat. Wenn die Schmerzen durch einen komprimierten Nerv verursacht werden, kann eine Blut- und Gelenkflüssigkeitsanalyse erforderlich sein, um die Ursache der Gelenkdeformität zu ermitteln.
Vorbeugung von Schmerzen
Nächtliche Beinschmerzen können verschiedene Ursachen haben. Für Menschen, die von diesem Symptom betroffen sind, geben Ärzte jedoch allgemeine vorbeugende Ratschläge:
Bei Auftreten der Symptome sollte ein medizinisches Zentrum zur Diagnose und Behandlung aufgesucht werden;
Die körperliche Aktivität sollte korrigiert und mit Ruhephasen unterbrochen werden;
Es wird ein Gymnastikprogramm entwickelt und tägliches Gehen und Radfahren zur Verbesserung des Zustands eingesetzt;
Ernährungsumstellung zur Verbesserung des Zustands – Umstellung auf gesunde Lebensmittel zur Gewichtsabnahme und Verzicht auf ungesunde Gewohnheiten.
Wie läuft die Behandlung ab?

Eine erste Beratung findet nach Vereinbarung statt.
Medizinische Konsultation: Anamneseerhebung, muskulo-fasziale Diagnose, Funktionsdiagnose.
Erhebung der Anamnese – Analyse des Zustands, Ermittlung von Einschränkungen und Kontraindikationen, Erläuterung der Grundsätze der Kinesiotherapie, Angaben zur Genesungszeit.
Die muskulofasziale Diagnose ist eine chiropraktische Diagnosemethode, bei der der Arzt das Ausmaß der Bewegung eines Gelenks beurteilt und schmerzhafte Verdickungen, Schwellungen, Hypo- oder Hypertonus der Muskeln und andere Veränderungen feststellt.
Funktionsdiagnostik (findet im Rehabilitationsraum statt) – der Arzt erklärt, wie bestimmte Übungen an Geräten auszuführen sind, und beobachtet, wie der Patient sie ausführt, welche Bewegungsamplitude er ausüben kann, welche Bewegungen Schmerzen verursachen, mit welchem Gewicht der Patient arbeiten kann und wie das Herz-Kreislauf-System reagiert. Problembereiche werden identifiziert. Diese Informationen werden dann in eine Tabelle eingetragen. Der Druck wird ermittelt.
Auf der Grundlage der Eingangsuntersuchung und der Funktionsdiagnose wird ein vorläufiges individuelles Therapieprogramm entwickelt.
- Bei Wirbelsäulenschmerzen wird eine MRT- oder CT-Untersuchung des Problembereichs durchgeführt;
- bei Gelenkschmerzen eine Röntgenaufnahme;
- Falls Sie Begleiterkrankungen haben, eine Anamnese oder Krankenversicherungskarte;
- Bequeme (Sport-)Kleidung und Schuhe.

Zu Beginn des Therapiezyklus erstellt der Arzt gemeinsam mit dem Patienten einen Behandlungsplan, in dem Datum und Uhrzeit der Therapiesitzungen sowie Kontrollbesuche beim Arzt (in der Regel 2-3 Mal pro Woche) festgelegt sind.
Die Grundlage des therapeutischen Prozesses bilden Therapiesitzungen im Rehabilitationsraum an Simulatoren und Sitzungen in der Turnhalle.
Die Rehabilitationsgeräte ermöglichen eine genaue Dosierung der Belastung der einzelnen Muskelgruppen und gewährleisten ein angemessenes Regime körperlicher Interaktionen. Das therapeutische Programm wird vom Arzt individuell für jeden Patienten entwickelt, wobei die spezifischen Merkmale des Körpers berücksichtigt werden. Die Durchführung des Programms wird von qualifizierten Trainern überwacht. In allen Phasen der Genesung ist es wichtig, die richtigen Bewegungs- und Atemtechniken zu befolgen, die eigenen Gewichtsgrenzen bei der Arbeit an Maschinen zu kennen, das verordnete Behandlungsprogramm einzuhalten und den Empfehlungen der Fachärzte zu folgen.
Ursachen von Muskelschmerzen in der Hüftgegend

ПBevor man weiß, was die Ursachen für Muskelschmerzen im Beckenbereich sind, muss man zumindest oberflächlich verstehen, wie das kombinierte Muskelgewebe, die Wirbelsäule in diesem Bereich biomechanisch aussieht.
СDas Becken ist die Basis, die Basis für die Wirbelsäule, außerdem sind die unteren Gliedmaßen am Becken befestigt, die ihrerseits durch ihre Bewegungen auch die Wirbelsäule und die Beckenknochen beeinflussen. Eine derart komplexe Struktur kann nicht ohne starke, flexible Verbindungen, d. h. Muskeln, Faszien, Sehnen und Bänder, funktionieren. Daher geht man davon aus, dass fast alle Beckenschmerzen durch muskuloskelettale Funktionsstörungen und seltener durch vaskuläre Faktoren verursacht werden. Die Ursachen von Beckenmuskelschmerzen lassen sich in drei Kategorien einteilen:
- Wirbelsäulen- (vertebrogene) Ursachen, Iliosakralgelenksdysfunktion, Leistenbanddysfunktion und Schambeinfuge.
- Schmerzen aufgrund von Verkürzung, Kontraktion der schrägen Bauchmuskeln oder Hypertonie der Adduktoren der Oberschenkel, myofasziale Syndrome, myofasziales Syndrom.
- Gefäßstörungen, venöse Dysfunktion, venöse und lymphatische Abflussstörungen.
ТDie Ursachen für myogene Beckenschmerzen können auch nach Geschlecht unterschieden werden. Die auslösenden Faktoren für Beckenmuskelschmerzen bei Frauen hängen mit der spezifischen Anatomie und biomechanischen Funktion des Muskelgewebes, der Dammfaszie, zusammen.
Ursachen für Beckenbodenmuskelschmerzen bei Frauen:
- Verkürzung der abdominalen schrägen Muskelndie mit dem Scheidenband verbunden sind. Der Schmerz in der Muskulatur strahlt in die Leistengegend in der Nähe der Schambeinfuge (Symphyse) aus und nimmt bei Körperdrehung zu.
- Übermäßige Spannung der OberschenkeladduktorenVerspannungen der Oberschenkeladduktoren, die durch das Gangbild verursacht werden (seitliches Schwanken, rotierende Beckenbewegung). Verstauchte Triggerpunkte verursachen Schmerzen in der Leiste, im Schambein, in der Vagina und im Rektum. Die Schmerzen verstärken sich bei längerem Gehen, insbesondere in hohen Schuhen, wenn sich das Becken zu drehen scheint und sich die Spannung der Beckenbodenmuskulatur verändert. Wenn eine Frau eine Vorgeschichte von Verwachsungen hat, kommt es zu einer bedingten Fixierung der Beckenmuskeln und einer Störung der normalen biomechanischen Prozesse.
- Störung des venösen Abflusses Verstärkt muskuläre Beckenschmerzen im Sitzen. Durch abwechselnde Kontraktion und Entspannung der Muskeln (M. gluteus maximus und M. obturator internus) kann der venöse Abfluss verbessert und der Schmerz verringert werden, so dass das Symptom spontan durch Bewegung neutralisiert wird und sich die statische Sitzhaltung ändert.
Symptome der Myositis
Ärzte bezeichnen diese Pathologie häufig als Bürokrankheit. Dies ist darauf zurückzuführen, dass Vertreter von ’sitzenden‘ Berufen viel häufiger an dieser Krankheit erkranken. Wenn ein Arbeitnehmer beispielsweise 6-8 Stunden ohne Pause am Computer verbringt, steigt das Risiko. Nach und nach kann er oder sie Symptome entwickeln, die eine Myositis leicht diagnostizierbar machen:
- eingeschränkte Beweglichkeit;
- Veränderungen der Sensibilität;
- abnorme Stellung der Gliedmaßen;
- Rötung der Haut;
- Blutergüsse.
Darüber hinaus weist die Myositis Symptome auf, die für andere Erkrankungen charakteristisch sind. Zum Beispiel Schwäche, schnelle Ermüdung oder ziehende Schmerzen in den Gliedmaßen. Manchmal haben die Betroffenen Fieber, das aber nicht sehr hoch ist. Das größte Unbehagen wird durch Muskelschmerzen verursacht. Die Krankheit führt zu Bewegungseinschränkungen, die sich schnell bessern, wenn Medikamente verabreicht werden und die Myositis noch nicht fortgeschritten ist.
Wenn die Krankheit durch Viren oder Bakterien verursacht wird, treten andere Symptome auf:
- Der Patient hat Schwierigkeiten, die Arme über den Kopf zu heben;
- Die Bewegungen der Beine fühlen sich an, als ob Gewichte an den Beinen befestigt wären;
- Das Aufstehen aus dem Bett oder vom Stuhl wird immer schwieriger und der Patient will sich oft überhaupt nicht mehr bewegen.
Verschiedene Formen der Myositis verursachen Schmerzen im Nacken, im Kopf und in der Brust. Wenn die Muskeln im Lendenbereich betroffen sind, hat der Patient das Gefühl, einen Ischias zu haben. Darüber hinaus verstärken sich die Beschwerden oft durch Ertasten, plötzliche Bewegungen oder einen Temperaturabfall im Innen- oder Außenbereich.
Ursachen
Risikofaktoren aus der Umwelt oder aus dem eigenen Körper können Ischias verursachen. Exogene Ursachen sind z. B. Traumata, Unterkühlung, dauerhafte Muskelschäden durch schwere körperliche Arbeit. In der Regel werden endogene, d. h. körpereigene Ursachen in Betracht gezogen:
Myositis und ihre Symptome treten besonders häufig bei Menschen auf, deren Behandlung im Zusammenhang mit Bindegewebserkrankungen steht. Bei solchen Erkrankungen nimmt der Körper bestimmte Teile seiner selbst als feindlich wahr und beginnt, sich selbst anzugreifen. Infektionen verursachen eitrige und nicht eitrige Formen der Pathologie. Bei der ersten Form beeinträchtigen Staphylokokken und Streptokokken die Muskeln. Die nicht eitrige Form tritt häufig bei Syphilis, Typhus, Tuberkulose und sogar bei der gewöhnlichen Grippe auf. Was die Parasiten betrifft, so beginnt der Entzündungsprozess meist an der Stelle, an der der Mikroorganismus in das Gewebe eingedrungen ist. Manchmal finden sich bei den Patienten Zysten und verkalkte Bereiche, in denen der Parasit aktiv ist.
Die Symptome einer Erkrankung wie der Myositis und die Behandlung dieses Problems gehen häufig mit einem Rausch einher. Alkoholiker zum Beispiel haben dieses Problem. Manchmal bildet sich ein entzündlicher Prozess in den Muskeln nach der Einnahme einer Reihe von Medikamenten oder Insektenstichen.
Außerdem sollte eine Unterkühlung vermieden werden, da sie eine häufige Ursache des Problems ist. Besonders häufig sind die Muskeln des Nackens, des Rückens und des unteren Rückens betroffen. Die Nervenentzündung wird meist durch Zugluft und Schwimmen in kaltem Wasser verursacht.
Ursachen der Myalgie
Das Schmerzsyndrom ist akut und kann in der Regel auf Funktionsstörungen der inneren Organe hinweisen. Andere Ursachen für Myalgie sind:
- Traumatische Verletzungen wie Knochenbrüche;
- Infektionskrankheiten, die latent vorhanden sind;
- Entzündungen;
- Störungen des Stoffwechsels;
- Tumore der Schilddrüse und der Nebennieren;
- Autoimmunerkrankungen, die zu Entzündungen des Bewegungsapparats führen;
- Gefäßanomalien;
- Rheumatoide Erkrankungen;
- Chronische allergische Erkrankungen, die akut geworden sind;
- Überkonditionierung oder Überhitzung;
- Erkrankungen des Muskel-Skelett-Systems;
- Übermäßige Muskelbelastung (insbesondere bei Untrainierten);
- Neurogene Myopathien;
- Unerwünschte Wirkungen von Medikamenten, toxischen Substanzen;
- Infektiöse Myositis;
- Elektrolytstörungen, z. B. Kalziummangel;
- Erkrankungen des endokrinen Systems;
Myofasziale Schmerzen werden häufig bei Menschen mit einer sitzenden Lebensweise diagnostiziert. Das Schmerzsyndrom kann nach schwerer Arbeit oder einem Nervenschock auftreten.
Symptome der Myalgie
Myalgie ist ein Schmerz in den Muskeln, Sehnen und Faszien. Sie können stechend, drückend, ziehend oder stechend sein und sich auf einen einzigen Punkt oder einen großen Bereich des Körpers erstrecken.
Es kommt zu Bewegungseinschränkungen. Die Haut an der betroffenen Stelle verdickt sich und schwillt an. Es können Kopfschmerzen auftreten. Bei einer Myalgie kommt es häufig zu einer Kompression von Nerven oder Blutgefäßen, was zu einem Taubheitsgefühl führt.
Die Symptome der Myalgie hängen von der Art der Myalgie ab:
- Bei der Fibromyalgie handelt es sich um diffuse symmetrische chronische Schmerzen muskuloskelettalen Ursprungs. Die Pathologie betrifft verschiedene Muskelgruppen. Der Betroffene verspürt Muskelschmerzen ohne erkennbare Ursache. Die Schmerzen sind steif, schmerzend oder ziehend und strahlen in den ganzen Körper aus, als ob der Patient einer schweren körperlichen Anstrengung ausgesetzt ist. Auch die Beweglichkeit ist eingeschränkt. Beim Aufwachen besteht eine Bewegungssteifheit. Bei starken Schmerzen kann der Patient schlecht schlafen.
- Myositis ist eine Entzündung der Skelettmuskulatur und verursacht Steifheit und Schmerzen. Es handelt sich um einen ausgeprägten dumpfen oder stechenden Schmerz, der die Bewegungsfreiheit einschränkt. Die Haut über dem betroffenen Bereich wird blitzartig rosa, und es besteht ein erhöhtes lokales Fieber. Manchmal kommt es zu Schwellungen, die eine Asymmetrie der Körperteile verursachen.
- Polymyositis ist eine systemische Entzündung des Muskelgewebes, die mit Schmerzen einhergeht. Die Pathologie ist durch Schwäche und Atrophie der betroffenen Muskeln gekennzeichnet. Zu den Symptomen der Polymyositis gehören Kopfschmerzen, Übelkeit, Tinnitus oder Ohrgeräusche ohne äußere Hörreize. Die Schmerzen treten sowohl in Ruhe als auch bei körperlicher Betätigung auf. Sie breiten sich allmählich im ganzen Körper aus.
- Epidemische Myalgie ist eine akute Infektionskrankheit, die durch Enteroviren verursacht wird. Sie verursacht spastische und starke Schmerzen in den Muskeln der Beine, Arme, des Zwerchfells, der Brust und der Bauchdecke. Die Schmerzen verschlimmern sich bei Veränderungen der Körperhaltung oder der Atmung. Um sie zu lindern, beginnt der Betroffene, flach und häufig zu atmen. Nach einem Anfall steigt die Körpertemperatur an.
- Die interkostale Myalgie ist ein starker Muskelschmerz, der im Brustbereich auftritt. Die Schmerzen verstärken sich beim Schlucken, schnellen Gehen oder Husten.
Selbst-Diagnose:
1. Wenn Sie Schmerzen im Schulterbereich spüren, stellen Sie sich vor einen Spiegel, schließen Sie die Augen und strecken Sie die Arme aus (bis 90 Grad), öffnen Sie die Augen und sehen Sie, ob sich die Position der Schulter selbst verändert hat. Wenn die Schulter mit dem Arm nach oben geht, ist auch der Trapeziusmuskel an der Bewegung beteiligt.
2 Atmen Sie tief ein. Wenn sich Ihre Schultern beim tiefen Einatmen stark nach oben bewegen, kompensiert der Trapeziusmuskel die Funktionsstörung des Brustzwerchfells.
II Antagonistischer Muskelkrampf
Die Ursache für diese Art der Kontraktion ist das muskuläre Prinzip – ALLES ODER NICHTS – jeder Muskel kontrahiert mit enormer Kraft, die Gelenke, Knochen und Sehnen schädigen kann. Dies wird durch das Vorhandensein eines Antagonistenmuskels verhindert
Ein antagonistischer Muskel ist ein Muskel, der Gelenke, Knochen und Sehnen verletzen kann. Ein Antagonistenmuskel ist ein Muskel, der dem Muskel, der die Bewegung ausführt, entgegenwirkt. Nehmen wir als Beispiel die Muskeln des Arms. (Abb. 2) Bei der Beugung des Arms im Ellenbogen spannt sich der Musculus biceps brachii konzentrisch an (d. h. seine Ansatzstellen nähern sich einander an) und der Gegenspieler – der Musculus triceps brachii – spannt sich exzentrisch an (d. h. bei der Streckung entfernen sich seine Ansatzstellen voneinander).
Stellen Sie sich zwei gleich starke Personen vor, die an einem Seil ziehen. Sobald aber einer der beiden eine Schwäche zeigt, dreht sich das Seil auf die Seite des Stärkeren, obwohl die Kraft gleich geblieben ist. Wenn die Schwäche sehr groß ist, kann die Person auf der gegenüberliegenden Seite sogar stürzen und sich verletzen, obwohl sie keine Schuld trägt und sich an ihrer Leistung nichts geändert hat. Was geschieht dann? Leidet die stärkere Person?
Das gleiche Muster ist bei der Muskelarbeit zu beobachten. Wenn der Trizeps brachii funktionell schwach ist und der Kontraktion des Bizeps nicht ausreichend Widerstand entgegensetzen kann, zieht sich der Bizeps brachii übermäßig zusammen und verursacht Krämpfe und Schmerzen.
Abschließend möchte ich noch hinzufügen. Wir sind oft wie die kommunistische Partei – wir kämpfen mit Stärke, nicht mit Schwäche. Wenn wir die Ursache der funktionellen Muskelschwäche (Innervationsstörungen, Störungen der inneren Organverbindungen, Infektionskrankheiten usw.) beseitigen, sollte der kompensatorische Muskeltonus wiederhergestellt und die Muskeln von übermäßiger Belastung befreit werden….
Lesen Sie mehr:- Warum schmerzt der Galeerenmuskel?.
- Der lange Wadenbeinmuskel schmerzt.
- Vorderer Schienbeinmuskel (Tibialis anterior).
- Ehlers-Danlo-Syndrom.
- Das Bein Ihres Kindes schmerzt und welchen Arzt Sie aufsuchen sollten.
- Muskeln in den Beinen.
- Syndrom des Nervus tibialis.
- Schienbeinstrecker-Muskeln (Tibialis-Extensor-Muskeln).
