Bei kleineren Verletzungen, die die Gesamtintegrität des Bandapparats nicht gefährden, sind konservative therapeutische Maßnahmen ausreichend. Bei ausgerenkten Bändern im Knie werden Medikamente verschrieben:
- Verrenkung des Knies
- Subluxationen des Kniegelenks
- ACL-Struktur.
- Anatomie des vorderen Kreuzbandes.
- Kreuzbandverstauchung im Knie – Symptome
- Kreuzbandzerrung im Knie – Symptome
- Bänder des Unterschenkels
- Die Hauptursachen für Verletzungen sind.
- Behandlung und Rehabilitation
- Was sind die ersten Schritte?
- Ursachen von Schmerzen in der Kniekehle
- Infektiöse und entzündliche Prozesse
- Diagnostische Suche
- Extraartikuläre Pathologie des Kniegelenks
- Diagnose von Kniegelenksproblemen
- Regel 3 Ruhigstellung der verletzten Stelle
- Regel 4: Medikamente zur Linderung von Schmerzen und Entzündungen
Verrenkung des Knies
Es gibt drei Arten von Verrenkungen oder Subluxationen des Knies (Kniegelenks): Schienbein, Meniskus und Kniescheibe. Vollständige (vorwärts, rückwärts und seitlich) Verrenkungen des Schienbeins sind äußerst selten. Das Knie, das sich nur in anteroposteriorer (sagittaler) Richtung beugt, wird durch starke intraartikuläre Kreuzbänder an einer Bewegung nach vorne gehindert: das vordere Kreuzband (lig. cruciatum anterius, das vom äußeren Kondylus zur vorderen interkondylären Fossa des Schienbeins (fossa intercondyloidea anterior tibiae) verläuft und bei starker Beugung gespannt wird, und das hintere Kreuzband (lig. cruc. Hinteres Kreuzband), das vom Innenkondylus zum hinteren und vorderen Rand des Schienbeins verläuft und eine Überstreckung des Knies verhindert.
Die Kraft, die von hinten oder im Sinne einer verstärkten Beugung auf das Schienbein einwirkt, führt nur zum Riss des vorderen Kreuzbandes. Das hintere Kreuzband lockert sich. Zusammen mit den langen Seitenbändern verhindert es ein vollständiges Auskugeln der Gelenkenden, so dass nur eine anteriore Subluxation entsteht. Wenn das hintere Kreuzband nach dem vorderen Band mit anhaltender Kraft gerissen wird, kommt es zu einer vollständigen vorderen Verrenkung.
Wird auf das Schienbein von vorne oder im Sinne einer Überstreckung des Kniegelenks eine Kraft ausgeübt, wird das hintere Kreuzband gedehnt und reißt. Bei dieser hinteren Verrenkung des Schienbeins entspannt sich das vordere Kreuzband und verhindert, obwohl es intakt bleibt, zusammen mit den langen Seitenbändern, dass sich das Schienbein vollständig verrenkt und nur eine hintere Subluxation entsteht. Eine Ruptur des vorderen Bandes mit anhaltender Kraft führt zu einer vollständigen hinteren Luxation.
Eine vollständige anteriore oder posteriore Tibialislokation erfordert eine sehr hohe anhaltende Kraft, um beide Kreuzbänder zu zerreißen.
Eine seitliche Verrenkung der unteren Gliedmaßen erfordert nicht nur den Riss beider Kreuzbänder, sondern auch beider langen Seitenbänder und ist noch seltener.
Subluxationen des Kniegelenks
Subluxationen des Knies (Kniegelenks) sind viel häufiger: Anteriore und posteriore Subluxationen. Bei Subluxationen ist nur ein Kreuzband gerissen, entweder das vordere oder das hintere, erkennbar an der Anamnese und der Hämarthrose, wobei die Ruptur des vorderen Kreuzbandes zu einem akuten Tastschmerz unterhalb des Lig. patellae an seinem Ansatz am Tibiaplateau und die Ruptur des hinteren Kreuzbandes in der hinteren Fossa an seinem Ansatz am Schienbein führt.
Es gibt auch ein Symptom der vorderen und hinteren Subluxation des Schienbeins, das so genannte Schubladensyndrom, bei dem es zu einer leichten Verschiebung des Schienbeins an den Enden des Oberschenkels kommt. Ist das vordere Kreuzband des Knies gerissen und sind Oberschenkel und Fuß ruhiggestellt, wird das Schienbein mit beiden Händen leicht nach vorne von den Oberschenkelkondylen weggekippt; ist das hintere Kreuzband gerissen, wird das Schienbein von den Oberschenkelkondylen nach hinten gedrückt. Den Patienten wird beigebracht, wie sie den Schienbeinkasten verlängern oder zurückziehen können, indem sie den Fuß auf das Ende des Bettes oder einen anderen Fuß stellen und die Muskeln des leicht gebeugten Knies anspannen, um das Schienbein von den Kondylen nach vorne oder hinten zu bringen.
Frische Subluxationen werden wie Verrenkungen behandelt – normale Lagerung der Knieenden mit einem Verband, der die Gliedmaße 3-4 Wochen lang in aufrechter Position hält, gefolgt von Massage und passiven und aktiven Übungen.
Mit der Entwicklung des Skifahrens, des Fußballs, des Eislaufens und des Snowboardens sind Kniesubluxationen immer häufiger geworden. Langfristige Subluxationen, die häufig wiederkehren und das Gehen behindern, müssen manchmal operiert werden. Es wurden mehrere plastische Operationen vorgeschlagen, um gerissene Kreuzbänder zu reparieren, darunter arthroskopische, minimalinvasive Eingriffe mit endoskopischen Techniken.
ACL-Struktur.

Das vordere Kreuzband beginnt am äußeren Rand des Oberschenkelknochens und zieht sich durch das gesamte Kniegelenk bis zu seinem Ansatz am Schienbein. Es befindet sich im medialen Teil des Knies. Bei normaler Entwicklung und ohne Anomalien hat es eine anatomische Drehung von 110 Grad und einen Verdrehungswinkel der Kollagenfasern von etwa 25 Grad. Wenn sich der Mensch bewegt und insbesondere das Gelenk streckt, nimmt das Band eine aufrechtere Position ein. Wenn das Gelenk um 90 Grad gebeugt wird, nähert es sich der Horizontalen an. Die Hauptfunktion des ACL besteht darin, die Bewegung des Oberschenkels gegenüber dem Schienbein zu begrenzen. Als wichtiger Teil des Kniegelenks wird es ständig stark belastet und gehört zu den am stärksten traumatisierten Teilen des Körpers.
Die Besonderheit der Verletzung hängt mit der spezifischen Funktion des Bandes zusammen – das Kreuzband kann beschädigt werden oder reißen, weil es die Bewegung des Schienbeins verhindert, wenn es einem kräftigen Stoß/Druck ausgesetzt ist. Gelegentlich tritt die Verletzung bei einer Hüftdrehung auf, wenn sich der Fuß in einer stationären Position befindet. Gelegentlich geht diese Verletzung mit anderen Verletzungen einher, z. B. einem Meniskusriss oder einer ACL-Verletzung. In diesem Fall wirkt sich die Störung auf die gesamte Gliedmaße aus, und das Schienbein wird ebenfalls verletzt.
Über die Behandlung des vorderen Kreuzbandrisses können Sie hier lesen – Diagnose und Behandlung des vorderen Kreuzbandrisses.
Anatomie des vorderen Kreuzbandes.
Das vordere Kreuzband wird zwischen dem medialen Innenkondylus des Oberschenkels und dem hinteren Bereich des Schienbeins gespannt. Es wird von der Synovialmembran geschützt und befindet sich innerhalb des Kniegelenks, wenn auch weiter von der Mitte des Knies entfernt. Die Hauptfunktion des VAS besteht darin, das Gelenk zu stabilisieren und ein Zurückziehen des Oberschenkels gegen das Schienbein zu verhindern. Eine Verletzung und ein Riss des FAS ist eine seltene, aber äußerst schwere Verletzung. Die häufigsten Verletzungen dieses Gelenks sind Ausrisse bei Autounfällen, beim Skifahren (Stöße mit hoher Geschwindigkeit) und bei Geschwindigkeitssportarten.

- Erstes Stadium. Dieses Stadium ist durch das Auftreten von Mikrorissen gekennzeichnet. In diesem Fall lautet die Diagnose ‚Verstauchung‘. Die Symptome sind starke Schmerzen, Schwellungen und Bewegungseinschränkungen. Der Gelenkanteil bleibt stabil.
- Zweites. Partielle Ruptur der CW. Die Symptome ähneln denen einer Verletzung ersten Grades, sind jedoch schwerwiegender und lang anhaltender. Jede noch so geringe Belastung kann eine zweite Verletzung verursachen.
- Hauptseite. SportClinic – Gelenkbehandlung und Rehabilitation in St. Petersburg
- Blog über Gelenkbehandlungen
- Aufbau des Kreuzbandes
Kreuzbandverstauchung im Knie – Symptome
Hinweise auf eine Kreuzbandverstauchung, Symptome können sein:

Kniebänderverstauchung – Symptome
- Schmerzhafte Empfindungen im Bereich der Verletzung, deren Schwere und Lokalisation davon abhängen, wie schwer die Kniebänderzerrung ist und wie viele Strukturen in den pathologischen Prozess involviert waren.
- Schwellung des Gewebes und Stauung der Haut als Folge der Entzündungsreaktion.
- Bewegungseinschränkung im Gelenk oder umgekehrt das Auftreten einer Gelenkinstabilität.
Die Symptome einer Kniebandzerrung hängen auch vom Grad der Verletzung der anatomischen Integrität der Bindegewebsfasern und der Beteiligung anderer Strukturen (Knochensubstrat, Meniskus) ab. Eine schwere Kniebandzerrung kann mit einer eingeschränkten Beweglichkeit des Kniegelenks einhergehen.
Kreuzbandzerrung im Knie – Symptome
Eine Kreuzbandzerrung des Knies geht mit einem deutlichen Schmerz einher, der zunächst unmittelbar nach der Verletzung auftritt. Die Schmerzen, die auf eine Kreuzbandzerrung im Knie hinweisen, sind vorne oder hinten lokalisiert. Eine hintere Dehnung der Bänder unterhalb des Knies tritt in der Regel auf, wenn die Dehnung zu stark ist, und kann mit einer abnormen Beweglichkeit einhergehen.
Eine Dehnung der Seitenbänder des Kniegelenks tritt in der Regel auf, wenn eine mechanische Kraft ausgeübt wird, die zu einer anormalen Beugung nach vorne führt. Sie geht mit starken Schmerzen einher, die an der Innen- oder Außenfläche auftreten.
Eine Zerrung des inneren Seitenbandes des Knies tritt seltener auf, kann aber zu einer Einschränkung der Beweglichkeit führen. Gelegentlich kommt es zu einer kombinierten Schädigung der Bindegewebs-Seitenbänder und der Kreuzbänder des Knies. In diesem Fall sind die Symptome ausgeprägter und die Schmerzen werden intensiver.
Bänder des Unterschenkels

Die Bänderverletzung des Kniegelenks ist eine häufige Verletzung, die bei aktiven Jugendlichen häufiger vorkommt und meist zu Hause oder bei sportlichen Aktivitäten auftritt. Eine Kniegelenksbandverletzung wird durch übermäßige Bewegungen des Gelenks verursacht (Überstreckung, Verdrehung der Gliedmaße in der axialen Ebene, Adduktion oder Adduktion der unteren Gliedmaße). Manchmal wird die Verletzung auch durch einen Stoß oder Druck auf die untere Extremität verursacht. Patienten mit Kniebandverletzungen klagen über Schmerzen, Bewegungseinschränkungen und Schwellungen im Gelenkbereich. Die Diagnose wird auf der Grundlage der Anamnese und der klinischen Untersuchung gestellt; zum Ausschluss einer Fraktur können auch Röntgenaufnahmen angefertigt werden. Eine MRT-Untersuchung des Kniegelenks, eine diagnostische Punktion oder eine Arthroskopie sind ebenfalls angezeigt.
Bänderverletzungen des Kniegelenks sind eine häufige Verletzung, die bei aktiven jungen Menschen häufiger auftritt und meist zu Hause oder bei sportlichen Aktivitäten passiert. Schäden an den Bändern des Kniegelenks entstehen durch eine übermäßige Bewegung des Gelenks (Überstreckung, Verdrehung der Gliedmaßen in der Axialebene, Adduktion oder Abduktion der unteren Gliedmaßen). Manchmal wird die Verletzung auch durch einen Aufprall oder Druck auf die untere Extremität verursacht.
- Grad I. Teilweiser Riss der Bänder des Kniegelenks (einzelne Fasern sind gerissen). Dies wird oft als Verrenkung bezeichnet, obwohl die Bänder des Kniegelenks eigentlich unflexibel sind und nicht gedehnt werden können;
- Grad II. Inkompletter Bänderriss (Zerreißen der Bänder des Kniegelenks);
- Grad III. Vollständige Ruptur der Bänder des Kniegelenks. In der Regel in Verbindung mit Schäden an anderen Gelenkkomponenten (Kapsel, Meniskus, Knorpel usw.).
In der Traumatologie wird zwischen Verletzungen der Seitenbänder (außen und innen) und der Kreuzbänder (vorne und hinten) unterschieden, je nach Ort der Verletzung.
Die Hauptursachen für Verletzungen sind.
- Trauma (Sport oder direkte Verletzung des Kniegelenks: Stürze, Sprünge, Stöße usw.).
- Bandschwäche durch: Sehnenentzündung (Patellaligamentitis), chronische Krankheiten (Diabetes, rheumatoide Arthritis, Infektionskrankheiten usw.), Einnahme von Steroidhormonen
- Zahlreiche Mikrotraumata des Bandes
- Frühere chirurgische Eingriffe im Kniebereich
- Knacken und Springen im Gelenk mit starken Schmerzen im Bereich der Kniescheibe
- Blutungen und Schwellungen im Bereich des vorderen Oberschenkels
- Verschiebung der Kniescheibe nach oben zum Oberschenkelknochen
- Muskelkrämpfe
- ‚Einsinken‘ des Knies beim Gehen
- Erhöhte Empfindlichkeit im Bereich des Kniegelenks
- Unfähigkeit, das Knie zu beugen
Behandlung und Rehabilitation
Ist das Kniescheibenband nur teilweise beschädigt, kann eine konservative Behandlung durchgeführt werden, indem die Verletzungsstelle mit einem Gipsverband betäubt wird. Sobald der Gips entfernt ist, werden Physiotherapie, Schlammbäder und andere Behandlungen empfohlen, um die Beweglichkeit wiederherzustellen. In den meisten Fällen ist das Kniescheibenband gerissen und eine Operation ist erforderlich. Bei der Operation wird das gerissene Band mit Nähten durch Löcher im Knochen an der Kniescheibenspitze vernäht. Nach der Operation erhält der Patient Schmerzmittel, und die Gliedmaße wird mit einer Schiene oder einem Gips (falls immobilisiert) ruhiggestellt. Der Patient kann auch mit Hilfe von Krücken bewegt werden. Nach einer gewissen Zeit wird die Schiene oder der Gips abgenommen, und der Patient erhält eine Kur zur Besserung: therapeutische Übungen, Lasertherapie, Massage, Ultraschall usw.
Eine qualifizierte medizinische Versorgung kann in Moskau im NCC Nr. 2 (Zentrales Klinisches Krankenhaus der Russischen Akademie der Wissenschaften) in Anspruch genommen werden.
Was sind die ersten Schritte?
Wenn die Schmerzen in der Rückseite Ihres Schienbeins sehr stark sind oder Sie Ihr Bein beim Gehen nicht strecken können, sollten Sie Ihren Arzt aufsuchen, um eine angemessene Behandlung zu erhalten.
Beenden Sie die Tätigkeit, die die Schmerzen verursacht, und legen Sie so bald wie möglich einen Eisbeutel auf die Rückseite Ihres Oberschenkels.
Je nach Schwere der Verletzung sollten Sie Ihr Bein ein bis drei Wochen lang schonen. Wiederholen Sie die Anwendung von Eispackungen mindestens einmal täglich für zwei bis vier Tage nach Beendigung der Aktivität, um Schmerzen und Schwellungen zu reduzieren.
Das Anlegen einer elastischen Bandage um den Oberschenkel während des Trainings verringert den Druck durch Komprimierung der Quadrizeps- und Kniesehnensehne. In jedem Fall sollten Sie die Beine leicht erhöht und nach vorne gestreckt halten.
Nehmen Sie die körperliche Aktivität erst wieder auf, wenn der Schmerz abgeklungen ist. Beugen und strecken Sie das Bein sanft und allmählich. Führen Sie Sehnen- und Quadrizeps-Tonisierungsübungen unter der Anleitung eines Sportlehrers oder Physiotherapeuten durch.
Wenn die Ruhezeit und die Erholungsübungen sorgfältig eingehalten werden, treten keine langfristigen Folgen auf.
Um ein erneutes Auftreten zu vermeiden, sollten Sie sich vor dem Training ausreichend aufwärmen und die Muskeln im Problembereich trainieren.
Ursachen von Schmerzen in der Kniekehle
- Infektiöse und entzündliche Prozesse;
- Autoimmunerkrankungen;
- Degenerative und dystrophische Prozesse;
- Neoplasmen und tumorähnliche Geschwülste.
Infektiöse und entzündliche Prozesse
Infektiöse Prozesse können mit Traumata, Vergiftungen, Allergien, Impfkomplikationen oder einer Kombination dieser Faktoren zusammenhängen.
Die Synovialmembranen und das periartikuläre Gewebe sind gut durchblutet, und die Gelenkstrukturen werden schnell in den Entzündungsprozess einbezogen. Zu den häufigen entzündlichen Erkrankungen mit Schmerzen in der Kniekehle gehören:
- Arthritis. Oft kompliziert durch posttraumatische Zustände und Infektionen. Die Arthritis wird vor dem Hintergrund rheumatischer Erkrankungen festgestellt. Die Krankheit tritt in akuten und chronischen Formen auf. Im ersten Fall ist die Symptomatik eindeutig, die Schmerzen können sowohl außerhalb des Knies als auch in der Kniekehle auftreten.
- Synovitis. Die Synovitis des Gelenks wird nicht als eigenständige Erkrankung angesehen. Das pathologische Syndrom tritt als Komplikation anderer Gelenkerkrankungen auf. Die Synovialflüssigkeit sammelt sich an und der Inhalt der Kapsel infiziert sich. Die Haut wird glänzend und geschwollen. Die Schmerzen betreffen das gesamte Knie, sowohl von außen als auch von innen.
- Schleimbeutelentzündung – Entzündung der Gelenkkapsel. Die Erkrankung tritt bei Überlastung und wiederholten Traumata auf. Die Schmerzen sind sowohl an der Kniescheibe als auch in der Kniekehle lokalisiert.
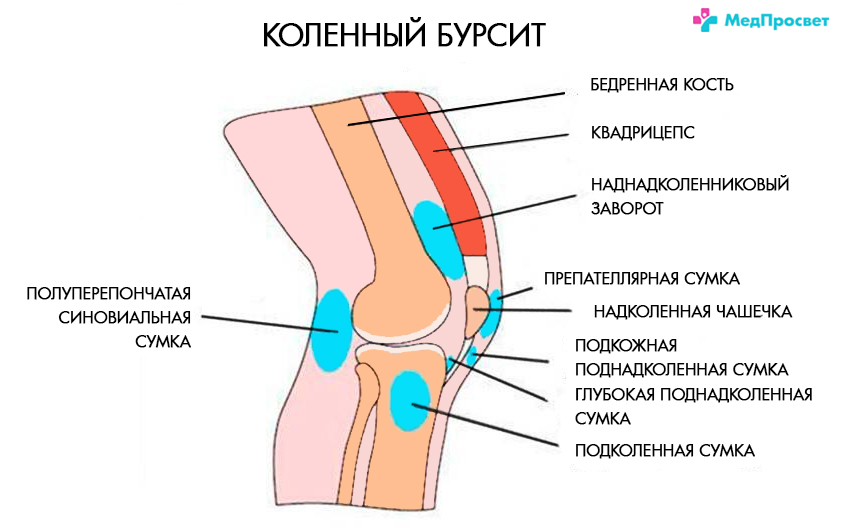
- Lipoarthritis oder Goffsche Krankheit. Tritt bei Sportlern und älteren Menschen auf. Der Schmerz ist schmerzhaft, dumpf und lähmend. Schmerzen unter dem Knie können nachts auftreten. Gefühl des Abrutschens in den Beinen.
- Entzündung oder Schädigung der Blutgefäße/Nerven in der Kniekehle (Fossa poplitea). Im Sprunggelenk befinden sich der Nervus tibialis, die Vene und die Arteria poplitea. Akute Schmerzen deuten auf eine Einklemmung, ein Trauma oder Unterkühlung hin. Manchmal wird der Schmerz durch eine Thrombose der Kniekehlenvene, eine Arthrose des Kniegelenks oder eine Baker-Zyste verursacht.
Diagnostische Suche
Die Diagnose von Arthralgien im Kniegelenk ist aufgrund der Polyätiologie der Pathologie immer schwierig. Um eine genaue Diagnose zu stellen, können verschiedene Untersuchungen durchgeführt werden:
- Ultraschall des Kniegelenks – verfügbare Methode auf der Grundlage der Untersuchung der Weichteilstrukturen, Vorhandensein eines Ergusses;
- Punktion – ist eine invasive Untersuchungsmethode, bei der mit einer dünnen Kanüle ein Teil der Synovialflüssigkeit zur histomorphologischen Untersuchung entnommen wird;
- Allgemeine klinische Blutuntersuchungen, Urinanalyse – gibt Hinweise auf Entzündungen und mögliche systemische Anomalien;
- RÖNTGENSTRAHLEN – Röntgenaufnahme in zwei Projektionen: Knochenzustand, Knorpelstruktur, Konturierung, anatomische Kriterien und mehr;
- Arthroskopie – eine invasive endoskopische Untersuchung zur zuverlässigen Darstellung von strukturellen Gewebeveränderungen – während der Untersuchung kann Gewebe zur Biopsie entnommen werden;
- MRT des Kniegelenks – Die MRT ist eine nicht-invasive Untersuchung zur Darstellung von Strukturen des Kniegelenks (Bänder, Muskeln, Meniskus, Knorpel usw.) und von Pathologien (Tumore, entzündliche Prozesse, Gefäßpathologien, Salzablagerungen usw.).
Bei Schmerzen im Kniegelenk ist ein Besuch bei einem Chirurgen oder Orthopäden/Traumatologen zur Behandlung angezeigt. Einen Termin in der MedProsvet-Klinik können Sie unter der Telefonnummer +7(812)374-84-00 vereinbaren oder eine Anfrage auf der Website stellen.
Extraartikuläre Pathologie des Kniegelenks
– Sehnenscheidenentzündung im Kniegelenk.
Eine übermäßige oder unsachgemäße Beanspruchung der Sehnen der Ober- und Unterschenkelmuskulatur führt zu deren Entzündung – der Tendinitis. Ziehende Schmerzen an der Vorderseite des Kniegelenks werden durch Schäden an der Patellasehne und der Quadrizepssehne verursacht – die häufigste Ursache von Knieschmerzen. Beschwerden an der Außenseite des Knies werden durch die Reibung der Iliotibialsehne am Oberschenkelknochen verursacht – ein Zustand, der als Läuferknie bekannt ist. Auf der Innenseite sind die Muskeln, die die Kniesehne, den Schulterblattmuskel und den Semitendinosus ansetzen, als Gänsehaut bekannt. In der Fossa hamstring befinden sich die Sehnen des Wadenmuskels, des Biceps femoris und des Biceps femoris. Eine Schädigung dieser Sehnen kann zu ziehenden Schmerzen in der Rückseite des Ober- und Unterschenkels führen.
– Muskulo-fasziales Syndrom.
Schmerzhafte Muskelverspannungen, so genannte Triggerpunkte, verursachen Unbehagen und ein Ziehen in den Knien beim Gehen, Laufen, Treppensteigen und Hocken. Erkrankungen des Kniegelenks oder Mikrotraumata der Muskeln selbst führen zu diesen Punkten.
– Lymphknotenentzündung.
In der Kniekehle befinden sich Lymphknoten, die die Lymphflüssigkeit aus dem Fuß und dem Unterschenkel sammeln. Infektiöse Prozesse in der unteren Extremität oder ein gestörter Lymphabfluss führen zu vergrößerten Lymphknoten und Beschwerden.
– Krampfadern der unteren Gliedmaßen
Gutartige Krampfadern sind asymptomatisch. Schwellungen der unteren Gliedmaßen, geschwollene Venen und Krampfaderknoten sowie ein Ziehen in den Beinen erfordern eine Behandlung. Wenn Sie eine Verfärbung des Unterschenkels, eine starke einseitige Schwellung, ziehende Schmerzen entlang der Venen oder Schmerzen beim Abtasten der Venen bemerken, sollten Sie sofort einen Arzt aufsuchen. Dies sind Symptome einer Thrombophlebitis, einer gefährlichen Erkrankung, die sofort behandelt werden muss.
Schmerzen im Kniegelenk werden auch durch Bandscheibenvorfälle L2-L4, Entzündungen des Oberschenkel- und Ischiasnervs verursacht. In seltenen Fällen sind ziehende Schmerzen im Kniegelenk ein Anzeichen für eine Arthrose in der Hüfte oder eine Überlastung des Sprunggelenks.
Diagnose von Kniegelenksproblemen
Die Diagnose des Problems ist die halbe Miete. Am Anfang jeder Diagnose steht ein Fragebogen: Ermitteln Sie, was und wo es schmerzt, wie lange es anhält und welche Ursachen es hat. Anschließend untersuche ich das Kniegelenk genau und führe spezielle Tests durch. Oft stelle ich einen Zusammenhang zwischen Knieschmerzen und Plattfüßen fest. Um eine genaue Diagnose stellen und eine Behandlung einleiten zu können, ist eine instrumentelle Diagnostik erforderlich. Zu diesem Zweck werden die folgenden Untersuchungen durchgeführt:
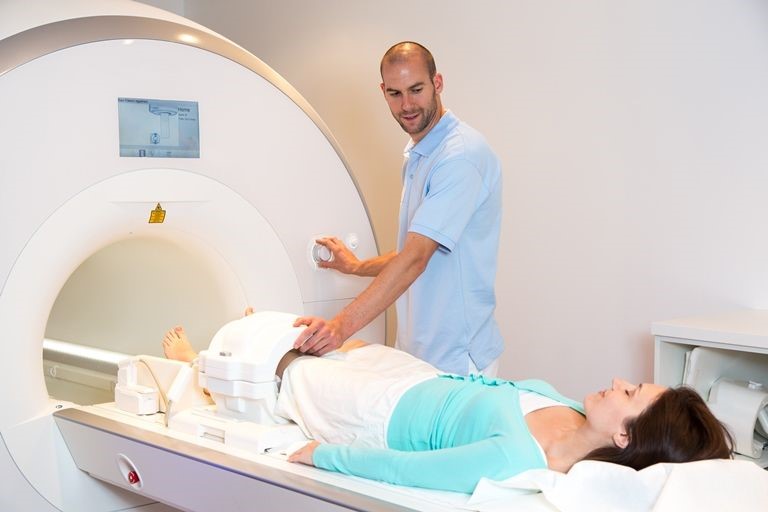
– Magnetresonanztomographie der Kniegelenke.
Dies ist die genaueste Methode zur Diagnose von intraartikulären Pathologien. Bänder, Meniskus, Gelenkknorpel, Sehnen und Gelenkkapseln sind deutlich sichtbar. Die Leistung des Geräts muss 1,5 Tesla betragen, um ein gutes Bild zu erhalten. Wenn der Patient eine Metallprothese trägt, ist eine MRT kontraindiziert. In diesem Fall ist eine Kombination aus Röntgen und Ultraschall aufschlussreich.
– Ultraschalluntersuchung der Kniegelenke.
Eine gute Methode für die Diagnose von periartikulärem Gewebe, Baker-Zysten, Gefäßstörungen und Lymphknoten. Der Ultraschall ermöglicht die Beurteilung von Gewebezuständen in erheblicher Entfernung vom Gelenk, die mit der Standard-MRT nicht erreicht werden können.
– Röntgenuntersuchung der Kniegelenke.
Die Röntgenaufnahme der Kniegelenke ist eine Standarduntersuchung in der Ambulanz. Sie gibt Aufschluss über den Zustand des Knochens und des Gelenkknorpels und hilft, Frakturen auszuschließen. Die meisten Krankheiten, die Schmerzen im Kniegelenk verursachen, sind nicht mit Knochenschäden verbunden. Röntgenaufnahmen sind daher wenig aussagekräftig und selten indiziert.
– Computertomographie der Kniegelenke.
Diese Untersuchung zeigt den Zustand des Knochens am genauesten und gibt indirekt Aufschluss über das periartikuläre Gewebe. Die wichtigsten Indikationen sind der Verdacht auf eine Fraktur, eine aseptische Nekrose oder das Vorhandensein einer Endoprothese. Eine CT-Untersuchung belastet den Körper mit einer hohen Strahlenbelastung und sollte nicht ohne ärztliche Überweisung durchgeführt werden.
Regel 3 Ruhigstellung der verletzten Stelle

Im Bereich der Verstauchung wird immer ein Stützverband angelegt. Dieser hilft, den verletzten Muskel oder das verletzte Band ruhig zu stellen und beschleunigt so die Heilung und die Gewebereparatur.
Der Verband sollte eng genug anliegen, aber die Blutzirkulation im verletzten Bereich nicht beeinträchtigen. Andernfalls wird die Schwellung nur noch größer oder die Blutgefäße werden eingeklemmt und verursachen ein Taubheitsgefühl in der Gliedmaße. Lassen Sie sich von Ihrem Unfallchirurgen beraten, welcher Verband am besten geeignet ist und wie man ihn richtig anlegt. In einigen Fällen können spezielle orthopädische Verbände (Bandagen) empfohlen werden.
Regel 4: Medikamente zur Linderung von Schmerzen und Entzündungen
Der Bedarf an Medikamenten richtet sich ausschließlich nach der Schwere Ihrer Symptome. Ihr Arzt kann Ihnen bei starken Schmerzen Schmerzmittel und bei Schwellungen entzündungshemmende Medikamente verschreiben. Es hat sich gezeigt, dass doppelt wirkende Schmerzmittel und Entzündungshemmer gut wirken. Dazu gehören nicht-steroidale Antirheumatika: Aspirin, Ibuprofen, Diclofenac. Diese Medikamente sollten jedoch nur mit Vorsicht und nicht länger als 1 Woche angewendet werden. Die Verwendung von wärmenden Salben und Gelen ist erst ab dem dritten Tag und nur mit Zustimmung des Traumatologen bei leichten bis mittelschweren Verstauchungen möglich.
Gedehnte Bänder und Muskeln können zu einem Verlust der Beweglichkeit an der Verletzungsstelle führen, was das Risiko einer erneuten Verletzung erhöht. Es ist daher unerlässlich, dass der Patient im Rahmen seiner Rehabilitation eine Reihe von Übungen durchführt, um die Erholung der Muskeln zu fördern. Eine solche Prophylaxe findet unter Anleitung eines Spezialisten statt. Bei Sportlern kann dies im Rahmen des normalen Trainings erfolgen, bei Heimverletzungen in der Physiotherapiepraxis des nächstgelegenen Gesundheitszentrums.
Der Arzt bestimmt je nach Schwere der Verrenkung, wann mit der Therapie begonnen werden soll. Bei einer mittelschweren Verletzung können Sie zum Beispiel schon am 10. Tag beginnen, bei einem Bänderriss muss das Training um einen Monat oder länger verschoben werden.
Lesen Sie mehr:- Riss des Fußbandes.
- Drehachse des Kniegelenks.
- Ruptur des medialen Seitenbandes.
- Femorales Kollateralband.
- Die mediale Oberfläche des Schienbeins.
- Zerrung der Gelenkkapsel.
- Unterschenkelbeugung.
- Diagramm eines Gelenks mit und ohne Luxation.
