Die erste maßgebliche vergleichende Arbeit, die die Gültigkeit der chirurgischen Behandlung statistisch belegt, wurde 1929 von J. Qenu und 8. M. Stoianovitch veröffentlicht. Die Studie umfasste 68 Patienten, von denen 29 operativ behandelt wurden. Die Langzeitergebnisse zeigten keinen statistischen Unterschied in den Behandlungsergebnissen, aber die Autoren gaben in ihren Schlussfolgerungen der chirurgischen Methode den Vorzug. Diese Studie hat die chirurgische Behandlung der Achillessehne erheblich vorangebracht.

- Muskelfaszien
- Faszien-Training
- Muskeln des Beckengürtels
- Bewegungen der unteren Gliedmaßen
- Fasziitis – klinisches Bild und Diagnose
- Behandlung der Fasziitis
- Morphofunktionelle Merkmale
- Funktionen
- Chirurgische Behandlung
- Anatomie der Achillessehne
- Histologie (zelluläre Struktur)
- Arten
- Ursachen
- Ursachen
- Diagnostische Verfahren
- Langes Oberschenkelsegment
- Kurze Fasern des Oberarmknochens
- Wie wird die Plantarfasziitis behandelt?
- Tipps für Menschen, bei denen eine Plantarfasziitis diagnostiziert wurde
Muskelfaszien
Faszien spielen im menschlichen Körper eine wichtige Rolle. Sie ist ein dreidimensionales, dünnes Gewebe, das nicht nur einzelne Muskeln und Muskelgruppen als eine Art Muskelhülle umgibt, sondern auch alle Körperstrukturen verbindet und schützt. Sie wird auch als das ‚weiche Skelett des Körpers‘ bezeichnet. Die Faszien bestehen hauptsächlich aus dicht gewebten Kollagenfasern und Elastin. Im Inneren der Faszien befindet sich eine dünne Schicht aus lockerem Bindegewebe. An den Enden des Muskels ist die Faszie mit der Sehne des Muskels verbunden. Im Gegensatz zum Muskelgewebe selbst sind die Faszien passive Strukturen, die den Muskeln Form und Flexibilität verleihen.
Faszien haben eine große Anzahl von Nervenrezeptoren, viel mehr als das Muskelgewebe. Aufgrund dieser Empfindlichkeit reagieren sie sofort auf jede Veränderung und informieren das Nervensystem darüber. Darüber hinaus gibt es starke Faszien, die unseren Organen Stabilität verleihen. Es ist erwiesen, dass Faszien trainiert werden können, um den Körper in guter Form zu halten. Gesunde, elastische Faszien sorgen dafür, dass Gelenke und Muskeln richtig funktionieren, beschleunigen die Informationsübermittlung an das zentrale Nervensystem und damit die Reaktion des Körpers und korrigieren gestörte muskuläre Dysbalancen. Die Sportindustrie hat sogar einen neuen Begriff geprägt: Faszienfitness, d.h. Fitness, die sich auf die Stärkung der Faszien konzentriert.
Faszien-Training
Die oberflächlichen Faszienblätter der verschiedenen anatomischen Bereiche bilden zusammen die gemeinsame Faszie des Körpers. Das Fasziengewebe verbindet und macht die Arbeit vieler verschiedener Bereiche des muskuloartikulären Systems höchst effektiv. Die muskulo-fasziale Triggertherapie zielt auf die Faszien, die den Musculus sternocleidomastoideus umgeben, wenn er sich zusammenzieht, und bewirkt, dass er sich entspannt. Langfristig wird das Bindegewebe weicher und Muskelschäden werden reduziert. Um die beste Wirkung zu erzielen, werden spezielle Rollen oder Bälle verwendet und gezielte Übungen durchgeführt, um die Faszien in dreidimensionaler Richtung zu dehnen.
Ziel des Faszientrainings ist die Verbesserung und Dehnung der Eigenschaften unserer dünnen Faszien, der bindegewebigen Hülle, die unsere Muskeln, Sehnen und Knochen umgibt. Durch das Training erhöht sich der Stoffwechsel im Gewebe, die Durchblutung verbessert sich, und die Faszien und Muskeln bleiben weich und flexibel. Es ist wichtig, dass Sie während des Trainings eine angenehme Spannung spüren, es ist auch möglich, Muskelkater zu empfinden, aber keine starken Schmerzen. Die Bewegungen sollten langsam und schrittweise erfolgen, sich wiederholen und ein Maximum erreichen.
Muskeln des Beckengürtels
Die Beckenmuskeln lassen sich in zwei Gruppen einteilen: die inneren und die äußeren. Zur inneren Beckenmuskelgruppe gehören die Iliopsoas-Muskelgruppe, die innere Obturator-Muskelgruppe und die Sternocleidomastoideus-Muskelgruppe. Die äußere Beckenmuskelgruppe umfasst den großen Gesäßmuskel (Gluteus medius) und den kleinen Gesäßmuskel (Gluteus maximus), den breiten Faszienmuskel, den Quadrizeps und den äußeren Obturatormuskel.
Die Oberschenkelmuskeln werden in 3 Gruppen unterteilt: anterior (Hüftbeuger), posterior (Hüftstrecker) und medial (Hüftantrieb).
Aufgrund ihrer großen Masse und ihrer großen Dehnbarkeit sind diese Muskeln in der Lage, eine große Kraft zu entwickeln, die sowohl auf das Hüft- als auch auf das Kniegelenk wirkt. Die Oberschenkelmuskeln haben statische und dynamische Funktionen beim Stehen und Gehen. Wie die Beckenmuskeln erreichen auch die Oberschenkelmuskeln ihre maximale Entwicklung beim Menschen in Verbindung mit einer aufrechten Haltung.
Die Muskeln des Unterschenkels sind wie die anderen Muskeln der unteren Gliedmaßen gut entwickelt, was durch die Funktion bestimmt wird, die sie im Zusammenhang mit der aufrechten Haltung, der Statik und der Dynamik des menschlichen Körpers erfüllen. Die Muskeln der unteren Gliedmaßen haben einen umfangreichen Ursprung in den Knochen, den intermuskulären Kompartimenten und den Faszien und wirken auf die Knie-, Knöchel- und Fußgelenke ein.
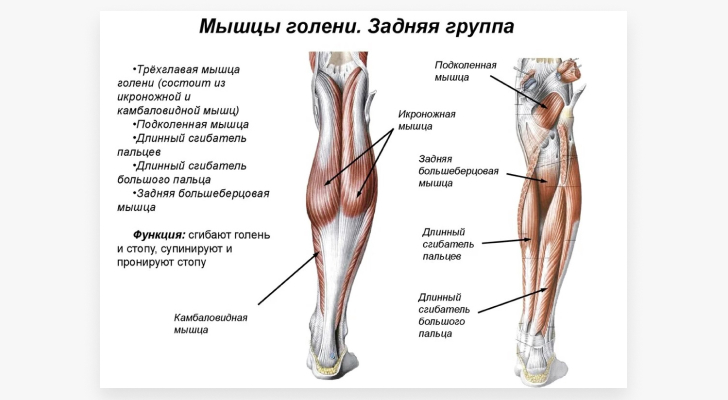
Man unterscheidet zwischen der vorderen, hinteren und seitlichen Schienbeinmuskelgruppe. Zur vorderen Gruppe gehören der Musculus tibialis anterior, der lange Zehenstrecker und der lange Daumenstrecker. Zur hinteren Gruppe gehören der Trizepsmuskel (bestehend aus dem Wadenmuskel und dem Kamelmuskel), die Kniesehnen- und Adduktorenmuskeln, der lange Zehenbeuger und der Tibialis posterior-Muskel. Die laterale Tibiagruppe umfasst die kurzen und langen Wadenbeinmuskeln.
Neben den Sehnen der Schienbeinmuskeln, die an den Knochen des Fußes ansetzen und zur vorderen, hinteren und seitlichen Gruppe gehören, verfügt der Fuß über eigene Muskeln (kurze Muskeln). Diese Muskeln setzen im Fußskelett an und stehen in einer komplexen anatomisch-topographischen und funktionellen Beziehung zu den Sehnen dieser Unterschenkelmuskeln, deren Ansatzpunkte sich an den Fußknochen befinden. Die Muskeln des Fußes befinden sich am Rückfuß und am Fußsohlenmuskel.
Bewegungen der unteren Gliedmaßen
Die Hüfte bewegt sich im Hüftgelenk um drei Achsen (triaxiales – multiaxiales Gelenk). Beugung und Streckung (um die vordere Achse) sind bis zu 80° bei gestreckter Gliedmaße und bis zu 120° bei gebeugtem Schienbein im Knie möglich. Abduktion und Adduktion (um die Sagittalachse) können bis zu 70-75° und Rotation um die Längsachse bis zu 55° durchgeführt werden.
Oberschenkelbeugung: Musculus iliopsoas, Musculus rectus femoris, Musculus caudalis, Musculus broad fascia, Musculus pectoralis.
Oberschenkelstreckung: M. gluteus medius, M. biceps femoris, M. semitendinosus.
Oberschenkelstreckung: Adduktion des Oberschenkels: großer Adduktor, langer Adduktor, kurzer Adduktor, Pectoralis-Muskel, dünner Muskel.
Zurückziehen des Oberschenkels: M. gluteus medius und kleine Muskeln.
Drehung der Hüfte nach innen: Gluteus medius (vordere Bündel), Gluteus minimus, Tensor fasciae broad.
Drehung der Hüfte nach außen: Gluteus medius, Gluteus medius und Gluteus minor, Musculus caudalis, Musculus iliopsoas, Quadrizeps, Musculus obturator externus und internus.
Fasziitis – klinisches Bild und Diagnose
Die nekrotisierende Fasziitis wird in den meisten Fällen durch eine Infektion verursacht, insbesondere durch beta-hämolytische Streptokokken. Die Krankheit ist durch einen raschen Ausbruch, einen schweren Verlauf und eine hohe Sterblichkeit (bis zu 30 %) gekennzeichnet. Die Krankheit betrifft fast alle Faszikel.
Immundefekte, Diabetes, Gefäßanomalien usw. tragen zur Entstehung der Krankheit bei. Zu den Hauptsymptomen gehören:
- Starke Schmerzen;
- Schwellung, Rötung oder Blaufärbung der Haut;
- Blasen, Geschwüre, nekrotische Bereiche (Bereiche mit vollständig zerstörtem Gewebe, schwarz, stinkend).
Abb. 3 Nekrotische Läsionen bei Fasziitis
Die Diagnose wird auf der Grundlage der körperlichen Untersuchung, der Laborbefunde (Bluttests, Gewebeschnitte) und der instrumentellen Befunde (MRT, Ultraschall) gestellt.
Die diffuse eosinophile Fasziitis – DEF – (auch Schulman-Syndrom oder Krankheit genannt, nach dem Arzt, der die Pathologie zuerst beschrieben hat) ist durch eine Bindegewebshyperplasie mit Veränderungen im subkutanen Fettgewebe, im Muskel, in den Faszien und in den lebenswichtigen Organen gekennzeichnet. Die Zahl der Eosinophilen, einer Art von weißen Blutkörperchen, im Blut ist erhöht.
Die Krankheit ist selten und tritt am häufigsten bei jungen Männern und Männern mittleren Alters auf. Übermäßige körperliche Belastung, Stress, Traumata usw. tragen zur Entstehung der Krankheit bei.
Sie beginnt akut mit einer deutlichen Verdickung, Verdickung und Schwellung der Faszien an Unterschenkel und Unterarm, seltener am Körper und im Gesicht. Die Patienten klagen über Trockenheit, Juckreiz, Veränderungen der Hautdichte und -farbe sowie Bewegungseinschränkungen der Gelenke.
Bei der Blutuntersuchung werden neben einer Erhöhung der Eosinophilenzahl auch Entzündungszeichen wie eine erhöhte Blutsenkungsgeschwindigkeit und ein erhöhtes C-reaktives Protein festgestellt. Eine Biopsie des betroffenen Gewebes mit anschließender Untersuchung kann die Diagnose bestätigen.
Die paraneoplastische Fasziitis gehört zu den Syndromen, die mit Krebs in Verbindung stehen. Der Begriff ‚paraneoplastisch‘ bedeutet, dass der Organismus Symptome an Stellen zeigt, die vom eigentlichen Tumor oder seinen Metastasen entfernt sind. Die Fasziitis tritt vor allem bei Frauen auf, und zwar in den späteren Stadien des bösartigen Prozesses. Die Krankheit ist gekennzeichnet durch:
Behandlung der Fasziitis
Die nekrotisierende Fasziitis erfordert eine dringende Operation.
Die Behandlung der DEF ist langfristig und besteht aus entzündungshemmenden und antifibrotischen Medikamenten, Kortikosteroidhormonen, Physiotherapie, Bewegungstherapie, Massage usw.
Die Therapie der paraneoplantaren Fasziitis, einschließlich der Palmarfasziitis, zielt auf den zugrunde liegenden Tumorprozess und die Beseitigung der Symptome (Schmerzen, Schwellungen, Kontrakturen usw.) ab.
Die Behandlung der Plantarfasziitis und des Fersensporns kann konservativ oder operativ erfolgen. In den frühen Stadien wird empfohlen,:
- Verringerung der Belastung des betroffenen Bereichs;
- Verringerung der Belastung der betroffenen Stelle; Physiotherapie zur Dehnung der Faszien;
- Verwendung von Nachtorthesen;
- Tragen von bequemem Schuhwerk mit niedrigem Absatz;
- Verwendung von Einlagen (bei Plattfüßen), Orthesen, individuellen Einlagen;
- Bandagieren zur Unterstützung des Fußgewölbes;
- Kortikosteroid-Injektionen;
- Lasertherapie;
- Radiofrequenztherapie.
Wenn die konservativen Maßnahmen nicht anschlagen, wird auf eine Operation zurückgegriffen.
Die Behandlungsstrategie hängt also direkt von der spezifischen Art der Fasziitis und dem Verlauf der Erkrankung ab. Unsere Klinik verfügt über ein beeindruckendes Arsenal an Techniken und Behandlungsmethoden.
In den letzten Jahren haben wir die Stoßwellentherapie als eine der effektivsten Methoden zur umfassenden Behandlung erfolgreich eingesetzt.
Stoßwellentherapie zur Behandlung von Fasciitis
Die bisherigen Methoden zur Behandlung der Plantarfasziitis haben mehrere Nachteile. Dazu gehören die unzureichende Wirksamkeit konservativer Methoden und Komplikationen nach Kortikosteroid-Injektionen und Operationen. Die extrakorporale Stoßwellentherapie (ECWT) ist eine wirksame Alternative zu diesen Verfahren. Diese Methode hat eine breite Evidenzbasis für Bindegewebsläsionen, insbesondere Plantarfasziitis.
Morphofunktionelle Merkmale
Die oberflächliche Faszie (Fascia superficialis) befindet sich unter der Haut, ihre Struktur ähnelt einem Bindegewebe und bietet aufgrund ihrer funktionellen Aufgabe einen Rahmen für oberflächliche Blut- und Lymphgefäße sowie Nerven, Lymphknoten usw. Bei Tieren umfasst sie die Muskulatur (Muscularis) und die Nerven. Bei Tieren umfasst sie die Muskelschicht, die beim Menschen in Form der Muscularis facialis, der subkutanen Halsmuskulatur und der fleischigen Hülle des Hodensacks teilweise erhalten ist. Singer betrachtet die oberflächliche Faszie als ein komplexes Gebilde, das Fettgewebe enthält. Nach A. P. Nach Sorokin gibt es zwei Arten von oberflächlichen Faszien: eine dichte, filzartige, dicke Faszie, die aus verflochtenen Bündeln von Kollagen und elastischen Fasern besteht, und eine lose Bündelform, die aus locker angeordneten Kollagen- und elastischen Fasern besteht, die durch Fettzellen getrennt sind.
Intrinsische Faszien (intrinsic fasciae propriae) liegen tiefer als oberflächliche Faszien, bedecken ganze Bereiche (z. B. Arm, Unterarm usw.) und grenzen Muskelgruppen oder einzelne Muskeln ab und dienen oft als Ankerpunkt. In den meisten Fällen sind sie deutlich ausgeprägt und werden durch Lamellen unterschiedlicher Dicke und Dichte dargestellt. Dichte Faszikel (Aponeurosen) umschließen Muskelgruppen oder verstärken die Fußgewölbe und werden immer direkt von Muskeln beeinflusst, die entweder von ihnen ausgehen oder über Sehnen in sie übergehen. Dazu gehören. Die Palmaraponeurose, die eine Verlängerung der Sehne des Musculus palmaris ist, die Plantaraponeurose, die das Fußgewölbe stärkt, die Aponeurose des Musculus biceps brachii, der Tractus iliopsoas, in den die Oberschenkelfaszie eingewoben ist, usw. Die dichte Faszie besteht aus Bündeln dicker Kollagenfasern, die streng in Richtung der Muskelkontraktionskraft ausgerichtet sind. Schichten von Kollagenfasern sind mit elastischen Fasern zu Netzwerken verwoben. Zwischen den Faserbündeln befindet sich eine kleine Anzahl von Fibrozyten. Obersteg zeigte, dass die Faszien, die die Muskeln bedecken, nach dem Prinzip der ‚Gitterschere‘ aufgebaut sind. Sie enthalten Systeme von Kollagenfasern, die in Schichten übereinander, schräg zueinander und quer zu den darunter liegenden Muskelfasern angeordnet sind.
Funktionen
Die Funktionen der Faszien sind vielfältig. Sie bedecken Muskeln, Gefäße und Nerven, halten Muskeln und Sehnen in einer bestimmten Position, sind der Ansatzpunkt vieler Muskeln, trennen Muskelgruppen und Organe und begrenzen Zell-Zell-Zwischenräume (siehe). Wie alle Bindegewebe spielen sie eine wichtige Rolle im Wasser- und Salzstoffwechsel. Die Kenntnis der Topographie der Faszien ist in der Chirurgie von entscheidender Bedeutung, wenn es um die Verteilung von Eiter, Anästhesielösungen usw. geht. Faszien werden als plastisches Material bei Operationen an Gelenken, Schädel usw. verwendet (siehe Fasziodese). (siehe Fasziodese).
Veränderungen der Faszien sind häufig sekundärer Natur. Entzündliche oder neoplastische Prozesse dringen aus den Muskeln, dem Unterhautgewebe, der Haut sowie den inneren Organen und Gefäßen in die Faszien ein, und die Faszien können ihre Ausbreitung eine Zeit lang begrenzen. Darüber hinaus entwickeln sich pathologische Veränderungen in den Faszien bei Krankheiten wie Arthrogryposis (siehe), Dermatomyositis (siehe), Sklerodermie (siehe), Elefantiasis (siehe) usw.
Nur dystrophische zyklische Läsionen der palmaren und plantaren Aponeurosen und Tumore sowie seltene entzündliche Prozesse – Fasziitis – können als primäre Faszienerkrankungen eingestuft werden.
Fasziale Fehlbildungen gehen in der Regel mit muskulären Fehlbildungen einher, wenn neben der Unterentwicklung des Muskels auch eine Unterentwicklung seiner Faszienhülle oder aponeurotischen Verlängerung vorliegt. Die Hypertrophie des Faszien- und Bandapparats um die Durchgänge der Hauptarterien (rheumatischer Stamm, neurovaskuläres Bündel der oberen Gliedmaßen usw.) ist eine der Ursachen für deren extrafasziale Kompression (siehe Sternchenmuskelsyndrom). Angeborene Defekte der Faszien können zu Muskelherniationen führen (siehe Muskeln). Eine Unterentwicklung der Faszien und Aponeurosen ist eine Ursache für ventrale Hernien (siehe Muskuläre Hernie). Hernie). So ist beispielsweise eine Schwäche der transversalen Faszie einer der lokalen prädisponierenden Faktoren für Leistenbrüche, und Risse und Löcher in der Aponeurose der weißen Linie des Abdomens sind für suprapubische Hernien (Hernie der weißen Linie) verantwortlich. Eine Schwäche der Nierenfaszien führt zu einer gestörten Nierenfixierung (siehe), und eine Schwäche oder Schädigung der Beckenbodenfaszien ist ein Faktor für einen Rektumprolaps (siehe) oder einen Uterusprolaps (siehe Uterus-, Vaginalprolaps).
Chirurgische Behandlung
Ungefähr 90 % der Patienten können innerhalb von 3 bis 6 Monaten konservativ behandelt werden. Eine chirurgische Behandlung ist bei Patientinnen mit chronischen Symptomen angezeigt, die nach einer vollständigen konservativen Behandlung über 6-9 Monate hinweg fortbestehen.
Der chirurgische Eingriff kann eine endoskopische oder offene partielle Plantarfasziektomie, eine Unterschenkelmuskeloperation und eine Achillessehnenoperation umfassen.
Partielle longitudinale FasziektomieBei der partiellen Längsfasziektomie wird der geschädigte Bereich der Plantarfaszie entweder endoskopisch oder durch einen kleinen Schnitt entfernt. Auf die Operation folgt eine 6-wöchige Schonung. Dieses Verfahren führt zwar zu guten Ergebnissen, kann aber das Risiko eines Risses der Plantarfaszie erhöhen, was zu einer ausgeprägten Plattfußdeformität und zur Entwicklung negativer Symptome führen kann.
Operationen an den Wadenmuskeln und der Achillessehne (bekannt als Strayer-Operation oder Wulpius-Operation): In jüngster Zeit wurden mehrere Studien veröffentlicht, die darauf hindeuten, dass die Verlängerung des Wadenmuskels zur Beseitigung der mit der Plantarfasziitis verbundenen Symptome beiträgt.
Bei der Operation wird ein Schnitt im unteren Teil der Wade gesetzt, um die Wadenmuskelsehne an ihrem Übergang zur Achillessehne zu lösen.
Nach der Operation müssen sich die Patienten sechs Wochen lang schonen. Es kann eine Restmuskelschwäche im Unterschenkel verbleiben, die sich in der Regel innerhalb von sechs bis 12 Monaten zurückbildet.
Anatomie der Achillessehne
Über die Achillessehne überträgt die Trizepssehne die Kraft auf das Fersenbein, das sie wiederum auf den Fuß überträgt und so das Gehen, Laufen und die aufrechte Haltung ermöglicht. Sie gehört zu den Anti-Schwerkraft-Muskeln, ebenso wie die Becken- und Wirbelsäulenmuskeln. Sie werden von langsamen (weißen) Muskelfasern dominiert, die nicht zu schnellen und präzisen Bewegungen fähig sind, aber im Vergleich zu den schnellen (roten) Fasern eine größere Kraft haben.
Jeder Skelettmuskel hat Fasern beider Typen, und das Verhältnis hängt von der ausgeübten Funktion ab. In den Augen- und Handmuskeln überwiegen die schnellen Muskelfasern. In den antegraden Muskeln überwiegen die langsamen Fasern, die eine längere Arbeit mit anhaltender Anstrengung ermöglichen.
Die Stelle, an der die Sehne am Knochen ansetzt, wird als Enthesus bezeichnet und weist bei antegraden Muskeln eine spezifische anatomische und histologische Struktur auf. Die Achillessehne ist eine Kombination aus den Sehnen des M. Gastrocnemius und des M. Soleus, die den M. Triseps surae bilden. Die beiden Köpfe des Wadenmuskels schließen sich auf der Höhe des mittleren Drittels des Schienbeins zu einer dünnen, flachen Sehne zusammen. Sie haften mit der vorderen Fläche der Wadenaponeurose und der hinteren Fläche der Kambialaponeurose aneinander. Zwischen ihnen gibt es keine Bindegewebsbrücken, so dass sie am untersten Teil der Wadensehne zur Achillessehne verschmelzen. Die Länge der Sehne ist variabel und schwankt zwischen 12 und 26 cm.
In 5 Prozent der Fälle gibt es einen dritten Kopf des Wadenmuskels, der sich dem medialen Kopf anschließt, während in 7 Prozent der Fälle die Funktion des medialen Kopfes vom Schultermuskel übernommen wird. Er bildet keine eigene Sehne, sondern schließt im unteren Drittel der Aponeurose an den Wadenmuskel an. In seltenen Fällen geht der laterale Kopf in eine eigene Sehne über und bildet eine separate Wadenendoprothese.
Histologie (zelluläre Struktur)
Das Hauptgewebe der Achillessehne ist das dichte faserige Bindegewebe, das allen Faszien, Hüllen, Bändern und Fasermembranen zugrunde liegt. Es besteht aus Tenozyten, Fasern und amorpher Substanz, die aus Wasser, Proteoglykanen, Glykosaminoglykanen und Kollagen Typ 4 besteht.
Unter den Proteoglykanen überwiegt das lecithinreiche Dekorin. Die amorphe Substanz wird von Fasern mit Kollagen Typ 1 (95 %) und Kollagen Typ 3 (5 %) dominiert. Typ-1-Kollagen zeichnet sich durch geringe Dehnbarkeit und hohe mechanische Zugfestigkeit aus. Typ 3-Kollagen bestimmt den Durchmesser der Sehnenfaser und hat eine geringere Zugfestigkeit. Alle drei Kollagenarten zeichnen sich durch einen hohen Gehalt an den Aminosäuren Glycin, Prolin und Lysin aus. Die Kollagenfasern sind zu einem einzigen geordneten System zusammengebunden.
Die Zugfestigkeit des Kollagenmoleküls wird durch Aminosäurevernetzungen gewährleistet, deren Anzahl in der Sehne variiert. Der Muskel-Sehnen- und Sehnen-Knochen-Übergang weist die wenigsten dieser Querverbindungen auf, während der mittlere Teil der Sehne die meisten aufweist, was für die unterschiedliche mechanische Festigkeit entlang der Sehnenlänge verantwortlich ist (größere Anzahl von Rissen im mittleren Drittel). Chronische Entzündungen verändern das Mengenverhältnis von Typ-1- zu Typ-3-Kollagenen zugunsten der letzteren, was das Risiko von Spontanrissen erhöht.
Kollagenfasern und amorphe Substanz bleiben aufgrund des Endotenons, das benachbarte Fasern voneinander trennt und ihnen eine relativ unabhängige Bewegung ermöglicht, relativ unabhängig voneinander.
Die histologische Struktur in Verbindung mit der komplexen Spiralgeometrie verleiht der Sehne einzigartige mechanische Eigenschaften. Nach Angaben verschiedener Autoren kann die Achillessehne einer Zugkraft von 350 bis 800 kg (50 N/mm) standhalten, dehnt sich unter Belastung um 3-5 % und ist zur Energierückgewinnung fähig (Energie wird in der Rückschlagphase gespeichert und in der Abstoßphase wieder abgegeben). Bei einer Dehnung von mehr als 5 % kommt es zu einem teilweisen Versagen der Fasern und bei mehr als 8 % zu einem Riss.
Arten
Je nach Lage des Knotens wird unterschieden zwischen:

– kraniale Fasziitis;
– intravaskuläre Fasziitis;
– verwandte Formen der Fasziitis und Myositis.
– knotige Fasziitis
– infiltrativer Fasziitis;
– pseudosarkomatöse Fibromatose;
– noduläre Fasziitis;
– proliferative Fasziitis;
– Pseudosarkomatöses Dermatofibrom.
Ursachen
Noduläre Fasziitis tritt auf, wenn sich Fettgewebe durch die tiefe Faszie wölbt. Bis vor kurzem wurde diese Pathologie als reaktiver Prozess mit unklarer Ätiologie betrachtet. Jüngste Studiendaten deuten jedoch darauf hin, dass es sich um einen klonalen Tumorprozess handelt, der in der Regel selbstlimitierend ist.
– Subkutanes Wachstum über einen kurzen Zeitraum von 3-6 Wochen;
– spontane Rückbildung;
– Läsion erreicht gewöhnlich eine Größe von 3 cm.
Wenn sich eine noduläre Fasziitis im Gesäß entwickelt, kann es zu einer gewissen Gewebespannung kommen.
Ursachen
Die einzige nachgewiesene Ursache der Plantarfasziitis ist ein gelegentliches Mikrotrauma der Plantarfaszie, das durch unvorsichtige Fußbewegungen verursacht wird. Mehrere Faktoren können die Wahrscheinlichkeit von dystrophischen Veränderungen im Plantarbereich erhöhen:

– Übergewicht;
– weiblich zu sein;
– Langes Stehen oder Gehen auf hartem Untergrund;
– Tragen von Schuhen ohne Rist (Pantoffeln, Flip-Flops);
– Stagnation der Blutzirkulation in den unteren Gliedmaßen;
– Plattfüße;
– häufiges schweres Heben.
Plantarfasziitis wird häufig bei Tänzern, Profisportlern und Läufern diagnostiziert.
Diagnostische Verfahren
Um eine Plantarfasziitis zu diagnostizieren, wird der Patient einer diagnostischen Untersuchung unterzogen, die Folgendes umfasst:
– Erhebung der Krankengeschichte;
– Visuelle Untersuchung und Abtasten des Fußes;
– Röntgenuntersuchung, um knöcherne Veränderungen festzustellen;
– Blutuntersuchungen (zum Nachweis der Bakterien, die die nekrotisierende Fasziitis verursachen);
– MRT des Fußes (wird bei Verdacht auf Plantarfasziitis verschrieben).
Eine umfassende Untersuchung wird am besten in einem modernen, multifunktionalen Zentrum durchgeführt, das mit Geräten der neuesten Generation ausgestattet ist. Die Gesundheitsklinik verfügt beispielsweise über eigene diagnostische Einrichtungen (Ultraschall, CT, MRT) und einen Stab erfahrener, hoch qualifizierter Spezialisten. Der Patient hat die Möglichkeit, sich allen diagnostischen Verfahren zu unterziehen, ohne die Klinik zu verlassen, und einen Termin mit dem richtigen Arzt zu vereinbaren, um eine umfassende Behandlung zu entwickeln.
Langes Oberschenkelsegment
Das charakteristische Merkmal dieses Segments ist seine gefiederte Struktur. Der Muskel erstreckt sich von der Spitze des MB-Knochens und setzt von außen an dessen 2:
Bei der Kontraktion des langen Fibulamuskels werden gleichzeitig 3 Arten von Bewegungen ausgeführt:
Die Sehne dieser Faser umgibt die seitliche Seite des Sprunggelenks hinter und unter ihr. In der Nähe der Ferse treffen sie auf die Extremitäten. Wenn sie weiter vordringt und in die Umgebung des Stützmuskels eintritt, breitet sich dieses Element entlang der Furche aus, die an der Unterseite des Fußwurzelknochens verläuft, und endet an seiner Innenseite.
Kurze Fasern des Oberarmknochens
Dieser Untertyp des Plantarmuskels hebt den seitlichen Fußrand an, verhindert, dass er sich mit der Sohlenseite und dem Klumpfuß nach innen dreht und führt die Sohlenflexion durch.
Er bildet auf seiner der Haut zugewandten Oberflächenseite die kurze Faser MB, die Eichel und Wadenbein verbindet. Vom kurzen Wadenbein abwärts verlaufend, umschließt die Sehne von der dorsalen unteren Extremität aus die seitliche Struktur des Sprunggelenks und setzt dann am Gelenkhöcker des letzten Mittelfußknochens an.
Wie wird die Plantarfasziitis behandelt?
Im Gegensatz zur Arthritis des Knies oder des Sprunggelenks ist die Plantarfasziitis gut behandelbar. Sie kann vollständig geheilt werden, vorausgesetzt, es wird ein umfassender Ansatz verfolgt. Orthopäden und Rheumatologen setzen Stoßwellentherapie, Dekompressionstechniken zur Stressreduzierung, Kinesiotaping und andere Verfahren zur Wiederherstellung der Fußfunktion ein.
Was ist ein Fersensporn und wie wird er behandelt? Dr. Yevdokimenko erklärt es uns:
Tipps für Menschen, bei denen eine Plantarfasziitis diagnostiziert wurde
Eine umfassende Behandlung ist nicht von heute auf morgen möglich. Deshalb ist es wichtig, dass Sie in dieser Zeit einige Regeln beachten und Ihren Fuß vor weiteren Schäden schützen. Worauf muss man sich also vorbereiten und was muss man aushalten?
- ‚Verlangsamen Sie das Tempo.‚. Eine Zeit lang werden Sie nicht mehr so mobil sein können wie früher. Spazierengehen wird keinen Spaß mehr machen, Sport wird unmöglich, ebenso wie Reisen. Es ist wichtig, sich jetzt auf die Behandlung zu konzentrieren, um zu verhindern, dass die Krankheit ihren Lauf nimmt.
- Verschließen Sie nicht die Augen vor den Symptomen.. Sobald Sie Schmerzen im Fersenbereich verspüren, sollten Sie Ihren Arzt aufsuchen. Andernfalls kann die Krankheit chronisch werden, was ihre Behandlung erschwert.
- Achten Sie auf die Erhaltung des Fußgewölbes. Behandeln Sie nicht die Ferse selbst – also den Bereich, der die Schmerzen verursacht. Die richtige Dämpfung des Fußes steht an erster Stelle, gefolgt von therapeutischen Maßnahmen. Wählen Sie geeignete orthopädische Einlagen und tragen Sie diese kontinuierlich, damit sich der Fuß an die neuen Bedingungen anpassen kann.
- Vermeiden Sie lange Spaziergänge. Fahrräder sind eine gute Alternative – das Treten in die Pedale ist weniger gefährlich für den Fuß. Dehnungs- und Belastungsübungen ohne Fußstütze können ebenfalls als körperliche Aktivität durchgeführt werden.
- Nutzen Sie die Vorteile einer speziellen Massage. Sie können Ihre Füße mit einem kleinen Ball oder einem speziellen Massagegerät mit einer Rolle massieren. Dadurch werden schmerzhafte Empfindungen gelindert.
- Verwenden Sie elastische Bandagen oder Kompressionsstrümpfe.. Fragen Sie Ihren Orthopäden, welche für Ihre Form der Erkrankung geeignet sind.
- Gehen Sie auf den Zehenspitzen .. Dieser Ratschlag ist gut für Menschen, die nachts auf die Toilette müssen. Die Ferse ist besonders empfindlich, wenn sie lange Zeit nicht bewegt wurde.
- Die Beugemuskeln des Fußes.
- Fasciitis.
- Längsseitiger Soleus-Muskel.
- Wie Muskeln und Knochen zusammenhängen.
- Tibialis posterior-Muskel.
- Schienbeinfaszie.
- Riss der Fußfaszie.
- Die Muskeln, die den Fuß bewegen.
