Die Elektroneuromyographie (ENMG) der unteren Gliedmaßen wird ergänzend zur Untersuchung eingesetzt: Das Problem wird durch eine Abnahme der Pulsgeschwindigkeit der sensorischen Fasern hinter dem Innenknöchel angezeigt.
- Tunnelsyndrom
- Ursachen
- Definition der Krankheit. Ursachen
- Symptome des Tarsaltunnelsyndroms
- Komplikationen
- Behandlung
- Behandlungsmethoden
- Ergebnisse
- Diagnose des Karpaltunnelsyndroms
- Behandlung des Karpaltunnelsyndroms
- Was ist der Fußwurzelkanal im Fuß?
- Ursachen des Tarsaltunnelsyndroms im Sprunggelenk
- RISIKOFAKTOREN UND VORBEUGUNG
- Behandlung des Tarsaltunnelsyndroms
- Was kann ich selbst bei Beinschmerzen tun?
- Klassifizierung
- Diagnose
Tunnelsyndrom
Bei Personen, die lange Zeit dieselbe Tätigkeit ausüben, z. B. lange am Computer sitzen, können Schmerzen in den Händen auftreten. Dies ist dann ein Tunnelsyndrom. Nicht nur Menschen, die am Computer arbeiten, sondern auch Autofahrer können von diesem Problem betroffen sein, weil ihre Hände lange Zeit in der gleichen Position sind.
Das Tunnelsyndrom hängt damit zusammen, dass das Gewebe um die Sehne herum anschwillt und dadurch Druck auf den Nerv ausübt. Dies führt dazu, dass der Patient ein Kribbeln in der Hand und ein Taubheitsgefühl in den Fingern verspürt. Die Muskeln werden schwach und die Finger können anschwellen.
Das Karpaltunnelsyndrom hängt mit dem Tunnel zusammen, der zwischen dem Querband und den Knochen des Handgelenks verläuft. Im Zentrum des Karpaltunnels befindet sich der Medianusnerv. Jede Krankheit, Verletzung oder Pathologie führt zu einer Verengung des Kanals und beeinträchtigt den Nerv, was zu dem Syndrom führt.
Ursachen
Das Tunnelnervensyndrom ist sowohl eine angeborene Anomalie als auch eine Krankheit, die mit den Aktivitäten und dem Lebensstil einer Person zusammenhängt.
Zu den Hauptursachen des Tunnelgelenksyndroms gehören:
- Lange Zeit eine ungünstige Handhaltung einnehmen (dies kann mit beruflichen Tätigkeiten zusammenhängen, z. B. mit der Arbeit an einer Maschine);
- Genetische Veranlagung;
- Hormonelles Ungleichgewicht aufgrund von Schwangerschaft und Wechseljahren;
- Entzündliche Prozesse;
- Gutartige, bösartige Tumore im Bereich der Gehörgänge.
Zu den Ursachen des Tunnelsyndroms gehören Krankheiten wie Osteoarthritis, Diabetes, Arthritis und Schilddrüsenerkrankungen. Bei Patienten mit Stoffwechselstörungen, nach Knochenbrüchen, häufigen Traumata oder Prellungen kann dieses Problem auftreten.
Definition der Krankheit. Ursachen
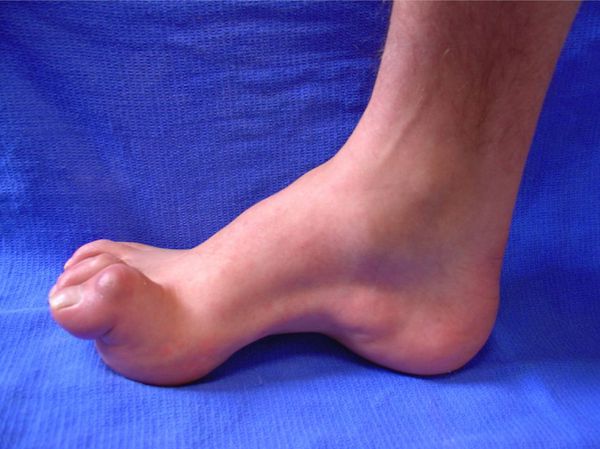
Tarsal-SyndromDas tarsale Syndrom (tarsal.) kanalikulär – ist eine periphere Mononeuropathie der unteren Gliedmaßen, die durch eine Kompression des Nervus tibialis verursacht wird und Schmerzen im Sprunggelenk an der Innenseite des Fußes hervorruft.
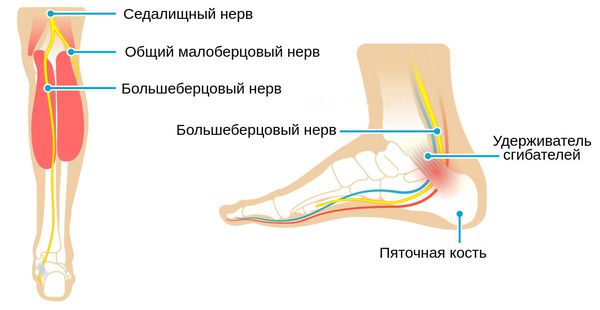
Es gibt mehrere andere Bezeichnungen für diese Pathologie: Schienbeinnerv-Entrapment-Syndrom, Richet-Kanal-Syndrom, Tarsalkanal-Syndrom. [9]
Der Beginn der Kompression ist unabhängig von Alter und Geschlecht, da die meisten Fälle mit einem Trauma des Sprunggelenks oder mit einer subklinischen und dann dekompensierten Neuropathie verbunden sind.
Die Nervenkompression kann aus verschiedenen Gründen auftreten:
- Valgusdeformität des Fußes;
- Weichteiltumore – Sarkome von Muskeln, Fett und Sehnen;
- Tumore des Nervs und seiner Umhüllung;
- Gefäßpathologie (Krampfadern);
- gutartige knöcherne Formationen im Tarsaltunnel (Exostosen);
- Trauma des Gelenks oder der Muskeln als Folge einer Einwärtsdrehung des Fußes;
- Komplikationen bei Operationen am Sprunggelenk.
Statistisch gesehen haben etwa 1/4 der Patienten mit Tarsaltunnelsyndrom eine Vorgeschichte mit einem Trauma des Sprunggelenks. [11]
Bestimmte systemische Erkrankungen sind Risikofaktoren für die Entwicklung des Syndroms oder die Verschlimmerung des Syndroms:
Eine Hypothyreose kann zu einer Schwellung und Verdickung des Gewebes führen, die auf eine Anhäufung von Glucosaminoglykanen und Hyaluronsäure zurückzuführen ist und mit einer Flüssigkeitsretention einhergeht. [13]
Diabetes hat aufgrund des chronischen Anstiegs des Glukosespiegels eine schädliche Wirkung auf die peripheren Nerven. Dies führt zur Bildung von Sorbit, einem Nebenprodukt der Glukoseverwertung. Es reichert sich in hohen Konzentrationen an, erhöht den osmotischen Druck in der Zelle und verursacht Schwellungen. Angiopathie und Verengung des peri- und intraluminalen Gefäßlumens beim diabetischen Debulking werden ebenfalls als Mechanismen der Nervenschädigung angesehen. [14]
Symptome des Tarsaltunnelsyndroms
Die Schädigung des Nervus tibialis posterior kann beidseitig sein. Wenn er komprimiert ist, treten folgende Symptome auf
- Schmerzen in der hinteren Schienbeinregion;
- Kribbeln und Brennen in den Fußsohlen und Zehen (Parästhesien);
- Verringerung der Muskelkraft beim Beugen der Zehen;
- Veränderungen im Gang – er wird schmerzhaft, heikel und der Patient neigt dazu, den verletzten Fuß nicht zu belasten.
Schmerzen Bei diesem Syndrom ist der periphere Nerv das Leitsymptom. Er äußert sich in Form eines brennenden Gefühls oder eines Schmerzes, der in den hinteren Bereich des Unterschenkels ausstrahlt. Er kann in der Sohle, im Fuß, in den Zehen und überall entlang des Verlaufs des Nervus tibialis auftreten.
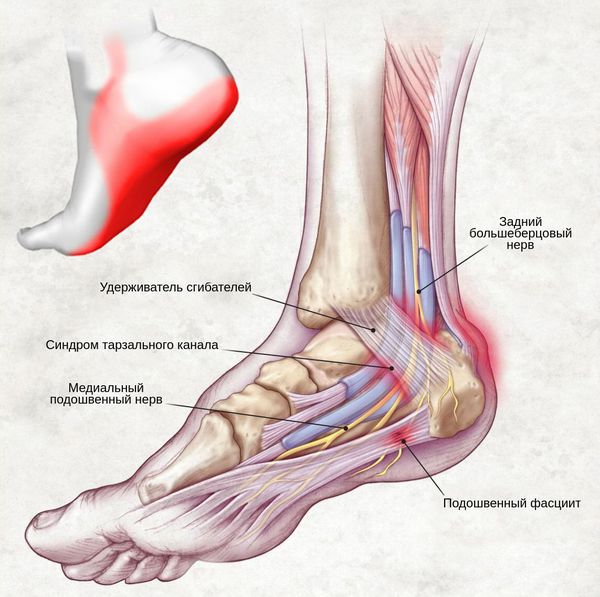
Das schmerzhafte Gefühl wird durch Druck auf den Kanal, Bewegung, Gehen, Klopfen und verschiedene Bewegungen des Sprunggelenks – Aufsetzen, Abstoßen und Strecken des Fußes – hervorgerufen. Es kann auch nachts unangenehm sein.
Schmerzhafte Parästhesien – Ein ständiges Taubheitsgefühl, Kribbeln, Brennen oder Stechen, das sich beim Gehen verschlimmert und im Bereich der Zehen und der Sohleninnervation auftritt:
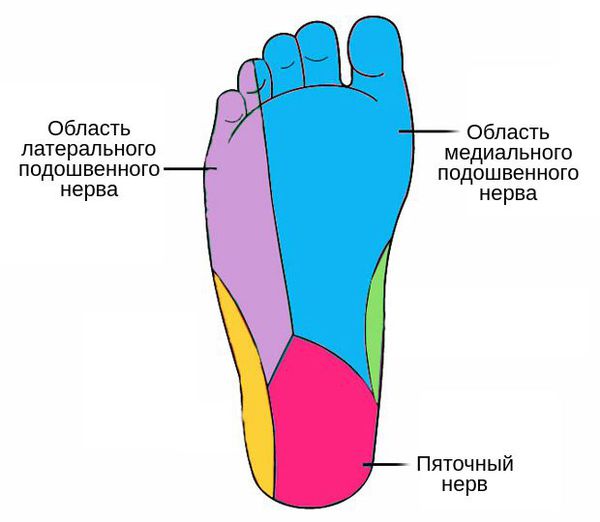
Auch dies ist bei diesem Syndrom nicht ungewöhnlich. Leichte Parese der Zehenbeuger (‚Katzenpfote‘) und Trophische Veränderungen der Haut Veränderungen der Haut am Fuß.
Durch die Nervenkompression wird das neuromuskuläre Signal geschwächt und die Streckung der Finger zur Seite wird erschwert. Dies führt zu einer Hypotrophie und manchmal zu einer Atrophie der Fingerbeugemuskeln.
Komplikationen
Ein unbehandeltes Tarsaltunnelsyndrom führt zu einer dauerhaften und irreversiblen Nervenschädigung. Da die Nervenschäden das Bein betreffen, treten Schmerzen auf.
Die Diagnose des Tarsaltunnelsyndroms wird von einem Neurologen gestellt. Bei der Untersuchung erkundigt sich der Neurologe nach dem Auftreten der Symptome und einer Vorgeschichte, z. B. nach einem Trauma in diesem Bereich. Er oder sie wird den Fuß und das Sprunggelenk untersuchen und nach körperlichen Merkmalen suchen, die auf ein Tarsaltunnelsyndrom hinweisen könnten. Es wird ein Tinel-Test durchgeführt, bei dem der Schienbeinnerv leicht abgeklopft wird. Spürt der Patient bei diesem Test ein Kribbeln oder Schmerzen, deutet dies auf ein Tarsaltunnelsyndrom hin. Der Neurologe kann auch zusätzliche Tests empfehlen, um die Ursache festzustellen, einschließlich der Elektromyographie, einem Test zum Nachweis von Nervenfehlfunktionen, und einer Ultraschalluntersuchung des Nervs. Eine MRT-Untersuchung des Knöchels und des Fußes ist angezeigt, wenn der Arzt vermutet, dass ein Tumor oder eine Knochenhypertrophie die Ursache des Tarsaltunnelsyndroms sein könnte.
Behandlung
Das Tarsaltunnelsyndrom kann mit einer breiten Palette von Behandlungen kontrolliert werden. Unabhängig von der zugrunde liegenden Erkrankung ist eine frühzeitige Behandlung wichtig, um eine irreversible Schädigung des Nervs zu verhindern. Zu Hause können entzündungshemmende Medikamente eingenommen werden, um die Entzündung zu reduzieren. Ruhe, Kühlung und Kompression verringern Schwellungen und Entzündungen.
Zur Verringerung der Schwellung im betroffenen Bereich können Steroidinjektionen verabreicht werden. In einigen Fällen werden Schienen verwendet, um den Fuß zu fixieren und Bewegungen einzuschränken, die den Nerv zusammendrücken. Bei natürlichen Plattfüßen können spezielle Schuhe bestellt werden, um das Fußgewölbe zu stützen. In schweren, langwierigen Fällen wird der Neurologe eine Operation empfehlen, bei der der Chirurg einen Schnitt vom Knöchel bis zum Fußgewölbe macht und das Band löst. Einige Chirurgen wenden auch minimalinvasive Verfahren an, bei denen viel kleinere Schnitte im Knöchel vorgenommen werden. Der Chirurg verwendet Instrumente, um das Band zu dehnen. Da das Gewebe weniger verletzt wird, sind das Risiko von Komplikationen und die Erholungszeit geringer.
Behandlungsmethoden
Die Behandlung der Pathologie kann konservativ oder operativ erfolgen. Nicht-steroidale entzündungshemmende Medikamente sind die erste Maßnahme zur Beseitigung von Schwellungen und Schmerzen, und der Arzt wählt auch Medikamente zur Verbesserung der Trophik und zur Förderung der Nervenregeneration aus.
Es ist sehr wichtig, das richtige Schuhwerk zu wählen und Wirbelsäuleneinlagen zu verwenden. Diese stützen den Fuß in der Supinationsstellung und verhindern die Pronation.
Wenn die Symptome stark ausgeprägt sind, kann Kortison verschrieben werden. Die Injektion in den Beugesehnenkanal hilft, Entzündungen und Schwellungen zu lindern und die Reizung der Nerven zu reduzieren.
Wenn die konservative Behandlung unwirksam ist, kann eine Operation angezeigt sein. Dabei wird der Schienbeinnerv aus dem Kanal gelöst. Dadurch kann seine Kompression beseitigt werden. Die Operation wird unter Vollnarkose oder Spinalanästhesie durchgeführt – es wird ein Schnitt an der Rückseite des Innenknöchels gemacht und der Schleimbeutel in seiner ganzen Länge durchtrennt. Während des Heilungsprozesses bildet sich Bindegewebe und der Beuger heilt in einer entspannten Position.
Ergebnisse
Die Ärzte in der Zdorovya-Klinik an der Kurskaja sind sehr erfahren. Sie stellen schnell und korrekt eine Diagnose und verschreiben die entsprechende Behandlung. Der Prozess der Wiederherstellung des Tonus der Fußbeugemuskeln dauert lange, aber eine vollständige Genesung ist möglich. Die Gesundheitsklinik verfügt über alle notwendigen Diagnosegeräte, was sehr praktisch ist – sobald Sie die Gerätediagnose bestanden haben, können Sie mit den Testergebnissen direkt zum Arzt gehen und die Behandlung beginnen.
Um den Genesungsprozess nach der Behandlung zu beschleunigen, verschreibt der Arzt spezielle Übungen zur Erhaltung des Muskeltonus. Auch Physiotherapie ist angezeigt, um Schmerzen und Schwellungen zu lindern. Die Krankengymnastik kann mit entzündungshemmenden Salben kombiniert werden.
Diagnose des Karpaltunnelsyndroms
Bei der neurologischen Untersuchung werden ein Bereich der Hypoästhesie, der der Innervation des Nervus medianus entspricht, eine gewisse Kraftminderung in den vom Nervus medianus innervierten Muskeln und autonome Veränderungen der Haut der Hand (Färbung, Temperatur und Marmorierung der Haut) festgestellt. Weitere Tests werden durchgeführt, um Folgendes festzustellen: Falen-Zeichen – Parästhesien oder Taubheitsgefühl in der Hand bei passiver Beugung und Streckung für eine Minute, Tinel-Zeichen – Kribbeln in der Hand beim Klopfen im Bereich des Handgelenks. Die genaue Topographie der Läsion kann durch Elektromyographie und Elektroneurographie bestimmt werden.
Um die Entstehung des Karpaltunnelsyndroms zu untersuchen, sollten eine Blutuntersuchung auf RF, eine Blutchemie, Röntgenaufnahmen des Handgelenks und der Handwurzel, eine Ultraschalluntersuchung des Handgelenks, eine CT- oder MRT-Untersuchung des Handgelenks und, falls angezeigt, eine Punktion des Handgelenks durchgeführt werden. Eine Konsultation mit einem Orthopäden oder Traumatologen, Endokrinologen oder Onkologen ist möglich. Das Karpaltunnelsyndrom muss von der Neuropathie des Nervus radialis, der Neuropathie des Nervus ulnaris, der Polyneuropathie der oberen Gliedmaßen, den vertebrogenen Syndromen aufgrund der zervikalen Spondyloarthropathie und der Osteochondrose abgegrenzt werden.
Behandlung des Karpaltunnelsyndroms
Das Hauptziel der Behandlung ist die Beseitigung der Karpaltunnelstenose. Dazu gehören die Korrektur von Verrenkungen, die Ruhigstellung der Hand, die Korrektur von endokrinen und metabolischen Anomalien, die Kontrolle von Entzündungen und die Reduzierung von Gewebeschwellungen. Die konservative Behandlung wird von einem Neurologen durchgeführt, gegebenenfalls in Zusammenarbeit mit anderen Spezialisten. Die operative Behandlung wird von einem Neurochirurgen festgelegt.
Die konservative Behandlung beschränkt sich auf die Ruhigstellung der betroffenen Hand mit einer Schiene für etwa 2 Wochen und eine entzündungshemmende, schmerzstillende und ödemhemmende Pharmakotherapie. Zum Einsatz kommen NSAR (Ibuprofen, Indometacin, Diclofenac, Naproxen); in schweren Fällen werden Kortikosteroide (Hydrocortison, Prednisolon) verschrieben; bei starken Schmerzsyndromen werden therapeutische Handgelenksblockaden mit Einbringung eines Lokalanästhetikums (Lidocain) eingesetzt. Die Therapie des Ödems erfolgt mit Diuretika, hauptsächlich Furosemid. Eine Vitamintherapie mit Gr. B, Schlammbehandlung, Elektrophorese, Ultraphonophorese und Dimethylsulfoxid-Kompressen haben eine positive Wirkung. Eine Gefäßtherapie mit Pentoxifyllin und Nikotinsäure kann die Ischämie des Medianusnervs verringern. Nach klinischer Besserung werden physikalische Therapie, Handmassage und myofasziale Handmassage empfohlen, um die Nervenfunktion und die Kraft der Handmuskulatur wiederherzustellen.
Wenn die konservativen Maßnahmen unwirksam sind, muss das Karpaltunnelsyndrom operativ behandelt werden. Die Operation besteht in der Durchtrennung des transversalen Karpalbandes. Sie wird ambulant mit einer endoskopischen Technik durchgeführt. Bei erheblichen strukturellen Veränderungen im Bereich des Karpaltunnels wird eine offene Operation durchgeführt, da die endoskopische Technik nicht möglich ist. Dadurch wird der Karpaltunnel geweitet und die Kompression des Medianusnervs aufgehoben. Zwei Wochen nach der Operation ist der Patient in der Lage, Handbewegungen auszuführen, die keine große Belastung erfordern. Es dauert jedoch mehrere Monate, bis die Hand vollständig verheilt ist.
Was ist der Fußwurzelkanal im Fuß?
Zunächst müssen wir verstehen, was der Fußwurzelkanal ist und wo er sich befindet. Der Fußwurzelnerv ist ein Zweig des Ischiasnervs, der sich in der Halsgrube verzweigt. Der Tarsalkanal des Fußes befindet sich an der inneren (medialen) Seite des Sprunggelenks. Er wird durch den Beugertunnel (eine Struktur aus dichtem Fasergewebe) gebildet. Im Inneren des Tunnels befinden sich Blutgefäße und Nervenfasern. Er tritt am plantaren Teil des Fußes aus. Ein anderer Name für diesen Tunnel ist Richets Fersenkanal.
Das Tarsaltunnelsyndrom kann durch eine krankhafte Verformung des inneren Gewebes oder durch Druck des Fersenbeins, des Talus, verformter Sehnen usw. verursacht werden. Eine Fehlstellung des Fußes und eine valgische (X-förmige) Deformität des Schienbeins sind wichtige Faktoren für die Entstehung dieser Pathologie.
Mit einem umfassenden Behandlungsansatz wird die mögliche Ursache ermittelt. Der Arzt wird alles Notwendige tun, um ihre negativen Auswirkungen zu beseitigen.
Ursachen des Tarsaltunnelsyndroms im Sprunggelenk
Das Tarsaltunnelsyndrom wird häufiger bei übergewichtigen Patienten diagnostiziert, die Probleme mit der Fußstellung haben. Eine entzündliche Ätiologie dieser Erkrankung tritt in etwa 30 % der Fälle auf. Die sekundäre Form aufgrund von Tumorwachstum und Zystenbildung tritt bei 5-7 % der Patienten auf. Traumata, einschließlich Verstauchungen der Sprunggelenksbänder, Verrenkungen, Frakturen und Brüche der Ferse, eines der Fußwurzelknochen und des Talus, können zum Tunnelsyndrom beitragen.
Zu den weiteren Ursachen des Tarsaltunnelsyndroms gehören die folgenden Risikofaktoren:
- X-förmige Schienbeindeformität;
- Platt- oder Klumpfuß, der zu Deformierungen der Mittelfuß- und Fußwurzelknochen führt;
- Verkürzung und Vernarbung der Knöchelsehne;
- Übergewicht;
- übermäßige körperliche Belastung des Fußes (schweres Heben, schweres Tragen, körperliche Arbeit, langes Stehen);
- ungeeignetes Schuhwerk für das tägliche Tragen und den Sport.
Die genaue Ursache des Tarsaltunnelsyndroms am Fuß lässt sich oft nicht feststellen. Daher zielt die Behandlung darauf ab, die physiologische Durchlässigkeit des Kanals wiederherzustellen. Ist die Ursache bekannt, zielt die Behandlung zunächst darauf ab, sie zu beseitigen. Wurde beispielsweise bei einem Patienten ein Plattfuß und eine Valgusdeformität des Unterschenkels diagnostiziert, führt der Osteopath eine Korrektur der Fußstellung durch. Sobald die korrekte Stellung wiederhergestellt und die Schienbeinverkrümmung beseitigt ist, kann eine Therapie zur Wiederherstellung der Durchlässigkeit des Tarsalkanals durchgeführt werden.
RISIKOFAKTOREN UND VORBEUGUNG
Es ist bekannt, dass das Tarsaltunnelsyndrom häufiger bei Menschen auftritt, die lange Zeit auf ihren Füßen stehen. Intensive körperliche Aktivitäten, die mit einer Plantarflexion des Fußes einhergehen, können ebenfalls Symptome hervorrufen, die für das Tarsaltunnelsyndrom charakteristisch sind. Ein prädisponierender Faktor für die Entwicklung des Tarsaltunnelsyndroms sind Plattfüße.
Fettleibigkeit verdoppelt das Risiko einer mechanischen Überlastung des Fußes und geht häufig mit Diabetes einher (eine Komplikation davon ist die Neuropathie, die die Nerven selbst für minimalen Druck empfindlicher macht).
Es wird auch vermutet, dass das Tarsaltunnelsyndrom häufig mit rheumatoider Arthritis, Hypothyreose und Gicht einhergeht.
Behandlung des Tarsaltunnelsyndroms
Das Hauptziel der Behandlung des Tarsaltunnelsyndroms besteht darin, die Ursachen des Drucks zu beseitigen und die Heilung des Bereichs zu ermöglichen, wodurch Schmerzen und Entzündungen verringert werden. Eine Kältebehandlung kann Gelenk- und Muskelschmerzen, auch im Fuß, lindern.
Bevor auf invasive Verfahren (Operationen und Eingriffe) zurückgegriffen wird, sollte immer eine konservative Behandlung über einen längeren Zeitraum versucht werden, in manchen Fällen ist sie jedoch die einzige Option. Direkte konservative Maßnahmen können sein:
– Gewichtsabnahme (dadurch wird die Belastung des Bereichs verringert)
– Nervenmobilisierung (der Arzt kann den Schienbeinnerv dehnen und den Druck im Bereich der Kompression verringern)
Was kann ich selbst bei Beinschmerzen tun?
1. Allgemeine Bewegung und Aktivität sind empfehlenswert, bleiben aber innerhalb der Schmerzgrenzen. Zwei Spaziergänge pro Tag von 20-40 Minuten sind gut für den Körper und die schmerzenden Muskeln.
2. Triggerpunkte / Massagebälle sind sehr zu empfehlen – es gibt sie in verschiedenen Größen, so dass man auch alle Körperregionen treffen kann. Es gibt keine bessere Selbsthilfe als diese! Wir empfehlen das folgende (Bild unten anklicken) – es ist ein komplettes Set von 5 Triggerpunkt-/Massagebällen in verschiedenen Größen:


Gilt für unruhige Füße, Plantarfasziitis und Fersensporn? Bälle sind auch bei der Behandlung dieser Krankheiten besonders nützlich!
3. Training: Gezieltes Training mit Trainingstechniken von verschiedenen Gegnern (wie z. B. dieses Set von 6 Strickbällen mit verschiedenen Widerständen) kann helfen, Kraft und Funktion zu trainieren. Das Stricktraining beinhaltet oft ein spezifischeres Training, was wiederum zu einer effektiveren Verletzungsprävention und Schmerzreduzierung führen kann.
4. Schmerzlinderung bedeutet Kühlung: Biofreeze ist ein natürliches Produkt, das Schmerzen durch sanfte Kühlung der betroffenen Stelle lindern kann. Die Kühlung ist vor allem dann zu empfehlen, wenn die Schmerzen sehr stark sind. Sobald sie sich beruhigt haben, wird eine Wärmebehandlung empfohlen – es ist also ratsam, sowohl zu kühlen als auch zu wärmen.
5. Schmerzlinderung – Erwärmung: Die Erwärmung der Muskeln kann die Durchblutung verbessern und die Schmerzen lindern. Wir empfehlen das folgende wiederverwendbare Wärme-/Kältekissen (klicken Sie hier, um mehr darüber zu erfahren) – das sowohl zum Kühlen (kann eingefroren werden) als auch zum Erwärmen (kann in der Mikrowelle erwärmt werden) verwendet werden kann.
Klassifizierung
Klassifizierung der peripheren Neuropathien nach ätiologischen und pathomorphologischen Merkmalen (WHO, 1982)
Б. Erworben durch oder konsumiert von:
1. exogene Gifte und Drogen:
– Metalle: Arsen, Quecksilber, Gold, Alkenen, Aluminium, Zink, Thallium;
– Lösungsmittel: Hexan, Tetrachlorkohlenstoff, Schwefelkohle, Methyl- und Butylketon, Acetylaceton;
– Drogen verschiedener Gruppen: Acrylamid, Leptophos, Organophosphate, Kohlenmonoxid, Stickstoffdioxid, 2,4-Dichlorphenolessigsäure, Chlordecon;
– Medikamente: Vincristin, Nitrofuranton, Isoniazid, Adriamycin, Clioquinol, Danson, Phenytoin, Amitriptylin;
– Gifte von Wirbellosen: Botulinumtoxin, Gift der schwarzen Weberspinne, Zeckengift.
2. Stoffwechselstörungen: Diabetes mellitus, Nierenversagen, Leberversagen, Porphyrie, Hypoglykämie, Myxödem.
3. in Verbindung mit Mangelerscheinungen: Thiamin (bei Alkoholmissbrauch), Vitamin B12, Pyridoxin, Niacin, Pantothensäure, Riboflavin, bei Eiweiß-Alkohol-Mangel.
4. andere Ursachen und Arten von Neuropathie: bösartige Tumore, Myelom, ’senile‘ Neuropathie.
1. idiopathische infektiöse oder postinfektiöse:
Bei Kollagenose, anderen Gefäßerkrankungen, Diabetes, Atherosklerose.
Bei Kompression (Lage), Dehnung, Ablösung.
Klassifikation der Krankheiten des peripheren Nervensystems (All-Union Commission on Diseases of the Peripheral Nervous System, 1982-1984)
Vertebrobasiläre Läsionen
1.1.2 Zervikokranialgie (Sympathisches Syndrom des hinteren Halses usw.).
1.1.3 Zervikokraniale Schmerzen mit muskulotonen, autonom-vaskulären oder neurodystrophischen Symptomen
1.2.1 Diskogene (vertebrogene) Läsionen (‚Radikulitis‘) der Radialwurzeln (bitte angeben, welche).
Diagnose
Diagnostische Kriterien
Die Mononeuropathie ist eine isolierte Läsion einzelner Nervenstämme. Die Krankheit wird durch ein direktes externes Trauma oder eine Kompression auf einer bestimmten Ebene des Nervenstamms verursacht. Der prädisponierende Faktor ist die oberflächliche Lage des Nervs am Knochen oder seine Passage in Kanälen, die von Knochen und ligamentären oder muskulären Elementen gebildet werden. Unter diesen anatomischen Bedingungen sind die betreffenden Teile der Nervenstämme besonders empfindlich für berufsbedingte chronische oder sportliche Traumata, Kompression der Gliedmaßen im Tiefschlaf usw.
Bei Atherosklerose, Diabetes, Periarteritis nodosa und anderen kollagenen Mononeuropathien, die durch Ischämie verursacht werden (ischämische Neuropathien), ist eine direkte Infektion einzelner Nerven selten (Leptospirose, Lepra). Die einzige Ausnahme ist die Beteiligung von Hirnnerven bei herpetischen Infektionen.
In vielen Fällen bleibt die Ätiologie der Neuropathie unklar. Die Lähmung des Hauptstamms führt zum Verlust aller seiner Funktionen. Weiter entfernte Herde verursachen nur eine teilweise Beeinträchtigung. Das klinische Bild hängt auch vom Ausmaß der Nervenfaserschädigung ab.
Beschwerden und Anamnese
Beschwerden wie Einschränkung der aktiven Bewegungen der gelähmten Gliedmaße, Schwäche der Gliedmaße, Schmerzsyndrom, verminderter Muskeltonus, verminderte Sehnenreflexe, abnorme Positionierung der gelähmten Gliedmaße, Gefühlsveränderungen. Anhand der Anamnese wird die Ursache ermittelt: Trauma, Infektion, Krankheit – Diabetes.
Körperliche Untersuchung: Bewegungsstörungen – Bewegungseinschränkung der gelähmten Gliedmaße, Schmerzsyndrome, Empfindungsstörungen, verminderte Sehnenreflexe, Hypotrophie der gelähmten Gliedmaße, verminderter Muskeltonus.
Neuropathie des Radialnervs. Wenn der Nervus radialis infolge einer Lähmung der Supinatoren des Unterarms und der Extensoren der Hand und der Finger geschädigt ist, ist die Hand proniert und halb gebeugt, die Hand hängt herunter. Die Hand ist unregelmäßig gebeugt: der kleine Finger ist besonders stark gebeugt, der Ringfinger weniger stark, der Mittelfinger noch weniger stark, usw. Beeinträchtigung der Streckung des Unterarms, des Handgelenks und der Finger, der Abduktion und Streckung des Daumens, Atrophie des Musculus triceps brachioradialis, der Streckmuskeln der Hand und der Finger, verminderte oder fehlende Reflexe – radial und vom Musculus triceps brachioradialis, Beeinträchtigung der Empfindung auf der Dorsalfläche der Finger I, II und teilweise III. Positives Beck’sches Zeichen – bei Schädigung des Nervus radialis verursachen passive Adduktion und Rotation der Hand Schmerzen an der Stelle, an der der Nervus radialis in die Oberarmfurche eintritt.
Lesen Sie mehr:- Fußwurzel.
- Syndrom des Nervus tibialis.
- Innervation der Unterschenkelmuskeln.
- Was ist Supination und Pronation der Hände?.
- Tibialis posterior-Muskel.
- Medianus-Soleus-Nerv.
- Langer Wadenbeinmuskel.
- Mediales tibiales Belastungssyndrom.
