Nach einer Amputation ist die Haut am Stumpf sehr empfindlich. Zunächst mit warmen Händen und später mit einem Frotteehandschuh, einer weichen Bürste oder einem Massageball sollte die erhöhte oberflächliche Schmerzempfindlichkeit durch sanftes und richtiges Massieren des Stumpfes reduziert werden.
- Gebrauch der Prothese
- Pflege der Prothese
- Empfehlungen für die Anpassung Ihrer Tibiaprothese
- Medizinische und soziale Kriterien
- Kriterien auf der Grundlage des Allgemeinzustands des Patienten
- Kriterien, die auf dem Zustand des Stumpfes basieren
- Aus der prothetischen Erfahrung abgeleitete Kriterien
- Zu den Stumpfzuständen nach Amputation gehören:
- Bewegungstherapie nach Amputation
- Wie kann man der Entstehung von Komplikationen vorbeugen?
- Beurteilung des Stumpfes
- Methode der Stumpfbildung
- Prothetische Versorgung
- Verwendung von Gussinlays
- PRÄVENTION UND BEHANDLUNG VON HÜFTKONTRAKTUREN
- VORBEUGUNG UND ENTWICKLUNG VON KONTRAKTUREN IM KNIEGELENK
- Mögliche Komplikationen im Zusammenhang mit der Herstellung des Inlays
- Fragen und Antworten
- Schritte zum Einsetzen von Kronen-Inlays
- Besonderheiten der Produkte aus verschiedenen Rohstoffen
Gebrauch der Prothese
Die Prothese ist mit einem auf das spezifische Gewicht des Patienten und die Höhe der Ferse abgestimmten Fuß ausgestattet, so dass ein willkürlicher Wechsel von Schuhen mit unterschiedlicher Absatzhöhe nicht zulässig ist. Andernfalls verändern sich die Stabilität und die Stützkraft der Prothese sowie die gleichmäßige Druckverteilung auf die Oberfläche des Stumpfes im Prothesenschaft.
Die Prothese kann den ganzen Tag über benutzt werden. Das Volumen des Stumpfes kann sich während des Gebrauchs verändern, was bei Erstprothesenträgern mit Weichteilatrophie am Stumpf häufiger vorkommt. Wenn dies der Fall ist, sollte die Anzahl der Risse am Stumpf angepasst werden (vier Wollflicken werden nach der Anfertigung der Prothese geliefert). Während des Gebrauchs der Prothese sollte die Gesamtzahl der Nähte vier nicht überschreiten – dies ist der Idealzustand. Werden mehr Hülsen benötigt, bedeutet dies, dass das Weichteilgewebe am Stumpf verkümmert ist und der Behinderte eine Prothesenanpassungsfirma aufsuchen muss, um die Hüftpfanne zu ersetzen.
Pflege der Prothese
Die Person muss in der Lage sein, die Prothese zu benutzen und die notwendige Selbstpflege mit der Prothese durchzuführen. Bei Primärprothesen sollte die Einweisung in den Gebrauch der Prothese im stationären Bereich der orthopädischen Abteilung erfolgen.
Auch die Prothese muss täglich gepflegt werden. Die Innenseite der Hüftpfanne sollte mit einem feuchten Tuch abgewischt werden, um Hautpartikel und Schweiß zu entfernen.
Eine saubere Innenseite der Hüftpfanne vermeidet Hautreizungen.
Wenn eine Einlage (Silikonüberzug) verwendet wird, stellen Sie sicher, dass der Überzug täglich gemäß der mitgelieferten Gebrauchsanweisung gepflegt wird.
- Bewahren Sie die Prothese nicht an einem feuchten Ort oder in der Nähe von Heizungen oder Heizgeräten auf, um eine Verformung der Hüftpfanne zu vermeiden.
- Vermeiden Sie harte Stöße auf die Prothese und Prothesen, heben oder tragen Sie keine schweren Gewichte über die zulässige Belastung der Prothese und der Fußteile hinaus. Ausnahmen sind Arbeitsprothesen, die speziell für die Arbeit entwickelt wurden.
- Die Innenseite der Kunststoffhülsen sollte regelmäßig (mindestens 3-mal wöchentlich) mit einem feuchten Tuch und Seifenlösung gereinigt und gründlich getrocknet werden.
- Die Außenseite der Kunststoffhülsen sollte mindestens einmal im Monat mit einem feuchten Tuch und Seifenlösung abgewischt werden. Geflochtene Verschlüsse (Über-Schulter-Hilfen) sollten mit einer Bürste und Seifenlauge gereinigt werden, sobald sie verschmutzt sind.
- Die abgenutzten Metallteile der Prothese und der Gelenke sollten alle 1 bis 2 Monate kontrolliert und mit Maschinenöl oder technischer Vaseline geschmiert werden. Diese Maßnahmen schützen die Gelenke vor schnellem Verschleiß und erleichtern den Gebrauch der Prothese.
- Woll- und Silikongewebe sollten durch rechtzeitiges Waschen sauber gehalten werden.
- Sollte sich die Hüftpfanne während des Gebrauchs der Prothese lockern, verwenden Sie die 4 Hülsen, die der Prothese beiliegen. Sollten sich die 4 Hülsen am Stumpf lockern, wenden Sie sich an Ihren Prothesenhändler, um den Schaft anzupassen oder zu ersetzen. Aus medizinischen Gründen darf der Schaft maximal dreimal pro Jahr ausgetauscht werden (bei therapeutischen Hilfsmitteln).
- Für die Fußpflege
Empfehlungen für die Anpassung Ihrer Tibiaprothese










Unsere Spezialisten werden sich so schnell wie möglich mit Ihnen in Verbindung setzen und Sie in allen Fragen beraten, die Sie interessieren
© 2023 ‚Moskauer Unternehmen für Prothetik und
orthopädisches Unternehmen
‚Zweigstelle Tscheljabinsk
Datenschutz
Medizinische und soziale Kriterien
– Überführung in ein neues progressives prothetisch-orthopädisches Projekt;
– Es wurde der Zusammenhang zwischen dem Grad der Behinderung und der Qualität der prothetisch-orthopädischen Versorgung festgestellt;
– Es wurde ein kausaler Zusammenhang zwischen der Verschlechterung des Behinderungsgrades und einer unangemessenen prothetischen Versorgung festgestellt.

Kriterien auf der Grundlage des Allgemeinzustands des Patienten
– Zustand mit begleitenden kardiovaskulären, respiratorischen und urinären Erkrankungen;
– Mobilitätsverlust aufgrund längerer (mehr als ein Jahr) Mobilität ohne Prothese;
Kriterien, die auf dem Zustand des Stumpfes basieren
– Vorhandensein von zwei oder mehr Amputationsdefekten der Gliedmaße;
– Kombination von einem oder mehreren Amputationsdefekten der Gliedmaße mit Frakturen der langen Röhrenknochen, des Beckens, der Wirbelsäule;
– Krankheiten und Fehlbildungen des Stumpfes;
– Angeborener Defekt einer Gliedmaße, der eine Prothese erfordert;
– Nach rekonstruktiven und rekonstruktiven Operationen an einem Stumpf;
-nach rekonstruktiven Amputationen am Stumpf.
Aus der prothetischen Erfahrung abgeleitete Kriterien
– Erfolgloser Versuch mit einem Prothesentyp;
– Misslungener Versuch, die Primärprothese anzupassen;
– Notwendigkeit einer Sonderanfertigung von Prothesenmodulen, mit Ausnahme der Hüftpfanne.
Bei der Festlegung der Indikationen für Primärprothesen des Schienbeins und des Oberschenkels ist ein möglichst verantwortungsvolles Vorgehen erforderlich. In der prothetischen Erstversorgung werden der chirurgische und konservative Behandlungsplan und die Maßnahmen festgelegt, in einigen Fällen auch die Indikation, die Art und der Umfang der Operation sowie die Indikation für den erforderlichen Prothesentyp oder das orthopädische Hilfsmittel.

Zu den Stumpfzuständen nach Amputation gehören:

– langwierige granulierende und nicht heilende Wunden, trophische Geschwüre;
– Ekzeme, allergische Hauterscheinungen;
– Weichteilrollen, Fadenwürmer, Traumata, Abschürfungen.
Die prothetische Praxis zeigt, dass eine beträchtliche Anzahl von Patienten bereits im Stadium der primären Tibia- und Femurprothese Fehlbildungen und Stumpferkrankungen aufweist. Dies ist darauf zurückzuführen, dass die Patienten häufig erst spät nach der Amputation für eine Primärprothese vorstellig werden, und zwar aufgrund einer verlängerten Heilung der postoperativen Wunde, der Schwere der Verletzung, koexistierender Pathologien, Verzögerungen bei der Einrichtung einer Behindertengruppe, der Erstellung eines individuellen Rehabilitationsprogramms oder der Unkenntnis der prothetischen/orthopädischen Versorgung und deren Verfahren.

Nach Ansicht vieler orthopädischer Chirurgen sind 1,5 bis 3 Monate nach der Amputation der beste Zeitpunkt für die Überweisung eines Patienten zur Erstversorgung mit einer Prothese. Die Prothetik im späteren Lebensalter wird durch die Bildung von Kontrakturen, die Verschlimmerung koexistierender Pathologien, Adynamie, den Verlust von Bewegungsmustern und die oft negative Einstellung der Patienten zu weiterer Prothetik erschwert.
Weichteildefekte sind sehr häufig (über 32 % der Patienten). Nach provisorischen Amputationen kommt es zu langwierigen, nicht heilenden Wunden aufgrund von Randnekrosen der Lappen, einschließlich derjenigen, die aufgrund von Gefäßerkrankungen, Erfrierungen oder Abszessen in der Operationswunde abgeschnitten wurden. Sie machen eine prothetische Versorgung unmöglich und erfordern eine intensive konservative und oft auch chirurgische Behandlung.
Osteophyten (31 %) gehören zu den häufigsten Stumpferkrankungen nach Amputation bei Patienten, die zur Primärprothetik vorgestellt werden. Osteophyten treten am häufigsten am Stumpf des Schienbeins auf. Schmerzhafte Neurome treten ebenfalls bei einer erheblichen Anzahl von Patienten (15 %) kurz nach der Amputation und vor dem Anlegen einer Prothese auf. Phantomschmerzen (mehr als 19 %) in Form von Stechen, Schlagen, Quetschen und Brennen sind sehr häufig. Diese schränken auch die Nutzung der Prothese ein. Andere Arten von Fehlbildungen und Stumpfkrankheiten sind vor der Primärprothetik weniger häufig.
Bewegungstherapie nach Amputation
Bewegungsmangel kann zu Spastizität und Kontrakturen führen. Die folgenden Übungen sind angezeigt, um diese Folgen zu verhindern:
- Ziehen Sie die Gliedmaßen in der supinierten Ausgangsposition nach hinten und heben Sie sie so hoch wie möglich. Halten Sie den Körper 5-10 Sekunden lang in dieser Position;
- Wenn Sie aus der supinierten Position herauskommen, führen Sie eine ähnliche Übung durch, heben aber die Beine nach vorne. Achten Sie darauf, dass das gesunde Bein nicht im Knie angewinkelt ist;
- In der Ausgangsposition auf der Seite liegend auf dem gesunden Bein den Stumpf 10 Sekunden lang anheben.
Jede Übung sollte 5 oder mehr Mal durchgeführt werden. Steigern Sie jeden Tag die Belastung und die Zeit. Flaches Liegen für bis zu 15 Minuten und kurzes Bewegen des Stumpfes zur Seite sind ebenfalls hilfreich.
Wie kann man der Entstehung von Komplikationen vorbeugen?
Es ist wichtig, sich täglich zu bewegen, da eine Hypotrophie das Tragen einer Prothese und die Fortbewegung erschwert. Ein Bewegungsprogramm begünstigt die Bildung des Stumpfes, hilft, Gewebeschwellungen zu beseitigen und die trophische Funktion zu verbessern.
Die Behandlung eines Stumpfes im Fuß – ist ein anspruchsvoller Eingriff, der viel Manipulation, Geschick, Wissen und Zeit erfordert. Unser medizinisches Personal ist bereit, älteren Menschen, die sich einer Operation unterzogen haben, dabei zu helfen, sich schnell einzugewöhnen und die Entwicklung von Komplikationen zu verhindern.
Darüber hinaus Pension für ältere Menschen die folgenden Dienstleistungen an:
- medizinische Betreuung;
- angemessene Ernährung;
- vorübergehender oder ständiger Aufenthalt;
- Hygienedienstleistungen;
- Freizeitaktivitäten;
- Rehabilitationsmaßnahmen.
Erfahrene Fachleute können Ihnen bei der Bewältigung von Übergangsschwierigkeiten in Ihrem Leben helfen und Ihre Lebensqualität verbessern.
Beurteilung des Stumpfes
Der Stumpf wird in erster Linie unter dem Gesichtspunkt seiner Eignung für die Prothetik betrachtet, aber auch die Länge und Form des Stumpfes, die Art und Lage der Narbe, der Zustand der Haut und der Bewegungsumfang der darüber liegenden Gelenke spielen eine wichtige Rolle.
Je nach Amputationshöhe wird jedes große Segment der Gliedmaße bedingt in ein oberes, mittleres und unteres Drittel eingeteilt. In der Prothetik unterscheidet man zwischen Kurzstümpfen (bis sechs Zentimeter) und Langstümpfen nach Verkürzung des Stumpfes im unteren Drittel oder Exartikulation des distalen Arm-/Fußsegments. Stümpfe, die im mittleren Drittel des amputierten Gliedes gebildet werden, gelten als optimal für die Prothetik. In Situationen, in denen der Stumpf zu kurz oder zu lang ist, sollten individuelle Prothesen verwendet werden, wenn die Möglichkeiten begrenzt sind.
Es ist bekannt, dass nach der Amputation einer Gliedmaße der Stumpf einen natürlichen Prozess der Umstrukturierung und Anpassung an die veränderten Funktionsbedingungen durchläuft. Dies ist auf die Unterbrechung der Integrität der Gefäß- und Nervenbahnen zurückzuführen, die sich auf die Trophizität des Gewebes auswirkt, sowie auf die Tatsache, dass einige Muskeln ihre distalen Ansatzpunkte verlieren und der Markkanal freigelegt wird. Die Nervenregeneration führt häufig zum Auftreten von terminalen Neuromen.
Röntgenaufnahmen spielen eine sehr wichtige Rolle bei der Beurteilung des Stumpfzustandes. Die Röntgenaufnahmen werden in der Regel in zwei senkrechten Projektionen angefertigt. In Zweifelsfällen wird der Patient zur Tomographie und Röntgenaufnahme mit so genannter direkter Vergrößerung überwiesen. Der Muskelstatus des Stumpfes wird durch Röntgenuntersuchungen in Ruhe und unter Spannung sowie während der Prothesenversorgung mit verschiedenen funktionellen Belastungen, einschließlich Stehen und Gehen, beurteilt. Bei Bedarf werden Angio-, Phlebo- oder Lymphographie, Ultraschall und Radionukliduntersuchungen durchgeführt, z. B. bei Stumpfödemen.
Methode der Stumpfbildung
Je nach Situation kommen verschiedene Methoden der Stumpfbildung zum Einsatz:
- Kernaufbau ohne Stift. Dies ist möglich, wenn der Zahn nicht schwer beschädigt ist und genügend gesundes Gewebe vorhanden ist, um die Krone sicher zu stützen.
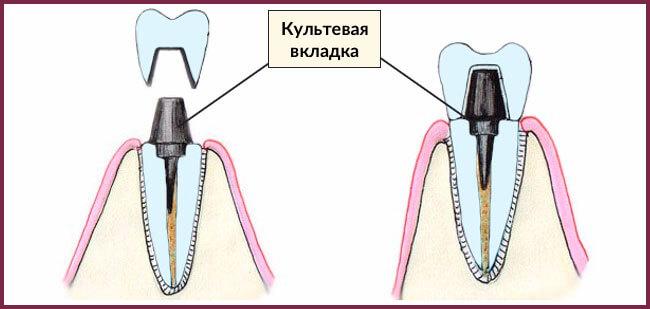
- Stumpfaufbau mit einem Inlay. Der zuvor gefüllte Wurzelkanal wird aufgeweitet und ein Stift in den Kanal eingesetzt. Der Stift wird dauerhaft zementiert und dient dazu, Material zurückzuhalten und die Kaukräfte auszugleichen.
- Einsetzen eines Wurzelkanalstifts. Diese Methode wird angewandt, wenn das Eigengewebe des Patienten spärlich ist und der Aufbau eines Stumpfes mit Kompositmaterial unpraktisch ist.
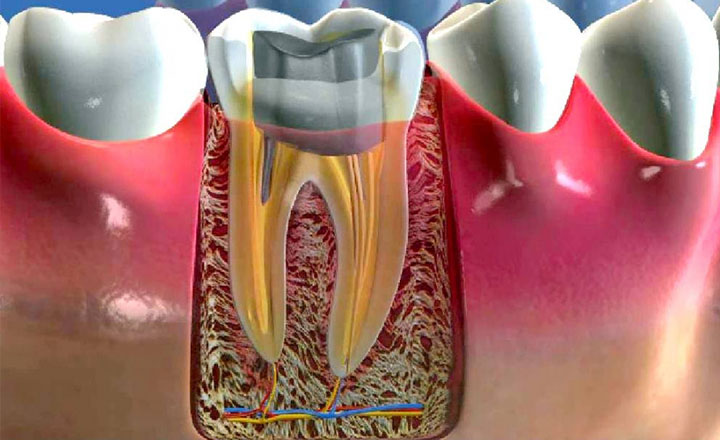
Prothetische Versorgung
Wenn das Inlay fertig ist, kann eine Krone darauf gesetzt werden. Bei Frontzähnen und Kronen aus Keramik oder Zirkoniumdioxid sollte das Inlay eine helle Farbe haben. Kronen aus diesen Materialien sehen den natürlichen Zähnen so ähnlich wie möglich. Sie haben auch den richtigen Grad an Transluzenz. Metallinlays schimmern durch die Keramik hindurch. Es ist daher wichtig, dass das Inlay den ästhetischen Anforderungen entspricht. Es können im Filter befestigte Kompositinlays oder intraorale Zirkoniumdioxidinlays verwendet werden.
Beim Ersatz von Kauzähnen ist die Langlebigkeit wichtiger als die Ästhetik. In diesem Bereich wird häufig metallverschmolzenes Porzellan verwendet, bei dem die Farbe des Stumpfes keine Rolle spielt und die Belastbarkeit das Wichtigste ist. Wenn der Stumpf fertig ist, wird ein Abdruck des Kiefers genommen, um ein Modell zu erstellen. Auf der Grundlage dieses Modells wird dann eine Krone angefertigt.
In Bezug auf die Zuverlässigkeit ist ein stiftförmiges Inlay die bevorzugte Behandlungsoption. Stiftförmige Inlays sind weniger sicher und bergen die Gefahr, dass die Restauration beschädigt wird.
Verwendung von Gussinlays
Diese Art von Inlay wird auch als Stiftinlay bezeichnet. Sie werden unter hohem Druck und hoher Temperatur hergestellt. Strukturell besteht der Stift aus einer Plattform und Retentionsstiften. Gegossene Kernstifte eignen sich für die Behandlung von Zähnen mit einer oder zwei Wurzeln; bei mehrwurzeligen Zähnen werden diese Stifte nicht verwendet. Im letzteren Fall werden faltbare Stifte verwendet.
Diese Art von Inlays wird verwendet, um stark beschädigte Zähne wiederherzustellen. Daher werden für ihre Herstellung hochfeste Materialien verwendet: Gold-, Kobalt- und Chromlegierungen sowie Metallkeramiken. Der Vorteil von gegossenen Inlays besteht darin, dass sie keine besondere Pflege benötigen, sondern die übliche Mundpflege ausreicht.
Zusammenfassend lässt sich sagen, dass die neuen zahnmedizinischen Techniken eine schmerzfreie und sichere Restauration von Zähnen mit Kroneninlays ermöglichen. Mit diesem Verfahren kann selbst der kariöseste Zahn gerettet werden, ohne auf komplizierte und kostspielige Implantattechniken zurückgreifen zu müssen.
Die Zukunft sieht rosig aus, denn die Palette der Kompositmaterialien wird ständig erweitert und die Prothesentechnik wird immer weiter verbessert. Auch die Professionalität der Zahnärzte nimmt mit der Beherrschung neuer Prothetik- und Behandlungstechniken zu.
PRÄVENTION UND BEHANDLUNG VON HÜFTKONTRAKTUREN
Bei einer Stumpfamputation am Hüftgelenk ist es wichtig, dass der Stumpf gut zurückgezogen ist, um eine Rückwärtsbewegung und Dorsalflexion des Stumpfes zu ermöglichen. Wenn der Stumpf durch die Muskulatur senkrecht gestellt wird oder ’nach vorne schaut‘, ist die Prothese nicht erfolgreich. (Abb. 1).
Kontraktion – Unfähigkeit, den Stumpf normal zurückzuziehen. Bei Amputationsdefekten in Höhe des Schienbeins bedeutet dies die Unfähigkeit, das Kniegelenk vollständig zu strecken. Je kürzer der Stumpf im Oberschenkel oder Schienbein ist, desto schneller tritt die Kontraktur auf und desto schwieriger ist es, sie rückgängig zu machen.
Die Prävention von Kontrakturen beginnt bereits in den ersten Tagen nach der Amputation.
Um eine Kontraktur festzustellen, beugen Sie den überlebenden Stumpf (bei beidseitigen Oberschenkelamputationen den anderen Stumpf) und drücken ihn gegen den Bauch. Wenn der Stumpf gegen die Liegefläche gedrückt wird, liegt keine Kontraktur vor. Allerdings besteht häufig ein Winkel zwischen der Richtung der Stumpfachse und der Liegefläche, der den Grad der Kontraktur des Stumpfes bestimmt. (Abb. 2).
Die Kontraktur des Stumpfes sollte in Rücken- und Rückenlage durch Dehnung der Sehnen mit Gewicht und aktiven Streckbewegungen in Rücken- oder Stehlage mit Krücken bearbeitet werden. In Rückenlage wird der überlebende Stumpf (oder der zweite Stumpf) mit einem breiten, weichen Gurt am Rumpf befestigt und ein 5-8 kg schwerer Sandsack auf das Stumpfende gelegt (Abb. 3).
Bleiben Sie in dieser Position, bis die ersten Anzeichen von Ermüdung, Taubheit oder Gänsehaut‘ im Stumpf auftreten. Nach dieser Zeit entfernen Sie den Sandsack und führen 20 Minuten lang allgemeine körperliche Übungen durch – intensive Bewegungen zur Streckung des Stumpfes. Legen Sie dann in Bauchlage ein dickes, weiches Kissen (mehrfach aufgerollt aus einer Decke) unter das Stumpfende und den gleichen Sandsack auf die Gesäßbacke der amputierten Seite. Dehnen Sie die Beugesehnen erneut bis zu den ersten Ermüdungserscheinungen und wiederholen Sie dann den gesamten Zyklus, wenn es Ihr allgemeines Wohlbefinden erlaubt. Denken Sie daran, dass der Erfolg des Trainings nicht vom Gewicht des Sacks abhängt, sondern von der Regelmäßigkeit und Dauer des Trainings (Abb. 4).
VORBEUGUNG UND ENTWICKLUNG VON KONTRAKTUREN IM KNIEGELENK
Wenn das Kniegelenk gestreckt ist, ist die Tibiaachse normalerweise eine Fortsetzung der Femurachse.
Je kürzer der Tibiastumpf ist, desto schneller bildet sich die Kniekontraktur und desto schwieriger ist es, sie wieder loszuwerden.
Kniekontrakturen sollten in den ersten Tagen nach der Amputation verhindert werden. Dies geschieht durch Anlegen eines Bandes an der hinteren Fläche des Schienbeinstumpfes und des Kniegelenks mit einem Oberschenkelgriff. Das Halten des Stumpfes mit der Bandage während der Kniestreckung ist eine vorbeugende Maßnahme gegen die Bildung von Kontrakturen im Kniegelenk.
An der Kniekontraktur sollte in Bauchlage gearbeitet werden, wobei eine Rolle unter das Knie gelegt und ein Gewicht auf den Stumpf gelegt wird, um die Sehnen des Kniegelenks zu dehnen. Das Gewicht ist ein Sandsack (Salz) mit einem Gewicht zwischen 5 und 8 kg. (Abb.1)
Für die Dehnung des Kniegelenks kann auch ein System mit Gewichten (Hanteln) verwendet werden. Abb.2
In einer anderen Position – auf einem Stuhl sitzend – wird der Stumpf der abgetrennten Gliedmaße auf einem anderen Stuhl auf einer Sandrolle platziert, ein Gewicht von 5 bis 8 kg wird auf das Kniegelenk gelegt (Abb.3)
Die Kontraktur wird so lange bearbeitet, bis die ersten Ermüdungserscheinungen auftreten. Anschließend wird die Belastung aufgehoben und eine allgemeine körperliche Betätigung – intensive Aufwärtsbewegungen des Stumpfes im Kniegelenk – für 20 Minuten durchgeführt.
Bei einer leichten Kontraktur des Kniegelenks und bei Vorhandensein einer Tibiaprothese gibt es Möglichkeiten, die Kontraktur zu beseitigen. Abb. 4,5,6
Mögliche Komplikationen im Zusammenhang mit der Herstellung des Inlays
Nach dem Einsetzen des Inlays prüft der Zahnarzt, ob Komplikationen möglich sind:
- Lockerung des Inlays. Dies kann aufgrund von Zementmangel, Austrocknung des Komposits oder Nichtbeachtung der Anweisungen geschehen. Der Zahnarzt befestigt den Stift wieder am Zement; bei einer starken Lockerung kann eine neue Restauration erforderlich sein.
- Der Wurzelteil ist gebrochen. Suchen Sie sofort Ihren Zahnarzt auf, versuchen Sie nicht, es selbst zu reparieren! Der Zahnarzt wird das gebrochene Stück entfernen und eine neue Struktur anbringen.
- Gerissene oder gebrochene Wurzel. In diesem Fall kann der Zahn nicht repariert werden und muss entfernt werden. Dann wird ein neuer Behandlungsplan erstellt: eine prothetische Brücke oder eine implantatgetragene prothetische Arbeit.
Fragen und Antworten
Ein Wurzelkanalstift ist ein Standardstift aus Metall oder Glasfaser, der mit dem Wurzelkanal verklebt wird. Um ihn herum werden mehrere Schichten aus Kompositmaterial aufgebracht. Diese Methode ist nicht mehr zeitgemäß, da sie weniger zuverlässig ist als ein Inlay und das Risiko einer Infektion oder Lockerung besteht.
Vergleich zwischen einem Standardstift und einem Core-Builder-Inlay:
| Stift | Inlay | |
|---|---|---|
| Vorbereitung des Gewebes | Sanfteres Verfahren. | Volumetrische Präparation, Nerven in der Pulpakammer werden entfernt. |
| Schnelligkeit der Behandlung | Wiederherstellung des Zahns in 1 Sitzung. | Erfordert 2 Besuche (Laborphase erfolgt). |
| Verlässlichkeit | Die Wurzel und der äußere Teil können sich trennen. Die Wurzel kann beim Einsetzen des Stifts brechen. | Einheitliches System trennt sich nicht, haftet vollständig an der Wurzel (keine Spaltung). |
| Indikationen | Bei teilweiser Zerstörung von bis zu 50 %, wenn die Krone nicht sichtbar ist. In der Regel bei einer einwurzeligen Einheit. | Wenn der Zahn stark beschädigt ist, mehr als 60 %. Eine Krone ist immer notwendig. |
Befolgen Sie in den ersten 7-10 Tagen alle Empfehlungen des orthopädischen Zahnarztes:
- Nehmen Sie keine feste Nahrung zu sich, vermeiden Sie heiße und kalte Speisen;
- Kauen Sie mit den Zähnen auf der gegenüberliegenden Seite des Kiefers (wenn möglich);
- Putzen Sie mit einer weichen Zahnbürste, um Plaque zu entfernen, verwenden Sie Zahnseide und spülen Sie nach den Mahlzeiten.
Wenn der Zahn nicht schwer beschädigt ist, kann der Zahnarzt eine Füllung nach der Restauration einsetzen. Ist die Zahnwurzel jedoch unsicher, kann der Zahnarzt empfehlen, den Zahn zu entfernen, um eine Brücke oder eine Krone auf das Implantat zu setzen.
Schritte zum Einsetzen von Kronen-Inlays
Die Arbeit beginnt mit der Vorbereitung: Der Zahnarzt muss alle Probleme des Patienten feststellen und alle Hindernisse beseitigen. Vergewissern Sie sich, dass die Wurzeln fest sitzen, dass keine Entzündung vorliegt, behandeln Sie eventuelle parodontale Probleme, legen Sie den subgingivalen Teil der Wurzel frei, gegebenenfalls durch Koagulation oder Gewebeschneiden. Ein Inlay unterscheidet sich von einem Stumpfaufbau dadurch, dass es eine kleinere Kontaktfläche hat und daher anfälliger für Bewegungen ist.
Wenn der Kunde sicher ist, dass er für den nächsten Schritt bereit ist, beginnt die Exzision des erkrankten Gewebes. Parallel dazu wird der Nerv entfernt und der Wurzelkanal erweitert und anschließend gefüllt.
Der nächste Schritt ist die Modellierungsphase der Mikroprothese, für die zwei Methoden verwendet werden. Bei der ersten wird eine direkte Technik angewandt, bei der Wachs, ein aschefreies Material, verwendet wird. Die Prothesenkomponenten werden direkt im Mund abgeformt, und die Rohlinge werden zur weiteren Bearbeitung an die Techniker weitergegeben. Die zweite Methode ist die Labormethode, bei der der Arzt einen Abdruck nimmt, der dann von einem Techniker bearbeitet wird, um eine Schablone zu erstellen.
Sobald die Schablone fertig ist und ihre Geometrie mit der anatomischen Form übereinstimmt, beginnt die Anpassung. Die Mikroprothese wird erst dann eingesetzt, wenn sie perfekt passt und mit oder ohne Korrektur zementiert wird.
Besonderheiten der Produkte aus verschiedenen Rohstoffen
Betrachtet man die gängigen modernen Lösungen einzeln, so hat jede Klasse von Orthesen eine Reihe von Vorteilen.
In erster Linie bieten Keramiken ein hervorragendes Aussehen, das dem natürlichen Erscheinungsbild der restaurativen Komponenten im Mund zu fast 100 % entspricht. Diese Option ist bei metallfreien Kronen wichtig, damit die dunklere Substanz des Zahns nicht von innen durchscheint. Die besten Ergebnisse werden mit keramischen Restaurationen aus Zirkoniumoxid erzielt, das ähnliche mechanische Eigenschaften wie Titan hat.
Metallkonstruktionen eignen sich am besten für Restaurationen im Seitenzahnbereich. Dieses Material kann erheblichen Belastungen standhalten, verschlechtert sich nicht und behält seine Integrität während der gesamten Lebensdauer. In dieser Klasse besteht eine Nachfrage nach Metall- und Metallkeramikzahnersatz und -kronen.
Edelmetalllegierungen sind gut, weil sie antibakterielle Eigenschaften und eine hohe Heilungsrate haben, so dass allergische Reaktionen praktisch ausgeschlossen sind. Außerdem sind sie resistent gegen Abbau und Strukturveränderungen, wenn sie allen Faktoren und Einsatzbedingungen ausgesetzt sind.
Was die Trenntechniken anbelangt, so werden Gussteile häufiger verwendet, da sie einfacher herzustellen sind. Es handelt sich dabei um monolithische Komponenten, deren Plattform den Zahn ersetzt und deren Stifte in den Wurzeln verankert sind. Abnehmbare Komponenten haben manchmal abnehmbare Geschiebe.
Lesen Sie mehr:- Cultay.
- Die Reamputation ist.
- Hüftgelenkspfanne.
- Kolostomie – was ist das?.
- Beinprothesen.
- Leben nach einer Beinamputation.
- Amputation einer Gliedmaße.
- Indikationen für eine Amputation.
