KONTRAKTILE SEHNE
- Achillessehne: Anatomie, zelluläre Struktur, chirurgische Behandlung von Verletzungen
- Anatomie der Achillessehne
- ICD-10
- Ursachen
- Unsere Kurse sind geeignet für, sowohl für Anfänger als auch für erfahrene Trainer geeignet und bieten Einkommenszuwachs und Karriereentwicklung.
- Arten von Gelenktendinosen
- Tendinose der Schultersehne
- Hüftgelenksehne und Hüftgelenk
- Kostenlose ärztliche Beratung und Diagnose
- Tendinose des Knies
- Kniekehle und Fersensehne
- Diagnose einer Verletzung der subakromialen Region
- Behandlung
- Wie man die Symptome loswird
- Vorbeugung
- Warum tut meine Ferse weh?
- Weniger häufige Ursachen für Fersenschmerzen
- Diagnose von Fersenschmerzen
- Material und Methoden.
- Ergebnisse
- Was ist die Ursache für Fußschmerzen?
- Schlecht sitzendes Schuhwerk
Achillessehne: Anatomie, zelluläre Struktur, chirurgische Behandlung von Verletzungen
Der englische Chirurg John Hunter gilt als Autor der ersten großen Studien über die Pathogenese, die Mechanismen der Ruptur und die Behandlung von Achillessehnenverletzungen. In seinen Memoiren beschrieb der Arzt seine eigene Achillessehnenruptur sowie den Behandlungsverlauf und das detaillierte Ergebnis. Er führte auch eine Reihe von Studien an Hunden mit gerissenen Sehnen durch. Er behandelte sie zunächst konservativ und tötete sie dann zu verschiedenen Zeitpunkten, um das Regenerationsstadium des Sehnengewebes zu ermitteln.
Die von Hunter veröffentlichten Arbeiten blieben 150 Jahre lang relevant. Die zahlreichen Studien zur Achillessehnenruptur enthielten im Allgemeinen keine neuen Informationen, sondern boten lediglich verschiedene Möglichkeiten der Ruhigstellung mit geringen zeitlichen Unterschieden.
Die erste maßgebliche vergleichende Studie, die die Gültigkeit der chirurgischen Behandlung statistisch belegte, wurde 1929 von J. Qenu und 8. M. Stoianovitch veröffentlicht. Die Studie umfasste 68 Patienten, von denen sich 29 einer chirurgischen Behandlung unterzogen. Die Langzeitergebnisse zeigten keinen statistischen Unterschied in den Behandlungsergebnissen, aber die Autoren gaben in ihren Schlussfolgerungen der chirurgischen Methode den Vorzug. Diese Studie hat die chirurgische Behandlung der Achillessehne erheblich vorangebracht.
Die allgemeinen Grundsätze der Sehnennaht, die auch im 21. Jahrhundert noch aktuell sind, wurden erstmals 1936 von unserem Landsmann Justin Julianovich Janelidze formuliert:
‚Die Naht muss einfach und leicht herzustellen sein, sie darf die Blutzufuhr zur Sehne nicht beeinträchtigen, zu diesem Zweck muss eine Mindestanzahl von Sehnenbündeln in Knoten und Schlingen gefasst werden. Die Naht sollte eine glatte, gleitende Oberfläche der Sehne bieten, wobei eine minimale Menge an Nahtmaterial auf der Gleitfläche verbleibt, die Enden festhält und die Sehne nicht entwirrt.‘
Anatomie der Achillessehne
Über die Achillessehne überträgt die Trizepssehne die Kraft auf das Fersenbein, das sie wiederum auf den Fuß überträgt und so das Gehen, Laufen und die aufrechte Haltung ermöglicht. Sie gehört zu den Anti-Schwerkraft-Muskeln, ebenso wie die Becken- und Wirbelsäulenmuskeln. Sie werden von langsamen (weißen) Muskelfasern dominiert, die nicht zu schnellen und präzisen Bewegungen fähig sind, aber im Vergleich zu schnellen (roten) Fasern eine größere Ausdauer haben.
Jeder Skelettmuskel hat Fasern beider Typen, und das Verhältnis hängt von der ausgeübten Funktion ab. In den Augen- und Handmuskeln überwiegen die schnellen Muskelfasern. In den antegraden Muskeln überwiegen die langsamen Fasern, die eine lang anhaltende Arbeit mit konstanter Kraft ermöglichen.
Die Stelle, an der die Sehne am Knochen ansetzt, wird als Enthese bezeichnet und weist bei antegraden Muskeln eine spezifische anatomische und histologische Struktur auf. Die Achillessehne ist eine Kombination aus den Sehnen des M. Gastrocnemius und des M. Soleus und bildet den M. Triseps surae. Die beiden Köpfe des Wadenmuskels schließen sich auf der Höhe des mittleren Drittels des Schienbeins zu einer dünnen, flachen Sehne zusammen. Sie haften mit der vorderen Fläche der Wadenaponeurose und der hinteren Fläche der Kambialaponeurose aneinander. Zwischen ihnen gibt es keine Bindegewebsbrücken, so dass sie am untersten Teil der Wadensehne zur Achillessehne verschmelzen. Die Länge der Wadensehne ist variabel und schwankt zwischen 12 und 26 cm.
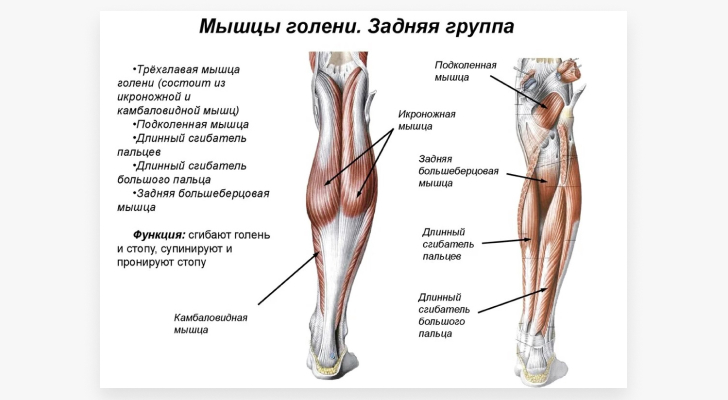
In 5 % der Fälle gibt es einen dritten Kopf des Wadenmuskels, der mit dem medialen Kopf zusammenwächst, und in 7 % der Fälle wird die Funktion des medialen Kopfes vom Schultermuskel übernommen. Er bildet keine eigene Sehne, sondern schließt im unteren Drittel der Aponeurose an den Wadenmuskel an. In seltenen Fällen geht der laterale Kopf in eine eigene Sehne über und bildet eine separate Wadenknochenanlage.
ICD-10
Bei der Tendinitis des Fußes handelt es sich um eine Entzündung der Synovialmembran der Sehne, die sich auf der dorsalen oder plantaren Oberfläche des Fußes befindet. Die primäre Tendinitis entsteht durch sportliche oder berufliche Belastung einer bestimmten Muskelgruppe, die sekundäre durch eine sich ausbreitende Infektion (bei eitrigen Prozessen und Infektionskrankheiten) oder eine reaktive toxische Entzündung (bei rheumatischen Erkrankungen).

Ursachen
Die primäre Tendinitis des Fußes wird in der Regel durch ein Mikrotrauma der Sehnenscheiden infolge einer erhöhten Belastung oder anatomischer Anomalien der verschiedenen Strukturen des Fußes verursacht. Eine primäre Tendinitis des Fußes wird häufig bei Skifahrern, Schlittschuhläufern und Ballerinas sowie bei Menschen mit Plattfüßen und anderen angeborenen oder erworbenen Fußdeformitäten diagnostiziert.
Die akute eitrige Tendinitis des Fußes wird durch Kontakt oder hämatogene Ausbreitung einer Infektion aus einer eitrigen Quelle (infizierte Fußwunde, Panaritis, eitrige Arthritis, Osteitis, Abszess, Phlegmon usw.) verursacht. Eine chronische Tendinitis kann sich bei einer Vielzahl spezifischer und unspezifischer Infektionskrankheiten entwickeln: Tuberkulose, Gonorrhoe, Brucellose oder Influenza. Bei rheumatischen Erkrankungen (Reiter-Syndrom, Morbus Bechterew, systemische Sklerodermie, Rheuma und rheumatoide Arthritis) wird die chronische Tendinitis des Fußes durch eine reaktive Entzündung toxischer Natur verursacht.
Unsere Kurse sind geeignet für,
sowohl für Anfänger als auch für erfahrene Trainer geeignet und bieten Einkommenszuwachs und Karriereentwicklung.


Der Nutzer, der die Dienstleistungen auf evotren.ru kauft, im Folgenden ‚Kunde‘ genannt, einerseits und Evotren LLC, im Folgenden ‚Auftragnehmer‘ genannt, vertreten durch den CEO F.G. Kapishev, handelnd im Rahmen der Charta, haben andererseits diesen Vertrag (nachstehend ‚Vertrag‘ genannt) über den Erwerb der Dienstleistungen des Auftragnehmers wie folgt geschlossen
1. IM VERTRAG VERWENDETE BEGRIFFE UND DEFINITIONEN
1.1. Kunde – natürliche Person, Einzelunternehmen oder juristische Person, unabhängig von ihrer Rechtsform, die dem Auftragnehmer einen Auftrag gemäß den Bedingungen dieses Vertrags erteilt hat und die Dienstleistungen des Auftragnehmers erwirbt.
1.2. Auftragnehmer – ist die juristische Person, die dem Kunden im Rahmen des Vertrages Dienstleistungen erbringt.
1.3. Dienstleistungen – Dienstleistungen, die darin bestehen, Zugang zum Studium des in der Beschreibung der Informationskurse angegebenen Fernunterrichtsmaterials zu gewähren.
1.4. Website – Die Informationsressource des Auftragnehmers, die sich im Internet befindet unter: edu.evotren.com
1.5. Das persönliche Konto des Auftraggebers – Die Programmschnittstelle auf der Website zum Studium von Informationsmaterial und anderen notwendigen Informationen, die dem Kunden nach Autorisierung mittels Login und Passwort zugänglich ist.
1.6. Bestellung – Ein automatisch erstelltes Dokument, in dem die vom Kunden gewünschten Dienstleistungen aufgeführt sind. Die Bestellung wird durch Ausfüllen der erforderlichen Formulare auf der Website des Auftragnehmers -www.evotren.ru – erstellt.
1.7. Akzeptanz der Vertragsbedingungen – Die Annahme der Vertragsbedingungen durch den Kunden erfolgt durch die Bezahlung der Dienstleistungen in bar oder durch bargeldlose oder elektronische Zahlungsmittel. Die Annahme der Vertragsbedingungen gilt als erfolgt, wenn der Kunde die Dienstleistungen in bar oder durch bargeldlose oder elektronische Zahlungsmittel bezahlt hat.
Arten von Gelenktendinosen
Die Tendinose kann in ihrem Spätstadium durch Abtasten, Röntgen oder MRT diagnostiziert werden. Bei der Untersuchung werden Veränderungen an den Sehnenfasern und Spuren von Salzablagerungen sichtbar.
Tendinose der Schultersehne
Sie tritt am Übergang zwischen dem Ritzel, dem Trapezius und dem Rhomboidmuskel an der Hals- und Brustwirbelsäule auf. Die Erkrankung entwickelt sich häufig als berufliche Deformität bei Gewichthebern. Die Pathologie schränkt den Bewegungsumfang des Schultergürtels stark ein. Es ist nicht mehr möglich, den Arm zu heben oder ihn von einer Seite zur anderen zu bewegen. Bei Bewegungen treten Schmerzen, Knacken und Knackgeräusche auf.
Zerrungen oder Verrenkungen von Band- und Sehnenfasern können zu einer posttraumatischen Tendinose des Schultergelenks im Bereich der Rotatorenmanschette führen. Indem der Patient den Arztbesuch hinauszögert, schädigt er die Muskelrinde im Schulterbereich. Diese Muskelstruktur beginnt aufgrund der eingeschränkten Beweglichkeit und des Bewegungsmangels zu verkümmern. Ein rechtzeitiger Besuch beim Orthopäden bei den ersten Anzeichen von Beschwerden ist daher unerlässlich.
Hüftgelenksehne und Hüftgelenk
Die Pathologie muss unter der Leitung eines Spezialisten behandelt werden, da sonst die Wahrscheinlichkeit von Komplikationen hoch ist, die zu einer fast vollständigen Ruhigstellung des Patienten führen. Infolge der Läsionen sind die Sehnenfasern der Adduktoren geschädigt. Schmerzen bei körperlicher Betätigung strahlen in die Pfannenregion aus, und das Knorpelgewebe wird in Mitleidenschaft gezogen.
Innerhalb von 1-1,5 Jahren kann sich ohne ärztliche Aufsicht eine deformierende Arthrose entwickeln, die unmittelbar zu einer Behinderung führt. Die Hüftgelenkssehne kann zu einem Verlust der Fähigkeit zur Hüft- und Beinrotation führen. Schmerzen in diesem Bereich können sich auf die Innenseite des Beins und das Bein hinauf ausbreiten und den unteren Rücken beeinträchtigen.
Kostenlose ärztliche Beratung und Diagnose
Während der Konsultation führen wir eine gründliche Diagnose der gesamten Wirbelsäule und der einzelnen Wirbelsäulensegmente durch. Wir ermitteln genau, welche Segmente und Nervenwurzeln betroffen sind und die Schmerzsymptome verursachen. Im Anschluss an die Konsultation geben wir detaillierte Behandlungsempfehlungen und verordnen bei Bedarf zusätzliche Diagnostik.
Wir führen eine Funktionsdiagnose der Wirbelsäule durch
Wir führen eine Manipulation durch, die zu einer deutlichen Schmerzlinderung führt
Wir stellen ein individuelles Behandlungsprogramm auf.
Tendinose des Knies
Tritt häufig bei Sportlern auf. Die Klassifikation Tendinose des Knies wird bei Leichtathleten, Springern, Volleyball- und Basketballspielern diagnostiziert. Alle diese Sportler beanspruchen ihre Knie stark. Am häufigsten werden die Kreuzbänder geschädigt, die vollständig oder mit kleineren Rissen gerissen sind.
Die Vernarbung des Gewebes während der Fusion löst die Ablagerung von Kalziumsalzen aus, was zu weiteren Schäden führt. Die Kniesehne macht sich durch Schmerzen beim Beugen des Beins und bei Bewegungen, die die untere Extremität strecken, bemerkbar. Bei Bewegungen ist ein Knarren, Knirschen oder Klicken zu hören. Manchmal hat man das Gefühl, dass das Kniegelenk blockiert ist und seine normale Funktion verliert. Trotz der inneren Veränderungen hat das Knie ein gesundes Aussehen.
Kniekehle und Fersensehne
Die Ursache für Anomalien in diesem Bereich sind wiederholte Verletzungen der Sehne, die durch wiederholte Verstauchungen oder Prellungen entstehen. Starke Schmerzen in der Ferse sind die ersten Anzeichen. Die schmerzhaften Empfindungen verstärken sich, wenn der Fuß bewegt wird. Eine länger andauernde Tendinose kann zu einem funktionellen Plattfuß führen. Dies beeinträchtigt im Allgemeinen die Anatomie der Gelenke im Fuß.
Nach und nach verschlechtern sich auch die Knöchel-, Knie- und Hüftgelenke. Die Läsionen wandern die Wirbelsäule hinauf und verformen schließlich die Lumbosakralwirbelsäule. Die Tendinose der Achillessehne ist die empfindlichste Erkrankung. Obwohl die Schmerzimpulse in Ruhe nicht wahrnehmbar sind, werden sie beim kleinsten Versuch, einen Schritt zu machen, unerträglich. Am häufigsten wird die Diagnose bei Menschen mit Plattfüßen und Klumpfüßen gestellt.
Diagnose einer Verletzung der subakromialen Region

Wie man eine Knöchelverletzung diagnostiziertDie Erstdiagnose einer Knöchelverletzung erfordert eine Röntgen- oder MRT-Aufnahme des Fußes, gefolgt von einem Gespräch mit einem Orthopäden. Als zusätzliche Untersuchung kann der Arzt eine Computertomographie des Fußes und des Sprunggelenks empfehlen.
Welcher Arzt behandelt Fußsohlenverletzungen: Wenn Sie Symptome einer Fußsohlenverletzung haben, sollten Sie in erster Linie einen Orthopäden aufsuchen.
Das Sprunggelenk hat die Funktionen Beugung und Streckung. Bei der Beugung wird der Musculus soleus abgesenkt, was durch den Trizepsmuskel am Schienbein geschieht. Diese Bewegung wird als Plantarflexion (Fußsohlenbeugung) bezeichnet. Der natürliche Bewegungsspielraum in dieser Position ist bei jedem Menschen anders. Mehrere Muskeln steuern die Plantarflexion. Jede Verletzung dieser Muskeln schränkt den Bewegungsspielraum ein.
An der Plantarflexion sind mehrere Muskeln des Knöchels, des Fußes und des Beins beteiligt. Dazu gehören:
Der Wadenmuskel. Dieser Muskel verläuft entlang der Rückseite des Schienbeins, vom Knie bis zur Achillessehne an der Ferse. Er ist einer der wichtigsten Muskeln, die an der Soleusbeugung beteiligt sind.
Stützmuskel. Er ist einer der Muskeln der Wade des Hinterbeins. Er schließt an die Achillessehne an der Ferse an. Dieser Muskel wird benötigt, um den Fuß vom Boden abzustoßen.
Plantar-Muskel. Dieser lange, schlanke Muskel verläuft an der Rückseite des Beins vom Ende des Oberschenkels bis zur Achillessehne. Er arbeitet mit der Achillessehne zusammen, um den Knöchel und das Knie zu beugen.
Hinterer Schienbeinkopfmuskel (Tibialis posterior). Liegt tief im Bein. Verläuft das Schienbein hinunter bis zur großen Zehe. Hilft bei der Beugung der großen Zehe beim Gehen
Beugemuskel der langen Zehe. Dies ist ein weiterer tiefer Muskel des Schienbeins. Er ist anfangs dünn, wird aber im Verlauf des Beins immer breiter. Er hilft bei der Beugung aller Zehen außer der Großzehe.
Hinterer Schienbeinmuskel (Tibialis posterior). Dies ist ein kleinerer Muskel, der tief im Unterschenkel liegt. Er ist sowohl an der Soleusflexion als auch an der Inversion beteiligt, bei der sich die Fußsohle nach innen zum anderen Fuß dreht.
Behandlung
Leichte Verletzungen des Musculus soleus werden in der Regel zu Hause mit den folgenden Tipps behandelt:
- Ausruhen
- Eis. Decken Sie einen Eisbeutel mit einem Tuch ab und halten Sie ihn für etwa 20 Minuten auf die verletzte Stelle.
- Kompression. Legen Sie eine elastische Bandage um die verletzte Stelle.
- Hochlagern. Stützen Sie den verletzten Knöchel auf ein Kissen, um ihn über die Herzhöhe zu heben.
Eine Knöchelverletzung heilt normalerweise innerhalb weniger Tage oder Wochen. Schwerwiegendere Frakturen erfordern eine Operation.
Die Stärkung der Knöchel-, Bein- und Fußmuskeln, die die Beugung der Sohle unterstützen, kann den Fuß flexibel halten, den Knöchel schützen und Verletzungen vorbeugen. Das Tragen von geeignetem Schuhwerk hilft ebenfalls, Verletzungen zu vermeiden. Vermeiden Sie hohe Absätze, insbesondere solche, die den Knöchel nicht richtig stützen.
Wie man die Symptome loswird
Die Behandlung von Kribbeln in den Beinen hängt von der Ursache des Symptoms ab. Sind die Missempfindungen und Schmerzen auf eine Veneninsuffizienz zurückzuführen, werden folgende Maßnahmen empfohlen:
- Korrektur des Lebensstils;
- Vermeidung von schlechten Gewohnheiten;
- Verstärkung der körperlichen Aktivität;
- Verwendung von Kompressionsstrümpfen;
- pharmakologische Behandlung.
Bei schweren Varizen kann eine chirurgische Behandlung mit sicheren und minimal traumatischen Techniken (endovaskuläre Venenverödung) angezeigt sein. Systemische endokrine Erkrankungen (Diabetes, Schilddrüsenerkrankungen) und Autoimmunerkrankungen (Rheuma, Vaskulitis) erfordern eine umfassende Behandlung, die wiederum den Schweregrad der Parästhesien verringert.
Vorbeugung

Zur Vermeidung von Parästhesies-Schmerzen, Kribbeln und Schweregefühl in den Beinen wird empfohlen, einen aktiven Lebensstil zu führen, sich vernünftig zu ernähren und schädliche Gewohnheiten aufzugeben. Beim Auftreten von Krankheitssymptomen ist es wichtig, rechtzeitig ärztliche Hilfe in Anspruch zu nehmen und nicht zur Selbstmedikation zu greifen.
Wenn Sie Schmerzen, Brennen oder Kribbeln in Ihren Füßen bemerken, die nicht von alleine verschwinden, wenden Sie sich an MedProsvet. Unsere Spezialisten werden Ihnen helfen, die Ursache Ihrer Beschwerden zu finden und einen Behandlungsplan zu erstellen, um Ihre Gesundheit wiederherzustellen und Ihre Lebensqualität so schnell wie möglich zu verbessern!
Warum tut meine Ferse weh?
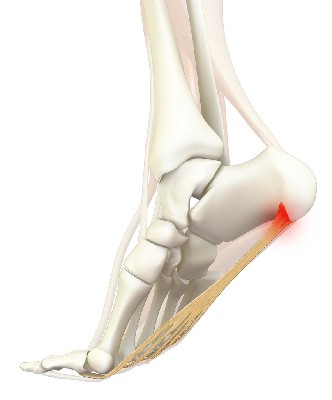
Die häufigste Ursache für Fersenschmerzen (etwa 80 % der Fälle) ist die Plantarfasziitis. Dabei handelt es sich um eine Schädigung und Verdickung der Fersenfaszie, des dicken Faserbündels, das den Fersenbeinknochen mit dem Rest des Fußes verbindet. Eine Schädigung der Fersenfaszie kann auf folgende Weise entstehen:
- Eine Verletzung, z. B. beim Laufen oder Tanzen, was bei jungen und körperlich aktiven Menschen häufiger vorkommt;
- Eine allmähliche Abnutzung der Plantarfaszien (Plantarfaszien) ist bei Menschen über 40 Jahren üblich.
Das Risiko einer allmählichen Abnutzung und damit einer Schädigung der Plantarfaszie ist bei übergewichtigen oder fettleibigen Menschen, bei Menschen, die die meiste Zeit des Tages auf den Füßen verbringen, und in Schuhen mit flacher Sohle, wie Flip-Flops oder Badelatschen, erhöht.
Bei der Plantarfasziitis treten die Schmerzen in der Ferse eher nach dem Schlafen auf. Nach einer Weile werden sie leichter, aber am Mittag, bei längerem Gehen, nehmen die Fersenschmerzen wieder zu.
Weniger häufige Ursachen für Fersenschmerzen
Fersensporn – ist eine Knochenauswucherung in Form eines Sporns in der Ferse. Ein Fersensporn ist häufig eine Folge der Plantarfasziitis, kann sich aber auch spontan entwickeln, ohne Fersenschmerzen zu verursachen.
Ermüdungsfraktur (Stressfraktur) Sie wird durch eine anhaltende übermäßige Belastung des Fersenbeins beim Gehen, Laufen, Springen usw. verursacht. Sie tritt häufiger bei Menschen auf, die Sport treiben. Seltener tritt sie bei Osteoporose auf, wenn der Fersenbeinknochen an Festigkeit verliert und selbst einfaches Gehen oder Joggen zu einem Abbau seiner Struktur führen kann. Eine Stressfraktur wird von einem stechenden Schmerz begleitet, der sich bei Druck auf die Ferse verstärkt. An der Bruchstelle kann eine leichte Schwellung auftreten.
Atrophie des Fettpolsters – Ausdünnung der Fettschicht unter dem Fersenbein aufgrund von übermäßigem Druck auf dieses. Die Fettschicht zwischen den Fußknochen und der Haut spielt beim Gehen eine wichtige Rolle als Stoßdämpfer, der den Aufprall auf den Boden abfedert. Das Risiko, eine Fettpolsteratrophie zu entwickeln, ist bei Frauen, die lange Zeit in hohen Absätzen laufen, sowie bei älteren Menschen höher. In seltenen Fällen tritt eine Fettpolsteratrophie am Fuß nach Kortikosteroidinjektionen in die Gelenke und nach Knochenbrüchen auf. Bei dieser Ursache von Fersenschmerzen können Orthesen helfen.
Diagnose von Fersenschmerzen
Um ein Fersenleiden zu diagnostizieren, sollten Sie einen Orthopäden/Traumatologen aufsuchen. In den meisten Fällen ist dies der Facharzt, der sich um Ihre weitere Behandlung kümmern wird. Wenn es schwierig ist, einen Termin bei diesem Spezialisten zu bekommen, können Sie sich zunächst an einen Chirurgen wenden. Während der Untersuchung müssen Sie möglicherweise weitere Ärzte konsultieren: einen Rheumatologen, um eine systemische Gelenkerkrankung auszuschließen, und einen Neurologen, um eine Nervenerkrankung des Fußes auszuschließen.
Es gibt einige zusätzliche Anzeichen, die Ihnen und Ihrem Arzt helfen können, die Ursache für Ihre Fersenschmerzen zu erkennen. Ein Taubheitsgefühl oder Kribbeln im Fuß ist beispielsweise eher ein Hinweis auf eine Nervenschädigung. Dabei könnte es sich um das oben beschriebene Tarsaltunnelsyndrom handeln oder um ein Symptom einer allgemeinen peripheren Nervenschädigung, wie z. B. bei Diabetes. Fühlt sich der Fuß heiß und geschwollen an, kann es sich um eine Weichteil- oder Fersenbeininfektion handeln. In solchen Fällen ist die Hilfe eines Chirurgen erforderlich. Bewegungseinschränkungen und Schmerzen in den Fußgelenken deuten auf die mögliche Entwicklung einer Arthritis – einer Entzündung des Gelenks – hin.
Ihr Arzt kann folgende Untersuchungen empfehlen, um die Diagnose zu bestätigen:
- Blutuntersuchungen;
- Röntgenaufnahmen, die mit einer geringen Strahlendosis Anomalien in den Knochen aufdecken;
- Magnetresonanztomographie (MRT) oder Ultraschall – Methoden, mit denen die Weichteile genauer untersucht werden.
Material und Methoden.
Zwischen 2005 und 2017 wurden 37 Patienten mit langjährigem Achillessehnenriss in der Trauma- und Orthopädischen Abteilung Nr. 1 des Samara State Medical University Hospital behandelt. Die Diastase zwischen den Enden der Achillessehne in der Neutralstellung des Sprunggelenks betrug mehr als 10 cm. Aufgrund der Retraktion des Trizepsmuskels kann die Sehne nicht durchgängig geschlossen werden, so dass eine Reparatur der Diastase zwischen dem distalen und dem proximalen Ende erforderlich ist.
Gruppe 1 (Kontrolle) umfasste 21 Patienten, die sich einer Autoplastik mit umgekehrten Lappen (nach Chernavsky, Krasnov) und einer V-Y-Plastik unterzogen. Gruppe 2 bestand aus 16 Patienten, die sich der von uns vorgeschlagenen neuen chirurgischen Behandlung unterzogen [4]. Bei allen Patienten der Haupt- und der Kontrollgruppe war ein signifikanter Unterschied (mehr als 4 cm) im Umfang der symmetrischen Bereiche des oberen Schienbeindrittels festzustellen, was auf eine ausgeprägte Hypotrophie des Trizepsmuskels hinweist. Die beiden Gruppen waren in Bezug auf Alter, Geschlecht, Verletzungsmechanismus und Zeitpunkt der Überweisung in die Abteilung für Traumatologie und Orthopädie Nr. 1 der Klinik der Staatlichen Medizinischen Universität Samara vergleichbar, wo die chirurgische Behandlung durchgeführt wurde.
Vor der Operation wurden die Patienten im Biomechanik-Labor der SamSMU-Klinik untersucht (Elektromyographie, Podometrie, Messung der Fußbeugekraft), und es wurde eine Ultraschalldiagnose des Verletzungsbereichs durchgeführt.
Das Autorenteam aus der Abteilung für Traumatologie, Orthopädie und Extremitätenchirurgie der Samara State Medical University. A.F. Krasnov, Russische Akademie der Wissenschaften. RAS A.F. Krasnov erhielt das russische Patent Nr. 2537888 vom 13.11.14 für die Erfindung einer neuen Methode zur chirurgischen Behandlung von Patienten mit chronischer Achillessehnenruptur mit ausgeprägter Diastase ihrer Enden (mehr als 10 cm), bei der die Sehnen des kurzen Wadenbeins und des hinteren Schienbeinmuskels unter optimaler Spannung an das distale Ende der Achillessehne verlegt werden [4].

Die vorgeschlagene Methode wird grafisch dargestellt. Abbildung 1 zeigt das proximale (1) und distale (2) Ende der Achillessehne. Die Sehne (3) der kurzen Fibula (4) wird ausgewählt und festgehalten. Die Sehne (5) des hinteren Tibialis-Muskels (6).
Ergebnisse
Behandlungsergebnisse bei Kontrollpatienten (n=21), die sich einer Plikation des Achillessehnendefekts (nach Chernavsky, Krasnov, V-Y-Plastik) unterzogen, stellten wir fest, dass die Kraft der Soleusbeugemuskeln (Lovett-Skala) auf der verletzten Seite im Durchschnitt 3,43 Punkte betrug, verglichen mit 4,63 in der Kontrollgruppe. Muskelkraft 5 in der Hauptgruppe hatten 62,5 % der Patienten und 14,3 % in der Kontrollgruppe.
Bei der Analyse der podometrischen Indizes wurden Merkmale des Schritttimings wie die Dauer des Doppelschritts, die Zeit des Fußtransfers, die Dauer des einfachen und doppelten Aufsetzens und die Reihenfolge des Kontakts zwischen dem Fußteil und der Stütze untersucht. Die einzelnen Gliedmaßen wurden anhand des Gangasymmetrieindexes der Probanden verglichen, der als das Verhältnis zwischen längerer und kürzerer Auflagedauer minus eins, multipliziert mit 100 %, definiert wurde. Auf der Grundlage dieses Verhältnisses galt eine Gangasymmetrie bis zu 5 % als normal, 5 bis 10 % als latente Claudicatio und über 10 % als offene Claudicatio.
Die Gangasymmetrie bis zu 5° betrug 81,25 % in der Hauptgruppe und 14,3 % in der Kontrollgruppe. Eine Gangasymmetrie von 5-10 % betrug 18,75 % in der Hauptgruppe und 71,43 % in der Kontrollgruppe. Es gab keine Asymmetrie über 10% in der Hauptgruppe und 14,27% in der Kontrollgruppe.
Die Ergebnisse deuteten darauf hin, dass die Hauptgruppe die beste Gangleistung aufwies.
Wie die ermittelten funktionellen Indizes zeigen, hatten die Patienten der Kontrollgruppe eine signifikante Abnahme der Kraft der Plantarflexormuskeln auf der verletzten Seite und eine anhaltende Gangasymmetrie in der späten postoperativen Phase. Die Tatsache, dass auch ein qualitativ hochwertiger Achillessehnendefekt-Ersatz (Plikation) bei deutlicher Hypotrophie der Trizepssehne eine normale aktive Beugung am Sprunggelenk nicht vollständig kompensieren kann, war der Grund für die Entwicklung der neuen Methode.
Was ist die Ursache für Fußschmerzen?
Schmerzen in den Fußsohlen unter den Zehen und an anderen Stellen können viele verschiedene Ursachen haben, darunter Verletzungen, Deformierungen, ungeeignetes Schuhwerk, Viren und Krankheiten. Durch äußere Faktoren verursachte Verletzungen
Eine häufige Ursache ist eine Fehlstellung des Fußes, die zu einer Störung der auf ihn wirkenden Vektorkräfte führt. Das Tragen von Schuhen mit zu steifem Boden oder hohen Absätzen oder von Schuhen mit schwerer Schnürung kann ebenfalls zu Prellungen an der Druckstelle führen, die oft Schmerzen im Bereich der Ballen unter der Großzehe und anderswo verursachen.
Bänder- und Muskelzerrungen und Frakturen
Diese treten meist plötzlich auf. Sie führen zu Verspannungen in der Fußmuskulatur. Knöchelverstauchungen entstehen, wenn die Bänder, die die Knochen zusammenhalten, gezerrt und ihre Fasern überdehnt werden. Eine Schwächung des Bandapparats in den Gelenken führt dazu, dass das Polster am Fuß unter der Großzehe beim Gehen schmerzt.
Überdehnung, Prellung oder Muskelriss
Diese entstehen zum Beispiel, wenn man mit einem spitzen Gegenstand aufschlägt. Dadurch werden das muskuläre Skelett und die Faszien des Fußes überlastet. Dies kann zu Schmerzen in der Großzehe und anderen Bereichen des Fußes beim Gehen führen. Es können verschiedene Erkrankungen diagnostiziert werden. Bei der Achillessehnenentzündung handelt es sich um eine Verletzung der Sehne, die an der Rückseite der Ferse am Fersenbein ansetzt. Metatarsalgie ist ein Schmerz, der unter den Köpfen von 2-3-4 Mittelfußknochen auftritt.
Druckverletzungen oder Verletzungen, die durch plötzliches Zurückziehen des Fußes entstehen. Kann zu Belastungsschäden an Knochen und Gelenken führen. Stumpfe Drucktraumata, z. B. wenn jemand auf den Fuß tritt, verursachen Schäden an Muskeln und Bändern. Dies führt zu Schmerzen in der Fußsohle in der Nähe der Zehen und in anderen Bereichen.
Ein direktes Trauma, das durch einen Schlag auf den Fuß verursacht wird, kann Prellungen, Hautverletzungen und sogar Knochenbrüche verursachen.
Metatarsalgie ist ein Schmerz, der unter den Köpfen von 2-3-4 Mittelfußknochen auftritt. Ein Nageltrauma kann zur Ansammlung eines Hämatoms unter dem Nagel und zum vorübergehenden oder dauerhaften Verlust des Nagels führen. Wiederholte Traumata von Knochen, Muskeln und Bändern können zu knöchernen und knorpeligen Auswüchsen führen, die als Sporn oder Exostose bezeichnet werden.
Schlecht sitzendes Schuhwerk
Auch das Schuhwerk kann eine Quelle von Schmerzen in den unteren Gliedmaßen sein. Das kurzzeitige Tragen von eng anliegenden Schuhen kann zu Abschürfungen, Blasen und Scheuerstellen an den Füßen führen, die Schmerzen beim Auftreten auf den Fußballen verursachen. Längeres Tragen dieser Schuhe verursacht Ballen, Hyperkeratose, Nerven- und Gelenkreizungen, Zehenverschiebungen und Mikroverletzungen. Beim Auftreten von Fußschmerzen sollte sofort ein Fußpfleger aufgesucht werden.
Warzen befinden sich in der Regel auf der Sohlenoberfläche und können bei Belastung Reizungen und Schmerzen verursachen. Sie werden durch Viren verursacht.
Eine häufige Ursache für Schmerzen am Fuß im Bereich der großen Zehe ist ein eingewachsener Zehennagel. Er verursacht Reizungen und löst manchmal eine Infektion aus.
Diabetes mellitus, Morbus Hansen und Gicht sind häufige Krankheiten, die die unteren Gliedmaßen betreffen. Erkrankungen der Nerven in den Beinen können Taubheitsgefühle und ein brennendes Gefühl verursachen; dies wird als periphere Neuropathie bezeichnet.
Lesen Sie mehr:- Schienbeinsehnenentzündung.
- Sehne des Musculus tibialis anterior.
- Fersenbein-Sehnensack auf Lateinisch.
- Lamm-Muskelkater.
- Schienbeinsehne.
- Triceps femoris-Muskel.
- Tibialis posterior-Muskel.
- Langer Wadenbeinmuskel.
