Es ist bekannt, dass Jungen emotional später reifen als Mädchen. Deshalb sollten Eltern ihnen Zeit und Raum geben, damit sie sich wohlfühlen und lernen, ihr eigenes Verhalten zu kontrollieren.
- Aneurysmatische Knochenzysten (AAC): Ursachen, Symptome, Behandlung
- Zu den Unterscheidungen gehören. primär и sekundär AKC.
- Bei der makroskopischen Untersuchung ist AKC
- Kontraindikationen, Nebenwirkungen
- Wie oft kann Milgamma injiziert werden?
- Pubertät bei Jugendlichen – hormonelle Veränderungen
- Pubertät bei Teenagern – körperliche Veränderungen
- Windpocken
- Röteln
- Vorsichtsmaßnahmen und Ratschläge von Experten
- Wirksame Analoga
 Aneurysmatische Knochenzysten (AAC): Ursachen, Symptome, Behandlung
Aneurysmatische Knochenzysten (AAC): Ursachen, Symptome, Behandlung

Eine aneurysmatische Knochenzyste (ABC) – ist eine lokal zerstörende, gutartige Knochentumorläsion, die aus zahlreichen mit Blut gefüllten zystischen Hohlräumen besteht.
ACC – ist eine der häufigsten Varianten von primären Knochenläsionen bei Kindern und Jugendlichen. Anhand reproduzierbarer klinischer Parameter (Alter, Lage der Masse im Knochen, Muster der Knochenläsionen und Art der Periostreaktion) bereitet dieses Neoplasma keine diagnostischen Schwierigkeiten, mit Ausnahme seiner soliden Variante.
Die Inzidenz von ACC in der Allgemeinbevölkerung beträgt 0,14 pro 100 000 Einwohner. ACC machen zwischen 1 % [2] und 9,1 % [3] aller Knochentumoren aus. ACC wurde erstmals 1942 von H.L. Jaffe et al. beschrieben [4].
Die Ätiologie und Pathogenese dieses Neoplasmas sind nicht vollständig geklärt.
Es gibt mehrere Theorien zur Entstehung von ACC, wobei der Einfluss verschiedener prädisponierender Faktoren (lokale vaskuläre, traumatische und genetische Faktoren) berücksichtigt wird.
Zu den Unterscheidungen gehören. primär и sekundär AKC.
Ein primäres ACC ist ein ACC, das keine Anzeichen eines anderen Neoplasmas aufweist; ein sekundäres ACC ist lediglich Bestandteil eines anderen Knochentumors (z. B. sekundäres ACC bei Riesenzelltumor, Osteoblastom usw.). Das primäre ACC macht 50-70 % der Fälle aus, das sekundäre ACC 30-50 %.
ACC kann in jedem Alter auftreten, ist aber häufiger bei Kindern und Jugendlichen (bis zu 80 %) und etwas seltener bei Kindern unter 5 Jahren. Einige Autoren berichten von einem leichten Übergewicht der Frauen mit einem Verhältnis von 1:1,3 [2].
Obwohl jeder Skelettknochen betroffen sein kann, ist AKC häufiger (50-60 % der Fälle) im metaphysischen Bereich der langen Röhrenknochen (Oberschenkelknochen, Schienbein und Oberarmknochen) zu finden. Die hinteren Wirbelelemente (20-30 %), die kleinen Knochen der Hände und Füße (7, 8) und die flachen Knochen des Skeletts (Becken, Schulterblatt) sind häufig betroffen. Selten wurde über ACC in den Schädel- und Kieferknochen berichtet. Es gibt vereinzelte Berichte über AKC im Weichteilgewebe (extraskelettale Lokalisation) (9).
Bei der makroskopischen Untersuchung ist AKC
Bei der makroskopischen Untersuchung zeigt sich die AKC als multilobuläre Masse mit einer blutgefüllten Höhle. Die Ränder der Masse sind relativ klar. In einigen Bereichen kann die Masse die Kortikalisschicht des Knochens zerstören und über die normalen anatomischen Grenzen hinausgehen. Gelegentlich müssen feste Schnitte zur histologischen Untersuchung in ihrer Gesamtheit entnommen werden, um möglicherweise einen anderen Tumor zu entdecken und eine sekundäre ACC auszuschließen. In seltenen Fällen kann die lytische Komponente überwiegen, und ihr Überwiegen gegenüber der zystischen Komponente stellt eine große diagnostische Herausforderung dar.
Es gibt zwei histologische Varianten von ACC: klassisch zystisch (etwa 95 % der Fälle) und solide (5 %), je nachdem, ob die eine oder die andere Komponente überwiegt (2).

Bei der histologischen Untersuchung ist der Tumor gut abgegrenzt und besteht aus zystischen Hohlräumen, die mit roten Blutkörperchen gefüllt sind. Die Wände dieser Hohlräume enthalten keine Endothelzellen. Die Septen bestehen aus reifem Bindegewebe, das aus langgestreckten, fibroblastenähnlichen Zellen gebildet wird.
Mitotische Aktivität kann minimal bis mäßig sein, aber es werden keine abnormen mitotischen Figuren gefunden. Es werden Foci reaktiver‘ Osteogenese in Form von unreifen Kügelchen aus dickem Faserknochen mit unregelmäßiger Form beobachtet. In einem Drittel der Fälle werden Strukturen mit unregelmäßiger Mineralisierung, die so genannten ‚reaktiven‘ Strukturen, gefunden. ‚blauer Knochen‘.

Dieser Befund ist nicht unbedingt spezifisch für ACC, da er auch bei anderen Tumoren auftritt.
In fast allen Fällen lassen sich Hämosiderinablagerungen und kleine Cluster von Hämosiderophagen (besser zu sehen in der Eisen-Pearls-Färbung) sowie fokale Blutungen finden. Bei einer pathologischen Fraktur in der Vorgeschichte können Nekrosenherde festgestellt werden.
Kontraindikationen, Nebenwirkungen
Das Arzneimittel wird nicht empfohlen für Kinder, schwangere und stillende Frauen, Patienten mit Überempfindlichkeit gegen die Bestandteile des Arzneimittels und Patienten mit dekompensierter Herzinsuffizienz.
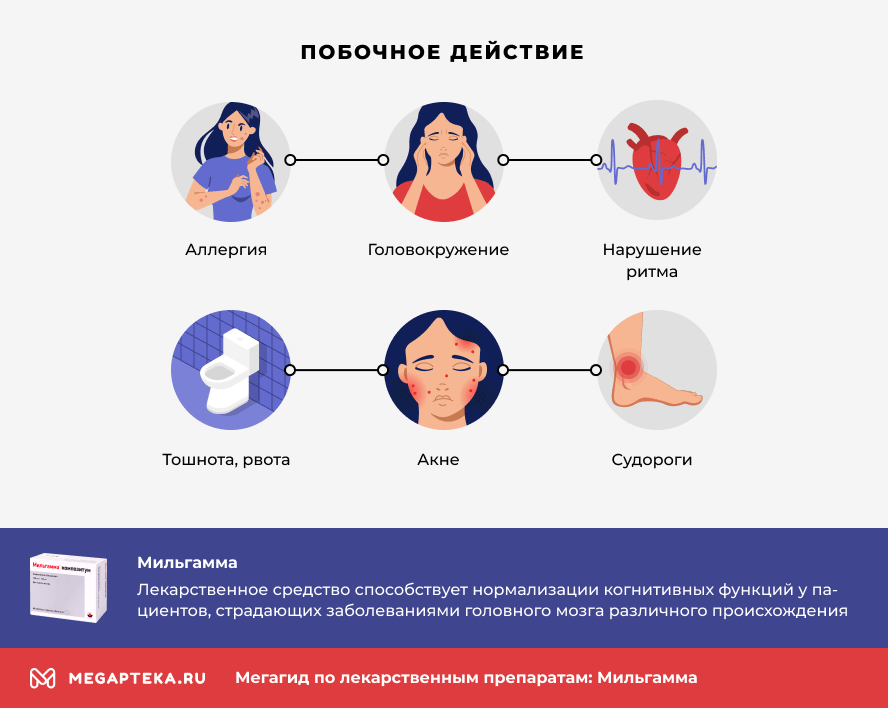
- Allergische Reaktionen (Ausschlag auf Haut und Schleimhäuten, Atemnot, Quincke-Ödem, anaphylaktischer Schock);
- Schwindel, selten Desorientiertheit;
- Rhythmusstörungen, schneller oder langsamer Herzschlag;
- Übelkeit, Erbrechen;
- Vermehrtes Schwitzen, Hautpruritus, Urtikaria, Akne;
- Konvulsionen.
Manchmal kommt es zu Reizungen an der Injektionsstelle. Wenn Nebenwirkungen auftreten, informieren Sie Ihren Arzt.
Wie oft kann Milgamma injiziert werden?
Zehn Tage lang werden täglich zwei Milliliter des Arzneimittels gespritzt, um das Schmerzsyndrom schnell zu stoppen. Sobald die Schmerzen abgeklungen sind und der Zustand mild ist, erhalten die Patienten zwei bis drei Wochen lang in Abständen von zwei bis drei Tagen orale Medikamente oder Injektionen mit der Medikamentenlösung.
Neurologen verschreiben das Medikament Milgamma in Kombination mit nichtsteroidalen Entzündungshemmern und zentralen Muskelrelaxantien. Was ist besser – Milgamma-Injektionen oder Milgamma-Tabletten? Dies sind die beiden Formen des Arzneimittels, die Ärzte nacheinander verschreiben. Die Patienten erhalten zunächst Milgamma-Injektionen und dann Tabletten. Bei einer leichten Erkrankung erfolgt die Behandlung mit der Tablettenform des Medikaments.
Pubertät bei Jugendlichen – hormonelle Veränderungen
Hormone sind hochspezialisierte Chemikalien, die über das Blut durch den Körper transportiert werden. Sie übermitteln spezifische Botschaften an Zellen, Gewebe und Organe.
Das endokrine System, das für die Produktion und Regulierung der von Geburt an im Körper vorhandenen Hormone verantwortlich ist, aktiviert die Drüsen, die an der männlichen Sexualentwicklung beteiligt sind:
- Der Hypothalamus ist die Gehirnstruktur, die das Gonadotropin-Releasing-Hormon (GnRH) produziert, ein Neurohormon, das die Funktion der Hypophyse reguliert. Es wird mit dem Einsetzen der Pubertät in Verbindung gebracht. Seine Hauptfunktion ist die Regulierung von Wachstum, Entwicklung und Hodenfunktion.
- Hypophyse – ist für die Ausschüttung des Wachstumshormons verantwortlich und reguliert die Schilddrüse.
- Schilddrüse – schüttet das Hormon Thyroxin aus, das Wachstum und Entwicklung reguliert.
- Nebennierenrinde – sondert Androgene ab – Hormone, die die Entwicklung der Geschlechtsorgane und die Pubertät steuern, sowie Kortisol, das das Körperwachstum beeinflusst.
- Die Keimdrüsen (Hoden) – sind für die Sekretion von Androgenen (Testosteron) und die Produktion der männlichen Keimzellen (Spermatogenese) verantwortlich.
Bei jungen Männern werden die Testosteronausschüttung und die Spermatogenese erst in der Pubertät beobachtet. Sie findet erst in der Pubertät statt.
Der erste Anstieg des Hormonspiegels bei jungen Männern findet zwischen dem 6. und 9. Lebensjahr statt und wird als Adrenarche bezeichnet. Zwei Jahre später beginnt die verstärkte Ausschüttung von Gonadenhormonen. Dies geschieht bei Jungen etwas später als bei Mädchen.
Junge Männer entwickeln ebenfalls primäre und sekundäre Geschlechtsmerkmale, und zwar im Alter zwischen 9 und 15 Jahren (im Durchschnitt im Alter von 12 Jahren).
Pubertät bei Teenagern – körperliche Veränderungen
Das Wachstum der Jugendlichen während der Pubertät ist mit einer Reihe von körperlichen Veränderungen verbunden. Die Pubertät bringt eine der schnellsten und bedeutendsten Beschleunigungen des männlichen Körperwachstums seit dem Säuglingsalter mit sich.
Bei jungen Männern nimmt die Körpergröße und das Gewicht im Alter von 11 Jahren rapide zu, erreicht mit 13,5 Jahren ihren Höhepunkt und endet mit 17 Jahren.
Veränderungen, die bei jungen Männern während der Pubertät auftreten
Sie messen im Durchschnitt 28 cm (10 cm pro Jahr) und sind am Ende ihres Wachstumsschubs größer als Mädchen.
Sie nehmen bis zum Alter von 14 Jahren durchschnittlich 9 kg pro Jahr zu und wiegen am Ende der Pubertät im Durchschnitt mehr als Mädchen
Das Fett an Armen und Beinen nimmt ab und sie gewinnen an Muskelmasse. Am Ende der Pubertät haben sie 1,5 Mal mehr Muskel- und Knochengewebe als Mädchen. Das Verhältnis von Fett zu Muskeln beträgt am Ende der Pubertät 3 : 1
Arme, Beine und Füße wachsen schneller, dann der Rumpf, die Schultern werden im Verhältnis zu den Hüften breiter
Windpocken
Windpocken werden durch das Windpockenvirus verursacht. In der Regel handelt es sich um eine Kinderkrankheit (obwohl sie sehr viel gefährlicher sein kann, wenn man sich im höheren Alter ansteckt). Wer einmal an Windpocken erkrankt ist, ist lebenslang immun dagegen.
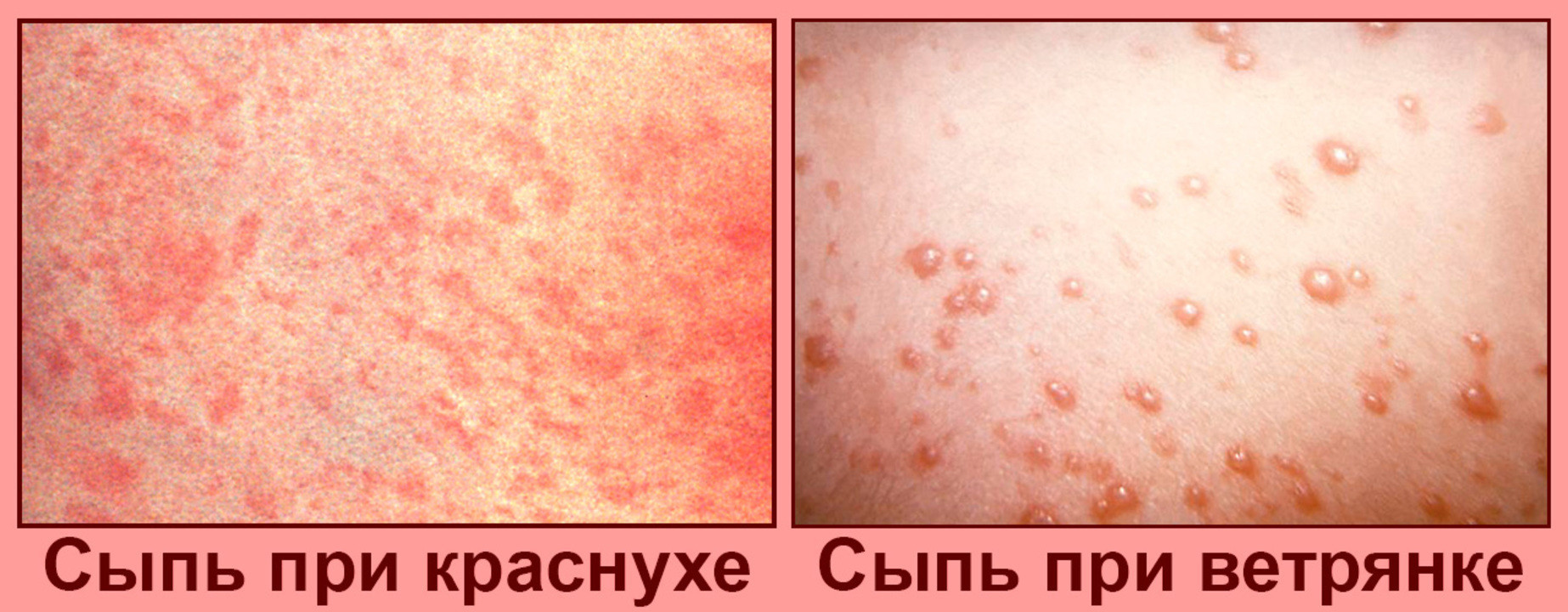
Die Inkubationszeit dauert 7 bis 21 Tage, danach tritt ein Ausschlag auf: rote oder rosafarbene Verdickungen, die 14 Tage lang verkrusten und dann verschwinden. Der Ausschlag wird von Kopfschmerzen und Fieber begleitet.
Die Behandlung beschränkt sich auf das Auftragen örtlicher Salben und die Isolierung des Patienten von anderen Personen. Auch warme Bäder werden empfohlen.
Windpocken sind für schwangere Frauen besonders gefährlich. Es besteht ein erhöhtes Risiko, dass Babys mit den folgenden Anomalien geboren werden:
Röteln
Eine Krankheit, die am häufigsten Kinder im Alter zwischen 5 und 9 Jahren betrifft. Neben Fieber und Hautausschlag kommt es zu einer Vergrößerung der Lymphknoten. Röteln sind eine leichte Infektion, die auch ohne Behandlung innerhalb einer Woche wieder abklingt.
Der Ausschlag ist ein rosa oder roter Fleck, der im Gesicht erscheint und sich allmählich auf andere Körperteile ausbreitet.
Die Krankheit kann für schwangere Frauen gefährlich sein, da sie zu chronischen fetalen Röteln führen kann, was das Risiko einer Fehlgeburt oder körperlicher Anomalien nach der Geburt des Kindes erhöht.
Vorsichtsmaßnahmen und Ratschläge von Experten
Bei korrekter Anwendung hat das Arzneimittel keinen Einfluss auf die Reaktionsgeschwindigkeit. Während der Behandlung kann der Patient ohne Einschränkung Auto fahren oder Maschinen bedienen, die eine erhöhte Konzentration erfordern.
Das Arzneimittel sollte nur äußerlich angewendet werden. Es enthält Alkohol und andere Bestandteile, die bei innerer Anwendung zu schweren Komplikationen führen können. Menovazin darf nicht zur Herstellung von Tinkturen oder zum Trinken bei Mundhusten verwendet werden.
Bei der äußerlichen Einreibung dringen die Inhaltsstoffe nicht in den Blutkreislauf ein. Das Produkt reagiert nicht mit verschiedenen Arzneimitteln, die auch zur Behandlung einer Erkältung oder von Neuralgien eingesetzt werden können.
Wirksame Analoga
Bei Ischias, Myalgien und anderen schmerzhaften Zuständen kann der Arzt ein Medikament mit ähnlicher Zusammensetzung wählen. Menovazin kann durch die folgenden Produkte ersetzt werden:
- Apisartron – erhältlich als Salbe, enthält Bienenprodukte, wärmt die Muskeln, lindert Schmerzen nach Verletzungen, Übungen;
- Voltaren Emulsion – wirksam bei Entzündungen der Gelenke, Muskeln, Verstauchungen oder Prellungen, lindert Beschwerden und Steifheit bei Rheumatismus;
- Iricar ist ein pflanzliches Arzneimittel zur äußerlichen Anwendung, sicher bei vielen chronischen Krankheiten, verschrieben zur Behandlung von entzündlichen Hauterkrankungen, zur Linderung des Juckreizes nach Insektenstichen.
Es gibt viele Indikationen, bei denen Menovazin eingesetzt wird. Sie ist erschwinglich und wirksam, reduziert Muskelschwellungen und stellt die Blutzirkulation nach Verletzungen wieder her. In Kombination mit anderen Therapien lindert sie Schmerzen und stellt die Fähigkeit zur aktiven Bewegung ohne Einschränkungen oder Steifheit wieder her.
Lesen Sie mehr:- Bis zu welchem Alter wachsen die Beine von Mädchen?.
- Mädchenfüße 13 Jahre alt.
- Der größte Knochen im Skelett des menschlichen Fußes.
- Foto vom Bein eines Teenagers.
- Beine bei heranwachsenden Jungen.
- Anatomie der Beckenknochen.
- Außenknöchel des rechten Schienbeins.
- Wachstumszonen der Fußknochen.
