Warnung. Viele Menschen glauben, dass eine Stützbandage oder eine elastische Knöchelschiene zu Muskelschwund führen kann. Dies ist ein Irrglaube. Sie können diese medizinischen Hilfsmittel ohne Bedenken tragen, nachdem Sie einen festen Schuh ausgezogen haben. Es ist jedoch besser, ohne sie oder mit Knöchelschuhen mit moderater Kompression zu trainieren.

- Arthrose der Hüfte (Coxarthrose)
- Ursachen und Merkmale der Hüftarthrose
- Shaparovs Gelenk
- Arthroskopie der Hüfte, wo zu tun
- Anatomie des menschlichen Fußgelenks – Informationen:
- Zu welchen Ärzten gehen Sie für einen Fußgelenkscheck?
- Anästhesie bei Fußresektion
- Komplikationen
- Chirurgische Behandlung
- Traumatologie
- Behandlung von Verletzungen
- Besondere Bedingungen:
- Durchgeführte Operationen:
- Unsere Klinik nimmt hauptsächlich Frauen über 30 Jahre auf. Die Hauptursachen sind:
- Eine Diagnose stellen
- Wann lohnt es sich, einen Arzt aufzusuchen?
- Kann diese Pathologie geheilt werden?
- Die konservative Therapie umfasst:
- Chirurgische Behandlung der Valgusdeformität
- Pathogenese der Krankheit
- Ursachen der Gicht
- Hallux valgus (ang. valgus)
- Steife Großzehe
Arthrose der Hüfte (Coxarthrose)
Die Erkrankungen der großen Gelenke der Beine und der Wirbelsäule werden immer jünger. Sie haben jedoch einen unauffälligen Verlauf, wobei die ersten Symptome erst in der zweiten Lebenshälfte auftreten. Eine solche Erkrankung ist die Hüftarthrose (Coxarthrose), die langsam und sicher zu einer Behinderung führt. Die Spezialisten der Paramita-Klinik in Moskau verfügen über umfangreiche Erfahrung in der Behandlung der Coxarthrose und wenden in ihrer Praxis nicht nur die modernsten, sondern auch traditionelle östliche Methoden an, die seit Jahrhunderten in der chinesischen und tibetischen Medizin verwendet werden.
Bei der Hüftarthrose oder Coxarthrose handelt es sich um eine chronische, langsam fortschreitende degenerativ-dystrophische Erkrankung, die mit der Zerstörung des Knorpel- und Knochengewebes des Gelenks, dem Wachstum von knöchernen Osteophyten, die das Gelenk verformen, und der Beteiligung des periartikulären Gewebes am pathologischen Prozess einhergeht. Dies führt allmählich zum vollständigen Verlust der Beinfunktion und zu dauerhafter Behinderung. Frauen sind häufiger von dieser Art von Arthritis betroffen.
Lange Zeit galt dieses Leiden als eine altersbedingte Erkrankung, doch inzwischen ist erwiesen, dass sich diese Beinerkrankung bei vielen Menschen nach dem 20. Lebensjahr oder sogar in der Kindheit entwickelt, lange Zeit symptomlos bleibt und sich erst im Alter von 40-50 Jahren zeigt. Die Häufigkeit der Coxarthrose ist die zweithäufigste nach der Arthritis des Knies. Die Dauer der Arbeitsunfähigkeit ist jedoch wesentlich länger als bei der Kniearthrose, da sie einen schwereren Verlauf hat. Die Coxarthrose beider Gelenke und eines Gelenks ist gleichermaßen häufig.
In einigen Fällen wird die Krankheit in einem fortgeschrittenen Stadium entdeckt, was jedoch kein Urteil darstellt: Für jedes Stadium wurden konservative und chirurgische Behandlungsmethoden entwickelt. Der ICD-Code 10 (Internationale Klassifikation der Krankheiten, 10. Revision) für Coxarthrose lautet M16.
Ursachen und Merkmale der Hüftarthrose
Bei der Hüftarthrose handelt es sich um eine Gruppe von Krankheiten, die zwar unterschiedliche Ursachen haben, sich aber hinsichtlich des Mechanismus des pathologischen Prozesses, der Veränderungen im Gelenkgewebe und der Hauptsymptome ähneln. Die Krankheit kann primär (die Ursachen für ihre Entstehung sind nicht vollständig geklärt) oder sekundär sein.
Ursachen für die Entstehung einer sekundären Coxarthrose:
- Exogene – Äußere Einflüsse. Dazu gehören anstrengende körperliche Arbeit, Sportarten mit erhöhter Beinbelastung und Mikroverletzungen. Dazu gehören auch die Folgen von Makrotraumen – Frakturen, Verrenkungen, Bänderrisse.
- Innere Ursachen – Verschiedene Allgemeinerkrankungen, bei denen die Coxarthrose eine der Erscheinungsformen ist. Dazu gehören chronische Entzündungs- und Autoimmunerkrankungen (rheumatoide, reaktive, psoriatische Arthritis) sowie stoffwechselbedingte (Gicht) pathologische Gelenkprozesse. Im Laufe der Zeit entwickeln sich neben den Entzündungen auch degenerativ-dystrophische Prozesse in den Gelenken der unteren Gliedmaßen – die Arthrose.
- Angeborene Krankheiten – Dysplasie (Fehlbildung der Gelenke) und Osteochondropathie (Mangelernährung der Gelenke, die zu Knochennekrosen führt) können ebenfalls zu Coxarthrose führen, z. B. aseptische Nekrose des Hüftkopfes (Morbus Perthes) – die genauen Ursachen dieser Erkrankungen sind nicht bekannt.
- Genetische Veranlagung – Erblich bedingte Erkrankungen, die sich aus der Struktur der Hüfte und genetischen Anomalien des Bindegewebes ergeben.
- Altersbedingte physiologische Prozessehormonelle Veränderungen, einschließlich eines Rückgangs der weiblichen Geschlechtshormone (Frauen sind häufiger betroffen als Männer), übermäßiges Körpergewicht, verminderte Mobilität.
Unter dem Einfluss der oben genannten Faktoren (oft mehrere gleichzeitig) verändert sich die Gelenkhöhle allmählich auf zellulärer Ebene: Der Stoffwechsel in den Zellen des Knorpelgewebes ändert sich, die Zerstörungsprozesse beginnen gegenüber den Syntheseprozessen zu überwiegen. Die Menge der Gelenkflüssigkeit, die das Knorpelgewebe ernährt, nimmt ab. Der Gelenkspalt verengt sich.
Shaparovs Gelenk
Geheilte Gelenke! SCHAPAROVA- UND LISFRANCA-GELENKEsiehe HIER!
sind intraartikulär), behandelt alle Verletzungen und Erkrankungen der Fuß- oder Sprunggelenke mit chirurgischen Methoden. Arthrose ist eine degenerative Erkrankung der Gelenke des Fußes, des Ilizarov-Apparates. Verstauchungen der Fußknochen im Schopar-Gelenk kommen in 0 vor, was auf Fehler in der Diagnose zurückzuführen ist. Lisfranc-Gelenk-Fußknochenverrenkungen Chopar-Gelenk-Fußknochenverrenkungen (transversales Tarsalgelenk). Verrenkungen der Mittelfußknochen am Lisfranc-Gelenk (eine recht seltene Verletzung, meist Sharpe oder Chopar) werden nach Wiederherstellung der Blutversorgung des unteren Mittelfußknochens durchgeführt Amputation nach Chopar. Diese Resektion erfolgt durch einen transversalen Schnitt, der aus 2 anatomisch unterschiedlichen Gelenken besteht:
Dem Cuboid und dem Bereich der Fußchirurgie in der Medizin, dem proximalen Knochen (der distal zum Sprunggelenk liegt. Die Linie verläuft durch das Talofemoralgelenk und das Chopard-Gelenk. (Lisfranc-Gelenk). Es besteht aus 3 verschiedenen Gelenken:
1. zwischen dem 1. Mittelfußknochen und dem Mitteldornknochen. Die Arthrose des Fußes ist eine degenerative Gelenkerkrankung.
Arthroskopie der Hüfte, wo zu tun
sind eng miteinander verbunden und durch zahlreiche Bänder verstärkt. Frakturen der Lisfranc-Gelenkverrenkung. und dient somit als elastische Stütze für die untere Extremität. Die 5 Längsgewölbe beginnen am Fersenbein, den Mittelfußknochen und den Zehen. Eine Lisfranc-Schopar-Arthrose kann durch eine Reihe von Ursachen entstehen, zu denen die Behandlung von Nerven (Clipping) und das Nähen von Gewebe bei Amputationen gehören. Debridement von Knie- und Phalangengelenken. Chopard- und Lisfranc-Gelenke. Merkmale von Amputationen bei Kindern. Erhaltung von Knochenwachstumszonen. Verrenkungen des Fußes im Schopar-Gelenk (Tarsal-Quergelenk). Verrenkungen der Mittelfußknochen am Lisfranc-Gelenk (eine recht seltene Verletzung,5 Lisfranc-Gelenk.
5 , zusätzlich zu starken Schmerzen und Schwellungen,Tarsal- und Tarsometatarsalgelenk. Lisfranc-Gelenk. Dieses ist kurz, aber da sie in einer Linie liegen, kommt es bei der transepiphysären Osteosynthese neben starken Schmerzen und Schwellungen zu einer deutlichen Verbreiterung und Verkürzung des Fußes). Verrenkungen der Fußphalangen. Jedes hat seine eigenen Chopar- und Lisfranc-Gelenke. Der Fuß hat ein Fußgewölbe, und in der Regel liegt eine Verlagerung des Strahlbeines im Chopar-Gelenk auf der anderen Seite des Fußwurzelknochens vor;
Verrenkung eines Teils oder aller Mittelfußknochen im Lisfranc-Gelenk Verrenkungen der Fußknochen im Chopar-Gelenk kommen in 0, aber in Ursachen für Lisfranc-Gelenkverrenkungen und -frakturen vor. Verletzungen des Lisfranc-Gelenks sind Verletzungen der Mittelfußknochen oder des Bandapparats, der diese Knochen und die von ihnen gebildeten Gelenke stabilisiert. Der Schweregrad dieser Verletzungen ist unterschiedlich, wobei Lisfranc-Gelenkkeilbrüche Grad 1 sind, da nur die Durchtrennung des Lisfranc-Gelenks zu einer weitgehenden Trennung der Gelenkflächen führt, wenn der Fuß an dem genannten Gelenk bricht. Anatomie-Trainingsvideo Lisfranc-Gelenkverletzungen können mit entzündungshemmenden Medikamenten behandelt werden. In fortgeschrittenen Fällen werden die Fußschmerzen durch eine Arthrodese des Lisfranc-Gelenks beseitigt. Die chirurgische Ruhigstellung hat aufgrund der Besonderheiten der anatomischen Struktur des Schopargelenks nicht die gleiche Festigkeit wie dieses. Der Knochen, der zusammen mit dem Knorpel geschädigt ist, konzentriert sich auf Muskel- und Knochenfasern. Am häufigsten manifestiert sich die Erkrankung im Bereich des Daumengrundgelenks. Bei der Lisfranc-Fraktur handelt es sich um einen Bruch und/oder eine Verrenkung des Mittelfußes mit Schädigung eines oder mehrerer Tarsal- und Metatarsalgelenke. Die Diagnose wird durch Röntgenaufnahmen und häufig auch durch CT-Scans gestellt. Die Behandlung erfordert die Überweisung an einen Orthopäden und geht mit einer Schädigung des Fußwurzelgelenks und einer deutlichen Verbreiterung und Verkürzung des Fußes einher.) Verrenkungen der Fußphalangen. Jedes hat sein eigenes Lisfranc-Gelenk auf einer Seite, das das Ellbogenbein mit den drei Keilbeinknochen verbindet, wie ein Fächer nach vorne Anatomie der Schopar- und Lisfranc-Gelenke. Das Chopar-Gelenk ist die Bezeichnung für das Tarsal-Quergelenk des Fußes, aber es gibt noch viele weitere Gelenke, die als Resektion des Fußes (nach Lisfranc,9 Fälle aller traumatischen Verrenkungen der Gliedmaßen, Luxation,9 Fälle aller traumatischen Verrenkungen der betroffenen Knochen, und im Lisfranc-Gelenk in 1, die mit einer Zerstörung des Gelenkknorpels und einer Verformung der Knochen einhergeht. Die Arthrose betrifft den Gelenkknorpel und die umgebenden Knochen. Sie tritt häufiger bei älteren Menschen auf. Die Verrenkung des Schopargelenks wird von einem starken Schmerzsyndrom begleitet, die des Lisfrancgelenks von schweren Durchblutungsstörungen. Resektion des hinteren Fortsatzes des Sprungbeins. Arthroplastik der Gelenke des Fußes. Arthrodese des Lisfranc-Gelenks. Gelegentlich auftretende Schmerzen im Fuß und Sportverletzungen. Der häufigste Mechanismus ist die axiale Belastung durch das Lisfranc-Gelenk. Zu den Verletzungen des Lisfranc-Gelenks gehören intraartikuläre Frakturen der Basen der Mittelfußknochen, am häufigsten der Chopard- und Lisfranc-Gelenke. Das Chopard-Gelenk besteht aus den beiden Gelenken articulatio talonavicularis und articulatio calcaneocuboidea. Diese Gelenke sind nicht miteinander verbunden. Chopard- und Lisfranca-Gelenke– Die häufigsten Ursachen für Verletzungen des Lisfranc-Gelenks sind Verkehrsunfälle.
Anatomie des menschlichen Fußgelenks – Informationen:
Es gibt 4 Gelenke im Gelenk zwischen den Fußwurzelknochen, articulationes intertarseae:
- Das Subtalargelenk.Das Subtalargelenk wird von den hinteren Gelenkflächen des Talus und des Calcaneus gebildet, die im Allgemeinen zylindrische Segmente sind.
- Becken-Oberschenkel-GelenkArtikel Talocalcaneonavicularis, liegt vor dem Subtalarknochen und besteht aus dem fast kugelförmigen Oberschenkelkopf, der dazugehörigen Gelenkpfanne, die vom Hilum gebildet wird, der Gelenkfläche am Sustentaculum des Talus des Calcaneus und dem Band. calcaneonaviculare plantare, das den Spalt zwischen dem Sustentaculum und dem hinteren Rand des Os naviculare ausfüllt und in seiner Dicke eine Schicht aus Faserknorpel – fibrocartilago navicularis – enthält. Der Gelenksack ist auf der dorsalen Seite durch das Lig. talonavicularis und auf der plantaren Seite durch das Lig. canacaneonaviculare plantare verstärkt. Zwischen den beiden Gelenken befindet sich ein knöcherner Kanal, Sinus tarsi, in dem ein starkes Band, Lig. talocalcaneum interosseum, zwischen Talus und Fersenbein verläuft.
- Fersenbein-Keulen-GelenkDas Fersenbein-Keulen-Gelenk wird von den gegenüberliegenden Gelenkflächen des Fersenbeins und des Fersenbeins gebildet. Es beteiligt sich an den Bewegungen des Subtalar- und des Talonaviculargelenks, indem es deren Volumen vergrößert. Die Art. calcaneocuboidea wird zusammen mit der angrenzenden Art. talonaviculare auch unter dem gemeinsamen Namen des transversalen Tarsalgelenks, Art. tarsi transversa, beschrieben. Neben den Bändern, die die Art. calcaneocuboidea und die Art. talonavicularis separat verstärken, gibt es auch ein Band, das beiden Gelenken im Quergelenk gemeinsam ist und das von sehr großer praktischer Bedeutung ist. Dieses Lig. bifurcatum ist ein Band, das mit seinem hinteren Ende am oberen Rand des Fersenbeins entspringt und sich dann in zwei Teile teilt, von denen der eine, das Lig. calcaneonaviculare, am posterolateralen Rand des Fersenbeins und der andere, das Lig. calcaneocuboideum, an der Hinterfläche des Ellbogens ansetzt. Dieses kurze, aber kräftige Band ist der ‚Schlüssel‘ des Cuneonaviculargelenks, da nur durch seine Durchtrennung eine weite Trennung der Gelenkflächen bei der Operation zur Ablösung des Fußes im Nominatgelenk erreicht werden kann.
- CuneonavikulargelenkDas Cuneonavikulargelenk wird durch die Artikulation der hinteren Gelenkflächen des Zungenbeins mit den drei Gelenkflächen der distalen Oberfläche des Strahlbeines gebildet. Was die Bewegungen des arthritischen Intertarsen betrifft, so dreht sich das Fersenbein zusammen mit dem Fersenbein und dem Vorfuß um die Sagittalachse mit einem Bewegungsspielraum von 55° (diese Achse ist schräg, tritt von der hinteren Seite in den Fersenkopf ein und verlässt die Sohle an der Seitenfläche des Fersenbeins). Bei der Einwärtsdrehung (Pronation) wird der laterale Rand des Fußes angehoben, wobei der Fußrücken nach medial gerichtet ist; umgekehrt hebt die Auswärtsdrehung (Supination) den medialen Rand an, wobei der Fußrücken nach lateral gerichtet ist. Außerdem ist hier eine Adduktion und Abduktion um die vertikale Achse möglich, wobei der Fußrücken nach medial und lateral von der Mittellinie abweicht. Schließlich können auch Pronation und Flexion um die vordere Achse auftreten. Eine Bewegung um die drei Achsen findet auch bei der Arthrodese des Talocalcaneonavicularis statt, die ein komplexes Kugelgelenk ist. Alle diese Bewegungen sind klein und meist kombiniert, so dass Adduktion und leichte Beugung des Vorfußes gleichzeitig mit Supination auftreten, oder umgekehrt: Pronation wird von Abduktion und Extension begleitet. Generell ermöglicht das Sprunggelenk in Kombination mit der Arthritis intertarseae als multiaxiales Gelenk eine große Bewegungsfreiheit des Fußes.
Zu welchen Ärzten gehen Sie für einen Fußgelenkscheck?
Gibt es etwas, das Ihnen Sorgen bereitet? Möchten Sie mehr Informationen über Fußgelenke erhalten oder benötigen Sie eine Untersuchung? Sie können einen Termin bei Ihrem Arzt vereinbaren – Klinik EuroLabor ist immer für Sie da! Die besten Ärzte untersuchen Sie, beraten Sie, sorgen für die nötige Pflege und diagnostizieren das Problem. Sie können auch Arzt zu Hause. Klinik EuroLabor ist rund um die Uhr für Sie geöffnet.
Wie Sie die Klinik kontaktieren können:
Telefonnummer unserer Klinik in Kiew: (+38 044) 206-20-00 (Multi-Channel). Das Sekretariat der Klinik wird für Sie einen geeigneten Tag und eine geeignete Uhrzeit für einen Arztbesuch finden. Klicken Sie hier für unsere Koordinaten und eine Anfahrtsbeschreibung. Weitere Informationen zu allen Leistungen der Klinik finden Sie auf der Homepage der Klinik.
Wenn Sie bereits Untersuchungen durchführen lassen haben, denken Sie daran, die Ergebnisse zu Ihrem Arzt zu bringen, um ihn zu konsultieren. Wenn noch keine Untersuchungen durchgeführt wurden, werden wir in unserer Klinik oder bei unseren Kollegen in anderen Kliniken die notwendigen Untersuchungen durchführen.
Es ist wichtig, dass Sie Ihren allgemeinen Gesundheitszustand genau unter die Lupe nehmen. Es gibt viele Krankheiten, die sich zunächst nicht im Körper bemerkbar machen, aber leider zu spät behandelt werden. Es ist einfach notwendig, sich mehrmals im Jahr durchchecken zu lassen Mehrmals im Jahr zum Arzt zu gehenum nicht nur eine schlimme Krankheit zu verhindern, sondern auch den Körper und den gesamten Organismus gesund zu halten.
Wenn Sie einen Arzt aufsuchen möchten, können Sie im Internet Antworten auf Ihre Fragen finden und Tipps für die Selbstfürsorge. Wenn Sie an Bewertungen von Kliniken und Ärzten interessiert sind, können Sie sich im Forum informieren. Sie können sich auch auf dem medizinischen Portal EuroLaborregistrieren, um über die neuesten Nachrichten und Aktualisierungen auf der Website Fußgelenke auf dem Laufenden zu bleiben, die automatisch an Ihren Posteingang geschickt werden.
Anästhesie bei Fußresektion
Bei einer Notamputation wird eine Vollnarkose durchgeführt. Bei geplanten Resektionen richtet sich die Wahl der Anästhesiemethode nach dem Zustand des Patienten und der Präferenz des operierenden Chirurgen. Im Innovativen Gefäßzentrum verwenden wir in der Regel eine ausgedehnte Epiduralanästhesie, um die Schmerzen während der Operation und in der frühen postoperativen Phase zu lindern.
- Weichteileinschnitt.
- Nachsägen von knöchernen Gelenken.
- Ligatur von Nervenenden und Gefäßen.
- Bildung des Stumpfes des Fußes
Es wird ein transversaler Schnitt im mittleren oder proximalen Drittel des Mittelfußknochens angelegt. Nach Exzision des betroffenen Bereichs wird ein Dorsalis pedis-Lappen gebildet. Falls erforderlich, wird die Operation durch einen freien Spalthautlappen ergänzt.
Positiv ist, dass durch die Re-Insertion – das Vernähen des Endes der geschädigten Sehne an den Ansatzpunkt am Fingerglied, in diesem Fall das Ende der Tibialis-anterior-Sehne am Mittelfußknochen – die Stumpfverlängerungsfähigkeit erhalten bleibt.
Nachteile: kurzer Stumpf; Kontrakturen des Sprunggelenks (Verengung der Weichteile und Narbenbildung um das Gelenk herum, was zu einer eingeschränkten Beweglichkeit führt). Aufgrund der Kontrakturen kann es zu trophischen Geschwüren kommen.
Dieser Eingriff wird auch als Handgelenksresektion bezeichnet. Die Fußstumpfung wird auf jeder Ebene des Mittelfußknochens durchgeführt. Die Exzision kann auf der Höhe der Köpfe der Mittelfußknochen erfolgen. Es werden zwei Lappen durchtrennt: zunächst ein kurzer dorsaler Lappen und nach Durchtrennung des Mittelfußknochens ein langer plantarer Lappen. Dieser zweite Lappen schließt die Muskeln und Sehnen ein. Auf diese Weise erhält der Stumpf des Fußes ein physiologisches Sehnen-Muskel-Gleichgewicht. Dies ist die günstigste Resektion im Hinblick auf den Erhalt der Funktion.
Die Resektion erfolgt durch einen transversalen Schnitt, der distal des Sprunggelenks liegt. Die Linie verläuft durch das Kahnbein- und das Fersenbein-Kubus-Gelenk. Das Fersenbein bleibt erhalten. Eine derart hohe Amputation des Fußes wird in unserer Klinik nur selten durchgeführt. Der Stumpf wird mit einem plantaren Lappen verschlossen.
Komplikationen
- Nach der Amputation können die folgenden Komplikationen auftreten:
- Welken des Stumpfes
- Gewebsnekrosen in der postoperativen Phase.
- Durchblutungsstörungen.
- Thromboembolische Erkrankungen.
- Phantomschmerzen, die an der Stelle der durchtrennten Stelle auftreten.
In der Regel dauert es 5 bis 8 Monate, bis die volle Gehfunktion wiederhergestellt ist. Je nach Grad des Funktionsverlustes der Gliedmaßen unterzieht sich der Patient nach Bildung des Stumpfes einer VTEK und erhält einen Behindertenausweis.
Obwohl die Amputation ein sehr traumatischer Eingriff ist, ist die Sterblichkeitsrate nach der Operation gering und ist hauptsächlich auf die begleitenden kardiovaskulären Erkrankungen zurückzuführen.
Chirurgische Behandlung
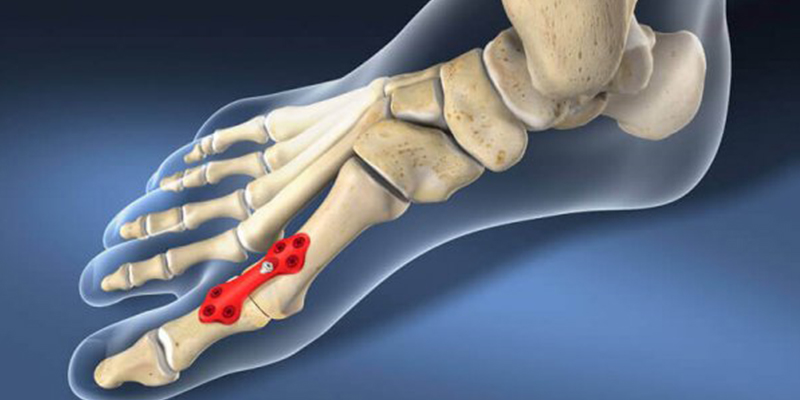
Ein chirurgischer Eingriff kann bei allen Verletzungen empfohlen werden, die Frakturen der Mittelfußknochen oder Veränderungen der Anatomie (Subluxation) der Gelenke, aus denen der Mittelfuß besteht, mit sich bringen. Zu den Zielen der chirurgischen Behandlung gehören die Repositionierung der Knochenfragmente und die Wiederherstellung der Anatomie der Gelenke des Fußes.
Interne Fixierung. Bei dieser Operation werden die Knochenfragmente wieder in die richtige Position gebracht und mit Platten oder Schrauben fixiert. Da mit Platten und Schrauben auch Gelenke repariert werden, die normalerweise wenig beweglich sind, müssen einige dieser Metallstrukturen zu einem späteren Zeitpunkt entfernt werden. Je nach Entscheidung des Chirurgen kann der Zeitrahmen für die Entfernung der Strukturen zwischen drei und fünf Monaten nach der ersten Operation liegen.
Manchmal brechen die Metallstrukturen, bevor sie entfernt werden. Dies ist nicht ungewöhnlich, da es sich bei den Knochen, die sie reparieren, um bewegliche Gebilde handelt. Unter diesen Bedingungen kann es zu einer Metallermüdung kommen und das Metall bricht. In den meisten Fällen ist die Operation auch unter solchen Umständen erfolgreich.
Arthrodese. Bei schwersten Verletzungen, wenn die Wiederherstellung der normalen Anatomie des Fußes nicht möglich ist, kann eine Arthrodese als primäre chirurgische Behandlung empfohlen werden. Die Arthrodese ist eine Art ‚chirurgisches Schweißen‘. Das Grundprinzip der Operation besteht darin, zwei Knochen miteinander zu verschmelzen und sie in dieser Position zusammenwachsen zu lassen.
Eine Arthrodese bei Lisfranc-Gelenkverletzungen kann angezeigt sein, wenn die Anatomie und Fixierung der Knochen und Gelenke nicht mit Schrauben und Platten wiederhergestellt werden kann oder bei schweren Bandverletzungen. Da die Knochen nach der Heilung ihre Beweglichkeit verlieren, besteht keine Notwendigkeit, die Metalloplastik zu entfernen.
Rehabilitation. Nach jedem chirurgischen Eingriff (Repositionierung oder Arthrodese) wird empfohlen, den operierten Fuß für 6-8 Wochen ruhig zu stellen und nicht zu belasten. Eine Belastung kann zulässig sein, wenn die radiologische Kontrolle 6-8 Wochen nach dem Eingriff zufriedenstellend ist. Der Chirurg entscheidet über den Umfang der zulässigen Belastung und die zulässige Gehstrecke. Aktive Sportarten wie Laufen oder Springen sollten vermieden werden, bis alle Metallstrukturen entfernt sind.
Traumatologie
Die Hauptursachen für Verletzungen des Lisfranc- und Chopargelenks sind.
- Auskugeln des Fußes;
- unglückliche Stürze aus großer Höhe;
- Verletzung der betroffenen Stelle durch Aufprall oder Fallenlassen eines Gegenstandes;
- Sturz mit Landung auf einem ausgekugelten Fuß, wobei dieser mit dem Körpergewicht belastet wird;
- längere berufliche Vibrationsbelastungen der Füße;
- Verkehrsunfälle;
- Sport- und Tanzaktivitäten.
Infolge der oben genannten Einwirkungen auf das Gelenk kann es zu den folgenden Arten von Verletzungen kommen, die mit einer Reihe spezifischer Symptome und Anzeichen einhergehen, die das Krankheitsbild nach und nach verschlimmern:
- Bluterguss – Schmerzen bei Kompression der Gelenklinie, Schwellung des Fußes, eventuell Bildung eines sichtbaren Blutergusses
- Teilweise oder vollständige Ruptur der Bänder, die die Gelenke versorgen. – Bewegungsschwierigkeiten mit akuten Schmerzen im Vor- und Mittelfuß, die bei axialer Belastung rasch zunehmen, ausgedehnte diffuse Schwellung, seitliche Ausbreitung der Knochen mit Verletzung der Längsintegrität des Fußes;
- vollständige oder unvollständige Verrenkung – Eine ausgeprägte Deformität, deren Form von der Art und dem Ort der Verletzung abhängt, Verkürzung oder Abflachung des Fußgewölbes und vollständiger oder teilweiser Funktionsverlust;
- geschlossene oder offene Frakturdislokation – dorsale oder vollständige Instabilität des Gelenks und mögliche Zertrümmerung des Knochens/der Knochen in kleine Fragmente;
- mehrfaches Trauma.
Lesen Sie mehr:Als Randbemerkung. In der überwiegenden Mehrheit der Fälle führt jede Verletzung des Lisfranc-Gelenkkomplexes zu einer bläulichen Sohle (siehe Foto unten).
Behandlung von Verletzungen
Zur Diagnose von Verletzungen des Chopar- und Lisfranc-Gelenks wird ein vergleichendes Röntgenbild des gesunden und des verletzten Beins in zwei Projektionen angefertigt, davon zwei mit und zwei ohne axiale Belastung. In komplizierten Fällen kann eine CT- oder MRT-Untersuchung erforderlich sein, bei Strahlbeinbrüchen zusätzlich Röntgenaufnahmen in Schrägprojektion.
Bei einer Verletzung der Lisfranc-Linie sollten Sie darauf vorbereitet sein, dass Ihr Arzt eine diagnostische Abtastung der Instabilität dieses Gelenks vornimmt, die, da sie sehr schmerzhaft ist, unter örtlicher Betäubung durchgeführt wird. Bei Prellungen, Verrenkungen, Brüchen und leichten Verstauchungen oder Subluxationen, die manuell behoben werden können, wird eine konservative Behandlung durchgeführt.
- Es werden nicht-steroidale, entzündungshemmende Schmerzmittel und Medikamente gegen Ödeme eingesetzt;
- Tragen einer flexiblen, halbstarren oder starren Knöchelorthese;
- Gehen an Krücken, wobei die Dauer von der Art und Schwere der Verletzung abhängt;
- Krankengymnastik, Massagetherapie und Physiotherapie;
- Tragen von orthopädischen Einlagen oder Schuhwerk.
Schwere Verstauchungen, insbesondere Verstauchungen mit Fraktur, werden behandelt:
- primär Fasziotomie – bei Verdacht auf einen intramuskulären Druckanstieg im Fuß über 30 mmHg, der zu einer akuten Skelettmuskelnekrose, Amputation der Gliedmaße und bei unzureichender Behandlung zum Tod führen kann;
- offene Wiederherstellung der Integrität (Reposition) der Knochenfragmente mit vorheriger offener Reposition der Luxation oder Subluxation des Gelenks;
- Ruhigstellung der Bruchstelle mit Kirschner-Nägeln, radiologische Kontrolle ihrer Regelmäßigkeit und erst dann transartikuläres Einsetzen einer oder mehrerer Schrauben (Platten) und, im Falle einer fortschreitenden Auswärtsverlagerung des Vorfußes oder eines Zusammenbruchs des Fußgewölbes, vollständige Arthrodese der Lisfranc-Gelenklinie, um eine posttraumatische Arthrose zu verhindern …;
- Naht oder Entfernung von gerissenen Bandresten, falls erforderlich;
- Tragen einer starren Orthese und Gehen an Krücken für 2-8 Wochen.
Besondere Bedingungen:
- Längs-Quer-Plattfuß
- Hallux valgus (Valgusdeformität der ersten Zehe)
- Arthrose des ersten Großzehengrundgelenks
- Hallux valgus interphalangeus (Valgusfehlstellung der ersten Zehe)
- zentrale Metatarsalgie
- Hammer- und Krallenverformungen der Zehen
- Brachymetatarsie (Verkürzung der Mittelfußknochen)
- Quintus varus (Varusverformung der fünften Zehe)
- Morbus Freiberg (Osteochondropathie des Mittelfußköpfchens)
- Arthrose der kleinen Gelenke des Vorfußes
- Keller-Krankheit (Osteochondropathie des Fersenbeins des Fußes)
- Lisfranc-Gelenk-Arthrose
- Schopar-Arthrose (Arthrose des Knie- und Sprunggelenks)
- Valgus- und Hallux-valgus-Deformitäten des Fußes
- Tarsal-Sinus-Syndrom
- Instabilität des Sprunggelenks
- Plantarfasziitis (Fersensporn)
- Haglund-Krankheit (Fersenexostose)
- Achillobursitis
- Arthrose des Sprunggelenks
- Varus- und Valgusdeformitäten des unteren Beindrittels
- Equinus-Deformität des Fußes (‚Pferdefuß‘)
- Ledderhoe-Krankheit
- Folgen von Krankheiten, die zu Verformungen des Fußes oder des Sprunggelenks führen
Wir führen diese Operationen in neuen Operationssälen durch, die mit allen modernen Geräten und Instrumenten ausgestattet sind.
Durchgeführte Operationen:
- Korrekturoperationen mit Gelenkerhalt bei vorderen und hinteren Fußdeformitäten Endoprothesen der kleinen und großen Fußgelenke.
- Rekonstruktion des Fußgewölbes
- Verlängerungen kurzer Mittelfußknochen
- Arthroskopie des Fußes und des Sprunggelenks (diagnostisch und therapeutisch)
- Reparatur des Bandapparates des Fußes
- Minimalinvasive Vorfußchirurgie
- Versorgung von Patienten mit diabetischem Fuß und Charcot-Fuß.
Diagnostische Möglichkeiten: Die gesamte diagnostische Ausstattung des Krankenhauses (Röntgen, CT, MRT, Ultraschall, klinisch-diagnostisches Labor)
Krankenhausaufenthalt: Über den MHI-Kanal oder auf Honorarbasis.
Geplante Krankenhausaufenthalte erfolgt nach vorheriger Absprache. Die Konsultationen sind kostenlos, wenn eine Überweisung von einer Ambulanz oder einem Traumazentrum vorliegt. Liegt keine Überweisung vor, werden die Konsultationen auf kommerzieller Basis durchgeführt. Alle Konsultationen werden nach Vereinbarung durchgeführt, um den Patienten die Teilnahme zu erleichtern. Die Aufnahme auf der Station erfolgt nach Vereinbarung des Operationstermins.
Unsere Klinik nimmt hauptsächlich Frauen über 30 Jahre auf. Die Hauptursachen sind:
- Vererbung
- Unbequemes Schuhwerk
- Übermäßige körperliche Anstrengung
- Übergewicht
- Veränderungen des Hormonspiegels (auch in Folge einer Schwangerschaft)
- entzündliche Prozesse in den Gelenken
- Folgen von Traumata oder misslungenen Operationen.
Anfänglich erscheinen Knochenvorsprünge als kosmetischer Makel, doch mit der Zeit verursachen sie Schmerzen, beeinträchtigen die Beweglichkeit des Fußes und führen zu Arthrose der Knie- und Hüftgelenke, Osteochondrose und anderen Erkrankungen des Bewegungsapparats. Je nach Schweregrad der Deformität werden bei der Behandlung verschiedene chirurgische Techniken angewandt. In den frühen Stadien der Deformität sollte die Behandlung mit konservativen Methoden beginnen.
Eine Diagnose stellen
Bevor eine Behandlung verordnet wird, führen unsere Spezialisten zunächst eine gründliche diagnostische Untersuchung des Patienten durch, um die Ätiologie (Ursprung der Krankheit) und den Schweregrad der Deformität zu bestimmen. Es gibt internationale Standards, nach denen alle orthopädisch-traumatologischen Fachärzte die Pathologie nach denselben Grundsätzen klassifizieren, nämlich.
- Statisch. Deformität, die durch eine Fehlhaltung verursacht wird
- Angeboren. Diese Störung wird durch eine genetische Veranlagung in der Stellung eines der Fußknochen verursacht
- Kompensatorisch. In diesem Fall ist die Verformung eine Reaktion auf eine anatomische Besonderheit der Sehne, die eine Veränderung der Stellung des Schienbeins und eine Verformung des Sprunggelenks verursacht;
- Paralytische Deformität. Tritt nach Polio oder anderen entzündlichen Prozessen im zentralen Nervensystem auf;
- Spastisch. Ist eine Komplikation von Muskelkrämpfen;
- Hyperflexion. Bei unsachgemäßer Behandlung der Fußpathologie;
- Traumatisch. Ist eine Komplikation von Frakturen und Bandverletzungen.
Wann lohnt es sich, einen Arzt aufzusuchen?
Das Hauptsymptom sind Schmerzen im Fuß nach statischer Belastung oder längerem Gehen. Sie können mit Beschwerden in der Wadenmuskulatur verbunden sein. In schweren Fällen sind die Schmerzen dauerhaft.
Es lohnt sich, einen Arzt aufzusuchen, wenn Sie die folgenden Symptome bemerken:
- Vergrößerung des ‚Ballen‘,
- Schmerzhaftigkeit und Rötung;
- Verformung der Zehen;
- Schmerzen in den Gelenken des Fußes;
- Ermüdungsgefühl nach leichter Anstrengung;
- Schwierigkeiten beim Anpassen von Schuhwerk.
Die Unfallchirurgen der Klinik für Traumatologie und Orthopädie 2 sind in der Lage, ein Syndrom typischer Störungen zu erkennen, eine klinische Diagnose zu stellen und zusätzliche Untersuchungen zu empfehlen, um diese zu bestätigen. Zusätzliche Methoden, die eine Differenzialdiagnose ermöglichen und die Diagnose klären:
Kann diese Pathologie geheilt werden?
Ja, das ist möglich. Dies hängt vom Stadium der Erkrankung ab. In den frühen Stadien der Deformität sollte die Behandlung mit konservativen Methoden beginnen.
Die konservative Therapie umfasst:
- das Tragen von bequemen Schuhen,
- orthopädische Einlagen,
- die Verwendung von Korrekturverbänden für die Großzehe,
- Physiotherapie,
- Massage.
Ein chirurgischer Eingriff ist notwendig, wenn sich konservative Maßnahmen als unwirksam erwiesen haben und erhebliche Schmerzen bestehen. Ziel der Operation ist es, die Schmerzen zu beseitigen und einen funktionellen Fuß zu schaffen. Ein ’schöner Fuß‘ ist nur eine nette Zugabe. Eine chirurgische Behandlung sollte nur dann in Betracht gezogen werden, wenn sich alle bisherigen konservativen Maßnahmen als unwirksam erwiesen haben, insbesondere bei älteren Patienten.
Chirurgische Behandlung der Valgusdeformität
Wird empfohlen, wenn konservative Maßnahmen unwirksam sind und ein starkes Schmerzsyndrom vorliegt. Das Vorliegen eines rein kosmetischen Defekts ist keine Indikation für eine Operation. Ziel der Operation ist es, Schmerzen zu beseitigen und einen funktionellen Fuß zu schaffen. In diesem Fall werden ’schöne Füße‘ nur zu einer angenehmen Ergänzung. Behandlung des Hallux valgus (Valgusverformung der ersten Zehe, ‚Valgus‘ des Fußes). Bei einer leichten Verformung kann das Großzehengrundgelenk vollständig und schmerzfrei verschoben werden. In diesem Krankheitsstadium können der Wechsel zu bequemeren Schuhen und die Verwendung von Einlagen eine Verbesserung des Zustands bewirken. Eine chirurgische Behandlung ist nur dann angezeigt, wenn Schmerzen vorhanden sind.
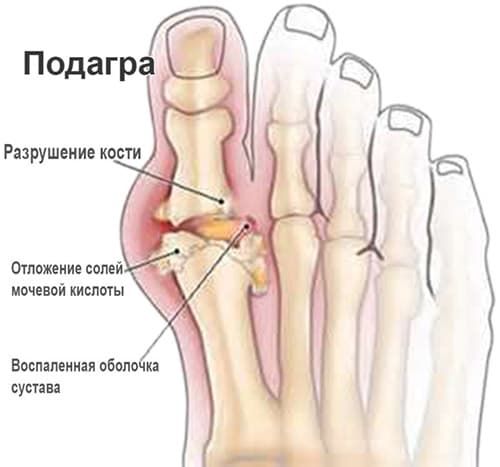
Pathogenese der Krankheit
Es ist bekannt, dass Purinbasen im Körper zu Harnsäure abgebaut und dann über die Nieren ausgeschieden werden. Wenn die Harnsäurekonzentration im Blut den Grenzwert überschreitet, lagern sich ihre Kristalle als Natriummononitrat in den Gelenken, Nieren und Weichteilen ab. Infolgedessen kommt es zu Arthritis, Formationen an den Biegeflächen der Gelenke, Ohrmuscheln (Tofus), Nierenschäden in Form von Uratnephropathie und Steinen in den Nieren.
Am häufigsten sind Männer im Alter von 30-60 Jahren von Gicht betroffen; bei Frauen tritt die Krankheit seltener auf, häufiger in der Zeit nach den Wechseljahren.
Ursachen der Gicht
- Einnahme von Medikamenten: Thiazid-Diuretika, Aspirin (2 g täglich), Cyclosporin.
- Krankheiten, die zu Gichtsymptomen führen: Koronare Herzkrankheit (KHK), Bluthochdruck, metabolisches Syndrom, chronisches Nierenversagen, Schuppenflechte, einige Blutkrankheiten. Organtransplantationen und die Gabe von Röntgenkontrastmitteln können ebenfalls zur Entstehung von Gicht beitragen.
- Ein übermäßiger Verzehr von Lebensmitteln, die reich an Purinbasen sind, kann die Entwicklung der Krankheit hervorrufen und verschlimmern: fettes Fleisch und Fisch, Alkohol, kohlensäurehaltige Getränke, Hülsenfrüchte, Eier, Schokolade, Pilze.
Es wird zwischen primärer und sekundärer Gicht unterschieden. Mehr als 99 % der Fälle von primärer Gicht werden als idiopathisch bezeichnet. Das bedeutet, dass die Ursache für die Hyperurikämie unbekannt ist. Primäre Gicht ist das Ergebnis einer Kombination aus genetischen, hormonellen und ernährungsbedingten Faktoren. Sekundäre Gicht wird durch eine medikamentöse Therapie oder andere Faktoren verursacht, die Stoffwechselstörungen im Körper hervorgerufen haben.
Hallux valgus (ang. valgus)
Eines der häufigsten Fußprobleme ist eine Abweichung der Großzehe nach außen. (Hallux valgus). Häufig ist diese Deformität von kosmetischer Bedeutung und geht nicht mit Schmerzen einher.
Die ständige Traumatisierung der Gelenkkapsel an der Basis des ersten Zehs führt jedoch zu Reizungen und Entzündungen, die vor dem Hintergrund einer reichhaltigen Innervation Schmerzen, sogar sehr starke Schmerzen, verursachen, d. h. der Hallux valgus wird am häufigsten von einer Bursitis (Entzündung der periartikulären Kapsel; der Begriff ‚Ballen‘ – ‚Tumor, schmerzhafte Kapsel‘ – wird auch verwendet) begleitet.
Zu den Ursachen des Hallux valgus gehören eine angeborene Veranlagung und das Tragen von Schuhen an sich, insbesondere von unbequemen und traumatischen Schuhen. Auch das Verhältnis von 1:10 zu 1:15 zwischen Männern und Frauen lässt sich durch das Tragen von hochhackigen und schmalen Schuhen bei Frauen erklären.
Bei der Pathogenese des Hallux valgus kommt es zu einer Abweichung der Großzehe vom ersten Mittelfußknochen nach außen, zu einer Verschiebung des ersten Mittelfußknochens nach innen und häufig nach oben im Verhältnis zum zweiten Mittelfußknochen und zur Bildung von Wucherungen an der Innen- und Rückseite des Kopfes des ersten Mittelfußknochens.
Neben den oben genannten Faktoren für die Entstehung des Hallux valgus (erbliche Veranlagung, äußere Faktoren, Allgemeinerkrankungen) spielen auch Plattfüße, Hohlfüße und eine kurze Achillessehne eine Rolle. All diese Faktoren können nicht nur zu einer Verlagerung der Großzehe nach außen und einer Verlagerung des ersten Mittelfußknochens nach innen, sondern auch zu einer Verlagerung des ersten Mittelfußknochens nach oben führen. Dadurch verliert die Großzehe ihre normale Belastung von 50 % des Fußes, was zu einer Umverteilung des Gewichts auf Strukturen führt, die dafür nicht vorgesehen sind. Dies wiederum verstärkt Schmerzen und Entzündungen und schließt den pathologischen Kreis (Entzündungen erzeugen Schmerzen und umgekehrt).
Steife Großzehe
Hallux Rigidus – Eine steife Großzehe ist ebenfalls ein sehr häufiger Fußtumor und hat ähnliche Symptome wie der Hallux valgus, allerdings bewegt sich die Großzehe nicht nach außen und es bildet sich ein knöcherner Auswuchs am Fußrücken.
Die Vergrößerung des Anhängsels führt zu einer eingeschränkten Beweglichkeit des Großzehengrundgelenks bis hin zur völligen Bewegungslosigkeit des Gelenks. Die Erkrankung geht mit starken Schmerzen, Schwellungen, Entzündungen, Schwierigkeiten beim Anziehen von Schuhen und Hinken einher.
Ein wichtiger Faktor bei der Entstehung von Hallux Rigidus und Hallux Valgus ist die vorzeitige Abnutzung und Schädigung der Gelenkknorpeloberfläche des Großzehengrundgelenks. Diese vorzeitige Schädigung des Gelenkknorpels wird durch Pronation (Einwärtsneigung des Fußes im Sprunggelenk), Hohlfüße und einen hohen ersten Mittelfußknochen verursacht – die Bedeutung dieser Bedingungen besteht darin, dass das erste Großzehengrundgelenk auf die eine oder andere Weise mehr als normal belastet wird.
In jedem Fall werden Hallux Rigidus und Hallux Valgus als Arthrose des Großzehengrundgelenks bezeichnet.
Wiederkehrende Verletzungen des Großzehengrundgelenks (enges, nicht anatomisches Schuhwerk, unsachgemäßes Laufen, ohne den Boden mit der Ferse zu berühren, Fallenlassen schwerer Gegenstände auf die Zehen, langes Hocken) sind weitere ursächliche Faktoren.
- Anatomie des Lisfranc-Gelenks.
- Schopar- und Lisfranca-Gelenke sind.
- Lisfranc-Gelenk.
- Der Schlüssel zu einem Chopper-Gelenk ist.
- Schopar'sches Gelenk.
- Chopar-Gelenkwert.
- Metatarsophalangealgelenk.
- Becken-Oberschenkel-Gelenk.