Wenn dieses Leiden eine Gefahr für kleine Kinder darstellen würde, würde es in Schulen und Krankenhäusern wahrscheinlich ernster genommen werden. Aber das Leiden ist nicht gefährlich und erfordert keine spezielle Behandlung. Daher ist es kein Verbrechen, sie nicht zu erkennen, denn in diesem Fall hat ein medizinischer ‚Fehler‘ keine gefährlichen Folgen.

- Zerebralparese: Kann sie geheilt werden?
- Warum tritt die Zerebralparese auf?
- Vorgeburtliche Ursachen (während der Schwangerschaft)
- Perinatale Ursachen (während der Wehen)
- Neonatale Probleme (erste 28 Lebenstage)
- Außerhalb des mütterlichen Lebens
- Statistik
- Ätiologie der Erkrankung
- Symptome der Valgusdeformität bei Erwachsenen
- Ursachen des Valgus
- Pathogenese
- Symptome
- Behandlung Fußdeformitäten.
- Behandlung von Fußdeformitäten durch die Methode der ‚Gipskorrektur‘.
- Gipskorrektur.
- Mit einem Gipsverband werden Fußdeformitäten behandelt!
- Iwanow Jaroslaw Wjatscheslaw
- Was es ist und ICD-Code 10
- Ursachen und Symptome der Fußadduktion
- Behandlung
- Prophylaxe
- Behandlung
- Prophylaxe
- Symptome von Kontrakturen bei Kindern
- Behandlung von Kontrakturen bei Kindern
Zerebralparese: Kann sie geheilt werden?
Lassen Sie uns herausfinden, was die Ursache für die Funktionsstörung des Gehirns und damit für die Diagnose der zerebralen Lähmung ist und wie man damit umgehen kann.
Zerebralparese ist eine dauerhafte neurologische Störung, die durch eine nicht fortschreitende Schädigung des Gehirns eines Kindes verursacht wird.
Das Gehirn steuert alle Körperfunktionen, einschließlich der Muskelbewegungen. Bei der Zerebralparese liegt eine Schädigung oder Fehlbildung des kindlichen Nervensystems vor, die vor, während oder kurz nach der Geburt beginnt, die Entwicklung der motorischen Fähigkeiten, der Körperhaltung und des Muskeltonus zu beeinträchtigen.
Die Symptome reichen von leichten, mit denen man leben kann, bis hin zu schweren, die ohne Hilfe nicht bewältigt werden können.
Bei einer leichten Zerebralparese kann ein leichtes Hinken des Arms oder Beins auftreten, das für andere kaum wahrnehmbar ist. Bei einer schweren Zerebralparese kann es sehr schwierig sein, alltägliche Aktivitäten auszuführen, die Körperhaltung aufrechtzuerhalten und die neuromuskuläre Aktivität zu erhalten.
Die Häufigkeit der Zerebralparese liegt weltweit bei 2,5 pro 1.000 erfolgreiche Geburten. Die Diagnose der Zerebralparese wird in der Regel im Alter von 2 Jahren anhand der klinischen Anzeichen gestellt. Eine frühere Diagnose ist auf der Grundlage der Anamnese, der medizinischen Beurteilung und der Magnetresonanztomographie (MRT) oder Computertomographie (CT) möglich.
Warum tritt die Zerebralparese auf?
Es wurde festgestellt, dass Zerebralparese häufiger bei untergewichtigen oder schwachgewichtigen Säuglingen, bei Asphyxie (Atemnot) während der Geburt, vorzeitiger Ablösung der Plazenta, abnormaler Positionierung des Fötus während der Schwangerschaft oder fötaler Präsentation während der Geburt (Richtung des Kopfes zum ‚Ausgang‘ der Mutter) sowie anderen Ursachen auftritt.
Vorgeburtliche Ursachen (während der Schwangerschaft)
- angeborene Fehlbildungen des Gehirns
- negative Gefäßereignisse, wie z. B. ein Verschluss der mittleren Hirnarterie des Fötus;
- bestimmte genetische Syndrome;
- Stoffwechselstörungen;
- mütterliche Einnahme von toxischen Substanzen, einschließlich Alkohol;
- mütterliche Infektionen im ersten oder zweiten Trimester der Schwangerschaft, wie Röteln, Zytomegalie-Virus und Toxoplasmose.
Perinatale Ursachen (während der Wehen)
- Fötale Hypoxie aufgrund einer schwierigen Geburt, Nabelschnurvorfall, pränatale Blutungen und andere Ursachen;
- Verletzungen während der Geburt;
- Metabolische Azidose des Fötus – eine Anomalie in der Säure-Basen-Zusammensetzung des Blutes des Babys;
- Enzephalopathie (Hirnschädigung) beim Neugeborenen.
Neonatale Probleme (erste 28 Lebenstage)
Außerhalb des mütterlichen Lebens
Die oben genannten Ursachen erhöhen nur erhöhen die Wahrscheinlichkeit des Auftreten einer zerebralen Lähmung. Je mehr ungünstige Ereignisse jedoch während der Schwangerschaft, der Geburt und/oder danach auftreten, desto größer ist die Wahrscheinlichkeit einer Zerebralparese.
Statistik
Verschiedene Defekte des Bewegungsapparats treten häufiger bei geschwächten Kindern auf, die zuvor an Rachitis (einer Knochenkrankheit, die mit Störungen des Mineralstoffwechsels und der Knochenbildung einhergeht) gelitten haben und die häufig und lange krank sind. Schlechte körperliche Belastbarkeit ist ebenfalls ein Risikofaktor für die Entwicklung eines Knickfußes.
Eine leichte Deformität tritt bei 70 % der Kinder bis zum Alter von 4-5 Jahren auf. Bei der überwiegenden Mehrheit der Kinder bilden sich der Bewegungsapparat und die Bänder auf das erforderliche Niveau aus und der Gang wird gerader.
Die Vorfußadduktion bei Kindern tritt meist in Verbindung mit einer O-förmigen Krümmung des Schienbeins auf. Der echte Klumpfuß ist viel seltener.
Unter den angeborenen orthopädischen Deformitäten tritt die betreffende Pathologie mit einer Häufigkeit von 2-6 % auf.
Ätiologie der Erkrankung
Es sind drei Hauptursachen für Klumpfuß bekannt:
- Deformität des Fußwurzelknochens (Tarsalvarus). Remodellierung des beweglichen Vorfußes.
- Er tritt bei Neugeborenen auf.
- Autokorrektur (passiv) möglich.
- Korrekte Ausrichtung der Ferse.
- Erfordert keine Behandlung.
- Innere Torsion (Drehung um die eigene Achse) des Schienbeins. Das Schienbein verdreht sich von der Hüfte aus weniger, als es normalerweise sollte. Muskeln, Bänder und Gelenke werden durch diese Fehlstellung in Mitleidenschaft gezogen.
- Sie tritt bei einem Kind auf, das zu laufen beginnt.
- Eine Kombination mit einer Knieverformung ist möglich.
- Entwicklungstendenz: Verschwindet spontan im Alter von 5 Jahren.
- Anhaltende Anteversion des Oberschenkelhalses. Der Knochen kippt mehr nach vorne als normal.
- Beginnt in jungen Jahren.
- Verschlimmert sich bis zum Alter von 8 Jahren. Erfordert meist keine Behandlung.
- Die Bänderverdrehung verursacht eine Hypermobilität der Gelenke.
Prädisponierende Faktoren für eine Fußfehlstellung bei Kindern:
- Genetische Veranlagung zu dieser Pathologie.
- Entzündliche Prozesse in den Geweben des Fußes.
- Pathologie des Wadenbeinnervs. Die Innervation der Gelenke ist gestört. Diese Form der Pathologie wird als neurogen bezeichnet.
Symptome der Valgusdeformität bei Erwachsenen
Das Hauptsymptom der Pathologie ist die Fußdeformität. Die Schienbeine des Patienten verdrehen sich zu einer X-Form und der Fuß wird abgeflacht. Der Patient fühlt sich durch diesen Zustand gestört:
- Schmerzen in den Füßen, die nach längerem Stehen und Gehen zunehmen;
- Anschwellen der Knöchel;
- Blasen an verschiedenen Stellen des Fußes;
- Gangabweichungen und Lahmheit.
Der Hallux valgus ist häufig mit einer Abweichung der Großzehe nach außen verbunden.
Ursachen des Valgus
Im Mittelpunkt der Entwicklung dieser Pathologie steht die Rotation des Talus in der sagittalen (medialen) und horizontalen Ebene. Dies führt zu einer Abflachung des Fußgewölbes und zu einer Veränderung seiner Auflagepunkte. Diese Veränderungen können durch viele Faktoren hervorgerufen werden. Sie treten in der Regel gemeinsam auf und haben selten eine isolierte Wirkung. Die Entwicklung eines Valgus kann die Folge sein von:
- Übergewicht;
- Hypodynamik;
- Neurologische Störungen;
- Genetische Veranlagung;
- angeborene Anomalien des Fußes;
- Fortschreiten jeder Art von Plattfuß;
- Osteoporose (Knochenbrüchigkeit aufgrund von Kalziummangel);
- Verletzungen der unteren Gliedmaßen, insbesondere der Bänder und Knochen der Füße;
- hormonelles Ungleichgewicht im Zusammenhang mit der Menopause, einer Schwangerschaft oder endokrinen Störungen;
- regelmäßige Überbeanspruchung der Füße durch schwere körperliche Arbeit, Gehen oder langes Stehen.
Auch das Tragen von Schuhen mit hohen Absätzen oder von Schuhen, die zu eng sind, um die Last auf den Fuß zu verteilen, kann eine Fußpathologie begünstigen.
Pathogenese
Störungen der Anatomie des Hüftgelenks entstehen bereits in der Gebärmutter. Nach der Geburt kann sich das Hüftgelenk spontan aus der Hüftpfanne herausbewegen. Dies geschieht, weil der hintere obere Rand der Hüftpfanne verformt ist – anstelle einer scharfen Kante, die dazu beiträgt, den Hüftkopf in der Hüftpfanne zu halten, ist der Rand abgeflacht, so dass er sich verschieben kann. Eine Verschiebung nach innen und außen führt zu einer Verrenkung und einem Knackgeräusch.
Die meisten Hüftgelenke, die bei der Geburt instabil sind, können sich von selbst wieder einrenken und normal entwickeln. Einige Gelenke mit abnormaler Anatomie richten sich jedoch nicht richtig aus und bleiben außerhalb der Hüftgelenkspfanne. Wenn es zu einer Hüftluxation kommt, bleibt die Hüftpfanne leer. Der Körper kann keine Leere tolerieren, daher beginnt sich der Boden der Hüftpfanne mit Fett zu füllen. Je länger das Gelenk ausgekugelt bleibt, desto schwieriger wird es, es wieder einzurenken, da die Fettpolsterung in der Hüftpfanne verhindert, dass sich das Gelenk normal ausrichtet.
Symptome
Die Diagnose einer Gelenkdysplasie wird anhand von klinischen, ultraschall- und röntgenologischen Befunden gestellt. Eine instabile Hüfte kann sich spontan stabilisieren, dysplastisch bleiben oder die Proportionen des Gelenks über einen Zeitraum von mehreren Monaten verändern.
Bei der Untersuchung muss der Spezialist die Parameter des Gelenks beurteilen und die Bewegung im Gelenk feststellen. Ein entspanntes und ruhiges Kind ist für eine erfolgreiche Untersuchung unerlässlich. Zu diesem Zweck kann eine Flasche oder ein Dummy benötigt werden.
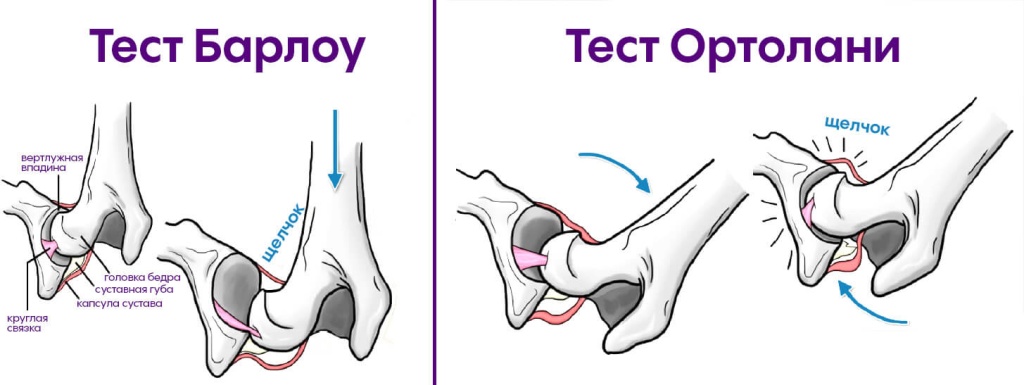
Barlow’scher Test – Provokationstest. Bei diesem Test versucht der Arzt, den Oberschenkelkopf aus der Hüftpfanne zu verlagern. Technik: Die Hüfte wird zur Seite gebracht und der Arzt drückt den Oberschenkelknochen vorsichtig nach hinten. Der Finger des Arztes wird nach hinten auf die große Hüftpfanne gelegt und die große Hüftpfanne kann nach außen bewegt werden. Das Zeichen gilt als positiv, wenn der Kopf aus der Hüftpfanne herauskommt, wenn der Arzt seine Hände entspannt – er kommt wieder hinein.
Ortholani-Test – Umgekehrter Barlow-Test. Bei diesem Test versucht der Arzt, die Verlagerung des Hüftkopfes zu verringern. Der Arzt hält den Oberschenkelknochen des Kindes zwischen dem ersten und zweiten Finger, hebt mit den übrigen Fingern die Brustwirbelsäule an und abduziert den Oberschenkelknochen. Der Test gilt als positiv, wenn der Hüftkopf in die Hüftpfanne zurückgeschoben wird, wobei ein charakteristisches ‚Klick‘-Geräusch entsteht, das unter den Händen zu spüren, aber nicht zu hören ist. Diese Vorgänge müssen mehrmals wiederholt werden, um das Symptom zu bestimmen. Diese Tests werden in der Neugeborenenperiode durchgeführt.
Sobald der Säugling 3-4 Monate alt ist, treten andere Anzeichen einer Dysplasie auf. Dies ist wichtig, um das Fortschreiten der Pathologie zu verstehen. Es gibt folgende Anzeichen für eine Gelenkdysplasie beim Säugling: Einschränkung der Gelenkabduktion, Hüftverkürzung, externe Ausrichtung des Trochanter major und Kolbenzeichen.
Galeazzi-Test – Hüftverkürzungstest. Zur Beurteilung des Hüftverkürzungstests werden die Hüften um 90° gebeugt und die Höhe der Kniegelenksprotrusion verglichen. Bei einer einseitigen Gelenkverrenkung wird eine Asymmetrie der Hüftgelenkstellung zur gesunden Seite hin festgestellt.
Behandlung
Fußdeformitäten.
Behandlung von Fußdeformitäten! Vereinbaren Sie einen Termin für eine Konsultation mit Dr. Ivanov, Orthopäde und Chirurg. В.
Behandlung von Fußdeformitäten durch die Methode der ‚Gipskorrektur‘.
Ermöglicht die Dehnung der Weichteile in der Kindheit, wenn sie noch nicht ‚hart‘ sind und sich noch keine festen Deformitäten in den Gelenken gebildet haben.
Gipskorrektur.
Sie ist nicht nur eine Methode zur Behandlung von Frakturen, sondern auch für Behandlung von Fußdeformitäten. Er kann Deformitäten der unteren Gliedmaßen bei Kindern mit Zehengang, angeborenem Klumpfuß, Paresen und Lähmungen korrigieren.
Im Gegensatz zum Gips bei Knochenbrüchen wird der Gips bei der Behandlung von Fußdeformitäten und Kontrakturen (Einschränkungen) der Gelenke der unteren Gliedmaßen jedoch schrittweise angelegt. Zwischen 2 und 5-6 Gipsverbände sind erforderlich, um die Weichteile zu dehnen.
Die durchschnittliche Verweildauer in einem Gipsverband beträgt 5 bis 14 Tage, danach wird der Gips gewechselt.
Je nach Ursache der Fußdeformität kann der Gips kurz sein und bis zum Knie reichen (z. B. mit Zehengang, spastischer Diplegie oder Hemiparese) oder lang (bei angeborenem Klumpfuß, Klumpfuß), damit der Gips nicht ‚kriecht‘, drückt und Angst verursacht, wenn sich das Kind bewegt.
Mit einem Gipsverband werden Fußdeformitäten behandelt!
Iwanow Jaroslaw Wjatscheslaw
Nationales medizinisches Forschungszentrum Turner für pädiatrische Traumatologie und Orthopädie.
Spezialisierung:


Die Diagnose wird durch den Ausschluss verschiedener Ursachen gestellt. Dank der durch den Gipsverband geschaffenen Position kann das Kind nicht mehr auf Zehenspitzen gehen. Diese Art von Gipsverband ermöglicht es dem Kind, auf den Zehen zu gehen, so dass es sich an das Gehen zu Hause, auf der Straße und in der Lernumgebung anpassen kann.
Die Gründe für das Zehenlaufen sind heute vielfältig:
Die Diagnose des idiopathischen Zehengehens wird nach Ausschluss der anderen Formen gestellt. Die Behandlung der Fußdeformität beginnt mit einer Untersuchung. Die Untersuchung ist obligatorisch vor einer konservativen Behandlung (Gipsen, Dehnen, Schuhwechsel) oder einer chirurgischen Behandlung (Achillessehnenverlängerung oder Wadenmuskelrezessionen).
Eine Ursache für das Zehenlaufen ist die infantile Zerebralparese. Das Gehen auf Zehenspitzen kann aufgrund eines Ungleichgewichts der Muskeln der unteren Gliedmaßen auftreten. Mit einem Gipsverband können spastische, verkürzte Muskeln gedehnt werden. Durch das stufenweise Tragen eines Gipsverbands kann das Kind wieder einen normalen Gang erlangen.

 Dieser Zustand wird oft mit einem angeborenen Klumpfuß verwechselt. Die Achillessehne ist nicht verkürzt. Ein stufenweiser Gipsverband kann diese Deformität in mehreren Verbänden korrigieren.
Dieser Zustand wird oft mit einem angeborenen Klumpfuß verwechselt. Die Achillessehne ist nicht verkürzt. Ein stufenweiser Gipsverband kann diese Deformität in mehreren Verbänden korrigieren.
Was es ist und ICD-Code 10
Der Klumpfuß wird häufig mit dem Klumpfuß verwechselt. Von vorne betrachtet sind die Anomalien visuell ähnlich. Um eine Diagnose zu stellen, sollte der Fuß in der Seitenansicht betrachtet werden, wobei der Fuß im Gelenk maximal gebeugt sein sollte.
Die Vorfußadduktion ist eine Störung der muskuloskelettalen Strukturen, aus denen das Lisfranc-Gelenk besteht. Sie kann angeboren sein – ein Säugling wird mit dieser Diagnose geboren – oder erworben werden. Ohne Behandlung und mit zunehmendem Alter des Kindes verformen sich die Mittelfußknochen und der Abstand zwischen der ersten Zehe und den anderen Zehen vergrößert sich.
Diese Funktionsstörung tritt bei 70 % der Kinder unter 5 Jahren auf. In der überwiegenden Mehrheit der Fälle bildet sie sich spontan zurück, wenn das Kind älter wird. Die anteriore Adduktion ist mit einer Varusdeformität des Schienbeins oder O-förmigen Füßen verbunden.
Es gibt 2 klinische Formen der Fußdeformität:
- Einfach – das Lisfranc-Gelenk ist betroffen, und es sind keine Veränderungen an den knöchernen Strukturen festzustellen. Die Funktion ist erhalten,
- Komplex – mit Störung des Varustyps. Die knöchernen Strukturen sind verzerrt, die Ferse ist valgisiert und die Motorik ist beeinträchtigt.
Die Internationale Klassifikation der Medizin ICD 10 hat diesem Zustand den Code Q66.2 – adduzierter Fuß gegeben.

Ursachen und Symptome der Fußadduktion
Die Adduktion des Fußes, eine Störung der Muskeln, die die physiologische Ausrichtung der Großzehe und der Bänder der Innenzehe kontrollieren, wird durch ein Ungleichgewicht zwischen den Adduktoren und Abduktoren des Fußes verursacht.
Faktoren, die zur Entwicklung des pathologischen Prozesses beitragen:
- genetische Veranlagung,
- ein schwaches, körperlich unterentwickeltes Kind,
- Rachitis in der Vorgeschichte,
- Osteoporose,
- häufige Erkältungen und Viruserkrankungen,
- entzündliche Prozesse in den Gelenken, Bändern des Beins,
- Erkrankung des Wadenbeinnervs. Die Innervation des Fußes ist beeinträchtigt, was zu einer Steifheit der Muskeln und Bänder führt.
Die Symptome ähneln denen vieler Erkrankungen des Bewegungsapparats. Das Kind kann über Schmerzen bei der Bewegung und Müdigkeit klagen. Beim Tragen von Schuhen bilden sich Schwielen und der Gang ist verändert.
- Die Großzehe ist nach innen gedreht und der erste Zehenzwischenraum ist vergrößert,
- der Vorfuß ist nach innen gerichtet und dreht sich nach außen,
- die Mittelfußknochen sind von ihrer physiologischen Stellung abgewichen,
- Das Fußgewölbe ist intakt und es liegt kein Plattfuß vor,
- Fersenvalgusdeformität,
- Verrenkungen und Subluxationen der kleinen Gelenke.
Zum Lesen: Wirksamkeit der Behandlung von pädiatrischen Plattfußdeformitäten mit konservativen und chirurgischen Methoden
Behandlung

In seltenen Fällen heilt jede Erkrankung spontan aus. Die orthopädische Pathologie neigt nur dazu, sich zu verschlimmern.
Die Beseitigung des Fußes erfordert einen umfassenden Behandlungsansatz unter regelmäßiger ärztlicher Kontrolle. Der Prozess ist langwierig und komplex, und ein Rückfall ist bis zum Alter von 18 Jahren möglich, wenn der Bewegungsapparat voll entwickelt ist.
Die wirksamste Behandlung. Bei einem Neugeborenen wird der Fuß innerhalb eines Monats korrigiert. Es werden Gipsverbände (Verbände für kleine Deformitäten) in Form von ‚Schuhen‘ von der Zehe bis zum Kniegelenk verwendet.
Diese werden benötigt, um die Weiterleitung von Nervenimpulsen an die Fußmuskeln zu verbessern. Außerdem werden Hormone in die Gelenkhöhle gespritzt, um Entzündungen zu beseitigen.
Die spezielle Technik der Tonisierung der unteren Gliedmaßen wird am besten in Kombination mit einer allgemeinen Ganzkörpermassage durchgeführt. Das Kneten ist nicht nur für die Beine, sondern auch für den Lendenwirbelbereich des Rückens erforderlich.

Das Training des Bewegungsapparats fördert eine gleichmäßige und korrekte Entwicklung des Fußgewebes.
Am beliebtesten ist die Stoßwellentherapie.
Inzwischen gibt es spezielle Schuhe mit einer individuell einstellbaren Einlegesohle und einer Fersenkappe, die dem Fuß die richtige Ausrichtung geben.
Ärzte wenden diese Methode nur selten an: wenn die konservative Behandlung unwirksam ist, wenn die Krankheit fortgeschritten ist und in einem reiferen Alter. Das Kind kann erst ab dem dritten Lebensjahr operiert werden.
Prophylaxe
Alle Voraussetzungen für die Entwicklung eines Knickfußes liegen in der Kindheit. Dieser Defekt schreitet mit zunehmendem Alter immer weiter fort und sollte daher so früh wie möglich korrigiert werden. Noch besser ist es, nicht zu behandeln, sondern den Ausbruch der Krankheit zu verhindern.
Die Präventionsmethoden konzentrieren sich auf eine umfassende Stärkung des Bewegungsapparats:
- Fußmassage und therapeutische Übungen im ersten Jahr nach der Geburt.
- Regelmäßige und ausreichende körperliche Aktivität für das Kind.
- Geeignetes orthopädisches Schuhwerk. Diese helfen, den Druck auf die gesamte Fußlänge zu verteilen.
- Kontrolle der ersten Schritte. Eltern sollten überprüfen, ob die Füße des Kindes beim Stehen und Gehen in der richtigen Position sind. Die Gehfähigkeit baut sich in den ersten 3 Lebensjahren eines Kindes auf.
Behandlung
Wie Sie vielleicht schon vermutet haben, verschwindet das Leiden spontan und ohne spezielle Behandlung. Sie hält etwa eine Woche an, danach kehren die Symptome nicht mehr zurück. Daher ist es die Aufgabe der Eltern, in allen Phasen der Behandlung Bedingungen für das Kind zu schaffen, unter denen der Körper schneller heilen kann. Bettruhe, viel warmes Trinken, kein Stress und leichte Kost, deren Verdauung dem Körper des Kindes keine große Energiemenge abverlangt.
Da die Hauptgefahr für das Kind in der durch die Hyperthermie verursachten Dehydrierung liegt, muss dafür gesorgt werden, dass das Kind viel trinkt. Wenn es nicht trinkt, geben Sie ihm die Flüssigkeit mit einer Einwegspritze.Führen Sie die Flüssigkeit an seiner Wange entlang, damit es weniger spuckt. Wenn es nicht trinkt oder alles wieder erbricht, rufen Sie einen Krankenwagen und bringen Sie das Kind ins Krankenhaus. Im Krankenhaus erhält das Kind einen Schlauch oder intravenöse Flüssigkeit, um eine Dehydrierung auszuschließen.
In der Regel schaffen es die meisten Eltern jedoch selbst, ihr Kind zum Trinken zu bringen. Was kann gegeben werden? Tee, Kompott, selbstgemachte Knabbereien, stilles Mineralwasser, Hagebuttenabkochung, einfaches sauberes Trinkwasser.
Das Wichtigste ist, dass die Flüssigkeit weder heiß noch kalt ist, sondern vorzugsweise Zimmertemperatur hat, damit sie schneller vom Körper aufgenommen wird.
Das Baby sollte auf Verlangen gefüttert werden. Wenn es nicht hungrig ist, sollten Sie es nicht zwingen.. Bei Säuglingen ist es besser, während der Krankheit auf Beikost zu verzichten und nur Muttermilch oder Säuglingsnahrung zu geben, und Kinder über einem Jahr sollten leichte Mahlzeiten, Brei, püriertes Gemüse, Suppen erhalten, die den Körper nicht zu sehr belasten.
Der Raum, in dem sich der Kranke befindet, sollte jede Stunde 10-15 Minuten gelüftet werden.Auch wenn es draußen Winter ist. Versuchen Sie, den Raum nicht zu überhitzen, die optimale Temperatur für ein krankes Kind mit hohem Fieber liegt bei 21 Grad Celsius.
Versuchen Sie, alle warmen Kleidungsstücke und warmen Decken loszuwerden. Lassen Sie es in Unterhosen unter einem leichten Laken liegen, um eine Hyperthermie zu vermeiden. Fieber, wenn es schmerzhaft ist, kann mit einem zugelassenen fiebersenkenden Mittel wie Paracetamol bekämpft werden. Hilft dies nicht, kann dem Kind ein nichtsteroidales entzündungshemmendes Medikament wie Ibuprofen verabreicht werden.
Prophylaxe
Aus den Rückmeldungen der Eltern geht hervor, dass sie in der Regel erst nach der Erkrankung des Kindes von den Röteln erfahren. Manchmal werden bei einem immunologischen Test Anzeichen von Antikörpern im Blut gefunden (die Immunität wird lebenslang erworben), und manchmal liest die Mutter einfach nur über die Krankheit und erinnert sich plötzlich daran, dass ihnen so etwas vor ein paar Jahren passiert ist. Auf dieser Grundlage wäre die Frage nach der Vorbeugung ziemlich seltsam. Die gibt es aber nicht. Roseola ist fast so unvermeidlich wie mindestens eine Durchfallerkrankung im Kindesalter. Es gibt keinen Impfstoff gegen das Herpesvirus.
Es lohnt sich also, die Krankheit philosophisch zu betrachten, als etwas Unvermeidliches. Denken Sie daran, dass Röteln nur gruselig aussehen, aber in Wirklichkeit dem Körper des Kindes keinen großen Schaden zufügen.
Dr. Komarovsky erklärt in dem folgenden Video mehr über Röteln.
Elena Lisova
Medizinische Gutachterin, Psychosomatikerin, Mutter von 4 Kindern.
Symptome von Kontrakturen bei Kindern
Zu den wichtigsten Symptomen von Kontrakturen bei Kindern gehören. eine unwillkürliche Einschränkung der Gelenkbeweglichkeitdie sich wie folgt äußert:
- Unfähigkeit (oder Schwierigkeiten), normale Aktivitäten des täglichen Lebens durchzuführen;
- Probleme beim Heben oder Tragen von Gegenständen;
- Schmerzen bei körperlicher Betätigung.
Gleichzeitig treten auch andere Symptome auf Symptome:
- Taumeln beim Gehen
- Beeinträchtigung der Bewegungskoordination;
- Unfähigkeit, eine Gliedmaße vollständig zu beugen oder zu strecken;
- Verminderung der Empfindlichkeit;
- Taubheitsgefühl, ‚Gänsehaut‘, insbesondere nach körperlicher Anstrengung;
- Anschwellen des Gewebes;
- Verformung der Gelenke;
- Verringerung der Länge der betroffenen Gliedmaße oder Verzögerung ihrer Entwicklung (wenn die Krankheit angeboren ist).
Behandlung von Kontrakturen bei Kindern
An der Diagnose und Behandlung von Kontrakturen bei Kindern sind in der Regel Ärzte wie Orthopäden, Neurologen und Neurochirurgen beteiligt. Je nach den vermuteten Ursachen der Erkrankung und dem Zustand des Kindes kann es notwendig sein, weitere Spezialisten aufzusuchen.
Diagnose Die Diagnose von Kontrakturen wird in der Regel nach dem folgenden Algorithmus gestellt:
- Bei einer Untersuchung von Angesicht zu Angesicht prüft der Arzt den Grad der Bewegungseinschränkung und beurteilt die Gelenke und die Haut;
- Die Krankengeschichte des Kindes, Details über frühere Verletzungen und Erkrankungen werden berücksichtigt und die individuellen Körpereigenschaften des Kindes werden untersucht, was für die Bestimmung der genauen Ursache der Erkrankung wichtig ist;
- Falls erforderlich, wird das Kind zu Laboruntersuchungen (OAC, OMV usw.) überwiesen.
Wenn der Verdacht besteht auf neurogenen Kontrakturen Der Neurologe wird den neurologischen und mentalen Status des Kindes beurteilen.
Darüber hinaus kann es erforderlich sein, zusätzliche instrumentelle Untersuchungen:
- Röntgen (zur Abklärung des Ausmaßes der Gelenkschädigung und der Einschränkung der Beweglichkeit);
- Computertomographie (um die Lage der deformierten Strukturen im Raum zu bestimmen);
- MRT (zur Beurteilung der Schädigung des periartikulären Gewebes);
- EKG;
- ULTRASOUND.
Die Behandlung von Kontrakturen bei Kindern umfasst eine umfassende Behandlung des Körpers. Bei kleineren Gelenkschäden werden folgende Behandlungen empfohlen. konservative Therapiedie Folgendes umfasst:
- Physiotherapie (physikalische Therapie, therapeutische Massage, Ionentherapie);
- Gipsverbände, die auch mit einer Begradigung des betroffenen Gelenks einhergehen (wenn das Gewebe noch ausreichend beweglich ist).
Behandlung mit Medikamenten kann aus schmerzlindernden, entzündungshemmenden und immunologischen Gründen angezeigt sein. Ist die Ursache der Kontraktur neurologisch bedingt, sollte der Schwerpunkt auf der Behandlung der zugrunde liegenden Pathologie liegen.
Lesen Sie mehr:- Klumpfuß bei Kindern therapeutische Übungen 7 Jahre alt.
- Zehenbewegung bei Kindern.
- Klumpfuß bei 7-jährigen Kindern.
- Schuhwerk für Klumpfuß bei Kindern.
- Warum entwickelt ein Kind einen Klumpfuß?.
- Äquino Valgus.
- Massage bei Klumpfuß bei Kindern.
- Baby plantschen.
