Wird ein einzelnes Transplantat verwendet, kann das Gelenk bereits am nächsten Tag belastet werden, allerdings mit einer Beugungseinschränkung. Andernfalls kann die Belastung des Gelenks bis zu 3 Wochen lang vollständig vermieden und dann 3-4 Wochen lang allmählich gesteigert werden. Nach 10 Wochen kann der Patient wieder laufen.
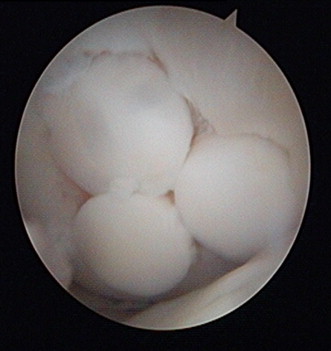
- Mosaik-Chondroplastik des Knies: Mikrofrakturierung und Knorpeltransplantation
- Historische Aspekte der Mosaik-Knieendoprothese
- Mosaikplastik – Fragen zur Biomechanik und Histologie
- Was geschieht mit der Spenderstelle?
- Tibiaknochentransplantat für die offene Sinusinsertion
- Topographische Anatomie
- Status Localis
- ICD-10-Code: S82.7
- Lokaler Zustand
Mosaik-Chondroplastik des Knies: Mikrofrakturierung und Knorpeltransplantation
Der Gelenkknorpel eines jeden Gelenks, auch des Knies, hat ein äußerst geringes Potenzial zur Selbstreparatur. Tiefe Knorpeldefekte führen mit hoher Wahrscheinlichkeit zu Arthrose. Die Inzidenz dieser Verletzungen liegt bei etwa 5 % aller Knieverletzungen.
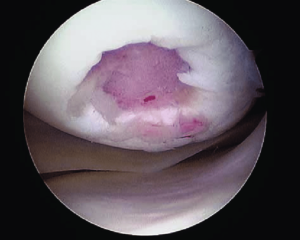
Lokale Verletzung des Kniegelenks, arthroskopische Ansicht.
Die Behandlung lokaler Knorpelverletzungen ist nach wie vor ein komplexes und umstrittenes Problem in der Orthopädie. Jahrelange Bemühungen von Ärzten und Forschern konzentrierten sich auf die Suche nach der besten Lösung, um den ‚abgenutzten‘ hyalinen Knorpel an der Stelle der größten Belastung zu reparieren.
In den frühen 1960er Jahren wurde eine Technik vorgeschlagen, bei der subchondrale Löcher gebohrt wurden, um das Wachstum von Stammzellen zu stimulieren, was die Knorpelregeneration zu gewährleisten schien. Diese Technik fand in den 1990er Jahren weite Verbreitung und wurde als ‚Mikrofrakturierung‘ bezeichnet. Sie fand Anwendung bei einer eher begrenzten Gruppe von Patienten – jungen Menschen mit kleinen und ‚frischen‘ Knorpelschäden.
1983 begannen M. Brittberg und L. Peterson, autologe gezüchtete Chondrozyten zur Behandlung von Knorpelschäden einzusetzen. Das Wesen dieser Methode besteht darin, die Chondrozyten des Patienten zu gewinnen und zu züchten und sie anschließend auf einen Periostlappen zu transplantieren. Die Ergebnisse dieser Technik sind recht zufriedenstellend, aber die Methode selbst ist technisch recht komplex. Die Implantation von autologer Chondrozytenmatrix mittels arthroskopischer Techniken ist heute weit verbreitet.
In den 1990er Jahren wurden auch verschiedene osteochondrale Transplantationstechniken vorgeschlagen und aktiv angewendet. Dieser Begriff bezieht sich auf die Transplantation von Knochen- und Knorpelfragmenten aus einem Bereich des Gelenks in einen anderen Bereich mit geschädigtem Knorpel.
Historische Aspekte der Mosaik-Knieendoprothese
Zunächst wurden große osteochondrale Transplantate entwickelt, die von der Kniescheibenoberfläche, den medialen und lateralen Kondylen und dem interkondylären Sulcus stammten. Diese Techniken waren zu invasiv, um ausreichend kongruente Transplantate zu erhalten, und führten häufig zu einer Beeinträchtigung der Biomechanik des Gelenks.
Daher wurde die Verwendung von mehreren zylindrischen osteochondralen Transplantaten vorgeschlagen. Eine erfolgreiche Operation mit dieser Technik wurde 1993 von Matsusue et al. demonstriert. Mit der Operation wurde ein 15 mm großer Defekt im Oberschenkelkondylus, der durch einen Riss des vorderen Kreuzbandes verursacht wurde, erfolgreich geschlossen. Die Technik ist als Mosaikplastik bekannt.
Mosaikplastik – Fragen zur Biomechanik und Histologie
- Transplantate mit einem Durchmesser von 11 mm und Längen von 15 und 20 mm haben eine bessere vertikale Stabilität;
- Eine perfekte Übereinstimmung zwischen der Länge des Transplantats und der Tiefe der ‚Einpflanzungspfanne‘ bietet eine 2-3 mal bessere Stabilität;
- Transplantate mit Press-Fit-Fixierung sind stabiler (dieser Effekt ist darauf zurückzuführen, dass das transplantierte osteochondrale Fragment selbst etwas breiter ist als das Implantatloch).
Was geschieht, wenn die Krümmung des Transplantats nicht mit der des rekonstruierten Bereichs übereinstimmt?
In Studien an Schafen hat sich gezeigt, dass eine Krümmungsabweichung von bis zu 1 mm akzeptabel ist und der Knorpel überlebt; bei einer Abweichung von 2 mm oder mehr kommt es zu einer aseptischen Nekrose und das Transplantat löst sich allmählich auf.
Hängt die Lebensfähigkeit eines Knorpeltransplantats von der Fixierungskraft ab?
Chondrozyten werden bei einer Fixierungskraft von bis zu 10 MPa nicht geschädigt, aber bei einer Fixierungskraft von mehr als 15 MPa kommt es zu Knorpelschäden. Es wird daher empfohlen, das Transplantat mit mehreren sanften Drücken einzubringen, anstatt mit einem einzigen starken Druck.
Was geschieht mit der Spenderstelle?
Nachuntersuchungen bei der Arthroskopie haben gezeigt, dass die Spenderstelle leer bleibt, erst nach einem ausreichend langen Zeitraum kommt es in der Tiefe zu einer leichten Setzung und zur Bildung von faserigem Gewebe.
Es wurden Versuche unternommen, den Defekt mit einem osteoperiostalen Pfropfen aus der Tibia aufzufüllen, aber auch damit ist die Knochenauffüllung nicht gewährleistet.
Fasst man die obigen Überlegungen kurz zusammen, so lassen sich folgende Schlussfolgerungen ziehen:
- Osteochondrale Transplantate von der lateralen und medialen Oberfläche der Kondylen sowie aus dem Sulcus intercondylaris können Knorpeldefekte erfolgreich korrigieren;
- der Durchmesser des Pfropfs muss etwas größer sein als das Pflanzloch;
- die Länge des Pfropfs sollte der Tiefe des Pflanzlochs entsprechen;
- die Press-Fit-Methode wird bevorzugt;
- das osteochondrale Implantat bleibt lange Zeit lebensfähig und gewährleistet eine normale Funktion des Gelenks.
Tibiaknochentransplantat für die offene Sinusinsertion
Es gibt inzwischen viele verschiedene Arten des Knochenaufbaus. Es können verschiedene Materialien unterschiedlicher Herkunft verwendet werden, um eine hohe klinische Erfolgsrate zu erzielen. In einigen Fällen ist es jedoch erforderlich, die Technik zu wählen, mit der das Verfahren durchgeführt werden soll.
Für jede Methode gibt es spezifische Indikationen, obwohl es möglich ist, im selben klinischen Fall verschiedene Wege zu gehen.
Derzeit gibt es auf dem Markt eine große Anzahl verschiedener Knochenersatzmaterialien, die bei Augmentationen verwendet werden. Die meisten von ihnen wurden erfolgreich klinisch getestet und werden bei Knochenmangel eingesetzt.
Gleichzeitig gab es in der Vergangenheit immer einen ‚Goldstandard‘. Die beliebteste Option ist das Autotransplantat aus dem Beckenkamm.
Autotransplantate bieten die höchste klinische Erfolgsrate, haben die längsten klinischen Studien durchlaufen und verfügen über die meiste Erfahrung in der Anwendung.
Der Hauptunterschied bei der Verwendung von Autotransplantaten im Vergleich zu Xenotransplantaten ist die notwendige Invasivität.
Die höhere Invasivität bei der Entnahme von Autotransplantaten ist ein negativer Faktor im Vergleich zur Verwendung verschiedener Knochenersatzmaterialien.
In diesem Artikel wird anhand eines klinischen Falles gezeigt, wie einfach die Verwendung von Autotransplantaten mit einem relativ geringen Grad an Invasivität ist. Die Vorteile der Verwendung des proximalen Teils der Tibia als Spenderstelle für Schwammknochentransplantate sind Gegenstand zahlreicher Studien. Die postoperativen Beschwerden sind bei der Tibia deutlich geringer als beim Beckenkamm (IBS).
Topographische Anatomie
Der größte Teil des BC ist subkutan und der proximale Teil und die Kondylen sind unterhalb des Knies tastbar.
Der BC-Tuber befindet sich am vorderen Rand des Knochens zwischen den Kondylen und kann als ovale Ausstülpung ertastet werden. Die Palpation des BC-Tubers ist äußerst wichtig, um Schäden an den Gelenkflächen des Knies zu vermeiden.
In unmittelbarer Nähe der medialen Oberfläche des BC verlaufen kleine Äste der medialen Oberfläche der Arteria patellaris inferior unter dem Ligamentum patellae.
Wir wollen diese Technik anhand eines klinischen Fallbeispiels erläutern.
Ein Patient stellte sich in der Klinik vor und klagte über fehlende Zähne in den Bereichen 14 und 15. Im Anschluss an die Untersuchung wurde der Patientin ein Behandlungsplan verordnet, der einen offenen Sinuslift und eine gleichzeitige Implantation im Bereich der Zähne 14 und 15 vorsah. Dabei wird autologer Knochen aus dem BC mit der F. Alfaro-Technik entnommen.
Status Localis
Status Localis
ICD-10-Code: S82.7
Zustand von mittlerem Schweregrad. Die Haut war blass. Keine alveolengängige Atmung, keine Rasselgeräusche, rhythmische Herztöne, 80 pro Minute, Blutdruck 110/70 mm Hg, Abdomen in allen Teilen weich und nicht schmerzhaft.
Lokaler Zustand
Es besteht eine ausgeprägte Deformität der linken Tibia an der c/3-n/3-Grenze, der Fuß ist von diesem Niveau aus nach außen gedreht.
Bei der Palpation ist die gesamte linke Tibia schmerzhaft, bei Perkussion verstärkt sich der Schmerz bei Einstrahlung in den Bereich der Deformität. Es besteht eine deutliche absolute Verkürzung des linken Schienbeins um 5 cm.
Die vergleichende Untersuchung beider Füße zeigt: der Umfang des linken Sprunggelenks ist +1,5 cm größer.
Die Bewegung im Sprunggelenk ist aufgrund starker Schmerzen eingeschränkt; die passive Bewegung im Kniegelenk ist erhalten, aktive Bewegungen werden aufgrund der Schmerzen nicht ausgeführt.
Beim Entfernen des Verbandes zeigt sich eine Wunde mit unregelmäßigen Rändern im mittleren Drittel des Schienbeins von 10×15 cm. Am Boden der Wunde befinden sich Muskeln, Faszienfragmente und ein 12 cm langes distales Fragment des Schienbeins, das nach vorne ragt. Die Wunde blutet mäßig.
Eine zweite, 10 cm mal 3 cm große Wunde im Bereich des inneren Sprunggelenks, bis zu 5 mm tief, das Wundbett ist periostal. Die Pulsation in den peripheren Arterien ist fraglich.
Außerdem gibt es mehrere Schürfwunden an der Tibia von 3 x 4 cm Größe.
Lesen Sie mehr:- Wie lange es dauert, bis die Bänder heilen.
- Tibia-Fasziitis.
- Seitlicher Knochen.
- Syndesmose.
- Ruhigstellung des Knies bei Arthrose.
- Wie viel kostet eine Knieoperation?.
- Ellipsoid bei Kniearthrose.
- Die interkondyläre Syndesmose ist die.
