Medienregistrierungsbescheinigung (Informationsagentur ‚Öffentlicher Nachrichtendienst‘) EL Nr. FS77-73623, ausgestellt am 14.09.2018 vom Föderalen Dienst für die Aufsicht über Kommunikation, Informationstechnologien und Massenmedien (Roskomnadzor). Gründer: Autonome gemeinnützige Organisation zur Förderung der öffentlichen Information und Bildung ‚Media Holding ‚Public News Service‘ (OGRN 1187700006328).
Die Meinung der Redaktion gibt nicht unbedingt die Meinung der Autoren wieder.
Die Redaktion unterstützt und teilt die Impfpolitik der Bevölkerung.
- Ursachen und Symptome einer Synovitis des Sprunggelenks
- Ursachen der Knöchelsehnenentzündung
- Indikationen für eine Ultraschalluntersuchung des Sprunggelenks
- Wie läuft die Ultraschalluntersuchung des Sprunggelenks ab?
- BEHANDLUNG
- GRIGORENKO Andrey Alekseevich
- Tereschkin Vitaliy Vladimirovich
- Behandlung und Rehabilitationsphase:
- Symptome einer Sehnenentzündung
- Behandlung von Tendinitis und Tendovaginitis
- CHIRURGISCHE BEHANDLUNG
- Mögliche Nebenwirkungen
- Kontraindikationen
- Stadien der Impingementbildung
- Symptome des Hüftimpingements
- In welchem Alter
- Wo soll gelernt werden?
- Dokumente
- Unsere Vorteile:
Ursachen und Symptome einer Synovitis des Sprunggelenks

Bei der Tendovaginitis des Sprunggelenks handelt es sich um eine Entzündung der Synovialmembran, die die Sehne bedeckt, die für die Bewegung des Fußes verantwortlich ist. Der Entzündungsprozess kann akut oder chronisch verlaufen und wird von Symptomen wie Schmerzen, Schwellung, Einschränkung der Beweglichkeit der Gliedmaße usw. begleitet.
Die Ursachen für eine Knöchel-Tendinitis sind vielfältig, am häufigsten sind sie auf eine Verletzung oder Infektion der Sehnenscheiden zurückzuführen. Wenn der Patient frühzeitig einen Arzt aufsucht, wird die Erkrankung in der Regel mit Medikamenten behandelt.
Die Synovialmembranen, die die Sehnenscheiden des Fußes umgeben, können sich auf der dorsalen oder plantaren Seite des Fußes befinden. Die Folgen einer unbehandelten Entzündung können katastrophal sein, bis hin zum vollständigen Verlust der Gliedmaßenfunktion. Der Patient kann schließlich invalide werden. Deshalb sollte bei den ersten Anzeichen der Erkrankung ein Arzt aufgesucht werden.
Ursachen der Knöchelsehnenentzündung
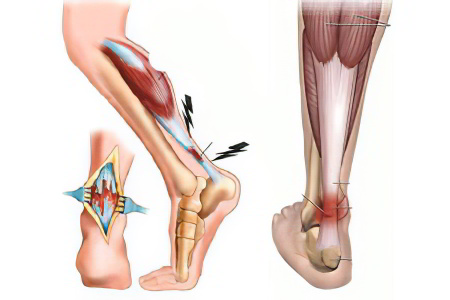
Eine Tendinitis des Sprunggelenks kann folgende Ursachen haben:
- Mikroverletzungen der Sehnenscheiden des Fußes. Sie tritt auf, wenn eine erhebliche Überbelastung oder ein anatomisches Ungleichgewicht in den Strukturen des Fußes besteht. Sportler, Schlittschuhläufer, Stepper und Ballerinas sind gefährdet, eine Sehnenscheidenentzündung zu entwickeln.
- Plattfüße können zur Entwicklung einer Tenovaginitis des Fußes führen. Dies gilt auch für angeborene und erworbene Deformitäten der unteren Gliedmaßen (Fersenfuß, Hohlfuß, Klumpfuß usw.).
Weitere Risikofaktoren für eine Tenovaginitis können daher sein:
- Rachitis;
- Poliomyelitis;
- Das Tragen von hochhackigen Schuhen;
- Übergewicht;
- Stehende Arbeit;
- Alterung des Körpers;
- Vererbte Schwäche des Bandapparates;
- Mangel an körperlicher Betätigung.
- Vorhandensein eines Nidus einer eitrigen Infektion im Körper. In diesem Fall dringt die pathogene Flora über den Blutkreislauf oder durch direkten Kontakt mit dem Gewebe in die Sehne ein und beginnt, sich in der Synovialkapsel zu vermehren. Sie produzieren ständig Flüssigkeit, die ein günstiges Milieu für das Bakterienwachstum darstellt.
Pathologien wie:
- Panarritis;
- Eitrige Arthritis.
- Verletzungen des Fußes mit Eindringen der Infektion;
- Osteomyelitis;
- Phlegmon;
- Abszess, etc.
- Eine Sehnenscheidenentzündung am Fuß kann durch folgende Krankheiten verursacht werden: Grippe, Gonorrhö, Tuberkulose, Brucellose. In diesem Fall gelangen die Infektionserreger mit dem Blutstrom in die Synovialscheide des Fußes.
- Erkrankungen des rheumatischen Formenkreises sind ein weiterer Risikofaktor für die Entstehung einer Synovitis des Fußes. Dazu gehören der Morbus Bechterew, die systemische Sklerodermie, das Reiter-Syndrom, Rheuma und rheumatoide Arthritis.
- Knochen- und Weichteilverletzungen am Fuß sind gefährlich, weil pathogene Flora in den Fuß eindringen und Entzündungen verursachen kann. Dies kann bei tiefen Verbrennungen, Splittern im Fuß, Einstichwunden, Schnitten, Brüchen und Sehnenrissen mit beeinträchtigter Hautintegrität der Fall sein.
- Besondere Aufmerksamkeit sollte der Durchführung von Pediküren mit unsterilen Instrumenten gewidmet werden, da dies die Ursache ist, die häufig zur Entwicklung von Sehnenentzündungen bei Frauen führt. Wenn die Nagelhaut mit unsterilen Werkzeugen geschnitten wird, kann die Infektion unter den Nagel gelangen. Schweiß und Talg sammeln sich dort, wo die Haut auf die Nagelplatte trifft, und bieten ein günstiges Umfeld für das Wachstum der Bakterienflora. Infolgedessen bildet sich Eiter in der Zehe, was zur Entwicklung einer Radikulitis des Fußes führen kann.
Indikationen für eine Ultraschalluntersuchung des Sprunggelenks
Abgesehen von offensichtlichen Verletzungen können alle Beschwerden im Sprunggelenk Anlass sein, eine Diagnose zu stellen: Schmerzen unterschiedlicher Intensität und Art, Einschränkung der Beweglichkeit. Um zu verstehen, was diese Symptome verursacht hat, muss der Arzt den Zustand des Gelenks genau kennen.
Eine Untersuchung wird in folgenden Fällen empfohlen:
- bei Prellungen, Verletzungen, Beschädigungen in diesem Bereich;
- bei einer Fehlstellung;
- bei Verdacht auf degenerative Prozesse wie Arthrose, Arthritis;
- Schmerzen unterschiedlicher Intensität und Art;
- Einschränkung der Beweglichkeit des Gelenks;
- wenn das Sprunggelenk geschwollen, gerötet und heiß ist;
- vor einem chirurgischen Eingriff;
- nach der Operation, um die Ergebnisse und die Dynamik der Genesung zu ermitteln;
- Bei Vorhandensein eines Fersensporns;
- bei Fußdeformitäten und Plattfüßen.
Knöchelbeschwerden stehen auch im Zusammenhang mit systemischen Erkrankungen wie Diabetes, Problemen des Bewegungsapparats und der Wirbelsäule sowie neurologischen Störungen.
Wenn der Patient Sport treibt oder tanzt – beruflich oder als Amateur – können die Schmerzen durch gerissene Bänder und Sehnen verursacht werden.
Es ist wichtig zu wissen, dass entzündliche Prozesse im Frühstadium symptomlos sind. Da die Therapie zu diesem Zeitpunkt besonders effektiv ist, sollten aktive, ältere und gelenkbelastete Menschen eine vorbeugende Ultraschalluntersuchung des Sprunggelenks durchführen lassen.
Für die Untersuchung benötigen Sie keine ärztliche Überweisung. Sie können eine Ultraschalluntersuchung in Eigenregie durchführen und sich dann an einen Spezialisten wenden.
Wie läuft die Ultraschalluntersuchung des Sprunggelenks ab?
Bei der Diagnose, die etwa 20 Minuten dauert, sitzt oder liegt der Patient auf einer Liege. Zunächst müssen Socken, Strumpfhosen und Hosen ausgezogen werden, um Zugang zum Gelenk zu erhalten.
Auf die Haut im untersuchten Bereich wird ein Gel aufgetragen und der Diagnostiker untersucht mit einem Scanner den Zustand des Sprunggelenks. Während des Eingriffs bittet der Arzt den Patienten, mehrmals die Position zu wechseln, um das Gelenk in verschiedenen Projektionen zu sehen‘ – anteriorer, medialer, posteriorer und lateraler Zugang.
In der Regel wird neben dem Standardprotokoll auch eine Blutfluss-Doppler-Untersuchung mit einem speziellen Aufsatz durchgeführt, der in die Ultraschallsonde eingebaut ist.
BEHANDLUNG
GRIGORENKO
Andrey Alekseevich
25 Jahre Erfahrung Gründer und Leiter der Klinik.
Neurologe, Doktor der Osteopathie Europa (DOE), Reabilotologe, Orthopäde. Vereinbaren Sie einen Termin
Tereschkin
Vitaliy Vladimirovich
Mehr als 20 Jahre Erfahrung als Osteopath, Chiropraktiker, Rehabilitationsarzt.
Spezialist für restaurative Medizin, Unterdrucktherapie, medizinisches Stretching und Heilgymnastik. Vereinbaren Sie einen Termin
Behandlung und Rehabilitationsphase:
- Einschränkung jeglicher Belastung des Fußes und vollständige Ruhigstellung des Fußes.
- Medikamente zur Linderung von Entzündungen und Schmerzen (nichtsteroidale Antirheumatika).
- Physiotherapie (Ultraschall, UHF, Mikrowellenströme, Magnettherapie, UVB).
- Therapeutische Übungen (Simulatorübungen) zur Stärkung der Sehnen.
- Korrektur von Plattfüßen mit Orthesen und orthopädischen Schuhen.

Symptome einer Sehnenentzündung
Symptome einer Tendinitis Sie können sofort auftreten oder sich allmählich entwickeln. Kennzeichnend ist ein leichter, schmerzender oder brennender Schmerz, der auf die benachbarten Muskeln, Bänder und Knochen ausstrahlen kann.
Sie können auch Symptome wie Steifheit verspüren, da die Bewegung durch die Verletzung beeinträchtigt ist. Manchmal lässt sich das Gelenk nicht mehr beugen. Es kann auch zu Schwellungen und Schmerzen um die verletzte Sehne herum kommen. Beim Bewegen des Gelenks können verschiedene Geräusche zu hören sein.
Die Symptome einer Tendinitis sind vielfältig und hängen von dem betroffenen Gelenk ab. Menschen mit Patellasehnenentzündung haben Schwierigkeiten beim Treppensteigen und -gehen. Es fällt ihnen auch schwer, lange Strecken zu gehen. Patienten mit Patellasehnenentzündung haben Schwierigkeiten, einen Türgriff zu greifen, um eine Tür zu öffnen oder zu schließen, und auch das Essen fällt ihnen schwer, da sie nicht in der Lage sind, einen Löffel, eine Gabel oder eine Tasse richtig zu halten.
Treten Symptome wie Rötungen, Schwellungen, Temperaturerhöhungen oder Verformungen im Gelenkbereich auf, lohnt es sich, sofort einen Arzt aufzusuchen. Nicht selten deuten solche Symptome auf eine chronische Sehnenscheidenentzündung hin. Eine chronische Sehnenentzündung ist eine Quelle ständiger Schmerzen, die eine normale Lebensführung (Verrichtung normaler Haushaltstätigkeiten) beeinträchtigen. Die Konsultation eines Arztes ist notwendig, um irreversible Veränderungen zu vermeiden, wenn eine Tendinitis die Sehne schädigt.
Behandlung von Tendinitis und Tendovaginitis
Derzeit gibt es keine eindeutige Methodik für die Behandlung der Tendinitis oder Tendovaginitis. Es werden folgende Maßnahmen empfohlen.
- Ruhe. Die Bewegung der Gliedmaße mit der geschädigten Sehne muss eingeschränkt werden. Zu diesem Zweck können verschiedene Arten von Orthesen verwendet werden. Die Fixierung der Hand mit einer Orthese beispielsweise hilft, die Belastung der Sehne deutlich zu verringern.
- Anwendung von Kälte. Die verletzte Stelle kann täglich 10-15 Minuten in einen Eisbeutel eingewickelt werden. Die Wirkung der Kältetherapie wird dadurch deutlich verbessert. Die Kälteeinwirkung verringert die Schwellung und lindert die Schmerzen.
- Schmerztabletten. Häufig verschrieben, um Schmerzen und Entzündungen zu lindern (z. B. Ibuprofen). Entzündungen sind jedoch nicht unbedingt die Hauptursache für Tendinitis oder Tendovaginitis. Dennoch helfen Schmerzmittel, die Schmerzen zu lindern. Es gibt auch Salben und Gele mit einem schmerzstillenden Wirkstoff, die äußerlich aufgetragen werden können.
- Antibiotika. Unerlässlich, wenn es sich um einen infektiösen Prozess handelt.
- Steroidinjektionen in den betroffenen Bereich werden empfohlen, wenn andere Behandlungen versagt haben.
- Physiotherapie. Hat eine gute Wirkung, reduziert die Entzündung und stimuliert die Regeneration.
- Autologe Hämotherapie. In der Vergangenheit wurde sie häufig bei der Behandlung dieser Krankheiten eingesetzt (heute wird sie nur noch selten verwendet).
- Stosswellentherapie. Der Einsatz von fokussierten Schallwellen hat eine gute Wirkung, da sie reparative Prozesse stimulieren.
- Eine chirurgische Behandlung wird nur selten durchgeführt.
- Therapeutische Gymnastik. Wird erst nach Abklingen der Schmerzempfindungen angewendet. Ermöglicht die Stärkung der Muskeln im Bereich der beschädigten Sehne.
Die Materialien können nur verwendet werden, wenn sie mit einem aktiven Hyperlink zu einer permanenten Artikelseite versehen sind.
CHIRURGISCHE BEHANDLUNG
Für die Behandlung der Achillessehnenentzündung stehen zwei verschiedene Operationstechniken zur Verfügung: die offene und die endoskopische.
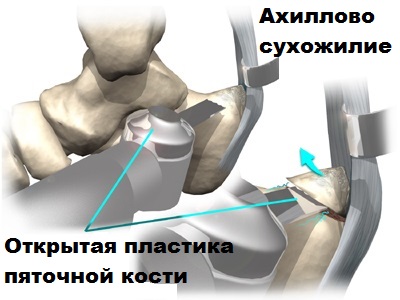
Die offene Operation wird in diesem Bereich immer seltener angewandt und ist oft kompliziert, so dass wir hier nicht näher darauf eingehen werden.
Die endoskopische Operation wird wegen der geringeren Schmerzen, der kurzen Erholungszeit nach der Operation, der guten kosmetischen Ergebnisse und der Möglichkeit einer schnellen Rückkehr zum Sport bevorzugt.
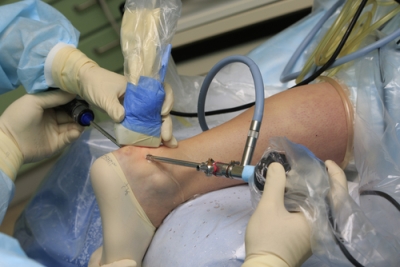
Die Operation wird unter der Führung eines Arthroskops durch mehrere Einstiche in die Haut im Bereich der Achilles durchgeführt. Das Bild des Arthroskops wird über eine Videokamera auf einen Monitor übertragen, auf dem der Chirurg die entzündete Kapsel und die knöcherne Hypertrophie (Osteophyten) des Fersenbeins sehen kann. Osteophyten und entzündetes Gewebe im Sehnenbereich werden mit einem speziellen Shaver-Gerät entfernt.
Auch kaltes Plasma kann eingesetzt werden, um abnormales Gewebe im Bereich der Achillessehne schonender zu isolieren und zu entfernen. Nach der Operation kann der Patient sofort wieder nahezu voll belastbar gehen. Nach einigen Tagen beginnt der Patient mit Übungen, um die Beweglichkeit des Fußes wiederherzustellen. Die Fäden werden nach zwei Wochen entfernt.
Eine physiotherapeutische Behandlung beschleunigt die Rehabilitation.
Unserer Meinung nach ist die arthroskopische Operation eine vernünftige, minimalinvasive Alternative zur offenen Operation. Durch die im Vergleich zur offenen Operation extrem kleinen Hautschnitte bei der Arthroskopie werden Wundheilungsstörungen, unschöne Narben und Nervenschädigungen vermieden.
Mögliche Nebenwirkungen
Bei richtiger Anwendung ist das Medikament gut verträglich, es müssen jedoch Vorsichtsmaßnahmen beachtet werden. Die folgenden Nebenwirkungen können auftreten, wenn die Anweisungen nicht befolgt werden:
- Allergische Reaktion auf die Inhaltsstoffe (äußert sich durch Hautausschlag, Hautrötung, starken Juckreiz, Brennen, erhöhte lokale Temperatur;
- Schwindelgefühle;
- Allgemeine Schwäche, Schläfrigkeit, Lethargie;
- Vermehrte Ödeme;
- Starker Blutdruckabfall (beobachtet bei längerem Gebrauch);
- Episoden von Übelkeit.
Wenn Symptome auftreten, suchen Sie Ihren Arzt zur weiteren Diagnose auf. Der Spezialist wird das Medikament mit anderen Wirkstoffen auswählen.
Kontraindikationen
Menovazin Lösung oder Salbe sollte nicht verwendet werden, in den folgenden Fällen:
- während der Schwangerschaft;
- während des Stillens;
- in der Kindheit;
- Hautverletzungen; Pusteln an der Applikationsstelle;
- entzündliche Erkrankungen im akuten Stadium;
Um Komplikationen vorzubeugen, empfehlen Ärzte vor der ersten Behandlung einen Test auf mögliche Allergien.
Denken Sie daran, dass Menovazin Procainhydrochlorid und Benzocain enthält. Diese Wirkstoffe wirken gut schmerzlindernd, verursachen aber häufig eine allergische Reaktion, die durch einen anaphylaktischen Schock oder ein Quincke-Ödem kompliziert werden kann.
Stadien der Impingementbildung
In der Medizin werden folgende Stadien unterschieden:
- Erstes. Charakteristisch für Menschen über 25 Jahre. Zeigt sich durch Schwellungen und Blutungen.
- Zweites. Die Krankheit tritt bei Patienten unter 40 Jahren auf. In dieser Zeit kommt es zu Fibrose und Entzündung der Sehne (Entzündung, bei der Veränderungen in der Struktur der Sehne festgestellt werden).
- Drittens. Die Pathologie ist charakteristisch für ältere Menschen. Bei speziellen Untersuchungen werden Sporne und Risse in der Manschette festgestellt.
Symptome des Hüftimpingements

Beim Impingement der Hüfte drücken die Gelenkkomponenten bei der Bewegung gegeneinander. Der pathologische Prozess betrifft in der Regel den Oberschenkelhals oder den Rand des Oberschenkelkopfes mit der Hüftpfanne.
Ein anderer Name für das Impingement-Syndrom der Hüfte ist femoral-acetabulärer Konflikt.
Bei einer normalen Person gibt es keinen femoralen-acetabulären Konflikt des Hüftgelenks. Bei Abweichungen jedoch, wenn der Oberschenkelhals einen Tuber oder eine Hüftpfanne mit unregelmäßigen Rändern hat, kollidieren pathologische Elemente in der Gelenkstruktur, wenn sie bewegt werden.
Lesen Sie auch: Röntgenbild der Hüfte lesen
Die Art der Schmerzen variiert je nach Art des pathologischen Prozesses:
- Bei einem pathologischen Prozess, bei dem das Knochengewebe am Oberschenkelhals überwuchert ist, treten Schmerzempfindungen bei einer axialen Bewegung des Beins auf (Cam-Impingement).
- Befindet sich der Prozess am Hüftpfannenrand, verspürt der Patient starke Schmerzen bei der Bewegung des Beins in Beugung und Streckung sowie beim Zurückziehen, d. h. bei einem größeren Bewegungsumfang (Pinser-Impingement).
In welchem Alter
Es wird empfohlen, im Alter von 4-5 Jahren mit dem Erlernen des Eislaufens zu beginnen. Das liegt daran, dass Kinder vor diesem Alter die Bänder des Sprunggelenks ausbilden und unsachgemäße Aktivitäten in diesem Zeitraum diesen Prozess stören können. Zumal die Muskeln eines Dreijährigen keinen großen Belastungen standhalten können. Kinder im Alter von vier oder fünf Jahren haben ein besseres Verständnis für Sicherheitsregeln.
Ältere Kinder sind in der Lage, diese einfache Kunst genauso schnell zu erlernen wie ihre jüngeren Altersgenossen, aber je älter sie werden, desto mehr Angst haben sie vor dem Inlineskaten. Deshalb ist das Alter von 4-5 Jahren optimal. Wenn Ihr Kind in diesem Alter Angst hat oder nicht lernen will, sollten Sie es nicht zwingen, sondern den Moment abwarten, in dem es bereit ist.
Wo soll gelernt werden?
Es wird empfohlen, dass Sie Ihrem Kind das Rollschuhlaufen auf sicheren, ebenen Flächen beibringen. Geeignete Flächen sind z. B. Rollschuhparks, Flächen in Parks und auf Plätzen, ein Stadion, ein Bürgersteig abseits der Straße.
- Lassen Sie Ihr Kind zu Hause eine Zeit lang auf dem Boden Rollschuh fahren und sich dabei an den Wänden festhalten.
- Bringen Sie Ihrem Kind bei, selbstbewusst auf den Rollschuhen zu stehen. Bitten Sie Ihr Kind, zu versuchen, so zu stehen, dass die Fersen versetzt sind und die Zehen in verschiedene Richtungen schauen, die Knie leicht gebeugt sind und der Oberkörper nach vorne gelehnt ist.
- Bitten Sie Ihr Kind, das Hocken auf Rollen mit und ohne Unterstützung auszuprobieren.
Dokumente
Chirurgische und konservative Behandlung von akuten Traumata und chronischen Erkrankungen des Bewegungsapparats im Zusammenhang mit Profi- und Amateursport
Minotraumatische (endoskopische) Eingriffe an Schulter, Ellenbogen, Handgelenk, Knie und Sprunggelenk.
- Wenn der Meniskus des Kniegelenks gerissen ist, wird er genäht oder reseziert;
- Bei Rissen der vorderen und hinteren Bänder sowie der Seitenbänder des Kniegelenks wird eine Plikation durchgeführt, wobei sowohl eigene Sehnen als auch künstliche Transplantate verwendet werden;
- Die Verrenkung der Kniescheibe wird durch eine Reparatur des medialen Seitenbandes (MPFL) und eine Osteotomie der Tuberositas tibiae behandelt;
- Bei einer Schädigung der Außenbandgruppe des Sprunggelenks wird das Band genäht, und wenn die Schädigung schon länger besteht, wird eine offene oder endoskopische Operation nach Brostrom durchgeführt;
- Es wird eine Endoskopie des vorderen und hinteren Teils des Sprunggelenks mit Korrektur der festgestellten Pathologie durchgeführt;
- Im Falle einer Achillessehnenpathologie in Verbindung mit einer Haglund-Deformität wird eine Korrektur der Deformität mit einer Sehnenrefixation durchgeführt;
- Bei einer Achillessehnenruptur wird eine minimalinvasive Naht über einen Minizugang durchgeführt;
- Bei Sportverletzungen des Fußes wird die Naht der Fußsohlenplatte der Zehengrundgelenke durchgeführt;
- Operationen zur Korrektur komplexer Fußdeformitäten bei Hallux valgus mit Verkrümmung der Zehen II-V;
- Operationen werden bei Morton-Neuromen durchgeführt;
- Die habituelle Schulterluxation wird sowohl endoskopisch als auch offen (Latarger-Operation) behandelt. Die Naht der Rotatorenmanschette kann je nach Indikation und klinischer Situation auch offen oder endoskopisch durchgeführt werden. Bei Entzündungen der Sehne des langen Kopfes des Biceps brachii wird am häufigsten eine Tenodese durchgeführt;
- Bänder des Ellenbogengelenks werden mit Sehnenautotransplantaten (Eigengewebe) repariert. Die Endoskopie des Ellenbogengelenks mit Entfernung von Fremdkörpern wird ebenso durchgeführt wie die Behandlung des Synovialfalzsyndroms (Plicasyndrom) und der Gelenkversteifung;
- Erfahrung in der Endoskopie des Handgelenks mit Wiederherstellung des dreieckigen Faserknorpelkomplexes sowie gute Ergebnisse bei der perkutanen Osteosynthese von Kahnbeinstressfrakturen;
- Wir haben Erfahrung in der erfolgreichen chirurgischen und konservativen Behandlung von chronischen Erkrankungen wie Achillessehnenentzündung, subacromiales Impingement-Syndrom, Epicondylitis, Fersensporn-Syndrom. Moderne Techniken zur Stimulierung der Gewebeheilung, wie die PRP-Therapie (plättchenreiches Plasma), die Orthokin-Therapie und die Hyaluronsäure-Injektion, werden häufig eingesetzt;
- Wir entwickeln personalisierte Übungspakete für die Genesung nach der Operation.
Unsere Vorteile:
- Möglichkeit einer kombinierten Behandlung: Operation und Rehabilitationsbehandlung
- Überwachung der Rehabilitation durch einen Chirurgen
- der Patient kann von den bewährten Erholungsmethoden der Sportler der russischen Nationalmannschaft profitieren.
Die Abteilung für Sporttraumatologie und Sportmedizin (OSTIS) ist im Juni ein Jahr alt geworden.
Es war ein anspruchsvolles, aber sehr produktives Jahr.
Wir führten neue Operationen an Handgelenk, Knie und Ellbogen sowie Operationen zur Stabilisierung des Sternoklavikulargelenks bei chronischer und akuter traumatischer Instabilität ein. Die Mitarbeiter der Abteilung waren an der Entwicklung von Rehabilitationsempfehlungen nach Operationen an den Gelenken der oberen und unteren Gliedmaßen beteiligt. Die Empfehlungen wurden in Papierform veröffentlicht und sind die Fortsetzung einer Reihe ähnlicher Veröffentlichungen. Wir forschen derzeit intensiv an der Individualisierung der konservativen und chirurgischen Behandlung von Erkrankungen und Verletzungen des Bewegungsapparates bei Sportlern.
Wir verfügen jetzt über einen eigenen Operationssaal und modernste Rehabilitationsgeräte.
Die Türen der Abteilung öffneten sich in diesem Jahr nicht nur für die Athleten der Elite-Nationalmannschaft, sondern auch für Patienten, die einfach nur eine qualitativ hochwertige Behandlung ihrer Krankheit oder Verletzung wünschen.
Die Sporttechnologie ist vor allem bei der Behandlung von Arthrose von Interesse. Hier setzen wir häufig unser Know-how in der Bioorthopädie ein, einem neuen Behandlungsbereich. In der Bioorthopädie werden Präparate aus körpereigenem Gewebe, wie Fettgewebe oder Blut, zur Reparatur von Gelenken eingesetzt. Wir setzen regelmäßig bioorthopädische Techniken wie plättchenangereichertes Plasma und mesenchymale Stammzellen ein, um Gonarthrose, Coxarthrose und Arthrose des Sprunggelenks und des Handgelenks zu behandeln.
Es ist kein Geheimnis, dass Bänderverletzungen im Sport sehr häufig sind. Aus diesem Grund wenden sich häufig Nicht-Profisportler mit Verletzungen des vorderen Kreuzbandes, des hinteren Kreuzbandes, des Knie-Seitenbandes und des Sprunggelenkes an uns. Wir nutzen unsere Erfahrung aus der Arbeit mit Profisportlern, um diese Art von Verletzungen zu operieren und zu reparieren.
Lesen Sie mehr:- Sehnen des Fußes.
- Bänder und Sehnen des Fußes.
- Muskeln und Sehnen des Fußes.
- Verrenkung des Sprunggelenks.
- Subluxation des Sprunggelenks behandelt.
- Beschädigte Bänder des Sprunggelenks Foto.
- Anteriores Tibiasyndrom.
- Bandapparat des Sprunggelenks.
