‚Ich versuche einfach, mich an die einfachsten Prinzipien zu halten. Ich sage meinen Patienten, dass wir das, was geschwächt ist, stärken und das, was angespannt ist, schwächen müssen. Denn wir wollen nicht, dass andere Muskeln zu viel arbeiten.‘ Rina Pandya.
- Fußlähmung: Ursachen, Symptome, Behandlung des Pferdefußes
- Ursachen
- Sprunggelenkskapsel
- Sehnen des Sprunggelenks
- Schlechte Angewohnheiten, die die Gesundheit des Muskel-Skelett-Systems verschlechtern
- Fußübungen für den Teenager
- Muskeln des Sprunggelenk-Fuß-Systems
- Pronation
- Ursachen und Symptome
- Behandlung
- Folgen von Schwäche und Überlastung
- Die Bedeutung der Körperhaltung
- Bewegungsebenen
- Sagittalebene
- Frontale Ebene.
- Transversale (horizontale) Ebene
- ICD-10
- Ursachen
- Symptome einer Fußparese
- Weitere Symptome sind:
- Komplikationen im Zusammenhang mit einer Fußlähmung
- Klassifizierung und Formen der Pathologie
- Wie wird eine Diagnose gestellt?
Fußlähmung: Ursachen, Symptome, Behandlung des Pferdefußes
Eine Fußlähmung ist ein Defekt, bei dem sich der Fuß beim Gehen nicht aufrichtet und abknickt. Sie wird auch als ‚Pferdefuß‘ bezeichnet. Diese Lähmung tritt als Folge einer Fußverletzung, eines Bandscheibenvorfalls, einer Schädigung des Ischiasnervs und anderer Erkrankungen auf. Die Ärzte des Gesundheitsstudios behandeln die Fußlähmung seit 2003 mit konservativen Methoden.
Eine Fußlähmung ist eine schwere Schwäche der Beinmuskulatur. Aufgrund dieses Defekts hebt sich der Fuß nicht und schlackert beim Gehen. Andere Bezeichnungen für diesen Zustand sind ‚Hängefuß‘ oder ‚Pferdefuß‘ und ‚Fußlähmung‘.
Die Erkrankung beginnt oft mit einem stechenden Schmerz im Rücken und zieht dann bis unter das Knie. Bald darauf lässt der Schmerz nach, und der Fuß bewegt sich nicht mehr und hängt beim Gehen herunter. Der Betroffene muss den Fuß hochheben, damit er nicht auf dem Boden schleift. Der Fuß kann sich nach außen oder innen verdrehen, was das Gehen erschwert und das Risiko eines Sturzes erhöht. Eine Person mit einer Fußlähmung kann nicht auf ihren Fersen stehen oder gehen.
Ursachen
- Zwischenwirbelvorfall. Diese Krankheit führt zu einer Kompression und sogar zum Absterben der Nervenwurzeln des Rückenmarks, die die Fußmuskeln versorgen.
- Schädigung des Ischiasnervs infolge eines Traumas, eines Autounfalls oder einer unsachgemäß durchgeführten Injektion. Eine Person mit dieser Diagnose hat einen hechelnden Fuß und kann eine Lähmung aller Muskeln des Beins mit Ausnahme der Muskeln der vorderen Oberfläche des Oberschenkels haben.
- ‚Cauda-Equina-Syndrom – Kompression der Nervenwurzeln im Wirbelsäulenkanal.
- Lähmung des Plexus lumbosacralis.
Eine Person mit einer Fußparese hat einen ‚Hahnenschrei‘: Der Patient hebt das Bein hoch oder schleift es über den Boden. Der Mensch kann sich auf andere Weise anpassen: Er stellt einen Fuß auf die Zehenspitzen und hebt den Oberschenkel hoch. Oder er spreizt die Beine zu weit auseinander, damit er den Oberschenkel nicht hochheben muss. Durch die Strecklähmung hebt sich der Fuß nicht, er klappt beim Gehen und beugt sich zu mehr als 90 %.
Sprunggelenkskapsel
KapselDie Kapsel, die das Sprunggelenk umgibt, ist in vier Teile (Bänder) unterteilt: anterior, posterior, lateral und medial. Die Kapsel ist anterior und posterior schwach, wird aber durch Bänder an der Innen- und Außenseite verstärkt. Das vordere Band ist dünn und verbindet die vordere Oberfläche des Schienbeins mit dem Schienbeinkopf und ist meist zusammen mit ausgedehnten Rissen des Seitenbandes verletzt.
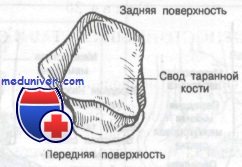
Der Talusknochen ist an der Vorderseite breiter
Hinteres ligament Das vordere Band ist kürzer als das Seitenband und verläuft vom hinteren Rand des Schienbeins bis zur hinteren Fläche des Sprungbeins. Das Seitenband ist in drei Hauptbündel unterteilt, die zu den am häufigsten verletzten Bändern des menschlichen Körpers gehören. Zwischen dem Außenknöchel und dem Oberschenkelhals befindet sich das vordere Fibularband, das bei Verletzungen des Sprunggelenks am häufigsten verletzt wird.
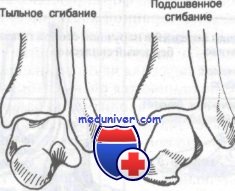
Bei der Dorsalflexion tritt der breite vordere Teil des Talarblocks in das Foramen des Sprunggelenks ein und verhindert so die Bewegung des Sprunggelenks. Bei der Sohlenbeugung des Sprunggelenks befindet sich der schmale hintere Teil des Blocks innerhalb des Foramens des Sprunggelenks und ermöglicht eine erhebliche Umkehrbewegung im Gelenk.
Zwischen dem Außenknöchel Zwischen dem Außenknöchel und dem Talusknochen (der manchmal als eigenständige Einheit dargestellt und als Talusknochen bezeichnet wird) befindet sich das hintere Ligamentum talofibulare, und das Ligamentum calcaneofibulare erstreckt sich vom Außenknöchel bis zum Kalkaneus. Proximal der lateralen Bandgruppe ist das Wadenbein mit dem Schienbein durch eine Reihe von starken Fasern verbunden, die zusammen die so genannte intertibiale Syndesmose bilden. Diese Syndesmose besteht aus einer intertibialen Membran, die Tibia und Fibula auf ihrer gesamten Länge miteinander verbindet. Im unteren Teil wird der Steg durch zwei verdickte Faserbündel verstärkt: das Ligamentum intertibiale anterior inferior und das Ligamentum intertibiale posterior.
Sehnen des Sprunggelenks
Oberflächlich zur Gelenkkapsel Oberhalb der Gelenkkapsel des Sprunggelenks befinden sich die Sehnen, die nicht am Gelenk selbst ansetzen, sondern alle über das Gelenk verlaufen, was für die Betrachtung von Verletzungen im Zusammenhang mit diesem Gelenk wichtig ist. Diese Sehnen werden in zwei Gruppen eingeteilt: die Streck- und Beugesehnen des Fußes. Die Strecksehnen verlaufen entlang der Vorderseite des Knöchelgelenks, während die Beugesehnen auf der Rückseite der Innenseite des Knöchels verlaufen. Die dritte Gruppe sind die Sehnen der Wadenbeinmuskeln, die hinter dem Außenknöchel verlaufen. Diese Sehnen sind von Synovialhüllen umgeben; einige sind bis zu 8 cm lang.
Oberflächliche Sehnen Auf der Oberfläche der Sehnen befinden sich drei sich ausbreitende Faserbündel, die die Sehnen an Ort und Stelle halten und sie an der Bewegung hindern. Diese Bündel werden ähnlich wie Sehnen klassifiziert. Entsprechend werden das Streckmuskelsehnenbündel, das Beugesehnenbündel und das Wadenbeinsehnenbündel unterschieden. Die Streckmuskelsehne wird in die obere und untere Sehne unterteilt. Das Beugesehnenbündel besteht aus einem einzigen Faserbündel, das hinter dem Innenknöchel verläuft. Der Fibularisretainer ist in zwei Teile unterteilt – den oberen und den unteren Fibularis-Muskelsehnenretainer.
Schlechte Angewohnheiten, die die Gesundheit des Muskel-Skelett-Systems verschlechtern
Die Abbildungen 17-22 zeigen einige Beispiele für abnorme (links) und normale (rechts) tägliche Haltungen und Bewegungen bei Kindern und Jugendlichen.
| ❌ ✔ | ❌ ✔ |
 |  |
 |  |
 |  |
Fußübungen für den Teenager
Abb.23-33 zeigt ein Training für ältere Jugendliche:
| Training nach dem spiraldynamischen Prinzip von Christoph Larsen (Schweiz) zur dynamischen Fußstabilisierung mit Filzübungen (Abb.23) |  | |
| Training nach dem spiraldynamischen Prinzip von Christoph Larsen (Schweiz) mit Latexbändern mit unterschiedlicher Muskeldichte, die an der Aufrechterhaltung des Fußlängsgewölbes beteiligt sind (Abb.24) |  | |
| Training mit einem instabilen Untergrund (Balancierkissen) zur dynamischen Belastung nicht nur der an der Aufrechterhaltung des Längsgewölbes beteiligten Muskeln, sondern der gesamten Körperhaltung (Abb. 25-26); empfohlen bei Hypermobilität des Bandapparates bei Kindern. Die Aufgabe besteht darin, das Gleichgewicht mit den Füßen parallel zum Boden (auf zwei Füßen, dann auf einem) für 1-5 Minuten zu halten. | ||
| Das Training des Band-Sehnen-Apparats des Fußes und des Unterschenkels mit einem Gummiband (Abb. 27) hilft, die kleinen Muskeln des Fußes sowie den Wadenmuskel und den Bizepsmuskel zu trainieren. | 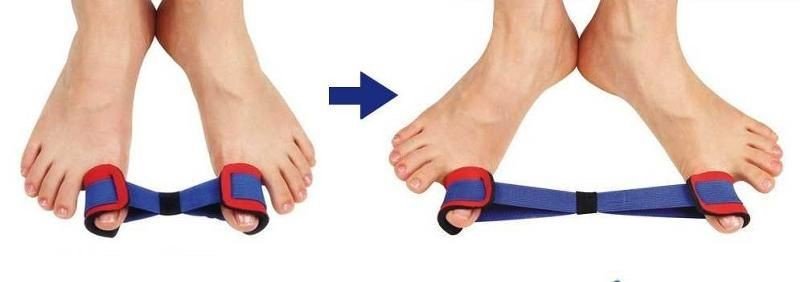 | |
| Training der Muskeln des Fußes und des langen Wadenbeins, die an der Aufrechterhaltung des Längsgewölbes des Fußes beteiligt sind, mit einem Massageball (Abb. 28) | 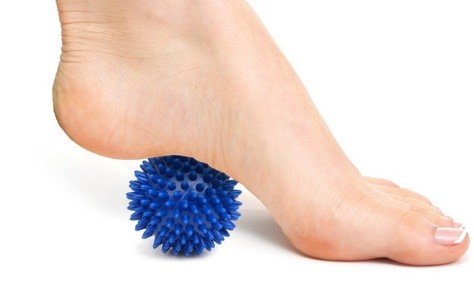 | |
| Training des inneren und äußeren Kopfes des Bizepsmuskels auf der Treppe (als Beispiel), um eine korrekte Stabilisierung des Fersenbeins am Fuß zu erreichen, insbesondere bei Valgus (Abb.29) | 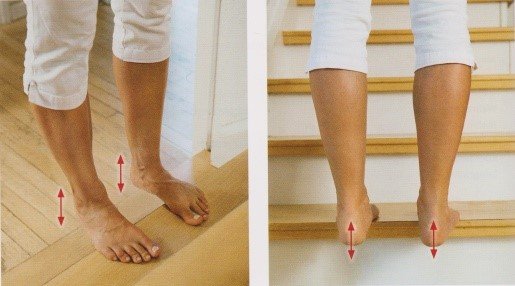 | |
| Training des Haltungsstabilisierungssystems des Körpers im Raum auf einer flexiblen und instabilen Unterlage (Abb. 30) | 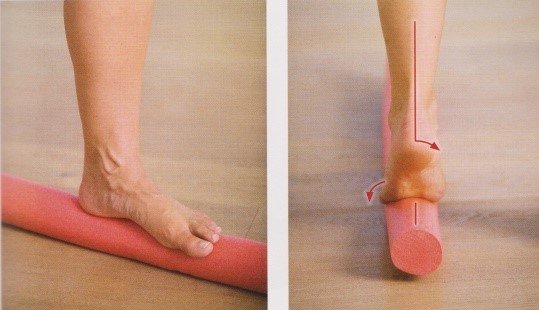 | |
| Training der langen Beugung und Streckung des Daumens und der Zehen (Abb.31); die Übung ist für alle Arten von Plattfüßen geeignet. Drücken Sie den Daumen mit der Handfläche auf den Boden und versuchen Sie, ihn anzuheben, und umgekehrt, strecken Sie den Daumen aus und versuchen Sie, ihn zu beugen, indem Sie ihn mit der Handfläche halten. Drücken Sie dann den 2. und 5. Finger mit der Hand auf den Boden und heben Sie den 3. und 4. |  | |
| Kneten der Bänder/Sehnen des Sprunggelenks im Sitzen/Studium (Abb.32) |  | |
| Beispiel für eine sehr wichtige Übung zur Entwicklung der Fußmuskulatur, insbesondere bei kombiniertem und querem Plattfuß (Abb.33) |  | |
Muskeln des Sprunggelenk-Fuß-Systems
Der menschliche Knöchel-Gelenk-Komplex spielt eine grundlegende Rolle beim Gehen und anderen Aktivitäten des täglichen Lebens. Es handelt sich um ein sehr komplexes anatomisches System. Jede Verletzung, Beschädigung oder neuromuskuläre Störung dieses komplexen Systems wirkt sich auf das Zusammenspiel von Muskeln, Knochen und Bändern aus und führt zu Funktionsstörungen, Instabilität oder eingeschränkter Mobilität.
Dies ist in erster Linie auf die äußerst komplexen muskulären Interaktionen bei den Bewegungen des Knöchels und des Fußes zurückzuführen. Eine wichtige Tatsache ist, dass alle Muskeln, die diese Gelenke bewegen, am Schienbein und einige am Oberschenkel beginnen und am Fuß enden.
- Musculus tibialis anterior;
- Der lange Strecker der Großzehe;
- Der lange Zehenstreckmuskel und der dritte Fibularzeh sind für die Dorsalflexion des Fußes und die Extension der Zehen verantwortlich.
Seitliche MuskelgruppeDie seitliche Muskelgruppe besteht aus der langen Zehe, der kurzen Zehe und dem dritten Wadenbein und sorgt für die Pronation des Fußes.
Tiefe hintere Tibialis-MuskelgruppeDie Muskelgruppe des hinteren Schienbeins, der lange Zehenbeuger und der lange Zehenbeuger sind insbesondere für die Supination des Fußes und die Zehenbeugung verantwortlich.
Die Soleus-Flexion des Fußes wird von den oberflächlichen Muskeln der hinteren Gruppe – dem Wadenmuskel, dem M. cambioideus und dem M. placialis – gewährleistet. Die Waden- und Placialis-Muskeln sind über die Achillessehne mit dem Fersenbein verbunden. Der Wadenmuskel und der Musculus soleus beginnen oberhalb des Kniegelenks, auf Hüfthöhe, während der Musculus cambioideus auf Schienbeinhöhe beginnt. Diese Unterscheidung ist wichtig für das Verständnis des Zusammenspiels von Knie- und Sprunggelenk.
Welche Bewegungen werden am Fußgelenk ausgeführt?
Die Bewegungen des Fußes betreffen den ganzen Fuß oder bestimmte Teile des Fußes. Die Dorsalflexion oder Plantarflexion des Fußes ist in der Sagittalebene möglich.
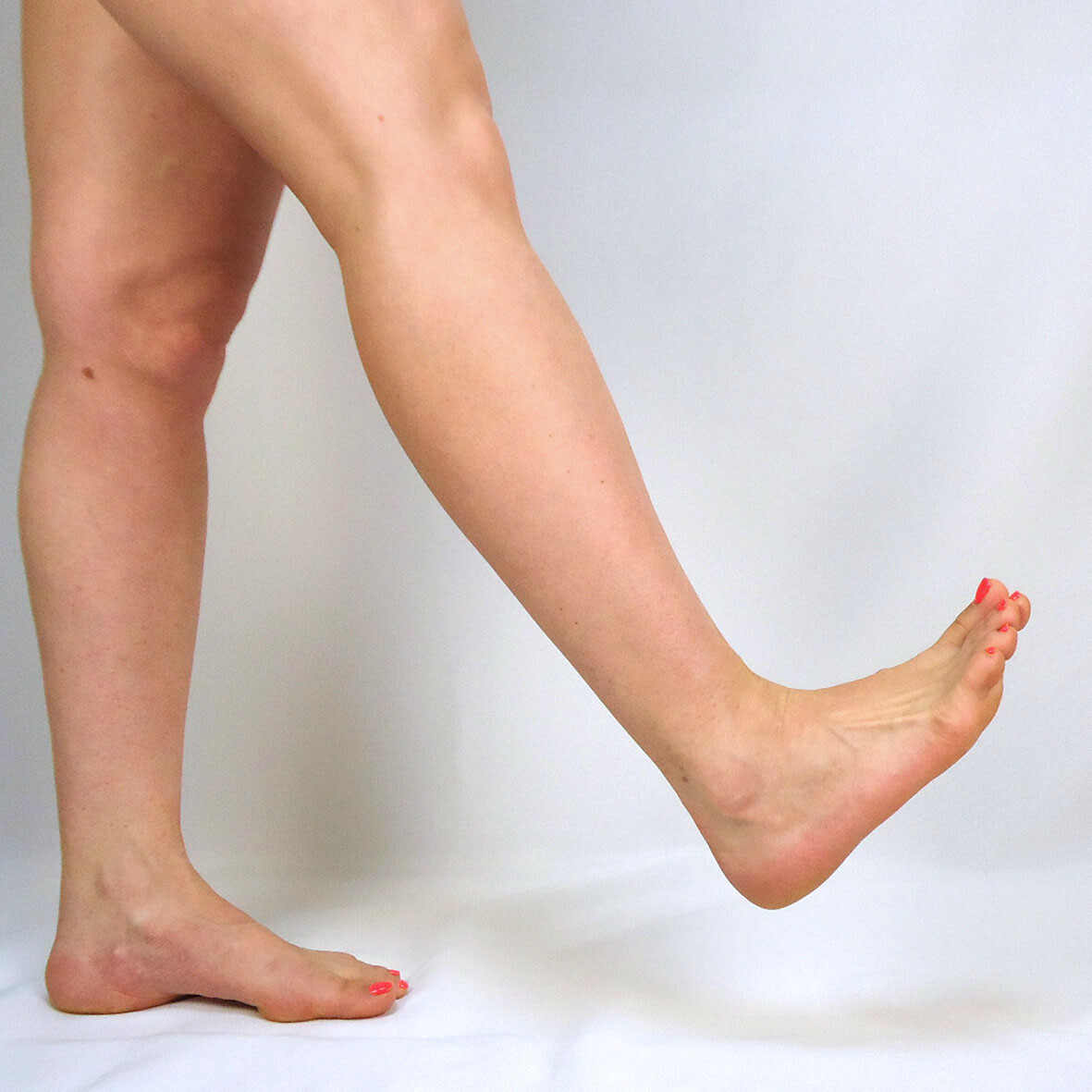
Pronation
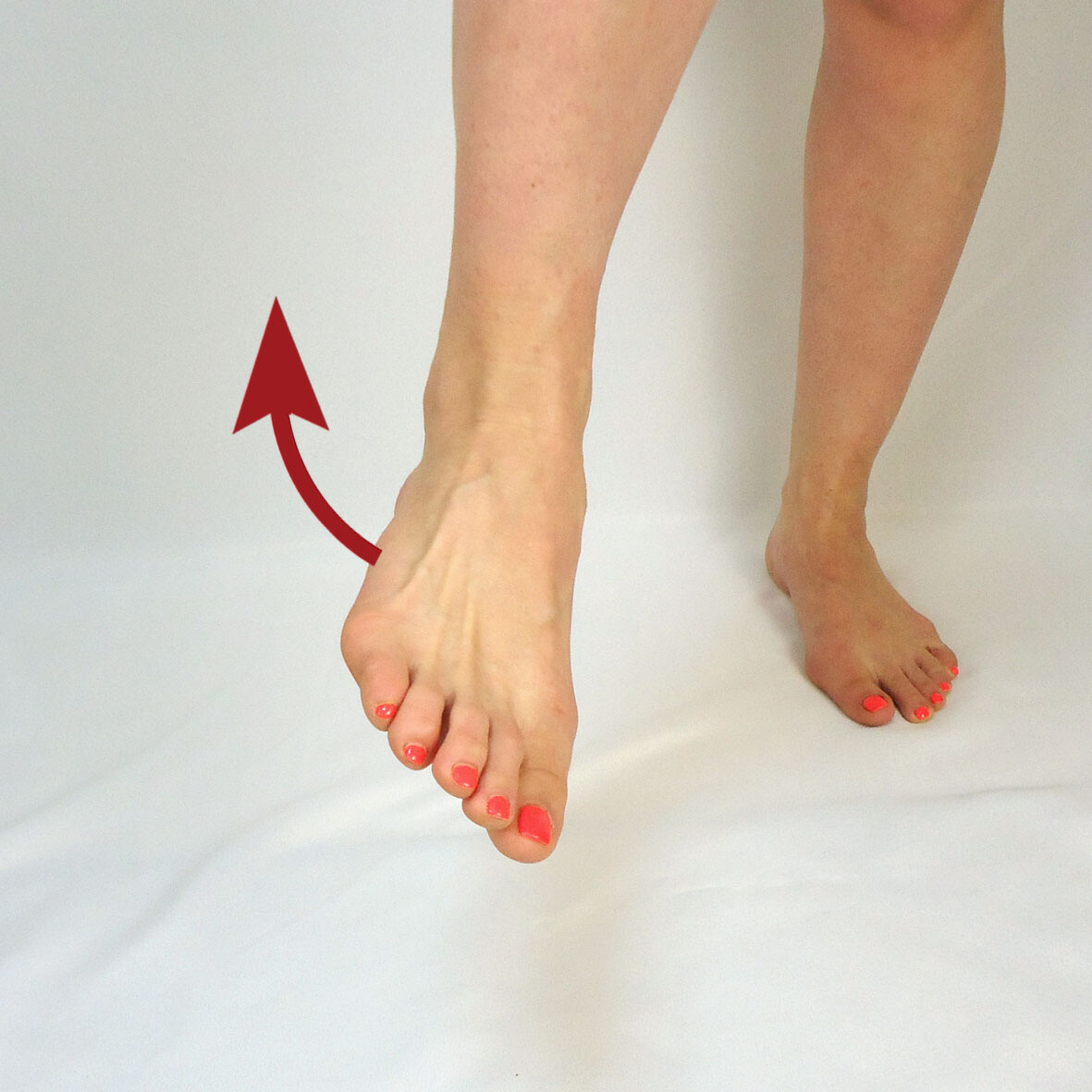
- M. peroneus longus
- Kurzes Wadenbein – M. peroneus brevis
- Drittes Wadenbein – M. peroneus tertius
In der Horizontalebene sind Abduktion und Adduktion möglich (nicht zu verwechseln mit der Auswärts- oder Einwärtsdrehung des Knie- und/oder Hüftgelenks, obwohl diese Bewegungen in der Praxis oft kombiniert werden).
Abduktion – der Vorderfuß ist nach außen gekippt.
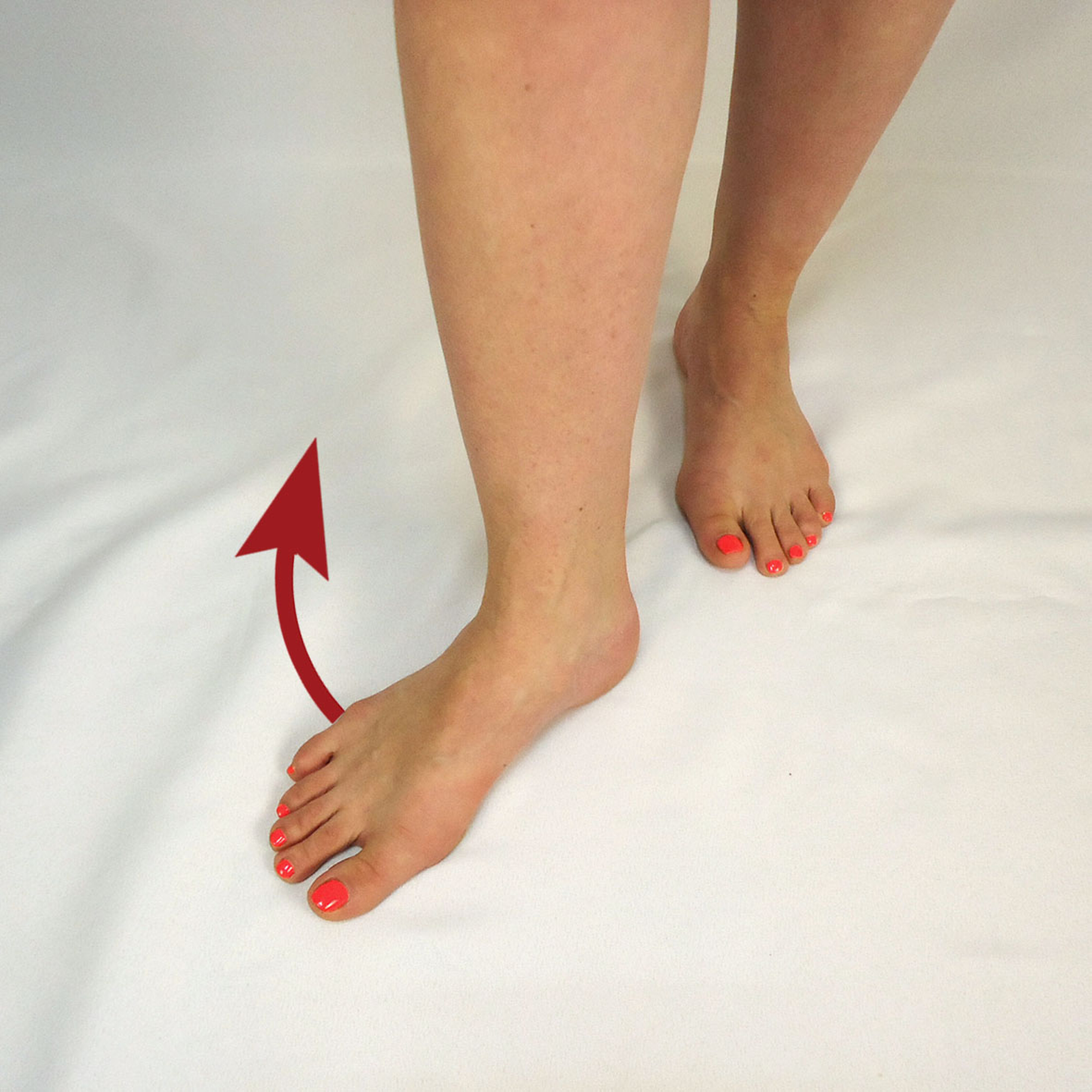
Abduktion (Adduktion) – der Vorfuß weicht nach innen ab.
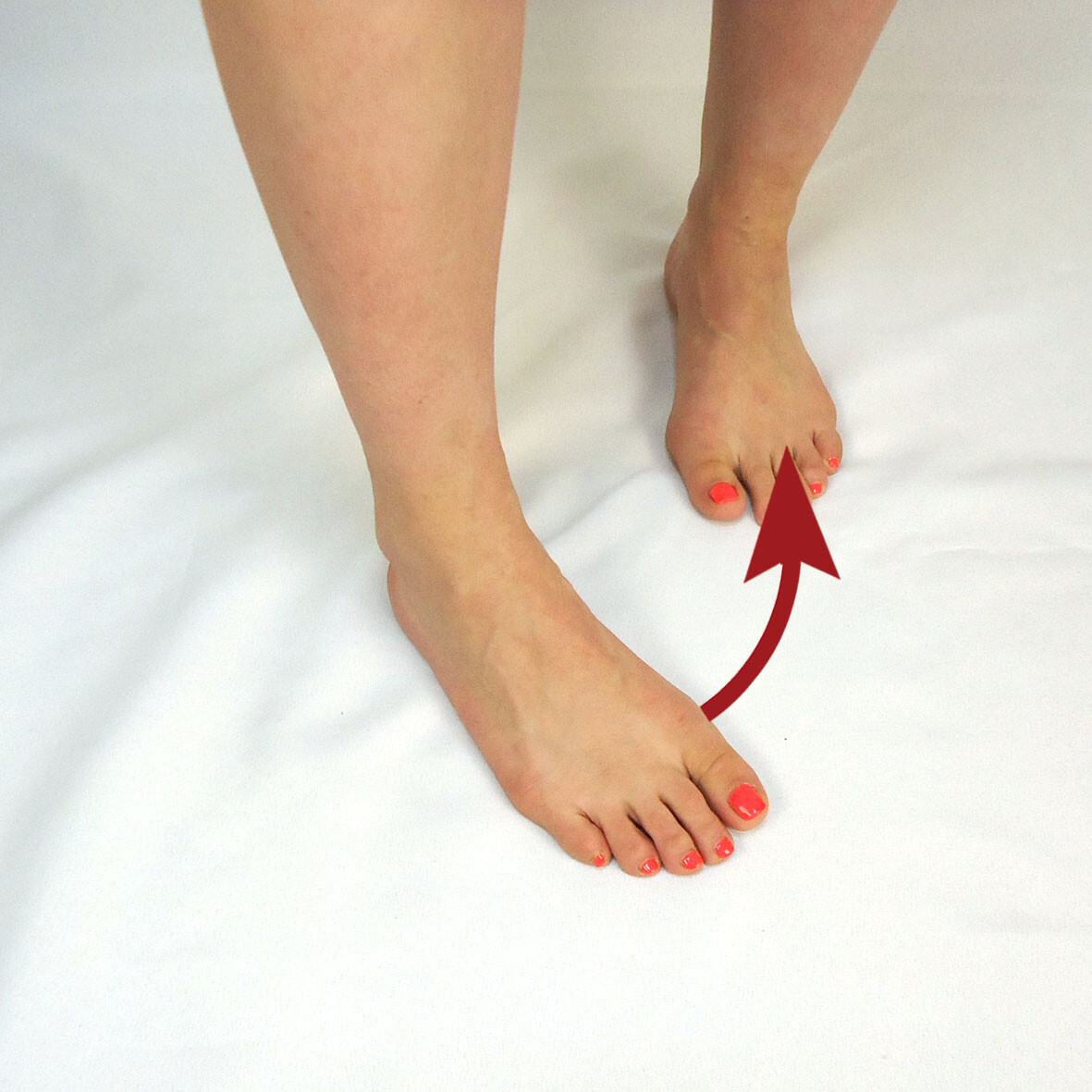
In der Praxis kommt es zu einer automatischen Kombination von drei Bewegungsarten:
Abduktion, Pronation und Extension bilden zusammen die Eversion des Fußes. Links abgebildet.
- Sehne der langen Zehe – M. extensor digitorum longus
- Fibula longus – M. Peroneus longus
- Kurzes Wadenbein – M. peroneus brevis
- Peroneus tertius: drittes Wadenbein
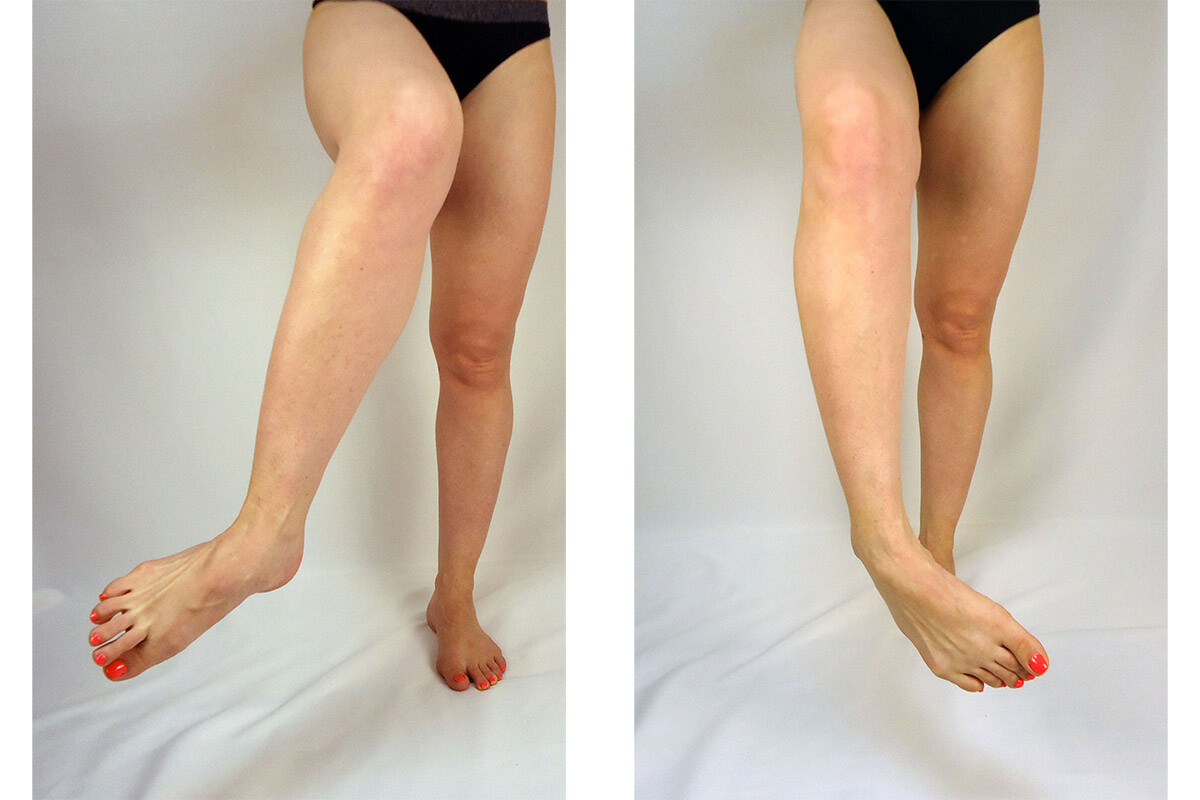
Adduktion, Supination und Flexion bilden in Kombination die Umkehrung des Fußes.
- Musculus tibialis anterior – M. tibialis anterior
- Beuger der langen Zehe – M. flexor digitorum longus
- Beuger der langen Zehe – M. flexor hallucis longus
- Musculus tibialis posterior – M. tibialis posterior
Ursachen und Symptome
Die Lähmung des Fußes wird als Klumpfuß‘, Klumpfuß‘ oder Klumpfuß‘ bezeichnet. Der Zustand wird durch eine Schädigung der Wurzel des 5. Lendenwirbelnervs verursacht, der die Streckmuskeln des Fußes innerviert. Patienten mit einer Fußlähmung fühlen sich in Stiefeln oder steifen, hohen Stiefeln wohler, da diese verhindern, dass der Fuß durchhängt. Das Gehen in hochhackigen Schuhen ist problematisch. Die Patienten müssen oft einen Gehstock benutzen. Das Einsteigen in ein Auto oder das Hinauf- und Hinuntergehen von Treppen ist unangenehm.
Andererseits kann sich eine Fußlähmung, die durch eine Schädigung der Wurzel des ersten Spinal-Sakralnervs verursacht wird, auf etwas andere Weise äußern. Die Patienten können nicht auf den Zehen stehen. Sie gehen auf dem schmerzhaften Fuß ruhend und haben Schwierigkeiten, auf Autopedale zu treten.
Die Ursache dieser Beschwerden ist in der Regel ein lumbaler Bandscheibenvorfall, der zu einer Kompression und teilweisen oder sogar vollständigen Verkümmerung der Nervenwurzeln führt. Im Yusupov-Krankenhaus wird die Ursache der Fußparese mit Hilfe einer MRT-Untersuchung geklärt. Die Untersuchung wird mit modernsten CT-Scannern der weltweit führenden Hersteller durchgeführt.
Eine leichte Lagegastroparese entwickelt sich beim Sitzen mit dem Fuß auf dem Oberschenkel. Sie verschwindet sofort nach einer Änderung der Körperhaltung oder beim Gehen. Diabetes, eine Ursache der diabetischen Polyneuropathie, kann zu einer Fußparese führen, ohne dass ein vorheriges Schmerzsyndrom vorliegt. Eine Fußparese entwickelt sich bei einer alkoholischen Neuropathie oder einem Trauma der unteren Gliedmaßen. Die Ärzte des Yusupov-Krankenhauses können die oben genannten Ursachen für eine Fußparese mit Hilfe einer MRT-Untersuchung, die keinen Bandscheibenvorfall oder eine Kompression der Rückenmarkswurzel erkennen lässt, leicht feststellen.
Behandlung
Die Patienten fragen oft: ‚Was soll ich tun, wenn eine Fußlähmung festgestellt wird?‘. Eine Fußlähmung mit Bandscheibenvorfall kann nicht mit konservativen Methoden behandelt werden. Nur ein neurochirurgischer Eingriff, bei dem die Hernie entfernt und die betroffene Wurzel von der Kompression befreit wird, kann den geschädigten Nerv retten oder die bestmöglichen Voraussetzungen für die Wiederherstellung seiner Funktion schaffen. Dieser Eingriff wird unter dem Operationsmikroskop (Mikrodiskektomie) von führenden Neurochirurgen in Partnerkliniken durchgeführt.
Die angemessene Zeit für die Durchführung des Eingriffs ist begrenzt. Die maximale Dauer beträgt 7-10 Tage. Operationen, die nach einem Monat oder länger durchgeführt werden, zeigen keine deutliche klinische Verbesserung. Kann eine Fußlähmung geheilt werden? Es ist ein absoluter Fehler, den Patienten eine langfristige konservative Behandlung zu empfehlen. Diese Kategorie von Patienten sollte von Spezialisten der Neurochirurgie behandelt werden. Die Neurologen, Nervenärzte, Wirbelsäulenchirurgen und Spezialisten für unkonventionelle Therapien im Jusupow-Krankenhaus werden sofort zu Konsultationen mit Neurochirurgen hinzugezogen. Es dauert 6 bis 12 Monate, bis die Fußfunktion nach einer Operation wiederhergestellt ist.
Hat jemand eine Fußlähmung ohne Operation geheilt? Eine Fußlähmung, die nicht durch eine Kompression der Spinalnervenwurzeln verursacht wird, kann konservativ behandelt werden. Die Neurologen des Yusupov-Krankenhauses verschreiben eine individuelle Therapie, die die Ursache der Erkrankung, das Alter, das Geschlecht und die körperlichen Merkmale berücksichtigt. Die Therapie besteht aus mindestens fünf Behandlungen.
Wie lange dauert es, eine Fußlähmung zu behandeln? Die Erholung des Fußes erfolgt innerhalb von 4-6 Wochen. Der Patient unterzieht sich 2-3 Mal pro Woche einer Behandlung. Der Behandlungsverlauf besteht aus folgenden Behandlungen:
- dezimetrische Resonanzwellentherapie;
- Akupunktur;
- intraartikuläre Injektionen des knorpelschützenden Präparats Fermatron;
- Übungen an Simulatoren;
- Gelenk- und Wirbelsäulenblockaden mit Lokalanästhesie.
Die Physiotherapie bei Fußparese umfasst die elektrische Stimulation der betroffenen Muskeln und Nerven. Die Behandlung von Fußlähmungen im Yusupov-Krankenhaus stellt die richtige Stellung und Beweglichkeit des Fußes wieder her, normalisiert den Stoffwechsel und die Blutzirkulation und stärkt die Muskeln und Bänder der Beine. Am Ende des Kurses gibt der Rehabilitationsarzt dem Patienten ein Handbuch mit Übungen mit, die er zu Hause selbständig durchführen kann.
Folgen von Schwäche und Überlastung
Folgen einer Schwäche des langen M. extensor digitorum
Als Hauptstreckmuskel der Zehengrundgelenke der seitlichen Zehenphalangen reduziert eine Schwäche des langen Digitorus extensor die Fähigkeit des Betroffenen, die Zehen während der Transferphase des Gangs vom Boden abzuheben, und steuert wie der lange Digitorus extensor das Absenken der Zehen auf den Boden, wenn die Ferse den Boden berührt.
Folgen einer Verspannung des langen Zehenstreckers
Die Spannung der langen Zehenbeuger hat ähnliche Auswirkungen auf die seitlichen Phalangen wie die Spannung der langen Zehenbeuger an der Großzehe. Die Großzehengrundgelenke werden überstreckt, und in der Regel werden die proximalen und distalen Interphalangealgelenke infolge einer Überlastung der langen Fingerbeuger gebeugt. Ähnlich wie bei der Verspannung des langen Beugers der Großzehe ist die daraus resultierende krallenartige Deformität schmerzhaft und funktionell einschränkend.
Die Bedeutung der Körperhaltung
Die Körperhaltung ist die relative Position von Kopf, Schultergürtel, Wirbelsäule, Becken, Hüften, Knien und Knöcheln zueinander.
Damit ein Mensch eine aufrechte Haltung einnehmen kann, muss jeder Teil seines Bewegungsapparats perfekt ausbalanciert sein, so dass die Muskeln so wenig wie möglich beansprucht werden müssen. Dank der Lenden- und Halslordose, der Brustkyphose und der korrekten Ausrichtung des Schulter- und Beckengürtels sowie der unteren Gliedmaßen ist der Mensch in der Lage, stillzustehen und zu gehen.
Wenn dies nicht der Fall ist, kann eine abnorme Haltung der Körperteile zu ausgeprägten Gleichgewichts- und Gangstörungen führen (Hasegawa, 2017). Veränderungen in der Körperhaltung können durch Muskelspannung oder Muskelschwäche verursacht werden, z. B. wirken sich Veränderungen in der Längenspannung der Hüftbeuger und Kniesehnen auf die Beckenposition aus. Nach Janda ist ein ‚muskuläres Ungleichgewicht ein Ungleichgewicht im Verhältnis zwischen Muskeln, die zur Anspannung oder Verkürzung neigen, und Muskeln, die zur Hemmung neigen‘ (Page, 2010).
Bewegungsebenen
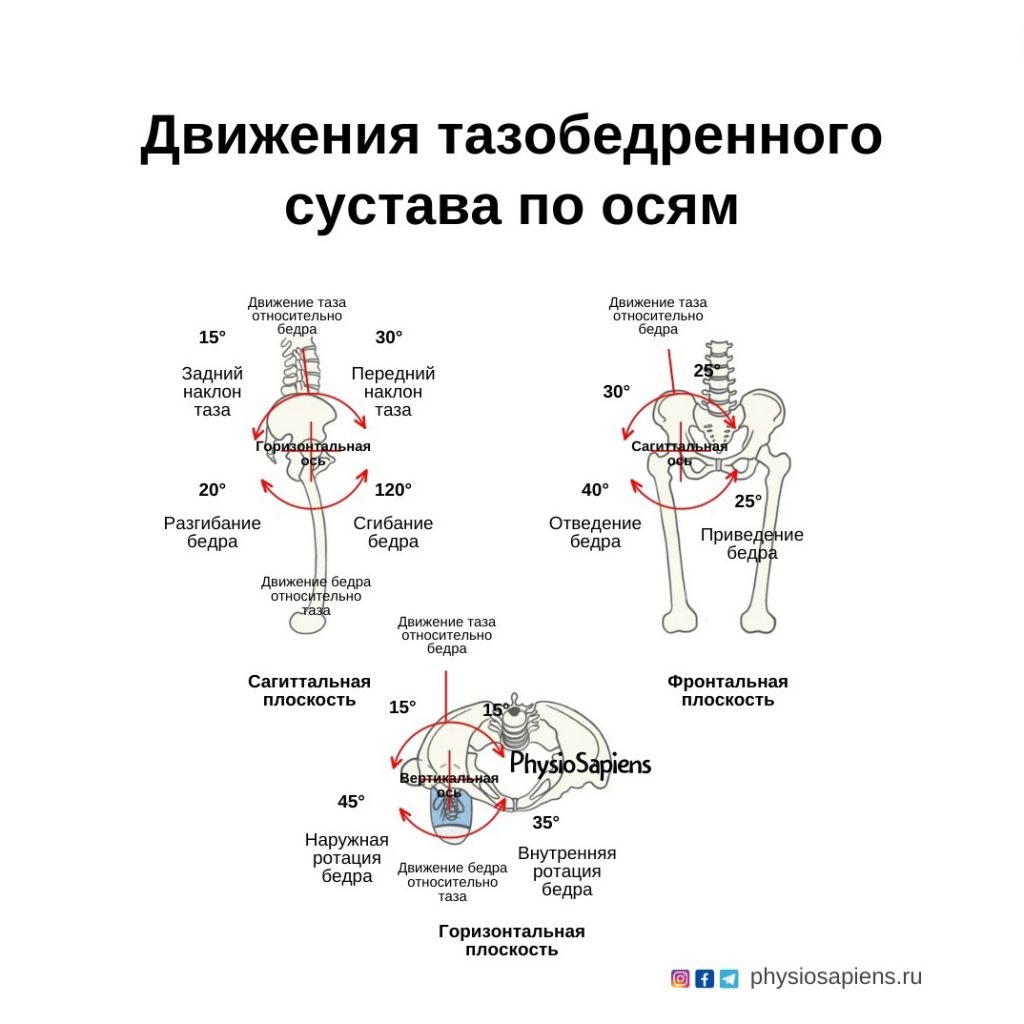
Die Bewegung im Hüftgelenk erfolgt in drei Ebenen:
- Flexion/Extension in der Sagittalebene;
- Adduktion/Streckung in der Frontalebene;
- Außen-/Innenrotation in der transversalen (horizontalen) Ebene.
Sagittalebene
- Die Extensions- und Flexionsbewegungen der Hüfte können mit dem modifizierten Thomas-Test und dem Test zum Anheben des geraden Beins beurteilt werden (Rose-Dulcina, 2022).
- Der Test zum Anheben des geraden Beins ermöglicht es dem Arzt, die Flexibilität und Elastizität der Kniesehnen zu beurteilen.
- Der modifizierte Thomas-Test ist ein zuverlässiger Indikator für eine Hüftbeugekontraktur, allerdings nur, wenn die Bewegung des Lendenwirbels während des Tests kontrolliert wird (Vigotsky, 2016).
Frontale Ebene.
- Die funktionelle Rolle der Hüftadduktoren besteht darin, die Hüfte in der Frontalebene während der einbeinigen Stützphase des Gangzyklus zu stabilisieren.
- Der hintere Kopf des großen Adduktorenmuskels unterstützt die Hamstrings bei der Hüftstreckung, während die anderen Adduktorenmuskeln die Hüftbeugung unterstützen (Neumann, 2010).
Transversale (horizontale) Ebene
- Wenn sich das Hüftgelenk in Beugung befindet, werden die folgenden Außenrotatoren zu Innenrotatoren der Hüfte: M. gluteus medius, hintere Fasern des M. gluteus medius, vordere Fasern des M. gluteus medius.
- Der Bereich der Hüftrotation während des Gangs variiert zwischen 2,8 und 11,8 Grad und ist tendenziell während der Stützphase des Beins (mittlere Standphase) am größten. Der kleinste Bereich der Hüftrotation wird am Ende der Stützphase beobachtet (Uemura, 2018).
- Die Hüftinnenrotation ist für die Hüftstreckung am Ende des Gangzyklus notwendig (Dawson, 2022).
ICD-10
Eine Tendinitis des Fußes ist eine Entzündung der Synovialmembran von Sehnen, die sich auf der dorsalen oder plantaren Oberfläche des Fußes befinden. Die primäre Tendinitis entwickelt sich infolge einer sportlichen oder beruflichen Überlastung einer bestimmten Muskelgruppe, die sekundäre infolge einer sich ausbreitenden Infektion (bei eitrigen Prozessen und Infektionskrankheiten) oder einer reaktiven toxischen Entzündung (bei rheumatischen Erkrankungen).

Ursachen
Die primäre Tendinitis des Fußes wird meist durch ein Mikrotrauma der Sehnenscheiden infolge einer erhöhten Belastung oder durch eine Verletzung der anatomischen Verhältnisse der einzelnen Strukturen des Fußes verursacht. Eine primäre Tendinitis des Fußes wird häufig bei Skifahrern, Eiskunstläufern und Ballerinas sowie bei Menschen mit Plattfüßen und anderen angeborenen oder erworbenen Fußdeformitäten diagnostiziert.
Die akute eitrige Tendinitis des Fußes wird durch Kontakt oder hämatogene Ausbreitung der Infektion von einem eitrigen Herd (infizierte Fußwunde, Panaritis, eitrige Arthritis, Arthrose, Abszess, Phlegmone usw.) verursacht. Eine chronische Tendinitis kann sich bei einer Vielzahl spezifischer und unspezifischer Infektionskrankheiten entwickeln: Tuberkulose, Gonorrhoe, Brucellose oder Influenza. Bei rheumatischen Erkrankungen (Reiter-Syndrom, Morbus Bechterew, systemische Sklerodermie, Rheuma und rheumatoide Arthritis) entsteht die chronische Sehnenentzündung des Fußes durch eine reaktive Entzündung toxischer Natur.
Symptome einer Fußparese
Bei diesem Defekt kann der Fuß des Patienten nicht zusammenwachsen und erschlafft beim Gehen.
Charakteristisch für die Fußparese ist ein periartikulärer ‚knurrender‘ Gang. Der Patient kann mit den Zehen auf dem Boden schleifen oder versuchen, den Fuß bei jedem Schritt höher als normal anzuheben, um Schäden am Fuß zu vermeiden.
Dieser Zustand wird auch als ‚Hecheln‘, ‚Pferdefuß‘ oder ‚Fußlähmung‘ bezeichnet.
Bei einer Fußparese ist es auch charakteristisch, wenn der Patient den Fuß auf die Zehen stellt und den Oberschenkel stark anhebt, um einen scharfen Kontakt zwischen dem geschädigten Fuß und dem Boden zu vermeiden.
Die Parese kann auch durch einen Gang mit übermäßiger Beinabspreizung angezeigt werden, um ein starkes Anheben des Oberschenkels zu vermeiden.
Patienten mit einer Dysästhesie (dysaesthesiae – dys + griech. aisthesis Gefühl) der Nervenfasern in den Fußsohlen haben einen Gang, der dem von Patienten mit einer Fußparese ähnelt. Diese Bewegungen, die an das Barfußlaufen auf heißem Sand erinnern, verursachen sehr starke Schmerzempfindungen. Eine genaue Diagnose kann nur durch eine Untersuchung des Patienten gestellt werden.
Weitere Symptome sind:
- Kribbeln, Taubheitsgefühl und leichte Schmerzen im Fuß, ein Symptom, das auf ein Problem in der Lendenwirbelsäule mit Schädigung des Ischiasnervs hinweist, wahrscheinlich verursacht durch einen Bandscheibenvorfall in der Lendenwirbelsäule;
- Schwierigkeiten bei allen Aktivitäten, die den Fuß betreffen – Treppensteigen;
- Unfähigkeit, die Zehen hochzuziehen;
- Probleme beim Gehen auf Absätzen;
- Muskelschwund in den Beinen (charakteristisch für einen Bandscheibenvorfall und eine Funktionsstörung der Wirbelsäule).
Komplikationen im Zusammenhang mit einer Fußlähmung
Ohne angemessene Behandlung führt eine Fußparese zu verstärkten Symptomen, die zu Komplikationen führen können:
- Verminderte Muskelkraft in den Beinen;
- Verformung des Fußes. (Zu Beginn der Erkrankung fällt es dem Patienten leicht, den Fuß in die richtige Position zu bringen, aber mit der Zeit wird dies immer schwieriger, was zu einer Verknöcherung des Fußes in einer abnormalen Position führen kann). Um einer Fußdeformität vorzubeugen, muss die Ursache des Defekts diagnostiziert und bestimmt werden: Zwischenwirbelbruch, Muskelspasmus oder eine andere Ursache.
- Eine Lähmung des Fußes tritt auf, wenn die Form schwerwiegend ist. In diesem Fall ist es sehr wichtig, den Fuß in der richtigen Position zu fixieren, wozu orthopädische Schuhe verwendet werden können.
Durch die Inanspruchnahme qualifizierter medizinischer Hilfe bei der Behandlung des Gleichgewichtsfußes wird der Patient wieder in der Lage sein, sich frei zu bewegen.
Klassifizierung und Formen der Pathologie
Die Tenovaginitis wird je nach Ätiologie in die folgenden Arten von Läsionen unterteilt:
- Septische oder infektiöse Erkrankungen, die je nach Erreger in unspezifische und spezifische Erkrankungen unterteilt werden
- Nicht infektiöser, berufsbedingter oder reaktiver Natur
Je nach Schwere und Intensität der Symptome können sie in akut, subakut und chronisch eingeteilt werden.
Je nach Art des Entzündungsprozesses werden sie in seröse, serös-fibrinöse und eitrige Formen unterteilt.
Jede Art von Entzündung hat drei Stadien: die anfangs gutartige, die exsudative seröse und die chronische Form.
Wie wird eine Diagnose gestellt?
Um die richtige Diagnose zu stellen, werden Labor- und Instrumentaluntersuchungen durchgeführt. Zu den Laboruntersuchungen gehören Blutuntersuchungen, ein Eiterabstrich zum Erregernachweis, Antibiotikaempfindlichkeitstests, Gelenkflüssigkeit und eine Biopsieprobe.
Röntgenaufnahmen oder CT-Scans werden eingesetzt, um die Krankheit von Osteoarthritis, Arthritis oder Arthrose abzugrenzen.
Die MRT ist die bevorzugte instrumentelle Methode, da sie am aussagekräftigsten den Ort und die Gewebebedeckung des Entzündungsprozesses, das Vorhandensein degenerativer Veränderungen und den Zustand des Sehnen-Sehnen-Apparats zeigt.
Die Spezialisten der MRT-Klinik diagnostizieren die Tendinitis des Fußes auf der Grundlage der gewonnenen Bilder, was den Prozess der korrekten Diagnosestellung beschleunigt und dazu beiträgt, wirksame Behandlungstaktiken für die Tendinitis der Sehnenscheide, der Bänder und der Sehne am Fuß zu entwickeln
Lesen Sie mehr:- Der lange Abschnitt der Großzehe.
- Rückfuß.
- Unterschenkelmuskeln.
- Pronation und Supination.
- Bänder und Sehnen des Fußes.
- Muskeln und Sehnen des Fußes.
- Sehnen des Sprunggelenks.
- Beugemuskel der Großzehe.
