In der Regel kommt es kurz nach einer solchen Verletzung zu einer deutlichen Schwellung des Fußes. Patienten mit dieser Art von Fußverletzung werden in der Regel sorgfältig untersucht, da Frakturen des Ellbogens häufig mit Brüchen oder Verrenkungen in anderen Teilen des Fußes einhergehen.

- Warum treten Fersenschmerzen auf?
- Wo treten Fersenschmerzen auf?
- Klinisch relevante Anatomie
- Mechanismus der Verletzung
- Konservative Behandlung
- Chirurgische Behandlung
- Diagnose
- Behandlung von Fußzysten
- Ursachen für Schmerzen im Oberfuß
- Schmerzen im Fuß und Schwellungen
- Vorbeugung
- Allgemeine Informationen
- Klassifizierung
- Großzehe: Andere Ursachen
- Prävention: Kann man Ballenzehen vorbeugen?
- Was ist eine Valgusdeformität?
- Seitliche Verdickung des Fußes: Ursachen des Hallux Valgus
- Behandlung eines gebrochenen Fußes
- Rehabilitation nach einer Fußfraktur
Warum treten Fersenschmerzen auf?
Die häufigste Ursache für Beschwerden oder Schmerzen in der Ferse sind
- Trauma des Fußes – Verstauchung oder Riss von Bändern, Beschädigung der Faserkapsel (Gelenkkapsel) und des Knorpels sowie Knochenbruch. Manchmal sind die Schmerzen recht erträglich und der Betroffene kann gehen. Mit der Zeit entwickelt sich jedoch ein entzündlicher Prozess, die Schmerzen nehmen zu, die Belastung der Gliedmaßen wird umverteilt und die Gelenke werden ständig verschoben. Schließlich kommt es zu degenerativen Veränderungen im Gewebe des Fußes.
- Ein entzündlicher Prozess, der sich als Folge einer Infektion oder einer Autoimmunerkrankung des Gelenkgewebes entwickelt. Wenn das Immunsystem geschwächt ist, können Krankheitserreger leicht in den Körper eindringen. Ein ähnliches Problem tritt bei Hautverletzungen auf. Synovitis, septische Arthritis, Osteoarthritis und Bursitis können durch Tuberkulose oder das Eindringen von Eitererregern verursacht werden. Wenn sich im Körper ein bösartiger Tumor entwickelt oder ein Nidus einer chronischen Infektion über einen längeren Zeitraum besteht, versagt das Immunsystem. Die Folge ist eine Autoimmunerkrankung. Grippe, Infektionskrankheiten des Verdauungs-, Harn- oder Genitaltrakts können eine reaktive Arthritis auslösen. Andere Ursachen für eine Entzündung des Fußgewebes sind Fieber, Unterkühlung, Vergiftungen und kathartische Verletzungen der HNO-Organe.
- Auch Stoffwechselprobleme können Fersenschmerzen auslösen. Bei Gicht zum Beispiel steigt der Harnsäurespiegel an und reichert sich in den Gelenken an. Dieser Prozess führt schließlich zu Arthritis. Diabetes betrifft vor allem die Nerven und Arteriolen – die kleinen Blutgefäße. Infolge der gestörten Durchblutung verlieren die Füße an Sensibilität, und das Verletzungsrisiko steigt.
Wo treten Fersenschmerzen auf?
Schmerzen in der Ferse können auftreten, wenn eine der folgenden Pathologien vorliegt:

- Bruch des Fersenbeins (alt oder frisch), unentdeckter Bruch, Arthrose, Osteochondropathie (aseptische Nekrose der Knochenzellulose), Tuberkulose, bösartiger Tumor. Wenn die an die Ferse angrenzenden Knochen beschädigt sind, können die Schmerzen in die Ferse ausstrahlen.
- Schäden an den Gelenken (Arthrose, Arthritis), Folgen des Tragens unbequemer Schuhe, übermäßige Belastung der Füße. Bei Gichtpatienten sind die Gelenke im Inneren des Fußes (neben Talus, Kahnbein und Fersenbein) oder an der Außenseite des Fußes (zwischen Elle und Fersenknochen) betroffen.
- Verletzungen des Bandapparats – Sehnenentzündung (Dystrophie oder Tendinitis), Verstauchungen, Zerrungen. Sporne, Epiphysen, Spikes – all dies kann Druck auf die Weichteile ausüben. Verletzungen können die Bänder des Sprunggelenks betreffen. Wenn die Achillessehne verletzt ist, können sich die Schmerzen auf den hinteren und oberen Teil der Ferse ausbreiten. Wenn sich der Synovialsack um die Sehne entzündet, entsteht eine Synovitis.
- Diabetes, der die Blutgefäße und Nerven angreift. Die Wände von Blutgefäßen (Angioödem) oder Nerven (Neuritis) können sich nach einer Verletzung entzünden. Gefäßveränderungen können auch bei Immunkrankheiten, Tuberkulose und Knochenentzündungen auftreten.
- Auch Wunden, rissige Fersen, Verbrennungen und Pilzinfektionen können Schmerzen verursachen. Wenn ein Mensch viel Gewicht verliert, schmilzt das Unterhautfett und die Knochen drücken auf die Haut, was Schmerzen verursacht.
Klinisch relevante Anatomie
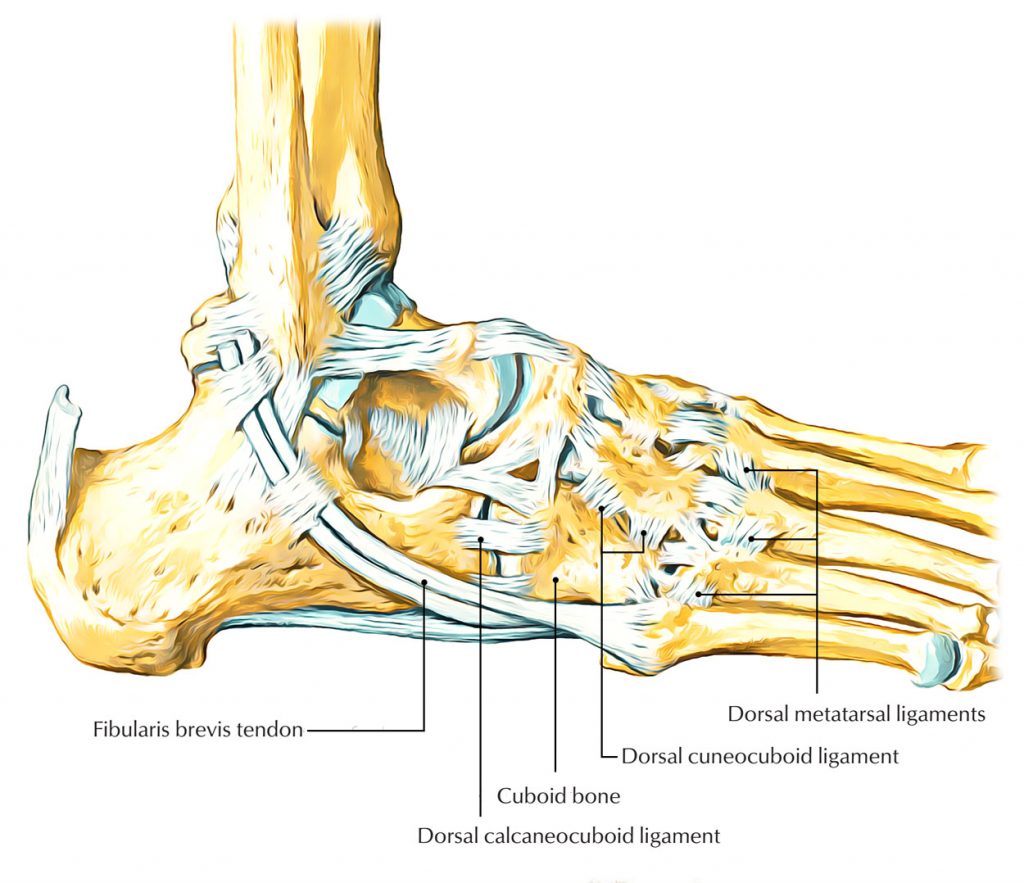
Das Ellbogenbein ist ein pyramidenförmiger, kurzer Knochen in der lateralen Seite des Fußes mit sechs Seiten. Es trifft anterior mit dem 4. und 5. Mittelfußknochen, medial mit dem lateralen Talus und dem Calcaneus und posterior mit dem Fersenbein zusammen. Die Funktion des Fesselgelenks hängt von der Mechanik des Tarsalquergelenks ab, da sich das Fersenbein und das Ellbogenbein beim Gehen gemeinsam bewegen. Die Mechanik des Fußgelenks ist sehr vielfältig. Die Hauptbewegung im Sprung-/Fußgelenk ist die medial-laterale Drehung um die anteroposteriore Achse, wobei der Tuber des Fersenbeins als Drehpunkt dient. Bei der Inversion/Reversion dreht sich das Ellbogenbein um 25° um eine Achse, die von der posterioren zur antero-posterioren Seite des Fußwurzelknochens verläuft, mit einer Bewegung von etwa 52° (43° bis 72°) relativ zur Basis. Neben der Inversion/Inversion ist dies ein Beweis dafür, dass das Fersenbein-Oberschenkel-Gelenk beim Gehen auch nach hinten-vorne gestreckt ist.
Das Knöchel-Fuß-Gelenk ist im Wesentlichen unveränderlich, wenn seine Gelenkflächen und Sehnenansätze aufeinander ausgerichtet sind. Im Stehen ist das Sprunggelenk radiologisch weitestgehend kongruent. Die hinteren und medialen Bänder des Sprung- und Fußgelenks sowie die keilförmigen Faserknorpel-Sehnenscheiden innerhalb des Sprung- und Fußgelenks tragen zur Stabilität bei und halten das Gleichgewicht. Die lange Faserknorpelsehne, die das Ellbogenbein medial und lateral bis zur Verbindung mit dem ersten Mittelfußknochen und dem medialen Epicondylus umschlingt, trägt ebenfalls zur Stabilisierung des Sprunggelenks bei. Das Ellbogenbein ist die Umlenkrolle für die Sehne des langen Wadenbeinmuskels; die Kontraktion dieses Muskels während des metatarsalen Gangzyklus bewirkt eine Aufrichtung des Ellbogenbeins. Die Eversion des Ellbogens durch die lange Fibulasehne kann die Lastübertragung auf den gesamten Vorfuß während eines Positionswechsels erleichtern.
Mechanismus der Verletzung
Es wurden zwei Verletzungsmechanismen vorgeschlagen:
- Verletzungen im Zusammenhang mit der Beugung und Umkehrung des Fußes: Bei einer schnellen Beugung und Umkehrung des Fußes (ein Mechanismus der Verrenkung des Querbands des Sprunggelenks) kommt es zu einer starken reflexartigen Kontraktion des langen Wadenmuskels. Der Knöchel fungiert als Drehpunkt, und die Sehne überträgt die Belastung auf den Knöchel, was zu einer Verschiebung nach unten-medial führt, d. h. zu einer Subluxation des Knöchels.
- Überlastungssyndrom: Dieser Mechanismus ist nur unzureichend beschrieben und wird selten beobachtet, aber es gibt Hinweise darauf, dass eine Subluxation des Sprunggelenks als Folge eines wiederholten Mikrotraumas (bei der Rückkehr zu intensiver Aktivität) auftritt.
- Instabilität des Gelenks der Fußwurzelknochen zueinander;
- übermäßige Gewichtsbelastung;
- unzureichende oder schlecht konzipierte Orthesen oder Schuhe;
- Bewegung (Intensität, Dauer, Häufigkeit);
- Bewegung auf unebenem Untergrund;
- Verstauchungen des Fußes oder des Sprunggelenks;
- Das Knöchelsyndrom kann bei Patienten mit Pronationsfuß aufgrund der erhöhten Kraft des langen Fibulaarms vorherrschen.
Konservative Behandlung
Patienten mit isolierten Frakturen des Ellbogens ohne oder mit nur geringer Verschiebung sollten mit einem kurzen Gipsverband ruhiggestellt werden, um eine Belastung der Extremität zu ermöglichen.
In diesen Fällen empfehlen wir eine Ruhigstellung für 6-8 Wochen.
Nach Beendigung der Ruhigstellung wird die Gipsschiene gegen einen orthopädischen Schuh ausgetauscht und der Fuß kann wieder etwas belastet werden.
Die Rückkehr zu normalem Schuhwerk richtet sich nach der Schwere der Schmerzen und der verbleibenden Schwellung sowie nach dem Vorhandensein von radiologischen Heilungszeichen.
In den meisten Fällen beginnen die Patienten 8-12 Wochen nach der Verletzung mit dem Tragen von normalem Schuhwerk.
Chirurgische Behandlung
Die Behandlungstaktik bei verschobenen Brüchen des Ellbogens ist nach wie vor umstritten, da es keinen Konsens darüber gibt, wie stark die Verschiebung sein muss, damit der Bruch definitiv operativ behandelt werden muss.
Die meisten Ärzte sind sich einig, dass das Ellbogenbein ein wichtiger Stabilisator der lateralen Säule ist und dass Veränderungen der Länge der lateralen Säule unweigerlich zu Fußdeformitäten, Plattfüßen und Schmerzen führen.
Die häufigste Deformität, die durch eine Kompressionsfraktur des Ellbogens verursacht wird, ist eine Verkürzung der lateralen Säule, so dass jeder chirurgische Eingriff darauf abzielen sollte, diese laterale Säulenlänge wiederherzustellen.
Es stehen verschiedene Operationstechniken zur Verfügung. In unserer Praxis stellen wir die Länge der lateralen Säule durch interne Fixierung der Fraktur mit Platten und Schrauben und, falls erforderlich, durch Knochentransplantation mit Stützautographen aus dem Beckenkamm wieder her.
Die Ergebnisse waren bei allen Patienten gut, so dass wir diese Behandlungsmethode bei allen Frakturen des Kahnbeins, die mit einer Verformung der Gelenkfläche einhergehen, anwenden.
Bei Frakturen mit mehreren Brüchen kann die überbrückende Osteosynthese mit einer Platte die einzige Möglichkeit sein, die Länge der seitlichen Fußsäule wiederherzustellen. Wenn die Fraktur mit einer schweren Weichteilschädigung einhergeht, kann eine externe Fixierung die einzige Behandlungsoption sein. Unabhängig von der verwendeten Immobilisierungstechnik muss das Hauptaugenmerk auf der Erhaltung der Länge der lateralen Fußsäule liegen, ohne die eine normale Form und Funktion des Fußes nicht wiederhergestellt werden kann.
Knochenmangelbrüche oder Belastungsfrakturen des Ellbogens sind in der Regel durch die fortschreitende Entwicklung von Schmerzen am äußeren Rand des Fußes gekennzeichnet, die sich bei körperlicher Aktivität verschlimmern.
Diagnose
Röntgenaufnahmen sind die wichtigste Methode zur Diagnose von Knochenzysten. Die Fotos werden in 2 Projektionen aufgenommen, und die entdeckten Läsionen entsprechen gutartigen tumorartigen Massen. Die Zysten sind als runde, weniger als 5-6 cm große Tumore zu erkennen, die vom gesunden Gewebe getrennt sind. Die Kortikalis ist abgetragen, und es liegt keine Periostreaktion vor. Arteriovenöse Zysten haben in der Regel ein ‚Seifenblasen‘-Aussehen, während solitäre Zysten immer unilokulär sind.
Es ist wichtig, Zysten von anderen Tumoren und Fußknochenerkrankungen abzugrenzen, da die Wirksamkeit der Behandlung davon abhängt. Daher können zusätzlich Ultraschall-, CT- und MRT-Untersuchungen empfohlen werden.
Behandlung von Fußzysten
Knochenzysten können konservativ oder chirurgisch behandelt werden. Bei der konservativen Behandlung steht die Punktion im Vordergrund, d. h. die Punktion des Hohlraums mit Aspiration des Inhalts und anschließender medikamentöser Spülung. Diese werden bei kleinen Tumoren eingesetzt und unter örtlicher Betäubung durchgeführt. Große Zysten am Fuß sprechen jedoch nicht gut auf solche Verfahren an und müssen oft operativ entfernt werden.
Bei Kindern wird versucht, die Operation von Wadenzysten und Taluszysten zu verschieben, bis sich die Wachstumszonen geschlossen haben. Bei großer Ausbildung, eindeutigem Risiko eines pathologischen Bruchs, anhaltenden Schmerzen und anderen Beschwerden kann sie jedoch für Jugendliche empfohlen werden. Bei Erwachsenen wird die Operation, wenn keine Komplikationen auftreten, wie geplant durchgeführt. Eine Notoperation kann nur bei amputierten und offenen Brüchen sowie bei Schädigungen von Nervenenden und Blutgefäßen, die mit der Entwicklung eines Kompartmentsyndroms einhergehen, erforderlich sein.
Bei unkomplizierten Frakturen des Fersenbeins, insbesondere bei Kindern, kann eine konservative Behandlung durchgeführt werden. Diese besteht in der Ruhigstellung der Gliedmaße mit einem Gipsverband, wobei das Bein vom Knie bis zu den Fingerspitzen ruhiggestellt wird. Es ist auch ratsam, die körperliche Aktivität für einen Monat einzuschränken. Beim Gehen müssen die Patienten immer Gehhilfen (Krücken, Stöcke) benutzen, um den axialen Druck auf die Ferse zu verringern. Nach einem Monat wird immer ein Kontrollröntgenbild angefertigt, um die Veränderungen in der Zystenhöhle zu beurteilen. Gibt es Anzeichen für eine positive Entwicklung, werden in regelmäßigen Abständen weitere Röntgenaufnahmen angefertigt. Wenn sich der Hohlraum allmählich schließt, ist eine Operation nicht erforderlich.
Wird eine Mittelfußknochenzyste diagnostiziert, ist in der Regel eine sofortige Operation angezeigt, da eine konservative Behandlung unwirksam ist.
Eine Fersenknochenzyste wird, wie die meisten ähnlichen Geschwülste, durch eine Randresektion entfernt. Der entstandene Defekt wird dann mit einem Knochentransplantat aufgefüllt. Die Exzision kann auch durch Ausschabung des Defekts mit einem stumpfen Löffel und anschließende Knochentransplantation erfolgen.
Ursachen für Schmerzen im Oberfuß
Unwohlsein am Ende des Tages ist bei Menschen, die sich viel bewegen, normal. Auch Übergewicht kann ein Risikofaktor sein – das zusätzliche Gewicht belastet die Knochen und Gelenke zusätzlich. Darüber hinaus führt eine schlechte Fitness zu schmerzhaften Schmerzen im Fußrücken, da der Körper einfach nicht an eine erhöhte Aktivität während des Tages gewöhnt ist. Die Ärzte identifizieren auch andere Risikofaktoren:
- Gicht;
- Osteoarthritis;
- Arthritis unterschiedlichen Schweregrades, verursacht durch Infektionen, z. B.
- Plattfüße;
- Fersensporn;
- Knochenbrüche, Verrenkungen, Prellungen;
- das Tragen von engen Schuhen, auch solchen mit engen Zehen und hohen Absätzen.
Außerdem treten Schmerzen im oberen Teil des Fußes häufig bei Frauen auf, da der Kalziumgehalt im Körper in den Wechseljahren abnimmt.
Schmerzen im Fuß und Schwellungen
Die Selbstdiagnose der Ursache von Beschwerden in den unteren Gliedmaßen kann jetzt mithilfe der Online-Selbstdiagnose durchgeführt werden. Allerdings wird nur die vermutete Ursache der Beschwerden angegeben; die endgültige Diagnose sollte nur der Arzt stellen. Wenn Sie beispielsweise unter Schmerzen und Schwellungen im oberen Teil Ihres Fußes leiden, kann Ihnen Ihr Arzt bei der ersten Untersuchung sagen, dass die Beschwerden durch Medikamente verursacht werden, wie z. B.
- hormonelle orale Verhütungsmittel;
- Medikamente, die den Blutdruck senken;
- Nebennierenmedikamente;
- Antidepressiva.
Schmerzen im oberen Fuß mit Schwellungen um die Gelenke können auch verursacht werden durch:
- infektiöse Prozesse in den unteren Gliedmaßen;
- gestörter Abfluss der Lymphflüssigkeit;
- Müdigkeit und Schlaflosigkeit;
- Nierenerkrankung;
- Fettleibigkeit;
- Insekten- und Tierbisse;
- allergische Arthritis.
Vorbeugung
Um Fußschmerzen vorzubeugen, empfehlen Ärzte:
- Schwimmen, Joggen, Radfahren, Skifahren, mehr Gehen;
- sich vor dem Training am Fuß aufwärmen;
- Tragen Sie Sportschuhe und wechseln Sie diese alle sechs Monate;
- Ruhen Sie Ihre Füße aus, wenn Sie Schmerzen und Müdigkeit verspüren;
- barfuß auf Gras laufen;
- Kaufen Sie Schuhe am Nachmittag, wenn Ihre Füße leicht geschwollen sind;
- Achten Sie darauf, dass Ihre Schuhe bequem sind und nicht drücken;
- Tragen Sie seltener enge Schuhe oder hochhackige Sandalen.
Die 5 Phasen der Behandlung in der Gesundheitswerkstatt

Ein medizinischer Berater wird Sie über Ihre Symptome befragen, den richtigen Arzt auswählen, Sie über die Kosten der Behandlungen informieren und einen ersten Termin vereinbaren.

Sie benötigen einen Termin bei einem Neurologen, Orthopäden oder Rheumatologen, können aber nicht in die Klinik kommen? Die Ärzte des Gesundheitsstudios sind bereit, eine Online-Konsultation durchzuführen.
Eine umfassende Untersuchung durch einen Neurologen oder Orthopäden, bei der der Arzt eine Anamnese erhebt, Testergebnisse prüft oder eine Diagnose stellt, wird eine erste Diagnose stellen. *Für eine kostenlose Beratung wenden Sie sich bitte an die Berater der Klinik oder rufen Sie unter +7 (812) 421-70-36 an.
Um ein schnelles Ergebnis zu erzielen und eine maximale Patientensicherheit zu gewährleisten, führen wir die Diagnose und die Verschreibung der Behandlungen umfassend durch. Der Patient kann sich mehreren Behandlungen am selben Tag unterziehen.
Allgemeine Informationen
Der Name leitet sich von den lateinischen Entsprechungen ‚osteon‘ und ‚myelos‘ ab, was ‚Knochen‘ bzw. ‚Knochenmark‘ bedeutet. Die Endung ‚it‘ deutet auf eine Entzündung hin.
Statistiken zeigen, dass die Osteitis nach Traumata und Operationen an dritter Stelle der Erkrankungen des Bewegungsapparats steht. Sie tritt bei 6-7 % der Patienten auf.
Die Krankheit betrifft hauptsächlich die Hüfte, die Schulter, die unteren Gliedmaßen, die Wirbelsäule und den Kiefer.
Die Pathologie wird häufiger bei jungen Männern, Kindern und Rentnern diagnostiziert. Frauen sind selten betroffen.

Klassifizierung
Die internationale Gemeinschaft hat die folgenden Klassifizierungen angenommen unspezifische und spezifische Formen.
Die erste wird durch Eiterbakterien (Streptokokken, Escherichia coli), manchmal auch durch Pilze verursacht. Die zweite Form ist charakteristisch für die tertiäre Syphilis, die Tuberkulose.
Die Erreger gelangen auf verschiedenen Wegen in den Knochen – unter anderem körpereigen (blutbildend) und exogene. Über das Blut stammen die Erreger von der Infektionsquelle (Abszess, Phlegmon, Tonsillitis, Zahnkaries). Zu den externen Mechanismen gehören die Einschleppung nach einem Trauma (Schuss, Sturz aus der Höhe), ein chirurgischer Eingriff und die Ausbreitung aus dem umliegenden Gewebe.
Exogene und endogene Osteitis unterscheiden sich in der Anfangsphase symptomatisch. Nach und nach flacht das klinische Bild ab.
Die folgenden Arten von externen Formen werden unterschieden:
- Posttraumatisch (entwickelt sich nach offenen Frakturen);
- Kontakt (die Entzündung greift vom umgebenden Gewebe auf den Knochen über)
- Postoperativ (schlechte Qualität, Nichteinhaltung der aseptischen und antiseptischen Grundsätze, Anbringen von Spikes);
- Schusswunde (nach Schussabgabe).
Der Verlauf der Krankheit ist zunächst akut. In der Regel erholt sich der Patient vollständig, selten wird der Prozess chronisch und der Betroffene wird behindert oder stirbt an einer Sepsis.
Beim atypischen Verlauf gibt es keine offensichtlichen Symptome. Der Prozess wird zunächst chronisch.

Großzehe: Andere Ursachen
Wenn die Großzehe geschwollen ist, kann die Ursache mehr als eine Valgusdeformität sein. Andere Diagnosen sind:
- Gicht. Sie wird durch die Ansammlung von Harnsäuresalzen in den Gelenken verursacht und äußert sich durch starke, plötzlich auftretende Schmerzen. Der Anfall kann bis zu 5 Tage dauern und ist eines der Hauptsymptome, um Gicht von einem Hallux valgus zu unterscheiden.
- Rheumatoide Arthritis. Betrifft alle Gelenke und Teile der Beine. Zu den Symptomen gehören Schwielen an den Fußsohlen, Krallenverformungen an den Zehen. Der für den Hallux valgus typische ‚Ballen‘ ist selten vorhanden.
- Arthrose der Großzehengrundgelenke, Hallux Rigidus. Zu den Symptomen gehören Schmerzen an der Basis der Phalangen, Schwellung der Großzehe, subkutane Vorwölbungen und Tuberositas.
Trotz der Unterschiede ist es für die Patienten schwierig, den Hallux Rigidus von Gicht und Arthrose zu unterscheiden. Ein Beratungsgespräch mit einem erfahrenen Orthopäden kann hilfreich sein. Der Arzt wird das Problem diagnostizieren, Röntgenbilder untersuchen, eine Diagnose stellen und eine Behandlung vorschlagen.
Prävention: Kann man Ballenzehen vorbeugen?
Mit einfachen Vorbeugemaßnahmen lässt sich das Risiko verringern, dass sich Ballenzehen zu verdickten, deformierten Ballen entwickeln. Den Patienten wird Folgendes empfohlen:
- sich gesund zu ernähren – Übergewicht, Vitamin- und Mineralstoffmangel zu vermeiden;
- Tragen Sie bequeme Schuhe und orthopädische Einlagen, damit die Gelenke immer in der richtigen Position sind;
- Bewegung – zur Stärkung der Muskeln und Bänder in den Beinen.
Bei den ersten Anzeichen oder dem Verdacht auf eine Pathologie ist es wichtig, sofort einen Arzt aufzusuchen, sich untersuchen zu lassen und eine Behandlung einzuleiten.
Was ist eine Valgusdeformität?
Eine Valgusdeformität wird von den Patienten als eine Verdickung an der Innenseite des Fußes beschrieben. Medizinisch wird die Pathologie jedoch als fortschreitender, komplexer Zustand definiert, der mit einer Abweichung der ersten Zehe und einem Verlust der Stabilität der knöchernen Strukturen des Vorfußes einhergeht.
- Die abnorme Belastung des Fußes führt zu einer Schwächung des Bewegungsapparats.
- Die Stützpunkte für das Gehen und längeres Stehen sind verändert.
- Die Vorfußknochen fächern sich auf.
- Es entsteht ein Ungleichgewicht in der Kraft der Muskeln, die für die richtige Stellung der Großzehe verantwortlich sind.
- Die erste Zehe weicht nach außen ab und das Zehengrundgelenk verformt sich.
Der Patient beschreibt diese Veränderungen so, als ob ‚ein Klumpen herausgesprungen und am Fuß gewachsen wäre‘. Dies ist in der Tat der Fall. Ohne Behandlung und vorbeugende Maßnahmen vergrößert sich der Großzehenballen, was zu Schmerzen, Unbehagen und weiteren Verkrümmungen der Fußgelenke führt.
Seitliche Verdickung des Fußes: Ursachen des Hallux Valgus

Eine Verdickung an der Seite der Fußinnenseite kann sowohl bei Kindern als auch bei Erwachsenen auftreten. Sie wird jedoch häufiger von Frauen über 30 Jahren festgestellt. Typische Ursachen für die Bildung eines Zehenballen sind:
- Vererbung – genetisch vererbte Schwäche der Bänder und Sehnen.
- Übergewicht – übermäßige Belastung der Füße, die zu einer Verformung des Gelenks und des Bindegewebes führt.
- Hormonelle Störungen – Veränderungen im Körper, die die Festigkeit der Gelenke beeinträchtigen.
- Arthrose – degenerative Gelenkschäden mit Halus valgus als Begleitdiagnose.
- Schlecht sitzendes Schuhwerk – hohe Absätze und schmale Zehen verlagern die Auflagepunkte vom normalen in den pathologischen Bereich, was zu Gelenkverformungen und einer Verkrümmung der Großzehe führt.
- Diabetes mellitus – die Pathologie wird durch eine Störung des Kohlenhydratstoffwechsels und der Blutzufuhr zu den Füßen verursacht.
- Bestimmte Berufe – lange und oft unregelmäßige Belastungen der Füße treten bei Verkäufern, Friseuren, Lehrern, Sportlern und Tänzern auf.
- Mechanische Verletzungen – schwere Traumata führen häufig zu pathologischen Gelenkveränderungen.
Der Hallux Valgus ist immer eine Verletzung der Integrität des Bindegewebes. Aus diesem Grund gehen der Krankheit häufig folgende Erkrankungen voraus:
- Schleimbeutelentzündung des Mittelfußknochenkopfes – Entzündung der Gelenkkapsel des Zehs.
- Rheumatoide Arthritis – Erkrankung des Gelenks der Großzehe.
- Podagra – eine Störung des Harnsäurestoffwechsels führt zu einer Salzansammlung im Gelenk und betrifft die Basis der ersten Zehe.
Wenn ein Knoten am Fuß auftaucht, sollte man nicht zögern, zum Arzt zu gehen. Unter ungünstigen Bedingungen entwickelt sich die Pathologie schnell und erfordert eine chirurgische Behandlung.
Behandlung eines gebrochenen Fußes

Die Behandlung eines Fußbruchs hängt ganz von der Lage, dem Ausmaß und der Art der Verletzung ab:
- Bei einer Verletzung des Fersenbeins ohne Verrenkung wird der Arzt einen Gipsverband anlegen. Dieser beginnt an der Zehe und endet am Knie. Besonderes Augenmerk sollte dabei auf das Längsgewölbe des Fußes gelegt werden. Im Durchschnitt muss ein Gipsverband mehrere Monate lang getragen werden. Liegt eine Verrenkung vor, wird zunächst eine einzeitige Reposition durchgeführt, danach wird ein Gipsverband angelegt. Häufig wird eine Osteosynthese durchgeführt, die 14 Tage nach der Verletzung empfohlen wird. Handelt es sich um einen Fragmentbruch, wird eine Ilizarov-Spange verwendet.
- Bei Verletzungen des Fußwurzelknochens werden sowohl die Repositionierung als auch die Osteosynthese angewandt, eine skelettale Traktion wird jedoch nur selten eingesetzt. Ein Gipsverband wird für durchschnittlich 3 Monate angelegt.
- Wenn die Fraktur die Fingerglieder oder Mittelfußknochen betrifft, ist ein Verband erforderlich. Dieser wird über die Länge des Kniegelenks gestreckt.
- Bei Mehrfachfrakturen ist die Behandlung komplex und langwierig, und manchmal kann eine Operation erforderlich sein.
Rehabilitation nach einer Fußfraktur
Schwellungen und Schmerzen können noch lange nach dem Entfernen des Verbandes vorhanden sein.
Für eine schnelle Genesung braucht der Patient:
- Dehnungsmassage von Fuß und Unterschenkel.
- Verstärkte körperliche Aktivität mit obligatorischer Physiotherapie. Die Übungen sollten täglich durchgeführt werden, ohne den Unterricht ausfallen zu lassen.
- Physikalische Therapie.
- Tragen von Supinatoren. Diese Bedingung ist obligatorisch. Wenn alle oben genannten Maßnahmen nach drei Monaten abgeschlossen sind, muss die Person mindestens 12 Monate lang, manchmal sogar noch länger, Supinatoren tragen.
Eine weitere häufige Empfehlung von Unfallchirurgen ist das Tragen von speziellen orthopädischen Schuhen. Nach der Entfernung des Gipses wird empfohlen, sie sechs Monate lang zu tragen.
Lesen Sie mehr:- Schmerzen im Fersenbein des Fußes.
- Anatomie des Fersenbeins.
- Schmerzen im langen Strecker der Großzehe.
- Schmerzen im Innengewölbe des Fußes.
- Metatarsale Fußwurzelknochen.
- Mittelfußknochen.
- Knochen des Fußes.
- Verrenkung des Fußes.
