Das Quadrizeps-Syndrom äußert sich durch Rückenschmerzen, die sowohl bei Bewegung als auch im Ruhezustand auftreten können. Der Grund dafür ist die Hauptfunktion des Quadrizepsmuskels – er stützt die Wirbelsäule. Daher arbeitet der Quadrizepsmuskel die meiste Zeit – bei Bewegung, beim einfachen Stehen oder Sitzen und sogar im Liegen, bei der kleinsten Bewegung.

- Nervenentzündung (Neuralgie) des Knöchelnervs
- Ursachen
- Anatomische und funktionelle Merkmale
- Ursachen
- Ursachen und Arten von Nervenschäden
- Primäre und sekundäre Störungen
- Klinisches Bild
- Arten von Schmerzen
- Krankheiten und ihre Symptome
- Behandlung von Anomalien
- Methoden zur Schmerzlinderung
- Schmerzen nach Verletzungen
- Wann man bei Muskelschmerzen einen Arzt aufsuchen sollte
- Behandlung
- Pharmakologische Behandlung
- Physiotherapie
- Behandlungstaktik
- Symptome und Behandlung eines eingeklemmten Ischiasnervs
- Symptome eines eingeklemmten Ischiasnervs
- Symptome bei Frauen mit einem eingeklemmten Ischiasnerv
- Behandlung eines eingeklemmten Ischiasnervs
- Was ist ein Quadrizeps-Syndrom?
- Diagnose
Nervenentzündung (Neuralgie) des Knöchelnervs
Der Sprunggelenksnerv ist der einzigartigste Nerv im menschlichen Körper und nimmt eine besondere Stellung im menschlichen Nervensystem ein. Zu Beginn des letzten Jahrhunderts stellten die Ärzte fest, dass es schwierig war, einen äußeren oder inneren pathologischen Faktor zu finden, der nicht zu einer Schädigung dieses Nervs führen würde. Es sind seine Fasern, die bei der Entwicklung einer Krankheit als erste geschädigt werden.
Der gemeinsame Knöchelnerv besteht aus Fasern der vierten und fünften lumbalen und ersten sakralen Spinalwurzel. Er entspringt zusammen mit dem Nervus tibialis an der Stelle, wo sich der Ischiasnerv in der Kniekehle aufspaltet. Dieser Nerv verläuft dann entlang der Seitenfläche des Knies, umgeht das Wadenbeinköpfchen und tritt in den Ursprung des Piriformis-Muskels ein. Hier beginnt der Nerv, sich in innere und äußere tiefe und oberflächliche Äste zu verzweigen. Die sensorischen Äste sorgen für die Sensibilität der Haut des Rückfußes und des Unterschenkels. Die motorischen Äste sind für die Peronaeusmuskeln, die Streckmuskeln des Fußes und der Zehen sowie die Pronation des Fußes (die Fähigkeit, sich während der Bewegung nach innen zu drehen) verantwortlich.
Die Peroneusneuritis ist eine Entzündung des Peroneusnervs. Sie kann mit Schmerzen einhergehen (Knöchelnervenneuralgie).
Ursachen
Die häufigste Ursache für eine Fibularisneuralgie ist ein Druck auf das Wadenbein, der durch anatomische Strukturen, meist in der Nähe des Knochenkopfes, verursacht wird. Eine Verdickung der Wände der anatomischen Tunnel kann als Folge einer Allgemeinerkrankung auftreten (Gicht, Polymyositis, rheumatoide Arthritis, Diabetes, Osteochondrose usw.).
Faktoren, die zur Entstehung einer Nervenentzündung (Neuralgie) des Fußnervs beitragen:
- Trauma;
- Längeres Stehen in hockender Position, Knien;
- Akute und chronische Infektionskrankheiten;
- Vergiftungen durch Schwermetalle, Alkohol usw.; – Tragen von eng anliegenden Schuhen;;
- Das Tragen von eng anliegenden Schuhen;
- Schlechte Blutzirkulation in den Beinen aufgrund von Thrombophlebitis oder anderen Erkrankungen der Arterien und/oder Venen;
- Tumore usw.
Anatomische und funktionelle Merkmale
Der Nervus oculomotorius besteht aus rezeptiven und motorischen Fasern.
Er ist für die Wahrnehmung der Haut des Fußes und der Außenfläche des Schienbeins zuständig. Die Muskeläste sorgen für die Hebung des Fußes nach oben (Extension) und die Beugung der Zehen.
Folglich führt die Peroneusneuropathie oder das Fibularsyndrom zu einer Beeinträchtigung der oben beschriebenen Funktionen. Entweder teilweise oder vollständig.
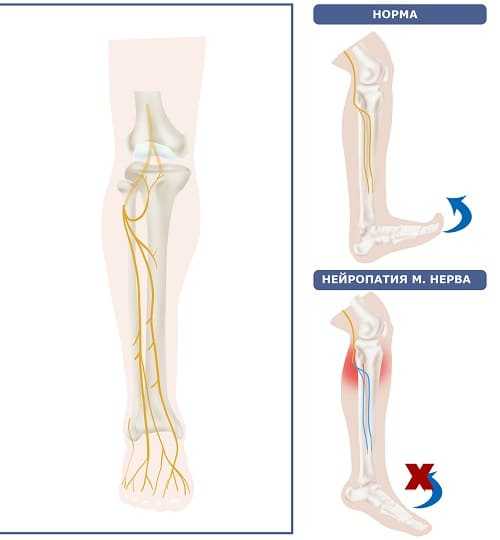
Ursachen
Die Neuropathie verursacht aufgrund der Lage des Schienbeinnervs viele Probleme, denn ob es sich um eine kompressionsisch-ischämische oder posttraumatische Störung handelt, die Neuropathie erschwert die Bewegung und macht die Person unbeweglich.
Zu den Ursachen, die zu diesem pathologischen Zustand führen können, gehören:
- Tatsächliche Schädigung, Trauma. Direkte Ruptur des Nervenbündels oder seine Kompression durch vernarbtes, keloides Gewebe nach einer Operation am Unterschenkel. Möglicherweise mit begleitender Schädigung der Schienbeinnervenfasern.
- Neoplastische Prozesse mit Lokalisation an den unteren Gliedmaßen und bei Frauen mit gynäkologischem Profil. Wenn der Knoten wächst, kommt es zur Metastasierung und Kompression an der Nervenstelle. Dies beeinträchtigt die Fähigkeit, Signale an das Gewebe zu übertragen.
- Toxische Läsionen, die sich als Folge einer Krankheit entwickeln. Nierenversagen, Diabetes und Alkoholismus sind häufige Ursachen.
- Gefäßanomalien. Mangelnde Blutzufuhr und daraus resultierender Sauerstoffmangel führen zu ischämischen Schäden und zum Absterben von Nervenenden und -fasern sowie zum Verlust der Fähigkeit, ihre Funktion zu erfüllen.

- Infektionen verschiedener Art.
- Längerer Aufenthalt in einer extrem ungünstigen Haltung für die unteren Gliedmaßen aufgrund von Arbeit oder Studium. Die unbequeme Haltung führt zu Symptomen eines Tunnelsyndroms (Neuropathie) des Fußnervs.
Chronische Krankheiten (Diabetes), Vergiftungen (Industriegifte und Alkohol) führen zum Absterben von Nervenfasern und zur Polyneuropathie. Dieser Prozess ist in der Regel beidseitig. Physische Faktoren – Trauma, Tumor, Fehlhaltung – führen zu einem einseitigen Fibulasyndrom.
Auch einige systemische Erkrankungen führen zur Entwicklung einer Sagittalneuritis als Komplikation. Dazu gehören Gicht, rheumatoide Arthritis und Osteoporose.
Ursachen und Arten von Nervenschäden
Ursachen, die eine Halsnervenerkrankung auslösen können:
- Trauma des Fußes und des Beins, das dann zu einer Funktionsstörung des Nervs führt (dies kann eine Fraktur sein, da bei dieser Art von Verletzung die Gefahr einer Nerveneinklemmung besteht);
- Auch eine Nervenkompression kann zu einer schweren Nervenschädigung führen;
- Übermäßige körperliche Belastung und Überanstrengung können nicht nur die Funktion des gesamten Körpers, sondern auch die der Nervenenden ernsthaft beeinträchtigen;
- neurologische Erkrankungen;
- gestörte Durchblutung;
- Tumore provozieren eine Nervenkompression;
- übermäßige Unterkühlung oder Überhitzung;
- Exposition des Körpers gegenüber Giftstoffen.
Primäre und sekundäre Störungen
Die primäre Form der Knöchelnervenverletzung, die sich als Folge einer Entzündungsreaktion entwickelt, ist unabhängig von einem anderen pathologischen Prozess im Körper.
Diese Erkrankung tritt am häufigsten bei Menschen auf, die über einen längeren Zeitraum eine einzige Gliedmaße stark beanspruchen (z. B. wenn sie den größten Teil ihres Körpergewichts auf dieser Gliedmaße tragen oder im Fitnessstudio abwechselnd mit den Beinen trainieren). Zu dieser Art von Pathologie gehört eine Entzündung des Wadenbeinnervs.
Eine sekundäre Nervenschädigung ist durch eine Komplikation der bestehenden Erkrankung des Patienten gekennzeichnet.
Die häufigste Ursache für eine schwere Schädigung des Knöchelnervs ist eine Kompression des Nervs, die für folgende Krankheiten charakteristisch ist
- osteopathische Erkrankungen;
- gutartige Tumore des Knochengewebes;
- Synovitis;
- Frakturen und Verrenkungen des Sprunggelenks;
- Prellungen der Gliedmaßen;
- Tendovaginitis;
- Entzündung der inneren Gelenkmembran;
- Deformierende Osteoarthritis – eine chronische Erkrankung des Knorpel- und Gelenkgewebes;
- Bursitis peronei – Entzündung der Gelenkkapsel;
- Posttraumatische Arthritis.
Klinisches Bild
Eine Schädigung des Sprunggelenksnervs zeichnet sich dadurch aus, dass sie nicht nur das Gefühl, sondern auch die Funktion der gesamten Gliedmaße beeinträchtigt. Jede Erkrankung des Sprunggelenksnervs führt zu Gefühlsstörungen, Bewegungseinschränkungen, starken Schmerzen und allgemeinem Unwohlsein. Die Erkrankung kann sich als Folge der oben genannten Ursachen (Trauma, Neuralgie und andere Verletzungen) entwickeln.
Eine Knöchelnervenschädigung kann als eigenständige oder assoziierte Erkrankung auftreten. Ein charakteristisches Merkmal der Knöchelnervenschädigung ist ihr allmähliches Fortschreiten.
Arten von Schmerzen
Akute Schmerzen im Hüftgelenk werden durch ein Trauma und eine lokale Entzündung verursacht. Sie können auf der rechten oder linken Seite beginnen, aber wenn sich eine Entzündung entwickelt, breitet sie sich um die Hüfte herum aus und strahlt in den unteren Rücken und die Beine aus. Ihr Arzt wird Ihnen nichtsteroidale Antirheumatika (NSAIDs) verschreiben, um die Schmerzen schnell zu lindern. Manchmal ist es jedoch notwendig, die Behandlung nach Abklingen der Schmerzen fortzusetzen, um die Ursache der Entzündung zu beseitigen.
Bei nagenden Schmerzen ist es für den Arzt schwieriger, eine korrekte Diagnose zu stellen. Sie können in einem Bereich auftreten und in einem anderen wiederkehren. Treten sie schubweise auf, ist es wichtig, darauf zu achten, wodurch sie sich äußern: in Ruhe, beim Gehen, in der Hocke, bei plötzlichen Bewegungen.
Halten die Schmerzsymptome länger als sechs Monate an, ist die Erkrankung chronisch geworden. Um die Diagnose zu stellen, werden gründliche Untersuchungen durchgeführt: Röntgen, Ultraschall, MRT und Blutuntersuchungen.
Krankheiten und ihre Symptome
Schmerzen in der Hüfte können durch verschiedene Krankheiten verursacht werden:
Die Schleimbeutelentzündung (Bursitis) ist ein entzündlicher Prozess, der in der Gelenkkapsel stattfindet. Er äußert sich durch akute Schmerzen, Fieber und eine Verschlechterung des Allgemeinbefindens. Unter der Haut bildet sich ein heißes Knötchen, das sich schmerzhaft anfühlt. Die Erkrankung wird von einem orthopädischen Traumatologen behandelt.
Eine chronische Erkrankung, bei der Knochen und Gelenkknorpel zerstört werden. Es handelt sich um eine chronische Erkrankung, die nach einem Trauma, während der Menopause bei Frauen, bei Stoffwechselstörungen, bei übermäßiger Anstrengung bei Sportlern und bei schwerer körperlicher Arbeit auftritt. Im Anfangsstadium treten Ermüdungserscheinungen beim Gehen und Schmerzen bei schnellen Beinbewegungen auf. Wird eine chondroprotektive Therapie frühzeitig eingeleitet, kann das Fortschreiten der Arthrose deutlich verlangsamt werden und der Patient kann bis ins hohe Alter aktiv bleiben. Im zweiten Stadium greifen die zerstörerischen Prozesse im Gelenk auf die Nerven über. Die Schmerzen treten am Morgen auf und lassen im Laufe des Tages nach. Sie können auf die Knie und den unteren Rücken übergreifen. Es kann zu Schwellungen des Gewebes kommen. Wenn die Arthrose fortschreitet, treten rund um die Uhr Schmerzen auf und die Beweglichkeit ist eingeschränkt.
Bei der Coxarthrose verändert sich die Zusammensetzung der Synovialflüssigkeit. Sie schmiert die Gelenkteile nicht mehr und es kommt zu starken Schmerzen, Verschiebungen und Verformungen des Hüftkopfes bei jeder Bewegung. Die Krankheit entwickelt sich im hohen Alter oder nach einem Trauma. Im Anfangsstadium macht sich ein stechender Schmerz beim Gehen auf der rechten oder linken Seite bemerkbar. Wenn die Nerven durch die Verformung zusammengedrückt werden, verstärken sich die Schmerzen und es kommt zum Hinken. Im dritten Stadium kommt es aufgrund der Verformung des Hüftkopfes zu einer Verkürzung des linken oder rechten Beins mit einer Differenz von 1-1,5 cm. Die Behandlung der Coxarthrose ist langwierig und besteht aus einer Therapie mit Synovialflüssigkeit.
Behandlung von Anomalien
Es ist klar, dass die Behandlung symptomatischer Hüft- oder Knieschmerzen allein nicht gerechtfertigt ist. Vor der Behandlung ist eine umfassende Diagnose und Untersuchung erforderlich, nach der der Arzt eine entsprechende Diagnose stellt.
Je nachdem, welche spezifische Erkrankung diagnostiziert wurde, wird die geeignete Behandlung für diese Erkrankung verschrieben. Es liegt auf der Hand, dass die Behandlung einer Bandscheibenhernie oder einer Gefäßpathologie sehr unterschiedlich verläuft.
Bei einer Osteochondrose beispielsweise wird ein Komplex aus Bewegungstherapie, Schwimmen, Physiotherapie und ähnlichen Behandlungen verordnet, von denen die meisten in der nicht akuten Phase der Erkrankung eingesetzt werden. In der akuten Phase sollte sich der Patient ruhig verhalten. Ein Bandscheibenvorfall sollte auf die gleiche Weise behandelt werden, zusammen mit dem Tragen einer speziellen Orthese und der Einnahme von Schmerzmitteln.
Die Behandlung einer Erkrankung wie der Thrombophlebitis erfordert einen Krankenhausaufenthalt des Patienten, und in einigen Fällen ist ein chirurgischer Eingriff erforderlich, um die entdeckten Gerinnsel zu entfernen und das Gesundheitsrisiko zu verringern. Die Gliedmaßen müssen geschont werden, und es sind eine Wiederherstellungstherapie und Medikamente erforderlich. Die Behandlung solcher Pathologien allein kann tödlich sein.
Bei Gelenkpathologien, von denen es eine ganze Reihe gibt, hängt die Behandlung von der genauen Diagnose ab. Bei einem Tunnelsyndrom besteht die erste Behandlung in einer symptomatischen Therapie, um die Schmerzen zu lindern und die Beweglichkeit zu verbessern. Bis zum Abschluss der Behandlung ist es ratsam, Anstrengungen zu vermeiden und die verletzte Gliedmaße zu schonen.
Methoden zur Schmerzlinderung
Wenn die Schmerzen im Knie oder in der Hüfte nicht durch Entzündungen oder andere Anomalien verursacht werden, sondern auf Ermüdung oder übermäßige körperliche Aktivität zurückzuführen sind, was zunächst durch einen Arztbesuch festgestellt werden sollte, gibt es eine Reihe von Methoden, mit denen sowohl die Schmerzen als auch ihre Ursache behandelt werden können. Diese Methoden können angewendet werden, wenn keine Begleiterkrankungen eine zusätzliche Behandlung erfordern oder wenn der Arzt ihre Anwendung in Kombination mit anderen therapeutischen Methoden genehmigt.
Zu Hause kann ein warmes, aber nicht heißes Bad genommen werden, dem Kräuterpräparate oder Kräuter zugesetzt werden können, um die Verspannungen zu lösen und die Muskeln zu entspannen. Zu den Kräutern, die für solche Beschwerden empfohlen werden, gehören Kamille, Eichenrinde, Ringelblume, Linde, Brennnessel, Minze und andere. Übergießen Sie die Ernte in einer separaten Schale mit kochendem Wasser und lassen Sie sie einige Zeit ziehen (etwa 15-20 Minuten). Dann wie angegeben verwenden. Ätherische Öle können als Alternative zu den Pflanzen selbst verwendet werden.
Auch die Anwendung von Kompressen ist empfehlenswert.
Wichtig: Die betroffenen Körperstellen dürfen unter keinen Umständen erwärmt werden. Am besten ist es, eine Kompresse aus Eiswürfeln zu machen, die in ein sauberes Tuch oder eine Gaze eingewickelt sind, und dabei leichte Bewegungen zu machen und die Kompresse nicht an einer Stelle zu fixieren, um eine Unterkühlung zu vermeiden.
Eine sanfte Massage mit Cremes oder ätherischen Ölen sollte ebenfalls durchgeführt werden. Die Bewegungen sollten sanft und leicht ausgeführt werden, um Schäden zu vermeiden. Wenn eine allergische Reaktion oder eine Hautreizung auftritt, muss die Massage sofort abgebrochen werden.
Und wenn Sie keine Zeit oder Gelegenheit dazu haben, empfiehlt sich Folgendes: Legen Sie sich auf eine waagerechte Fläche und legen Sie die Füße hoch, so dass sie sich über der Herzhöhe befinden. Die einfachste Art, diese Übung durchzuführen, ist, sich mit dem Gesicht nach oben auf das Bett zu legen und die Beine an die Wand zu stützen. Jedes Bein in dieser Position stellt schnell die normale Durchblutung wieder her und gleicht ein Schweregefühl in den Beinen aus.
Schmerzen nach Verletzungen
Muskelschmerzen nach kleineren Verletzungen klingen normalerweise innerhalb einer Woche ab. Wenn der Schmerz jedoch länger als eine Woche anhält, sollten Sie einen Physiotherapeuten aufsuchen.
Zu den Muskelverletzungen gehören Prellungen (Blutergüsse) und Verstauchungen:
- Verstauchungen ersten Grades (Verrenkungen . Eine sehr leichte Verletzung, die nicht behandelt werden muss.
- Verstauchungen zweiten Grades. Eine mittelschwere Verletzung, die sich durch Schmerzen, Blutergüsse, Schwellungen und Muskelschwäche äußert. Die Heilung von Verstauchungen zweiten Grades kann durch Physiotherapie beschleunigt werden.
- Verstauchungen dritten Grades. Eine schwere Verletzung, die sich als Muskelriss äußert. Bei einem Muskelriss kommt es zu Schmerzen, Blutergüssen und einer Schwächung der Gliedmaßen. In diesem Fall ist es wichtig, einen Arzt aufzusuchen, denn erst nach der Untersuchung wird klar, ob eine Operation oder eine Mobilisierung (Verhinderung der Bewegung des verletzten Körperteils) notwendig ist.
Ein Folgetermin bei einem Physiotherapeuten ist ebenfalls notwendig, da der von diesem Arzt erstellte Rehabilitationsplan den Genesungsprozess beschleunigen wird.
Wann man bei Muskelschmerzen einen Arzt aufsuchen sollte
Muskelschmerzen sind nicht immer unschuldig und harmlos. In manchen Fällen reicht eine Behandlung zu Hause nicht aus, um die Ursache zu beseitigen.
- Die Schmerzen halten auch nach mehrtägiger Behandlung zu Hause an;
- starke Muskelschmerzen ohne erkennbaren Grund auftreten
- Muskelschmerzen, die von einem Ausschlag begleitet werden;
- Muskelschmerzen, die durch einen Zeckenbiss verursacht wurden;
- die Schmerzen werden von einer Rötung oder Schwellung begleitet;
- die Schmerzen begannen nach einem Wechsel der Medikamente;
- die Schmerzen werden von Fieber begleitet.
Symptome, die mit Muskelschmerzen einhergehen und dringend ärztliche Hilfe erfordern:
- Plötzliches Auftreten von Schwellungen oder Abnahme der Urinausscheidung;
- Schluckbeschwerden;
- Erbrechen oder Fieber
- Kurzatmigkeit
- steifer Nacken
- Muskelschwäche
- Unfähigkeit, die betroffene Gliedmaße zu bewegen.
Behandlung
Pharmakologische Behandlung
In erster Linie wird eine schmerzstillende Behandlung empfohlen, obwohl NSAIDs aufgrund des nicht entzündlichen Charakters der Verletzung möglicherweise nicht wirksam sind. Steroidinjektionen sind wegen der Gefahr einer Sehnenschädigung nicht immer angezeigt (wenn sie direkt in die Sehne gespritzt werden).
Physiotherapie
Für die Behandlung von Kiefergelenksbeschwerden wird Physiotherapie empfohlen. Eine aktive Therapie mit einem Übungsprogramm ist einem eher passiven Behandlungsansatz vorzuziehen. Die Genesung ist von Mensch zu Mensch sehr unterschiedlich, da die Krankheit degenerativ sein kann. Im Allgemeinen sprechen die Patienten gut auf Rehabilitationsprogramme an, aber in manchen Fällen sprechen die Sehnen nicht auf eine Reihe von Behandlungen an.
Es wird empfohlen, die Bauchmuskeln zu stärken, um die Adduktoren während des Trainings zu stützen, und Übungen zur Hüftbeugung durchzuführen. Die Übungen sollten auf die jeweilige Sportart zugeschnitten sein, um ein erneutes Auftreten der Verletzung zu vermeiden. In den meisten Fällen kann die normale Funktion innerhalb weniger Wochen wiederhergestellt werden, in schwereren Fällen kann die Rehabilitation jedoch mehrere Monate dauern, bevor eine normale, schmerzfreie Aktivität wieder möglich ist.
Behandlungstaktik
In den ersten 48 Stunden nach der Verletzung ist Ruhe erforderlich. Wenden Sie das RICE-Konzept (Ruhe, Eis, Kompression und Hochlagern der Extremität) dreimal täglich für 10-20 Minuten an, um Schwellungen und Entzündungen zu reduzieren. Sobald die Schwellung zurückgegangen ist, kann mit einer Therapie zur Stimulation des Blutflusses begonnen werden, um den Heilungsprozess zu beschleunigen. Anschließend ist eine aktive Therapie angezeigt, um die Rehabilitation zu maximieren. Es zielt darauf ab, die Muskel- und Sehneneigenschaften wiederherzustellen, da sich Krafttraining positiv auf die Struktur der Sehnenmatrix, die Muskeleigenschaften und die Biomechanik der Gliedmaßen auswirkt. Jüngste Erkenntnisse deuten darauf hin, dass ein exzentrisches Übungsprogramm am effektivsten ist. Exzentrische und konzentrische Übungen können auch langsam mit schwereren Gewichten durchgeführt werden, um Schmerzen und Sehnenfunktion zu verbessern. Cook et al. schlugen jedoch ein neues 3-Stufen-Modell der Tendinopathie vor, bei dem sich die Behandlung mit Übungen zwischen den Stufen unterscheidet. Sie weisen darauf hin, dass das derzeitige Behandlungsprotokoll mit zusätzlicher exzentrischer Belastung, das in den Stadien 2 und 3 angewandt wird, für die Tendinopathie im Stadium 1 schädlich sein kann. Die Bestimmung des Stadiums der Tendinopathie ist für eine wirksame Behandlung entscheidend.
Es gibt jedoch keine einheitliche wirksame Methode für die Sehnenrehabilitation, wobei die Wiederholungen, die Herangehensweise und die Belastung je nach Stadium der Rehabilitation und der Reaktion der Sehnenmuskeln auf die Übungen variieren. Die Übungen sind so konzipiert, dass sie die neuromuskulären und sehnigen Veränderungen (Kraft und funktionelle Kapazität) bei Tendinopathie ansprechen.
Die von Cook et al. vorgeschlagenen Stadien sind reaktive Tendinopathie, Sehnenverletzung (fehlende Heilung) und degenerative Tendinopathie. In den frühen, reaktiven Stadien besteht der Schlüssel darin, die Belastung auf ein akzeptables Niveau zu bringen, bei dem sich die Sehne erholen und heilen kann. Cook weist jedoch darauf hin, dass Sehnen für etwa 24 Stunden eine latente Reaktion zeigen können. Das heißt, was unmittelbar nach einer Aktivität nicht zu reagieren scheint, kann sich 24 Stunden später verschlimmern. Der Einsatz nicht-steroidaler entzündungshemmender Medikamente ist zum jetzigen Zeitpunkt ungewiss, aber es wird vermutet, dass sie nützlich sein könnten. Konsultieren Sie vor der Einnahme von Medikamenten immer Ihren Arzt.
Symptome und Behandlung eines eingeklemmten Ischiasnervs
Diese Erkrankung ist sehr schmerzhaft und geht nicht von alleine weg. Wenn die ersten Symptome auftreten, sollten Sie einen Spezialisten aufsuchen – einen Neurologen, Nervenarzt oder Hausarzt. Er oder sie wird die notwendige Behandlung und Medikamente verschreiben.
Symptome eines eingeklemmten Ischiasnervs
- Schmerzen im unteren Rücken, an der Rückseite des Oberschenkels, im Gesäß oder im Unterschenkel
- Unbehagen beim Gehen, beim Zusammenlegen der Beine oder beim Beugen der Knie
- Ein Hitzegefühl in den Zehen
- Kältegefühl in dem vom Nerv betroffenen Bereich
- Übermäßiges Schwitzen
- Beeinträchtigung der Gelenkbeweglichkeit – in der Regel klagen die Patienten darüber, dass sie ihr Bein nicht ausstrecken können
- Übelkeit in den Extremitäten
- Gefühl von Gänsehaut am Bein
- Verfärbung der Haut an der betroffenen Stelle
- Allgemeines Unwohlsein, Apathie und Schwäche
- Erhöhte Körpertemperatur
Anhand dieser Symptome stellen Neurologen, Nervenärzte und Internisten die Diagnose eines eingeklemmten Ischiasnervs. Hat der Facharzt Zweifel, wird der Patient zu einer CT- oder MRT-Untersuchung überwiesen, um die Situation vollständig abzuklären. Anhand der Ergebnisse werden die Diagnose und die Behandlung festgelegt.

Symptome bei Frauen mit einem eingeklemmten Ischiasnerv
Diese Erkrankung kann während der Schwangerschaft auftreten. Während des zweiten oder dritten Trimesters drückt die vergrößerte Gebärmutter auf die Beckenmuskulatur und verursacht Kontraktionen. Der Schwerpunkt der werdenden Mutter wird verlagert und die Lendenwirbel werden verschoben. Ebenfalls im Beckenbereich drückt der wachsende Kopf des Fötus auf den Ischiasnerv.
Zwischen 40 und 80 % der schwangeren Frauen klagen über Schmerzen im unteren Rücken. Die Ursache ist jedoch nicht immer ein zusammengedrückter Ischiasnerv – sie tritt nur in 5 % der Fälle auf.
Ärzte behaupten, dass die Beschwerden nach der Entbindung verschwinden können. Bis dahin sollten Sie sich jedoch nicht mit den Schmerzen abfinden, sondern besser einen Facharzt aufsuchen, um ernsthafte Folgen und eine Verschlimmerung der Schmerzen zu vermeiden.
Behandlung eines eingeklemmten Ischiasnervs
Meistens treten die Schmerzen plötzlich auf. Bevor Sie einen Facharzt aufsuchen, sollten Sie ein paar einfache Maßnahmen ergreifen:
- Nehmen Sie eine bequeme und schmerzfreie Position ein. Optimal ist es, wenn Sie auf dem Rücken oder auf der gesunden Seite liegen und das Bein, in dem der Schmerz auftritt, gerade halten.
- Vermeiden Sie nach Möglichkeit Aktivitäten, da jede unnötige Bewegung zusätzliche Schmerzen verursachen kann.
- Vermeiden Sie altmodische Behandlungen: Legen Sie das Heizkissen beiseite und reiben Sie die schmerzende Stelle nicht. Dies kann den Schmerz verschlimmern.
- Nehmen Sie Schmerztabletten. Diese helfen, den akuten, quälenden Schmerz zu betäuben. Diese sind in der Regel in Form von Kapseln oder Salben erhältlich.
Bei starken Schmerzen, die nicht durch Analgetika unterdrückt oder gelindert werden können, sollte ein Notarzt gerufen werden. Auch in leichteren Fällen ist ärztliche Hilfe erforderlich. Am besten suchen Sie einen Neurologen, einen Gerichtsmediziner oder einen Allgemeinmediziner auf. Sobald die Schmerzen abgeklungen sind, sollten Sie einen Arzt in Ihrer örtlichen Hausarztpraxis aufsuchen.
Was ist ein Quadrizeps-Syndrom?
Das Quadrizeps-Syndrom ist eine Erkrankung, die auf der Ebene der Muskelfasern entsteht. Das Quadrizeps-Lendenmuskelsyndrom ist von Natur aus ein myofasziales Syndrom. Das bedeutet, dass sowohl die Fasern selbst als auch die Faszien, das Bindegewebe, das sie zusammenhält, betroffen sind. Wenn sich das Quadrizeps-Syndrom entwickelt, bilden sich kleine spastische Bereiche in der Dicke des Muskels, die als Triggerpunkte bezeichnet werden. Unter bestimmten Umständen können diese Triggerpunkte zu ausgedehnten schmerzhaften Krämpfen im gesamten Muskel führen. Wie jede Krankheit hat auch das Quadrizeps-Syndrom seine charakteristischen Symptome, die wir nun beschreiben werden.
Die Symptome entstehen durch die Aktivierung von myofaszialen Triggerpunkten und stehen in direktem Zusammenhang mit der Funktion des Quadrizepsmuskels. Das heißt, dass jede Bewegung, an der dieser Muskel beteiligt ist, Schmerzen verursachen kann. Im Gegensatz zu vielen anderen Muskelschmerzsyndromen zeichnen sich die Quadrizeps-Symptome jedoch durch eine paradoxe Erscheinung aus.
Paradoxon eins. Jeder, der schon einmal Rückenschmerzen hatte, weiß: Wenn es im Stehen schmerzt, muss man sich hinsetzen oder hinlegen, und wenn es im Liegen schmerzt, muss man im Gegenteil aufstehen und sich ausstrecken. Im Gegensatz dazu schmerzt der Quadrizeps sowohl in der Vertikalen als auch in der Horizontalen. Besonders entmutigend ist die Tatsache, dass der Quadrizeps auch im Ruhezustand schmerzt. Um die Schmerzen zu lindern, legen sich die Patienten daher nicht hin, sondern stützen ihre Hände auf die eigenen Oberschenkel, die Armlehnen eines Stuhls oder die Sitzfläche eines Sessels [ebd., Bd. II, S. 1]. 43]. Dies ist sehr charakteristisch für den Quadrizepsmuskel. Auf diese Weise entlastet der Patient den Muskel von der Belastung durch den Oberkörper. In besonders schweren Fällen hilft auch dies nicht. Dann bleibt nur eines: die Bewegung auf allen Vieren. Die Quadrizepsstellung erfordert nicht die Stabilisierung der Wirbelsäule durch den Quadrizeps [Ibid. Vol. II. С. 34].
Zweites Paradoxon. Wenn die Schmerzen bei unglücklicher Beugung, beim Heben von Gewichten oder anderen ungünstigen Bewegungen auftreten, ist die Ursache dieser Quadrizeps-Symptome klar, sie liegt an der Oberfläche, und Patienten mit Erfahrung versuchen, solche Situationen zu vermeiden. Wenn die Schmerzen jedoch im Rahmen normaler Alltagsaktivitäten auftreten, ist das eine unangenehme Überraschung. Eine Mahlzeit kochen, das Geschirr abwaschen – was ist schon dabei? Aber hier ist der Haken: Gewohnheitsmäßige Aktivitäten führen zu Ermüdung in denselben Bereichen des Muskelgewebes. Und das ist bereits ein direkter Weg zu Triggerpunkten und weiteren Quadrizepsbeschwerden.
Diagnose
Die Diagnose des Quadrizeps-Syndroms erfordert ein umfassendes Wissen des Arztes. Und das sind keine schönen Worte, sondern die Prosa des Lebens. Erinnern Sie sich daran, dass wir gesagt haben, dass der Quadrizeps des Rückens ein Joker ist, der mimen und in die Irre führen kann. Es ist daher sehr wichtig, dieses Syndrom von ähnlichen Pathologien unterscheiden zu können. Im Allgemeinen ist die Fähigkeit, zwischen verschiedenen Krankheiten zu unterscheiden, eine wesentliche Fähigkeit des Arztes, die als Differentialdiagnose bezeichnet wird. Um in diesem Fall mit Sicherheit sagen zu können, dass es sich um ein Quadrizeps-Syndrom und nicht um eine andere Pathologie handelt, muss der Arzt wissen, was sich in den Schmerzen, den assoziierten Muskeln, den Satelliten-Triggerpunkten und mehr widerspiegelt. Aber um das alles der Reihe nach durchzugehen.
Das Quadrizeps-Lendenmuskelsyndrom äußert sich als Rebound-Schmerz. Das bedeutet, dass dort, wo Sie Schmerz empfinden, die Quelle des Schmerzes nicht dort ist, sondern woanders. Und der Bereich des Schmerzes ist nur eine Reflexion, wie ein Hase in der Sonne. Man muss zugeben, dass es unmöglich ist, den Sonnenhasen zu fangen; er ist schwer fassbar. Die einzige Möglichkeit, ihn loszuwerden, besteht darin, den Spiegel abzudecken, in dem er sich spiegelt. Es hat keinen Sinn, auf reflektierte Schmerzpunkte einzuwirken. Man muss nach den Auslösern suchen und sie beseitigen. Sie sind die eigentliche Quelle des Schmerzes.
Es gibt vier Bereiche, die für das Quadrizeps-Syndrom spezifisch sind. Das heißt aber nicht, dass es überall gleichzeitig schmerzen muss. Der Schmerz kann in einem oder mehreren der folgenden Bereiche auftreten oder von einem Bereich zum anderen wandern.
- Obere Gesäßbacke, entlang des Beckenkamms; Unterbauch, Leiste und äußere Genitalien.
- Der Bereich um das Hüftgelenk; die Intensität der Schmerzen kann so stark sein, dass das Liegen auf der Seite unmöglich ist.
- Das Iliosakralgelenk oder beim beidseitigen Quadrizeps-Syndrom breiten sich die Schmerzen auf den unteren Rücken aus.
- Untere Gesäßregionen, tief im Gesäß.
Manchmal gibt es zusätzlich zu den Bereichen des Rebound-Schmerzes auch assoziierte Triggerpunkte. Diese werden zusammen mit den Haupttriggerpunkten reflexartig aktiviert, doch können die von ihnen ausgehenden Schmerzen viel stärker sein als die der Haupttriggerpunkte. Beim Quadrizeps-Syndrom befinden sich die assoziierten Triggerpunkte im M. gluteus medius. Sie verursachen Schmerzen entlang des Ischiasnervs.
Lesen Sie mehr:- Schienbein und Wadenbein.
- Streckung und Beugung des Fußes.
- Warum schmerzen Ihre Waden beim Laufen?.
- Die Muskeln, die den Fuß bewegen.
- Wadenmuskel krampft beim Gehen.
- Akute Schmerzen im Wadenmuskel beim Laufen.
- Orthopädische Knieorthesen bei Arthrose beim Gehen.
- Schlurfen der Füße beim Gehen Ursachen.
