Ein Arzt sollte aufgesucht werden, wenn die Weichteilschwellung länger als 2-5 Tage anhält oder wenn starke und anhaltende Schmerzen auftreten. Eine fachärztliche Konsultation ist erforderlich, wenn die Schmerzen im Fuß von einem starken Temperaturanstieg begleitet werden. Ein Termin wird vereinbart, wenn die Schmerzen zunehmen und strukturelle Veränderungen auftreten.

- Schmerzen im Hufnagelknochen
- Klasse A: Frakturen des Fersenbeins
- Methoden der Frakturdiagnose
- Behandlungsmöglichkeiten bei Metatarsalgie
- Was ist das obere Sprunggelenk?
- Was ist die Bedeutung der Syndesmose im oberen Sprunggelenk?
- Schmerzen im Fersenbein des Fußes
- Schmerzen im Rückfuß mit Osteochondropathie des Fersenbeins – Morbus Köhler I
- Ursachen
- Symptome
- Ursachen der Keller-Krankheit
- Symptome der Keller’schen Krankheit
- Osteochondropathie des Strahlbeines (Morbus Köhler I)
- Osteochondropathie der Köpfe der Mittelfußknochen (Köhler-II-Krankheit)
- Mögliche Ursachen der Schmerzen
- Anomalien, bei denen das Fußgewölbe an der Innenseite schmerzt
- Symptome von Arthrose im Fuß
- Einteilung der Erkrankungen des Fußes
- Diagnose von Gelenkschmerzen in den Füßen
- Behandlung von Schmerzen in den Fußknochen
Schmerzen im Hufnagelknochen
Fußwurzel ist der am wenigsten bewegliche Teil des Fußes und besteht aus dem Kahnbein, dem Würfelbein und den drei Keilbeinknochen. Zu den typischen Verletzungen gehören Mehrfachbrüche oder Bruchverrenkungen. Die häufigste Fraktur des Strahlbeines betrifft seine dorsale Lippe. Am zweithäufigsten ist ein Bruch des Keilbeins, gefolgt von einem Bruch des Strahlbeinschafts, der quer oder horizontal verlaufen kann. Frakturen des Ellbogens und des Keilbeins treten in der Regel gemeinsam auf und sind meist die Folge von Druckverletzungen.
Frakturen der Fußwurzelknochen werden nach anatomischen Prinzipien eingeteilt:
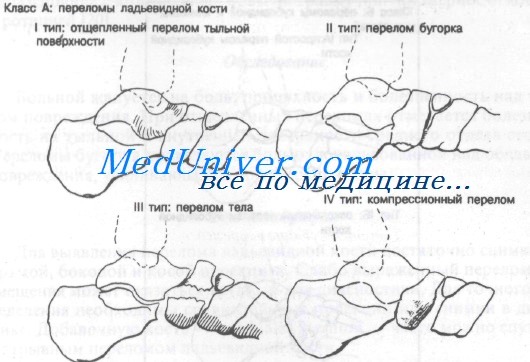
Klasse A: Frakturen des Fersenbeins.:
– Typ I: dorsale Ablösungsfrakturen
– Typ II: Tuberositasfrakturen
– Typ III: Schaftfrakturen
– Typ IV: Kompressionsfrakturen
Klasse B: Knöchel- und Keilfrakturen:
– Typ I: Frakturen der Elle
– Typ II: Frakturen des Keilbeins
Klasse A: Frakturen des Fersenbeins
Abgelöste Fraktur Typ I ist in der Regel die Folge einer schnellen Beugung mit Umkehrung des Fußes. Dies führt zu einer Überdehnung der Gelenkkapsel des Fersenbeins und kann zu einer Ablösung der dorsalen Oberfläche des Fersenbeins führen. Eine Tuberositasfraktur vom Typ II tritt in der Regel bei abrupter Streckung des Fußes auf. Die Eversion des Fußes führt zu einer starken Spannung der Sehne des Musculus tibialis posterior, die den Tuberositasanteil des Strahlbeines ablösen kann. Schaftfrakturen vom Typ III und Kompressionsfrakturen vom Typ IV sind selten.
Die vorgenannten bereits erwähnten Zu den Verletzungsmechanismen gehören eine schnelle Überstreckung mit Kompression, ein direktes Trauma oder eine Überbeugung mit Rotation.
Der Patient klagt über Schmerzenund Schwellungen und Empfindlichkeit im Bereich der Verletzungsstelle. Bei abgelösten Frakturen treten Schmerzen am Dorsum und an der Innenfläche des Mittelfußknochens auf. Bei Höckerfrakturen treten lokalisierte Schmerzen über der Verletzungsstelle auf, die sich bei der Streckung des Fußes verstärken.
Zum Nachweis von Frakturen Eine Fraktur des Strahlbeinhöckers lässt sich am besten durch gerade, seitliche und schräge Röntgenaufnahmen erkennen. Eine leichte Fraktur ohne Verschiebung kann schwer zu diagnostizieren sein. Zur genauen Bestimmung sind Vergleichsprojektionen oder dynamische Bilder erforderlich. Der akzessorische Knochen, das Os tibiale externum, kann häufig mit einer abgelösten Fraktur des Strahlbeines verwechselt werden.
Dorsale Ablösung Fraktur ist häufig mit Bandbrüchen des Außenknöchels verbunden. Eine Höckerfraktur geht häufig mit einer Fraktur des Ellbogens einher.
Methoden der Frakturdiagnose
Eine gute Diagnose ist der Schlüssel zu einer angemessenen und wirksamen Behandlung. Diagnostische Maßnahmen helfen Ihnen zu verstehen, was Ihre Schmerzen verursacht und wie Sie sie behandeln können.
Wenn Sie unter Mittelfußschmerzen leiden und nicht wissen, welchen Arzt Sie aufsuchen sollen, sollten Sie zunächst Ihren Hausarzt konsultieren, der Sie nach einer Untersuchung an einen Spezialisten überweisen kann.
Die Diagnose der Ursache von Mittelfußschmerzen erfolgt in mehreren Schritten. Der erste Schritt ist eine erste ärztliche Untersuchung. Bei dieser Untersuchung wird der Arzt die folgenden wichtigen Punkte beachten:

Viele Ärzte werden den Patienten auch bitten, während des Termins zu gehen. Bei diesem Termin kann die Art des Gangs beurteilt und sogar (nicht immer, aber in einigen Fällen) eine vorläufige Diagnose gestellt werden.
Nach der Erstuntersuchung wird der Patient immer zu einer instrumentellen Untersuchung überwiesen. Mit ihrer Hilfe kann das klinische Bild genauer analysiert und der Zustand der Gewebe und Knochen des Fußes von innen untersucht werden. Die Liste der häufig durchgeführten instrumentellen Untersuchungen umfasst:
- Röntgenaufnahmen. Bei diesem Verfahren werden Bilder des Fußes in zwei Projektionen angefertigt. Anhand der Bilder lässt sich erkennen, ob Knochen- und Gelenkverformungen vorhanden sind und wie stark diese sind.




Behandlungsmöglichkeiten bei Metatarsalgie
Je nach der genauen Ursache der Schmerzen im Fußgewölbe wird der Patient an einen Spezialisten überwiesen. Ist das Symptom auf ein Trauma zurückzuführen, wird es von einem Unfallchirurgen behandelt; ist es auf Arthritis oder andere Erkrankungen des Bewegungsapparats zurückzuführen, kann es von einem Rheumatologen behandelt werden; ist es auf eine neurologische Störung zurückzuführen, kann es von einem Neurologen behandelt werden. In einigen Fällen kann es sein, dass mehr als ein Arzt zur gleichen Zeit benötigt wird. Die Art der Behandlung hängt auch direkt von der Art der Beeinträchtigung ab. Dies könnte sein:
- Physiotherapie. Sie wird bei nicht sehr schwerwiegenden Anomalien verschrieben, die keine größeren Medikamente oder Operationen erfordern.



Zusätzlich zu den grundlegenden Behandlungsmethoden werden auch unterstützende Therapien eingesetzt. Dazu gehören das Tragen von speziellen orthopädischen Schuhen und Orthesen.
Um Schmerzen zu lindern, die Durchblutung und den Stoffwechsel zu verbessern und Verkrümmungen zu korrigieren, empfehlen Ärzte, barfuß auf Gras und Sand zu laufen. Diese Behandlung ist sowohl zur zusätzlichen Schmerzlinderung als auch zur Vorbeugung wirksam.

Was ist das obere Sprunggelenk?
Das obere Sprunggelenk besteht aus drei Knochen – dem Schienbein, dem Wadenbein und dem Sprungbein.
Die Beweglichkeit des oberen Sprunggelenks liegt zwischen den Sprunggelenksgabeln und dem Talus. Die Sprunggelenksgabel wird durch das äußere Sprungbein (Fibula) und das innere Sprungbein (Tibia) gebildet. Sie schafft eine federnde Position für das Sprungbein. Die Gabeln des Sprunggelenks sind U-förmig und werden durch Bänder zusammengehalten. Diese Brücke aus straffem Bindegewebe – die Syndesmose – ist der Hauptteil, der für den Halt vorne und hinten sorgt. Das obere Sprunggelenk wird auch als Tibialgelenk bezeichnet, weil diese beiden Knochen das Hauptgewicht tragen. Das Sprunggelenk ist seitlich die Syndesmose.
Darunter befindet sich die Bezeichnung Syndesmose. Sie befindet sich zwischen dem Schienbein und dem Wadenbein.
Was ist die Bedeutung der Syndesmose im oberen Sprunggelenk?
Die Gabeln des Sprunggelenks sind U-förmig und werden von Bändern gehalten. Diese Brücke aus straffem Bindegewebe – die Syndesmose – ist der Hauptteil, der für den vorderen und hinteren Halt sorgt. Es wird zwischen vorderer und hinterer Syndesmose unterschieden. Die Syndesmose ist bei der Beurteilung von Sprunggelenksverletzungen wichtig, da die Stärke und Position dieser beiden Knochen für eine gute Gelenkfunktion entscheidend ist.
Wie alle Gelenke ist auch das Sprunggelenk von einer Gelenkkapsel umgeben. Das Sprunggelenk wird auch durch Bänder gestützt. Diese Bänder stabilisieren das Gelenk in Abhängigkeit von der Stellung des Sprunggelenks und dem anatomischen Verlauf der Bänder.
Schmerzen im Fersenbein des Fußes
Schmerzen im Fußrücken mit Entzündung des tiefen Nervs des Sprungbeins. Bei dieser Erkrankung treten die Schmerzen nach einer Schädigung des Nervs des tiefen Sprunggelenks auf, am häufigsten bei einer Prellung des Rückfußes. Im Fußrücken ist der Nerv oberflächlich und liegt unter dem Kreuzband des Fußes, wo er praktisch ungeschützt vor Verletzungen durch schlecht sitzendes Schuhwerk oder durch Quetschungen ist. Dieser Nerv versorgt den Raum zwischen dem ersten und zweiten Zeh mit sensorischen Fasern, und der Patient hat neuritische Schmerzen, die in diesen Bereich ausstrahlen.
Schmerzen im Rückfuß bei Skischuhkompressionssyndrom. Mit der zunehmenden Beliebtheit des Skifahrens wurde eine neue Komplikation beschrieben, bei der das Sprunggelenk durch die Zunge des Skischuhs eingeklemmt wird, was zu einer tiefen Entzündung des Nervus peroneus und einer Synovitis der Strecksehne führt. Bei der Untersuchung weist der Patient eine Verdickung auf, und ein leichtes Abtasten verursacht starke Schmerzen auf der dorsalen Fußoberfläche. Zwischen dem ersten und dem zweiten Zeh besteht kein oder nur ein geringes Gefühl, während der Rest des Fußes weniger empfindlich ist. Die Dorsalflexion ist aufgrund der Strecksehnenentzündung deutlich eingeschränkt, der Puls in der Dorsalarterie ist jedoch normal.
Die Behandlung umfasst das Hochlagern der Extremität, Eispackungen und leichte Schmerzmittel. Der Prozess bildet sich in der Regel innerhalb von 36 Stunden zurück, doch kann es sein, dass die Zärtlichkeit nach vier Wochen noch nicht wiederhergestellt ist. In refraktären Fällen werden Steroidinjektionen empfohlen.
Schmerzen im Rückfuß mit Osteochondropathie des Fersenbeins – Morbus Köhler I
Fersenbein ist anfällig für aseptische Nekrosen, da der Verknöcherungsprozess im Strahlbein später abgeschlossen ist als in anderen Knochen. Die Nekrose tritt in der Regel im Alter von 4-6 Jahren auf und ist häufig beidseitig. Bei dieser Erkrankung wird eine schmerzhafte Klaudikation beobachtet. Die Ätiologie ist unklar, aber der Prozess ist in der Regel selbstlimitierend und bildet sich in der Regel spontan zurück.
Ursachen
Die Erkrankung tritt als Folge einer Reihe von Ursachen auf, die zu einer gestörten Blutzirkulation im Fußbereich führen. Die Hauptursachen sind verschiedene Arten von Traumata am Fuß und das ständige Tragen von engen und unbequemen Schuhen in der falschen Größe. Morbus Keller kann sich bei Menschen entwickeln, die an Arthritis, OsteoarthritisDie Krankheit wird auch durch eine Reihe von Erkrankungen im Zusammenhang mit endokrinen und hormonellen Störungen verursacht. Eine erbliche Veranlagung zur Entwicklung der Krankheit ist in diesem Fall ebenfalls ein wichtiger Faktor. Erworbene oder angeborene Fußdefekte (am häufigsten Plattfüße) können ebenfalls zur Manifestation der Krankheit führen. Ein weiterer wichtiger Faktor sind Stoffwechselstörungen im menschlichen Körper. Experten weisen jedoch darauf hin, dass die genauen Ursachen der Osteochondropathie noch nicht endgültig bekannt sind.
Die Mediziner, die Morbus Keller diagnostizieren, definieren zwei Arten der Krankheit, je nachdem, welche Knochen betroffen sind.
Wenn eine Person diagnostiziert wird mit Morbus Keller 1ist der Meniskusknochen im Fuß betroffen. Dieser Knochen befindet sich an der Innenseite des Fußes. Morbus Keller 2 äußert sich durch pathologische Veränderungen an den Köpfen des zweiten und dritten Mittelfußknochens. Diese Knochen verbinden ihre Gelenkflächen mit den Zehenzwischengliedern. Morbus Keller Grad 2 tritt häufiger bei Jugendlichen auf.

Darüber hinaus unterteilen die Ärzte den Krankheitsverlauf in mehrere Stadien, wenn sie die Symptome der Osteochondropathie bestimmen. Unter dem Stadium der Nekrose Der Patient leidet unter dem Absterben der Knochenwülste, die die Strukturelemente des Knochens sind. Diese Veränderungen sind ausgeprägt und sogar auf Fotos zu sehen. Unter Stadium der Kompressionsfraktur werden neue Knochenelemente gebildet, die jedoch noch nicht stark genug sind. In dieser Phase sind die Knochenbalken oft nicht in der Lage, der starken Belastung standzuhalten. Infolgedessen kommt es zu Brüchen, und die Balken können sich gegenseitig verkeilen. Das nächste Stadium FragmentierungsphaseEs folgt das Fragmentierungsstadium, in dem die Osteoklasten (knochenabbauende Zellen) den Abbau der Knochenbalken vorantreiben. Das letzte Stadium – ist der Prozess der Wiederherstellung der Form und der Struktur des Knochens. Die Antwort auf die Frage, wie die Krankheit zu behandeln ist, hängt direkt davon ab, in welchem Stadium der Krankheit man sich befindet. Daher kann die Behandlung von Morbus Keller nur nach einer genauen fachlichen Diagnose eingeleitet werden.
Symptome
Morbus Keller I Sie wird am häufigsten bei Jungen im Vorschulalter zwischen 3 und 7 Jahren diagnostiziert. Zu Beginn bemerkt das Kind Schmerzen und Anzeichen einer Schwellung an der Rückseite des inneren Fußrandes. Aufgrund der Schmerzen hinkt das Kind ständig und versucht, auf dem gegenüberliegenden, äußeren Teil des Fußes ruhend zu gehen. In der Regel ist nur ein Fuß betroffen. Die Erkrankung hält etwa ein Jahr lang an, danach lassen die Schmerzen allmählich nach.
Morbus Keller II (Morbus Keller II) wird am häufigsten bei heranwachsenden Mädchen diagnostiziert. Sie wurde erstmals von Freyberg, einem amerikanischen Unfallchirurgen, beschrieben, und Keller hat diese Form der Erkrankung genauer untersucht und beschrieben. Diese Form der Erkrankung tritt häufig beidseitig auf. Der Beginn der Erkrankung bleibt meist unbemerkt. Die Schmerzen treten zunächst im Bereich des Kopfes des 2. oder 3. Mittelfußknochens auf. Mittelfußknochens. Die Schmerzen treten zunächst bei Belastung des Vorfußes und später im Ruhezustand des Fußes auf. Allmählich kann sich ein Hinken entwickeln, der Patient kann nicht in Schuhen mit dünner Sohle laufen und das Barfußlaufen ist sehr schwierig, vor allem wenn der Boden uneben ist. Die Schwellung tritt dort auf, wo sich der pathologische Prozess entwickelt, nämlich an der hinteren Oberfläche des Fußes. Die Zehe neben dem Kopf des betroffenen Knochens wird kürzer und die Bewegung im Gelenk ist eingeschränkt. All diese Symptome bleiben etwa zwei Jahre lang bestehen, danach lassen die Schmerzen allmählich nach. Wenn sich das Gelenk in dieser Zeit jedoch verändert, können die Schmerzen bald wieder auftreten. Gelegentlich werden familiäre Fälle von Fußbeteiligung diagnostiziert. Meistens ist die Erkrankung auf den Kopf des 2. oder 3. Mittelfußknochens beschränkt, selten sind mehrere Knochen betroffen.
Ursachen der Keller-Krankheit
- Vererbte Veranlagung zu ischämischen Prozessen in den unteren Gliedmaßen
- Abnormale Anatomie des Fußes aufgrund von Plattfüßen
- Ständiges Tragen von ungeeignetem Schuhwerk
- Knochenschädigung
- Wiederkehrende Fußverletzungen
- Verrenkung des Sprunggelenks
- Knochenschäden
Auch Anomalien des Stoffwechsels und des endokrinen Systems wirken sich auf den Fuß aus. Dazu gehören Hypothyreose, Übergewicht und Diabetes.
Symptome der Keller’schen Krankheit
Die Symptome der Knochennekrose im Fußbereich hängen von der Art der Erkrankung ab. Das Schmerzsyndrom ist die Hauptbeschwerde von Patienten mit dieser Diagnose. Morbus Keller Typ 1, bei dem das Kahnbein betroffen ist, verursacht folgende zusätzliche Symptome:
- Anschwellen des Fußes mit Schwellung am Fußrücken
- Schmerzverstärkung beim Gehen oder Abtasten
- Um die Schmerzen im Fuß zu lindern, stützt sich das Kind auf den äußeren Rand des Fußes
- Störung des Gangbildes
- Veränderung der Form des Fersenbeins
Der zweite Typ ist durch eine Nekrose des Mittelfußknochens gekennzeichnet. Zusätzlich zu den Schmerzen treten Gangveränderungen und Schwellungen auf, und die Beschwerden nehmen beim Gehen oder beim Tragen enger Schuhe zu. Morbus Keller Typ 2 wird am häufigsten bei Mädchen im Alter von 11 bis 16 Jahren diagnostiziert. Typ 1 ist typisch für Jungen im Alter von 3 bis 7 Jahren. Dieser pathologische Zustand ist für erwachsene Patienten nicht charakteristisch.
Osteochondropathie des Strahlbeines (Morbus Köhler I)
Die Krankheit tritt am häufigsten bei Jungen im Alter von 3 bis 10 Jahren auf, manchmal auch älter. Es können sowohl einseitige als auch beidseitige Läsionen des Strahlbeines auftreten (am häufigsten). Bei Erwachsenen haben sich die Strahlbeinläsionen zu einer eigenständigen nosologischen Form der aseptischen Nekrose entwickelt, die als Müller-Weiss-Syndrom (Krankheit) bezeichnet wird. Es gibt Unterschiede in der Pathogenese der Krankheit bei Kindern und Erwachsenen.
Die aseptische Nekrose bei Kindern wird durch eine Störung des Verknöcherungsprozesses des Strahlbeines erklärt, was durch Röntgenaufnahmen bestätigt wird: Es kommt zu einer Zunahme der Dichte, einer Abflachung des Verknöcherungskerns, der aus mehreren Fragmenten besteht. Normalerweise sollte die Anzahl der Verknöcherungskerne des Strahlbeins zwei nicht überschreiten. Ein weiteres charakteristisches Zeichen der Erkrankung ist eine auf Röntgenbildern sichtbare Vergrößerung des Interkostalraums, der das Strahlbein vom Talus und Sitzbein trennt. Der Raum um das Strahlbein wird durch eine Verkleinerung seiner Größe in anteroposteriorer Richtung aufgelöst.
Die aseptische Nekrose des Strahlbeines bei Erwachsenen wird am häufigsten durch ein Trauma des Fußes verursacht, seltener durch andere Ursachen (Folgen der Überlastung des Fußes bei Sportlern, Arbeitern usw.) In diesem Fall betrifft die aseptische Nekrose nicht die Verknöcherungskerne, sondern den bereits gebildeten Knochen. Die Läsion des Strahlbeines ist häufig mit Plattfüßen, Fuß- und Zehendeformitäten verbunden. Die Erkrankung sollte von einer Knochenfraktur, einer isolierten tuberkulösen Läsion oder einem entzündlichen Prozess abgegrenzt werden.
Unabhängig von der Krankheitsursache sind die klinischen Erscheinungsformen der aseptischen Knochennekrose gleich: Es besteht ein streng lokalisierter Schmerz bei Druck auf den Knochen und beim Gehen; es besteht ein Hinken, eine Bewegungseinschränkung in den Fußgelenken.
Bei Kindern beschränkt sich die Behandlung auf die Entlastung des Fußes und die Ruhigstellung (in orthopädischen Schuhen, gegebenenfalls mit einem Gipsstiefel‘).
Schmerzlinderung wird durch Wärme und Massage erreicht. Die Knochenstruktur baut sich innerhalb von 1,5-2 Jahren wieder auf. Bei Erwachsenen reichen diese Maßnahmen für eine Heilung möglicherweise nicht aus. In solchen Fällen ist eine Arthrodese des Sprunggelenks angezeigt.
Osteochondropathie der Köpfe der Mittelfußknochen (Köhler-II-Krankheit)
Laut Literatur macht die aseptische Nekrose der Köpfe der Mittelfußknochen 0,22 % aller orthopädischen Erkrankungen aus. Sie ist eine der häufigsten Lokalisationen der Osteochondropathie. Sie tritt zwischen dem 10. und 20. Lebensjahr vor allem bei Frauen auf.
Neben der typischen Kähler-II-Lokalisation werden atypische Läsionen (multiple bilaterale Läsionen an den Köpfen der Mittelfußknochen IV, I, V) manchmal auch an den Köpfen der Mittelfußknochen II und III gefunden. Kennzeichnend für die multiplen Köpfe der Mittelfußknochen ist das Vorhandensein statischer Fußdeformitäten: Längs- und Querplattfuß, Plattfußdeformität und Valgusdeformität der ersten Zehe. Viele Patienten zeigen auch Anzeichen einer dysplastischen Entwicklung.
Klinisch zeigen sich Schwellungen und Schmerzen im Bereich der betroffenen Mittelfußköpfchen, und die Beweglichkeit der Zehengrundgelenke ist eingeschränkt. Das radiologische Bild hängt vom Stadium des Prozesses ab. Die zerstörerischen Veränderungen führen zu Knochenumbau, Fragmentierung, Abflachung und Verformung der Köpfe. Im Endstadium der Erkrankung finden sich Anzeichen einer deformierenden Arthrose mit typischer Knochenhypertrophie im Kopfbereich und kleineren Veränderungen an der Basis der Phalanx.
Bei vielen Patienten kommt es zu einer vollständigen klinischen und röntgenologischen Genesung. Eine Umwandlung der Osteochondropathie in eine deformierende Osteochondritis ist überhaupt nicht notwendig, wenn ein wiederholtes Trauma des Fußes ausgeschlossen ist. Ein günstiges Ergebnis tritt ein, wenn die primäre Nekrose nicht durch eine Fraktur kompliziert wird. Dies ist nicht immer vermeidbar.
Einseitige Mittelfußköpfchenläsionen führen häufig zu einer übermäßigen Belastung des anderen Fußes, was manchmal zu einem pathologischen Umbau des Mittelfußknochens führt (Deichlander-Krankheit). Diese Patienten werden erst viele Jahre später bei einer Röntgenuntersuchung auf Fußschmerzen durch die Entwicklung der Deutschländer-Krankheit auf eine Vorgeschichte der Kähler-II-Krankheit aufmerksam.
Mögliche Ursachen der Schmerzen
Der Versuch, die Schmerzen im Fußgewölbe von innen heraus zu lösen, führt oft nur zu einer Verschlimmerung des Zustands. Um die unangenehmen Symptome zu lindern, muss die Ursache der Schmerzen richtig diagnostiziert werden – das kann nur ein Arzt feststellen.
- Entzündliche Erkrankungen;
- mechanische Traumata;
- Schwächung des Band- oder Gelenkapparates;
- degenerativ-dystrophische Pathologien;
- verschiedene Arten von Fußdeformitäten;
- Autoimmunanomalien;
- Stoffwechselstörungen;
- Langzeit-Trauma;
- andere Erkrankungen.
Das Auftreten oder die Verschlimmerung von Fußgewölbeschmerzen auf der Innenseite wird häufig durch folgende Faktoren ausgelöst:
- Unterkühlung (einschließlich des Tragens von unangemessenem, leichtem Schuhwerk);
- Unbequemes Schuhwerk;
- Übermäßige Belastung durch sportliche Aktivitäten;
- Hormonelle Ungleichgewichte;
- Fettleibigkeit;
- Hypodynamie;
- Verletzungen;
- Infektionen;
- unausgewogene Ernährung (einschließlich Diäten zur Gewichtsabnahme);
- Anhaltende Müdigkeit; Schlafmangel;
- Dehydrierung;
- Verschlimmerung von chronischen Krankheiten.
Wenn Sie von einem dieser Faktoren betroffen sind oder waren, sollten Sie dies bei Ihrem Arztbesuch unbedingt erwähnen.
Anomalien, bei denen das Fußgewölbe an der Innenseite schmerzt
Schnelle Ermüdung und Schmerzen an den Füßen sind charakteristisch für Klumpfuß, Plattfuß und andere ähnliche Erkrankungen. Das Risiko einer Fußdeformität wird durch das Tragen von Schuhen mit sehr hohen Absätzen und flachen Sohlen erhöht.
Ab dem 30. Lebensjahr steigt das Risiko einer Arthrose. Dabei handelt es sich um eine Erkrankung, die zu einer allmählichen Zerstörung des Knorpelgewebes führt, auch im Knöchel- und Zehenbereich. Leichte Beschwerden entwickeln sich schließlich zu starken Schmerzen. Der Schmerz entwickelt sich allmählich und wird immer stärker:
Die Arthritis ist ein ebenso gefährlicher Zustand. Sie geht mit einer anhaltenden Entzündung (infektiös oder nicht-infektiös) einher, die das Knorpelgewebe angreift. Bei der infektiösen Arthritis entwickelt sich die Entzündung rasch und führt zu einer starken Schwellung und Verformung des Fußes sowie zu Fieber. In der Regel geht ihr eine andere Krankheit voraus, wie z. B. eine akute Atemwegsinfektion, Grippe, Halsentzündung oder Lebensmittelvergiftung.
Gicht, eine Krankheit, die durch ein Ungleichgewicht im Purinstoffwechsel verursacht wird, kann auch an der Innenseite des Fußes Schmerzen verursachen. Gicht verursacht häufig Tophi – Klumpen mit einer dicken, weißlichen Flüssigkeit im Inneren. Die Harnsäurekristalle lagern sich um das Gelenk herum ab, verletzen das Gewebe, verursachen Schwellungen und Entzündungen und verformen den Fuß. Häufig verursacht Gicht Schmerzen im Ballen an der Innenseite des Fußes. Eine weitere häufige Nebenwirkung der Gicht sind starke Schmerzen, die plötzlich, meist nachts, auftreten und von einer Schwellung und Blaufärbung der Haut begleitet werden. Nach einiger Zeit klingen die Schmerzen von selbst ab, aber ohne Behandlung treten die Anfälle immer häufiger auf.
Das Innere des Fußes kann von entzündlichen Erkrankungen wie Bänderentzündungen und Sehnenentzündungen betroffen sein. Im ersten Fall sind die Bänder betroffen, im zweiten Fall die Sehnen. Beide Erkrankungen können durch das Tragen von unbequemem Schuhwerk, Unbeweglichkeit des Gewebes, Traumata, chronische Krankheiten (insbesondere Diabetes) und Übergewicht verursacht werden.
Symptome von Arthrose im Fuß
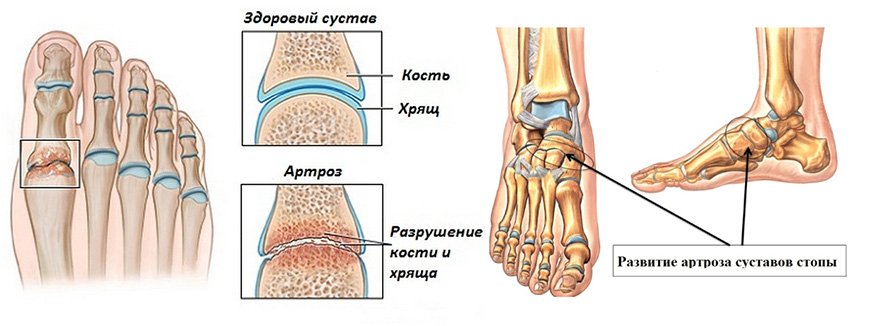
Für alle Mediziner stellt sich eine sehr wichtige Frage: ‚Wie lässt sich Arthrose im Fuß erkennen?
Die Krankheit wird durch die folgenden Symptome verraten:
- Schmerzsyndrom bei langen Spaziergängen, in aufrechter Haltung und nach großer Anstrengung.
- Schwellung oder Rötung der Haut an der betroffenen Stelle. Manchmal kann es auch zu einem Anstieg der Körpertemperatur kommen.
- Das Gelenk reagiert schmerzhaft auf Wetterumschwünge und auch auf den Kontakt mit kaltem Wasser.
- Die Füße knirschen (dies ist typisch für das zweite Stadium der Krankheit).
- Die Füße werden schnell müde.
- Steifheit in den Füßen am Morgen.
- An den Fußsohlen bilden sich Blasen.
Da die Krankheit eine Verformung der Gelenke verursacht, hat der Patient in den späteren Stadien meist Gangstörungen.
Darüber hinaus ist die Arthrose des Fußes durch folgende Symptome gekennzeichnet:
- Schmerzen – können juckend oder brennend sein;
- Knochenhypertrophie in Form von Osteophyten;
- Verdickung der Knöchel.
Da die Krankheit nicht nur Knorpel und Knochenfasern, sondern auch Muskelgewebe betrifft, gehören zu den Symptomen der Fußarthrose auch Veränderungen der Muskelstrukturen und Fibrosen.
Einteilung der Erkrankungen des Fußes
Wie bereits erwähnt, besteht der Fuß aus vielen kleinen Gelenken. Aus diesem Grund kann an jedem Teil des Fußes eine zerstörerische Tendenz auftreten. Die Arthrose des Fußes wird je nach ihrer Lokalisation in verschiedene Typen unterteilt. Im Einzelnen sind dies:
- Subtalare Banderkrankung;
- Erkrankungen des Ulnar-Karpal-Gelenks;
- Pathologie des Großzehengrundgelenks und der Bänder;
- Osteoarthritis der Fingergelenke.

Der Quelle zufolge wird die Arthrose je nach Entwicklungsstadium in die folgenden Typen unterteilt:
- Primär. Sie entsteht als Folge einer Pathologie im Fuß selbst oder als Folge einer Schädigung des Fußes.
- Sekundär. Sie wird durch Krankheiten verursacht, die nicht direkt mit dem Fuß zusammenhängen. Endokrine und andere Störungen können die Ursache der Krankheit sein.
- Polyarthritis. Bei dieser Krankheit sind mehrere Gelenke gleichzeitig betroffen.
Je nach Art der Gelenkzerstörung wählt der Arzt ein bestimmtes Maßnahmenpaket aus.
Diagnose von Gelenkschmerzen in den Füßen
Vor der Behandlung der Erkrankung ist es notwendig, eine Diagnose durchzuführen und eine genaue Diagnose zu stellen. Der Arzt wird die Quelle des Schmerzes und seine Ursache feststellen und das dadurch ausgelöste Problem klar benennen. Wenn die Symptome auf die Entwicklung einer Osteoporose hindeuten, wird eine Densitometrie empfohlen. Bei diesem Test wird die Knochendichte an den Stellen gemessen, an denen die Schmerzen am stärksten sind.
Bei Schmerzen in den Fußknochen sind eine Röntgenuntersuchung des schmerzhaften Bereichs, eine Ultraschalluntersuchung der Gelenke und Weichteile und gegebenenfalls eine MRT-Untersuchung angezeigt. Die letztgenannte Untersuchung wird in höchstens 20 % der Fälle durchgeführt, wenn die bisherigen Diagnosemethoden kein objektives Bild der Anomalie ergeben haben.
Dem Patienten kann auch eine Blutuntersuchung (OAB, vollständiges Blutbild, Biochemie, Zucker) und eine Urinanalyse (allgemeine Analyse) verordnet werden. Da jeder Fall einzigartig ist, wird die Anordnung der Untersuchungen bei der Erstaufnahme besprochen, wobei die Anamnese und die Symptome des Patienten erläutert werden. In der Klinik von Dr. Long werden nur die Tests und Untersuchungen verschrieben, die notwendig sind, um die Art der Beeinträchtigung zu bestimmen und eine Diagnose zu stellen.
Behandlung von Schmerzen in den Fußknochen
Eine Selbstbehandlung ist nicht akzeptabel. Für die Verschreibung von Schmerzmitteln ist eine Konsultation mit einem Orthopäden erforderlich. Es ist strengstens untersagt, Schmerzmittel einzunehmen und den Fuß weiter zu belasten wie bisher. Die Belastung des Fußes muss reduziert werden. Die folgenden Therapien werden bei dieser Pathologie eingesetzt:
- Chiropraktische und osteopathische Behandlungen.
- Verabreichung von Schmerzmitteln und entzündungshemmenden Medikamenten.
- Auswahl und individuelle Anfertigung von Orthesen.
- Physiotherapeutische Techniken, therapeutische Übungen, Massagen.
- Kinesiotaping, Stoßwellentherapie (UWT).
Die innovative DiTasin-Therapie wird in der Klinik von Dr. Long angewendet. Ein chirurgischer Eingriff wird nur in den extremsten Fällen empfohlen, wenn andere Methoden nicht zum gewünschten Ergebnis geführt haben. Ein Termin in unserer Klinik kann telefonisch vereinbart werden. Wir bieten kostenlose medizinische Beratung und Diagnostik.

Wir werden von 94% der Patienten weiterempfohlen.
Wir danken Ihnen für Ihr Vertrauen und Ihre Wahl.
- Ergänzung des Kahnbeines am Fuß.
- Die Fußwurzel des Fußes.
- Fraktur des Fersenbeins des Fußes.
- Gesprungener Mittelfußknochen.
- Fraktur des 5. Mittelfußknochens.
- Knochenstruktur des Strahlbeinfußes.
- Fußwurzelknochen des Fußes.
- Fersenbein-Sehnensack auf Lateinisch.
