Eine CPS-Blockade verursacht Schmerzen auf der betroffenen Seite, die in den unteren Rücken, das Gesäß und die Rückseite des Oberschenkels ausstrahlen können. Diese Schmerzen ähneln den Beschwerden, die bei einem Bandscheibenvorfall oder einer Spondylitis ankylosans auftreten. Ihr Arzt wird dies bei der Diagnosestellung berücksichtigen.

- Zahnhalteapparatentzündung – Symptome und Behandlung
- Zahnperiostitis: Symptome
- Ursachen des anokopischen Schmerzsyndroms
- Symptome des anokopischen Schmerzsyndroms
- Diagnose der Störung
- Vorbeugung
- Knochenschmerzen nach einer Fraktur
- Behandlung von Knochenschmerzen
- Schmerzen in den Beckenknochen, im Rücken und im unteren Rücken
- Behandlung des Sinus-Syndroms
- Aufklärung der Patienten
- Orthopädische Einlagen
- Medikamentöse Therapie
- Vorteile unserer Klinik für Schmerztherapie.
- Ursachen der Gicht
- Symptome der Gicht
- Arten von Tinnitus
- Was Sie bei Ohrenschmerzen tun können und was nicht
- Wie können die Schmerzen gelindert werden?
- Was man nicht tun sollte.
Zahnhalteapparatentzündung – Symptome und Behandlung
Viele Menschen kennen das Phänomen als Blutung – wenn die Wange neben einem schmerzenden Zahn vor ihren Augen anschwillt und Schmerzmittel bei den akuten Schmerzen nicht helfen. Die Knochenhaut des Zahns entzündet sich, oder es hat sich – wie die Mediziner sagen – eine odontogene Periostitis des Kiefers entwickelt. Diese Erkrankung ist an sich eine Komplikation von Zahnproblemen (Parodontitis, Parodontose), kann aber, wenn sie nicht richtig behandelt wird, noch schwerwiegendere Komplikationen verursachen.
Die häufigste davon ist die odontogene Periostitis des Kiefers, ein entzündlicher Prozess, der durch Erkrankungen der Zähne oder des Periostgewebes verursacht wird. Tiefe Karies, Zahnpulpitis, Parodontitis (ein entzündlicher Prozess an der Zahnwurzelspitze), Parodontitis – all diese Krankheiten führen zum Auftreten von Entzündungen, wenn sie nicht rechtzeitig behandelt werden. Eine weitere Ursache für eine Entzündung kann die Alveolitis sein – eine Entzündung der Alveolarperiost, in einigen Fällen nach einer Zahnextraktion. Eine Knochenhautentzündung nach einer Zahnextraktion tritt in der Regel bei Patienten auf, die bei den ersten Anzeichen von Komplikationen in der postoperativen Phase nicht sofort zum Zahnarzt gehen.

Seltener ist die toxische Periostitis, die durch das Eindringen einer Infektion über das Blut oder die Lymphe (meist durch eine allgemeine Infektionskrankheit) verursacht wird. Sie kann auch durch ein Trauma des Kieferknochens oder der umliegenden Weichteile verursacht werden.
Zahnperiostitis: Symptome
Je nach Form und Lokalisation des Prozesses können die Symptome wie folgt aussehen:
- Allgemeine Symptome: ausgeprägte Schmerzen an der Entzündungsstelle, Schwellung, spürbare Schwellung, Verfärbung des Zahnfleisches, Beweglichkeit der Zahneinheit, die die Ausbreitung des pathologischen Prozesses verursacht hat. Die Gesichtsschwellung sieht je nach Ort der Infektion unterschiedlich aus: Entwickelt sich die Entzündung in der Nähe der Vorderzähne, schwillt die Oberlippe oder das mittlere Gesichtsdrittel an; tritt die Entzündung in der Nähe der Kauzähne auf, schwillt die Wange an, manchmal auch das Unterlid und der Ohrspeichelbereich. Um zu sehen, wie die verschiedenen Arten der Zahnbettentzündung aussehen, siehe Fotos.
- Die akute seröse Periostitis des Unter- oder Oberkiefers geht mit einer starken Rötung der Schleimhäute, einer raschen Knötchenbildung und einer erhöhten Körpertemperatur einher. Die allgemeinen Symptome dieser Form der Entzündung sind besonders ausgeprägt.
- Die akute Eitererkrankung ist durch starke akute Schmerzen gekennzeichnet, die bei Kälte nachlassen und bei Wärme zunehmen. Schlaf und Appetit sind gestört, die Temperatur steigt deutlich an und der Allgemeinzustand des Patienten verschlechtert sich. Der Schmerz wird in der Regel über die betreffenden Nervenäste ausgestrahlt. So kann beispielsweise eine akute eitrige Knochenhautentzündung des Unterkiefers Schmerzen im Nacken, am Kinn, im Ohr und im Kiefergelenk verursachen. Die eitrige Knochenhautentzündung des Oberkiefers verursacht häufig Schmerzen in der Augenhöhle, im Schläfenbein und im Ohr.
- Die chronische Form der Erkrankung ist recht selten, wobei die chronische Periostitis des Unterkiefers häufiger vorkommt. Die Symptome sind mild, die Schwellung ist kaum spürbar und kann sich allmählich über einen langen Zeitraum entwickeln. Von Zeit zu Zeit treten Schmerzen und Beschwerden auf (Exazerbationsphasen).
In der Anfangsphase des entzündlichen Prozesses ist er in der Regel serös und wird später, wenn er unbehandelt bleibt, eitrig. Wenn eine große Menge Eiter vorhanden ist, kann der Abszess aufbrechen und der Eiter in den Mund abfließen. Die Schwellung wird zurückgehen und die Schmerzen werden nachlassen. Manche Patienten werden selbstgefällig und denken, dass das Problem gelöst ist und eilen nicht zum Zahnarzt. In Wirklichkeit ist dies nur eine vorübergehende Erleichterung, denn der pathologische Prozess kann jederzeit wieder einsetzen.
Ursachen des anokopischen Schmerzsyndroms
- Pollakisurie;
- Harninkontinenz;
- Chronische und rezidivierende Erkrankungen der Genitalorgane, der Blase und des Enddarms;
- Visceroptose (Vorfall der inneren Organe);
- Zystische Geschwülste im Becken.
Coccygodynie-Schmerzen treten bei Patienten mit Pathologie des Sakralnervengeflechts, periostalen und periostalen Läsionen in diesem Bereich und den Auswirkungen von Traumata auf. Coccygodynie kann ein Symptom eines neoplastischen Prozesses in der Sacrococcygealregion sein. Besteht der Verdacht auf einen Tumor, überweist der aufnehmende Arzt den Patienten zu einem Gespräch mit einem Onkologen im Jusupow-Krankenhaus.
Ein anokopisches Schmerzsyndrom kann verursacht werden durch:
- eine eingeschränkte Beweglichkeit des Ischiasgelenks, die infolge eines Traumas auftritt
- Ischämie der vertebralen, subcostalen und prävertebralen Nervengeflechte, die zu intraduraler sympathischer Plexitis, Tunnelneuropathien und reaktiver Neuritis führt;
- Trauma des Iliosakralgelenks bei der Geburt eines großen Fötus;
- Entwicklungsanomalien oder erworbene Defekte des Beckens und der Lendengegend;
- pathologische Prozesse in den Beckenorganen und Beckenfasern, die reflexartige muskulo-tonische Schmerzreaktionen oder Nervenreizungen verursachen;
- chirurgische Eingriffe im Bereich des Anorektums, des Dammes oder der Beckenorgane.
In 30 % der Fälle diagnostizieren die Ärzte eine idiopathische Kokzygodynie. Sie steht nicht im Zusammenhang mit einem Trauma oder einer organischen Pathologie der Beckenorgane. Das Schmerzsyndrom kann durch pathomorphologische Manifestationen im hypogastrischen und anterosakralen Nervengeflecht, einen gestörten venösen Abfluss und eine verminderte Schmerzempfindlichkeitsschwelle entstehen.
Symptome des anokopischen Schmerzsyndroms
Die Patienten klagen über Schmerzen im Steißbein, im Kreuzbein und in der periumbilikalen Region. Sie sind nicht in der Lage, ihre Schmerzen genau zu beschreiben. Die Schmerzen sind in der Regel nagend, dumpf, pochend, ziehend und manchmal brennend. Er ist auf das Steißbein oder nahe gelegene Bereiche – Damm, Leiste, Anus, Genitalien, untere Lendengegend, Kreuzbein, Hüften – beschränkt. Die Schmerzen verschwinden oder werden schwächer, wenn der Patient steht, und verstärken sich im Sitzen. Die Schmerzen nehmen zu, wenn der Patient auf dem Rücken liegt, aufsteht, Sport treibt und geht, den Rumpf beugt, beim Geschlechtsverkehr und bei der Defäkation.
Die Patienten sind gezwungen, auf einer Pobacke zu sitzen. Ihre Bewegungen werden fließend und vorsichtig. Schmerzkrisen werden durch physische Faktoren, übermäßige Anstrengung, Verschlimmerung chronischer Krankheiten, Unterkühlung, psychischen Stress oder Trauma ausgelöst. Darmstörungen, periphere Vasospasmen, Erbrechen, Schweißausbrüche und Pollakisurie sind bei einer Exazerbation keine Seltenheit. Es kommt zu Funktionsstörungen der Becken- und Unterleibsorgane.
Mit der Zeit entwickelt sich eine Asymmetrie der Sitzfähigkeit und eine Skoliose. In den frühen Stadien der Krankheit entwickeln die Patienten depressive und asthenische Reaktionen:
Die Patienten entwickeln Ängste vor einer unheilbaren Krankheit. In einigen Fällen ist das Schmerzsyndrom so stark, dass der Patient nicht mehr in der Lage ist, sich aufzusetzen, die Beine zu beugen oder die Hüfte zu bewegen. Sein Gang wird unnatürlich, und er geht mit kleinen Schritten in einer unfreiwillig halb gebeugten Haltung. Da der Patient Schmerzen hat und nicht in der Lage ist, seinen Darm zu entleeren, kann es zu Verstopfung kommen. Das posttraumatische perianale Schmerzsyndrom verschwindet innerhalb von 24 Stunden nach der Verletzung und kehrt Wochen oder Monate später zurück.
Diagnose der Störung
Eine allgemeine Blutuntersuchung ist in der Regel nicht erforderlich, um die Erkrankung zu diagnostizieren. Wenn die chronischen Schmerzen im unteren Rückenbereich vor dem 45. Lebensjahr auftreten, kann der Arzt Blut abnehmen, um im Labor Anzeichen einer Spondylose auszuschließen.
Zusätzlich zu Röntgenaufnahmen kann eine Computertomographie (CT) mögliche Wirbelbrüche oder Verrenkungen aufdecken.
Der Arzt muss die SPSS von anderen Krankheiten mit ähnlichem Krankheitsbild richtig abgrenzen. Dazu gehören:
- Tumore (z. B. Wirbelsäulenkrebs);
- Brüche oder Verformungen der Knochen;
- Infektionen;
- Bandscheibenvorfall;
- Spondylitis ankylosans;
- Erkrankungen des Hüftgelenks (z. B. Arthrose der Hüfte).
Wenn keine absoluten Gegenanzeigen vorliegen, verschreiben Ärzte Diclofenac oder Ibuprofen zur kurzfristigen Linderung von akuten Schmerzen. Es ist strengstens untersagt, NSAIDs ohne Rücksprache mit dem Arzt länger als eine Woche einzunehmen. Bei längerer Einnahme des Medikaments können schwerwiegende Nebenwirkungen, wie Magen-Darm-Blutungen, auftreten.
Andere konservative Behandlungsmaßnahmen gleichen eine unangemessene Beckenspannung aus. Der Arzt empfiehlt, dass der Patient spezielle Schuheinlagen oder Knieschoner erhält. Darüber hinaus können verschiedene individuelle orthopädische Bandagen eingesetzt werden, um die Beweglichkeit der Gliedmaßen zu verbessern. Eine Reihe von Schmerzmitteln kann über einen gewissen Zeitraum direkt in das Gelenk gespritzt werden, bis die Symptome vollständig verschwunden sind. Eine weitere Maßnahme ist die Radiofrequenztherapie. Diese Therapie wird in den meisten Fällen nicht von den gesetzlichen Krankenkassen übernommen.
Wenn konservative Maßnahmen nicht ausreichen, um die Schmerzen des CPS zu lindern, können chirurgische Maßnahmen zum Einsatz kommen. In der Regel wissen die Ärzte nicht, wie lange ein Patient behandelt werden muss, um signifikante Ergebnisse zu erzielen.
Vorbeugung
Die wichtigste Vorbeugungsmaßnahme besteht darin, die wöchentliche körperliche Aktivität zu steigern und ein optimales Körpergewicht zu halten. Es ist wichtig, bestehende Verspannungen im Hüft-, Knie- oder Knöchelbereich auszugleichen. Es ist wichtig, kurze Pausen einzulegen, wenn man im Sitzen trainiert. Zur Verbesserung der Beckenbeweglichkeit können einige Übungen durchgeführt werden.
Tipp: Es ist wichtig, dass Sie Ihren Arzt aufsuchen, sobald Sie Symptome einer akuten Sakroiliitis haben. Während der akuten Phase (starke Schmerzen auf der rechten oder linken Seite) sollten Schmerzmittel eingenommen werden. Je nach dem Grad der Entzündung und dem Röntgenbefund wird der Arzt eine geeignete entzündungshemmende Behandlung verordnen. Von einer Selbstbehandlung mit ungetesteten Medikamenten ist abzuraten, da sie unvorhersehbare Wirkungen haben kann.
Schmerzen im unteren Rücken sind die häufigste Ursache für eine Einschränkung der körperlichen Aktivität bei Menschen im arbeitsfähigen Alter. Unter diesen Symptomen macht das Iliosakralgelenk (SJP) 30-90 % aus.
Das Iliosakralgelenk (CJA) ist das größte Gelenk. Der Bewegungsumfang des Iliosakralgelenks ist begrenzt und seine Hauptfunktion ist die Stützfunktion. Das CPS stützt den Oberkörper und verringert die Belastung beim Gehen. Das Gelenk wird durch die Bänder gestärkt, die seine Beweglichkeit einschränken: das vordere und hintere Iliosakralband, das trochleäre Iliosakralband und das intercondyläre Band. Das CPS interagiert mit Muskeln und Faszien, darunter die thorakolumbale Faszie, der Musculus gluteus medius, der Musculus gluteus medius und der breiteste Rückenmuskel. Nach W. King et al. (2015) ist es genauer, sich auf den Iliosakral-Komplex zu beziehen als auf das CPS, das das Gelenk selbst und seine stützenden Bänder umfasst, von denen jedes eine Quelle von Schmerzen sein kann.
Die in der Literatur verwendeten Begriffe zur Beschreibung von Schmerzen, die von CPPS ausgehen, sind ‚CPPS-Dysfunktion‘, ‚CPPS-Schmerzsyndrom‘ (vielleicht auch einfach ‚CPPS-Syndrom‘) und ‚CPPS-Block‘. Der Begriff ‚CPPS-Schmerzsyndrom‘ wird für Schmerzen verwendet, die direkt von den Strukturen des Gelenks selbst ausgehen, während der Begriff ‚CPPS-Dysfunktion‘ für Schmerzen verwendet wird, die sowohl von intra- als auch von extraartikulären Strukturen ausgehen. Der Begriff ‚Gelenkblockierung‘ wird häufiger verwendet, wenn eine erhebliche Bewegungseinschränkung im Gelenk vorliegt.
Knochenschmerzen nach einer Fraktur
Ossalgie ist bei Menschen nach Knochenbrüchen recht häufig. In den meisten Fällen treten sie nach übermäßiger körperlicher Anstrengung auf. Darüber hinaus können alte Brüche durch Blutkrankheiten (Lymphogranulomatose, Leukämie), Störungen der Kollagensynthese, Autoimmunerkrankungen, Infektionskrankheiten und schwere allergische Reaktionen verursacht werden. Wenn ein Knochen nach einem Bruch auf Druck schmerzt, empfiehlt es sich, einen Facharzt aufzusuchen, der nach einer Untersuchung und weiteren Tests eine Behandlung empfiehlt. Als prophylaktische Maßnahme können Vitamin- und Mineralstoffpräparate sowie Kalziumpräparate sinnvoll sein.
Die Diagnose erfordert eine umfassende Untersuchung, einschließlich einer umfassenden Blutuntersuchung und Biochemie, sowie Gerätetests, wie z. B.
- Doppler-Ultraschalluntersuchung (USG)
- Magnetresonanztomographie (MRI);
- Elektrospondylographie; Arthroskopie;
- Röntgenuntersuchung;
- kontrastverstärkte Diskographie.
Die Wahl der Untersuchungsmethode erfolgt individuell unter Berücksichtigung der Beschwerden des Patienten.
Behandlung von Knochenschmerzen
Nach sorgfältiger Untersuchung des Patienten und Prüfung der Untersuchungsergebnisse verschreibt der Arzt eine Behandlung. Neben der Behandlung der Grunderkrankung werden Schmerzmittel und Medikamente zur Verbesserung der Knochenernährung verordnet. Als letztere können Chondroprotektoren, Vitamin- und Mineralstoffkomplexe und Nahrungsergänzungsmittel empfohlen werden. Antibiotika und entzündungshemmende Medikamente sind bei Knochen- und Gelenkschmerzen mit Fieber gerechtfertigt. Weitere Methoden sind Physiotherapie, Massage, Bewegungstherapie und Diät. Ärzte empfehlen bei Schmerzen in den unteren Gliedmaßen häufig die Verwendung von Hosenträgern, speziellen Orthesen und Knieschonern, um die Gelenke zu entlasten und den Zustand des Patienten zu lindern.
In der Sprechstunde erhalten Sie weitere Informationen. Ihr Arzt wird Ihnen sagen, was zu tun ist, wenn Ihre Beinknochen beim Gehen schmerzen, und Ihnen eine Reihe von Tests verschreiben, um die Ursache Ihrer Beschwerden zu ermitteln. Einen Termin können Sie online und unter den oben genannten Nummern vereinbaren.
Schmerzen in den Beckenknochen, im Rücken und im unteren Rücken
Wenn Schmerzen im unteren Rücken in die Beckenknochen ausstrahlen, liegt der erste Verdacht auf eine lumbosakrale Osteochondrose. Sie kann isoliert, in Kombination mit Spondyloarthritis und Wirbelinstabilität oder kompliziert durch eine Bandscheibenvorwölbung oder einen Bandscheibenvorfall auftreten. Um eine genaue Diagnose zu stellen, ist eine Untersuchung durch einen Spezialisten erforderlich. Es ist auch wichtig, rechtzeitig Röntgenaufnahmen zu machen, um den Ort des Problems zu bestimmen.
Anhaltende Schmerzen in den Beckenknochen und im unteren Rücken führen immer zu einem zerstörerischen Prozess. Schmerzen sind das Signal des Körpers, dass auf der einen oder anderen Seite des Körpers etwas nicht stimmt. In den frühen Stadien verursacht die lumbosakrale Osteochondrose nur geringe Schmerzen und kann schnell und einfach behandelt werden, aber in den späteren Stadien bricht die Person buchstäblich vor Schmerzen zusammen und benötigt eine langfristige Behandlung.
Wenn Sie Rücken- und Hüftschmerzen haben, ist es ratsam, so bald wie möglich einen erfahrenen Arzt aufzusuchen, um eine genaue Diagnose zu erhalten. Mit Hilfe chiropraktischer Techniken kann dann die Gesundheit Ihrer Wirbelsäule und Hüftgelenke wiederhergestellt werden. In unserer chiropraktischen Klinik wenden wir die folgenden therapeutischen Techniken an:
- Die Traktion der Wirbelsäule hilft, die Kompression der Radial- und Ischiasnerven bei lumbosakraler Osteochondrose zu beseitigen;
- Osteopathie und Massage können die Blut- und Lymphzirkulation wiederherstellen und die Mikrozirkulation in dem betroffenen Bereich verbessern;
- Bewegungstherapie und Kinesiotherapie stärken das Muskelskelett des Rückens und die Muskeln der unteren Gliedmaßen, was dazu beiträgt, die negativen Symptome schnell zu beseitigen und das Risiko künftiger Rückfälle zu vermeiden;
- Reflextherapie zur Stimulierung der Geweberegeneration, indem die verborgenen inneren Reserven des Körpers angezapft werden;
- Lasertherapie und andere physiotherapeutische Behandlungen.
Behandlung des Sinus-Syndroms
Jeder Patient wird individuell behandelt, je nach Schweregrad des Karpaltunnelsyndroms und seiner Ursache. Leichte neurologische Ausfälle werden konservativ behandelt, während in schwereren Fällen eine chirurgische Behandlung angezeigt ist.
Die konservative Behandlung ist umfassend und umfasst:
- Unterweisung des Patienten in der Vorbeugung und Behandlung der Kompression des Nervus ulnaris;
- Orthesen;
- pharmakologische Behandlung;
- Physiotherapie
Aufklärung der Patienten
Beim Kubitaltunnelsyndrom ist es wichtig, Positionen und Bewegungen zu vermeiden, die den Nervus ulnaris durch die umliegenden anatomischen Strukturen komprimieren könnten. Es ist daher ratsam, die Gewohnheit zu vermeiden, die Ellbogen auf harte Oberflächen zu stützen, die Arme für längere Zeit angewinkelt zu halten, wie z. B. beim Telefonieren, oder mit unter dem Kopf angewinkelten Armen zu schlafen. Auch wiederholte Beuge- und Streckbewegungen der oberen Gliedmaßen sollten vermieden werden.
Wenn es die Art der Arbeit nicht zulässt, monotone Armbewegungen zu vermeiden, sind häufigere Pausen zu empfehlen. Für Büroangestellte ist es ratsam, etwas Weiches unter die Ellbogen zu legen. Es sollte aber auch darauf geachtet werden, dass die Ellenbogen nicht vom Schreibtisch herunterhängen oder auf der Schreibtischkante aufliegen.
Orthopädische Einlagen
Die Verwendung spezieller Bandagen ist eine wirksame und sichere Methode, um eine Kompression des Nervus ulnaris zu verhindern. Den Patienten wird empfohlen, Orthesen zu tragen, um zu verhindern, dass sie das Ellenbogengelenk, insbesondere nachts, vollständig beugen können.

Medikamentöse Therapie
Die Pharmakotherapie wird streng individuell ausgewählt, wobei die Art der bestehenden Begleiterkrankungen und die Gründe für die Entwicklung des Ulnarkanalsyndroms berücksichtigt werden. Erforderlichenfalls erhalten die Patienten eine symptomatische Behandlung, um die Nervenleitung zu verbessern, die Nervenversorgung zu verbessern und die Schmerzen zu lindern. Dies kann Folgendes beinhalten:
Vorteile unserer Klinik für Schmerztherapie.
Einzigartige und bewährte Methoden der Schmerzbehandlung: Blockaden, Anästhetika, Mikroinfusionspumpen, RFD, Portsysteme für die langfristige Schmerzbehandlung
Eigenes klinisches Diagnostiklabor, Röntgendiagnostik, Rehabilitationszentrum und multidisziplinäres Krankenhaus – Sie erhalten die gesamte Diagnostik und Behandlung an einem Ort.
Ein Team von Spezialisten (Algologe – Schmerzspezialist, Anästhesist, Neurologe, Traumatologe, Rehabilitationsspezialist, Psychotherapeut usw.) kümmert sich sofort um Ihre Schmerzen.
Wir wenden westliche Behandlungsstandards an, alle Ärzte der Klinik haben eine Ausbildung in Israel absolviert.
Wir diagnostizieren genau die Ursache und lindern jede Art von Schmerz, auch chronische Schmerzen
bequemer Transport zur Klinik und schnelle Schmerzlinderung
ein persönlicher Manager begleitet Sie während Ihrer gesamten Behandlung
Wir veranstalten kostenlose Seminare und Webinare für unsere Patienten
komfortable Zimmer, speziell für Schmerzpatienten ausgestattete Operationssäle, keine Wartezeiten
Ursachen der Gicht
Alle Lebensmittel biologischen Ursprungs enthalten Purine, die die Bausteine von RNA und DNA sind. Purinbasen in der Nahrung werden abgebaut, wobei Harnsäure entsteht. Dies ist ein normaler Vorgang. Harnsäure ist in den Körpergeweben und im Blutplasma vorhanden. Das Blut transportiert Harnsäure zu den Nieren, wo sie gefiltert und mit dem Urin ausgeschieden wird. Ein Teil der Harnsäure (1/3) wird über den Darm ausgeschieden. Ist dieser normale Stoffwechsel gestört, beginnt sich die Harnsäure in übermäßigen Mengen anzusammeln.
Störungen des Purinstoffwechsels können verursacht werden durch:
- genetisch bedingte Enzymopathie. Gicht entsteht, wenn die Produktion von Enzymen, die für die Umwandlung von Purinbasen in Harnsäure und deren Ausscheidung aus dem Körper verantwortlich sind, von der Norm abweicht (bei einigen Enzymen ist ein Mangel entscheidend, bei anderen eine Überaktivität). Diese Anomalie ist weitgehend auf DNA-Schäden zurückzuführen. Die Stelle, die für diese Enzyme verantwortlich ist, befindet sich auf dem X-Chromosom. Männer haben ein X-Chromosom, Frauen haben zwei. Daher tritt Gicht häufiger bei Männern auf (Frauen haben sozusagen eine ‚Ersatzkopie‘ der entsprechenden Gene);
- eine erhöhte Aufnahme von Purinbasen.. In der Antike wurde Gicht als die ‚Krankheit der Könige‘ bezeichnet. Könige hatten die beste Ernährung von allen, sie konnten ohne Einschränkung das Fleisch von Jungtieren, Wurstwaren und Sahnetorten essen (und diese Lebensmittel sind führend im Puringehalt. Auch in fettem Fisch, Fleisch- und Fischbrühe und Hülsenfrüchten sind viele Purine enthalten). Überschüssige Purine in der Nahrung allein sind nicht gefährlich, da die Nieren normalerweise die gesamte Menge an Harnsäure, die sie aufnehmen, verkraften können. Liegen jedoch genetische Anomalien oder Nierenprobleme vor, ist die Wahrscheinlichkeit von Gicht sehr hoch;
- gestörte Ausscheidung von Harnsäure aus dem Körper. Eine Nierenerkrankung kann die Harnsäurefiltration verringern. Es wird weniger Harnsäure ausgeschieden und die Konzentration im Blut steigt;
- verstärkter Abbau von körpereigenen Purinverbindungen.. Der Mensch ist Teil der biologischen Welt, und unser Körper ist nach allgemeinen Gesetzen aufgebaut. RNS und DNS sind in unserem Körper – in jeder Zelle – vorhanden, was bedeutet, dass sie ihre eigenen Purinbasen haben. Ein erhöhter zellulärer Abbau (d. h. Katabolismus – der Abbau komplexer Verbindungen in einfachere) führt zu demselben Anstieg der Harnsäure im Blut, wie wenn wir übermäßige Mengen an Purinen von außen aufnehmen. Ursachen für einen verstärkten Abbau körpereigener Purinverbindungen können eine Radio- oder Chemotherapie, die Einnahme bestimmter Medikamente oder eine Hämolyse (Abbau roter Blutkörperchen bei schweren Infektionen oder Blutbildungsstörungen) sein.
Symptome der Gicht
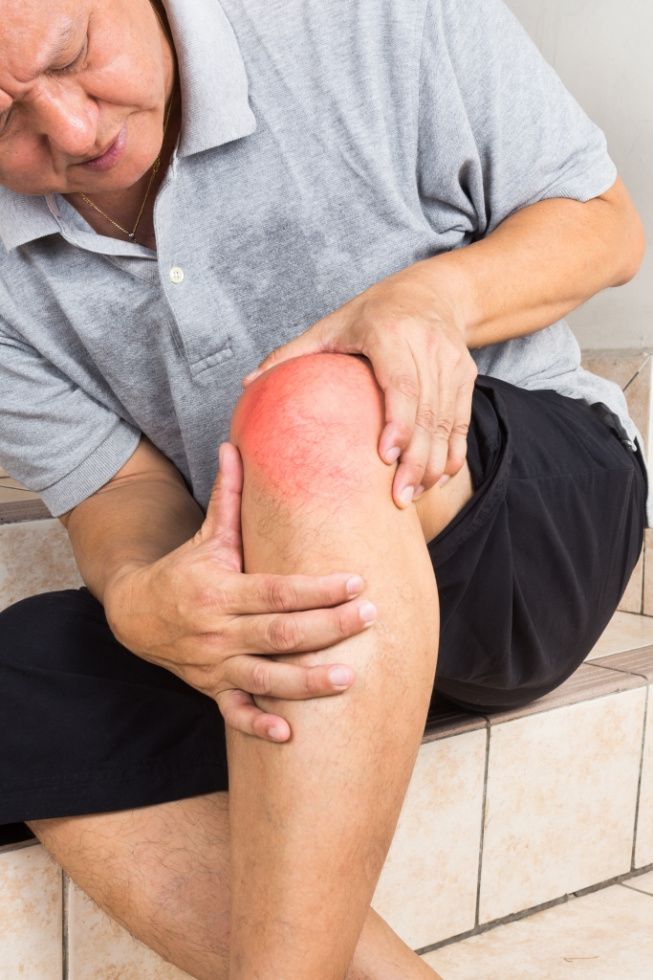
Das erste Stadium der Gicht wird als Hyperurikämie (erhöhter Harnsäurespiegel im Blut) bezeichnet. Die Hyperurikämie wird durch biochemische Blutuntersuchungen festgestellt. In den meisten Fällen treten keine weiteren Symptome der Krankheit auf. Gelegentlich kann es zu allgemeiner Schwäche, Schweißausbrüchen, juckender Haut und Verstopfung kommen.
Die Gicht selbst sollte ab dem Beginn eines akuten Gichtanfalls in Betracht gezogen werden. Eine Gichtarthritis kann einen Anfall auslösen:
Das Gelenk der Großzehe (Großzehengrundgelenk) ist in der Regel zuerst betroffen. In der Regel ist nur ein Gelenk des Fußes betroffen. Häufig sind auch andere kleine Gelenke, wie das Handgelenk oder die Zehengrundgelenke, betroffen. Später können die Gichtanfälle auch andere Gelenke betreffen. Bei Frauen kann die Krankheit zunächst mehrere Gelenke gleichzeitig befallen.
In der Regel dauert ein Gichtanfall nicht länger als 5-7 Tage, danach kommt es zur vollständigen Remission (alle Symptome verschwinden) – bis zum nächsten Anfall. Dies wird als intermittierendes (‚intervallartiges‘) Stadium der Gicht bezeichnet. Die Krankheit kann dann in ein chronisches Stadium übergehen.
Ein Gichtanfall äußert sich durch einen stechenden Schmerz in einem Gelenk. Recht schnell wird der Bereich um das Gelenk herum geschwollen und rot. Die Haut über dem Gelenk kann sich blau verfärben. Der Patient spürt Schüttelfrost und hat Fieber, das auf 38 °C oder mehr ansteigen kann. Jede Berührung des Gelenks verstärkt die Schmerzen, und das Gelenk verliert vollständig an Beweglichkeit. Die Schmerzen können sehr stark sein und lassen sich mit Schmerzmitteln nicht lindern.
Die meisten Anfälle treten nachts auf und klingen in der Regel am Morgen ab. In schweren Fällen können die starken Schmerzen jedoch bis zu drei Tage anhalten, danach lässt die Intensität langsam nach.
Arten von Tinnitus
Tinnitus-Schmerzen können sich auf unterschiedliche Weise äußern. Die spezifische Art des Schmerzes ist ein Anhaltspunkt für die Identifizierung der Pathologie.
- Plötzlicher Schmerz. Er geht mit einer akuten Schmerzempfindung einher und kann durch ein Trauma oder einen Fremdkörper verursacht werden;
- Fortschreitender Schmerz. Tritt vor dem Hintergrund einer Pathologie mit mäßiger Progression auf. Kann auf einen Ohrenschmalzpfropf oder eine Entzündung im Gehörgang hinweisen;
- Starke Ohrenschmerzen, begleitet von Pochen. Charakteristisch für Furunkel, SIA, Trauma;
- Er ist stechend und scharf. Der Schmerz tritt intermittierend auf und bringt Unbehagen mit sich. Die Hauptursache ist eine Neuralgie;
- Dumpfer Schmerz. Tritt vor dem Hintergrund einer disseminierten Otitis media auf, kann auf das Vorhandensein eines Ohrenschmalzpfropfens hinweisen, bei der chronischen Form auf eine Entzündung des Mittelohrs;
- Juckender Schmerz. Bezieht sich auf die Fälle, in denen es sich um eine externe Läsion handelt. Kann auf eine Otitis media, eine Beschädigung des Gehörgangs oder ein Ekzem zurückzuführen sein;
- Intermittierend. Diese Art der Empfindung ist charakteristisch für den Irrigation Pain;
- Schlucken. Zu den Ursachen gehören RSI, bösartige Wucherungen im Mund- und Rachenraum, Pharyngitis, Tonsillitis.
Was Sie bei Ohrenschmerzen tun können und was nicht
Wenn Ihr Kind Ohrenschmerzen hat, ist es ein Notfall, der einen Arztbesuch erfordert. Wenn ein Termin bei einem HNO-Arzt notwendig ist, können Sie einen Termin in unserer Klinik vereinbaren.
Wie können die Schmerzen gelindert werden?
- Ammoniak und Kampfer. Diese Lösungen werden zusammengemischt. Die Gaze wird in die Lösung getaucht und für einige Minuten in das Ohr gelegt, um den Schmerz zu lindern;
- Abkochung auf Zwiebelbasis. Eine weitere Möglichkeit, den Schmerz zu lindern. Mit dem warmen Sud werden das Ohr und der Gehörgang eingerieben. Dies hat eine desinfizierende Wirkung und lindert den Schmerz.
Alternativ dazu kann auch ein Schmerzmittel eingenommen werden. In manchen Fällen können auch gefäßverengende Tropfen verwendet werden.

Was man nicht tun sollte.
- Erhitzen des Ohrs. Diese Maßnahme kann zu einer Ausbreitung der Infektion führen;
- Behandlung mit Antibiotika. Diese Methode ist unwirksam und kann die Nervenenden schädigen;
- Die Anwendung von Medikamenten ’nach Vorschrift‘. Die Verwendung von Tropfen wird nur von einem Arzt auf der Grundlage von Untersuchungen und Tests verschrieben. Nur der Arzt kann unter Berücksichtigung des spezifischen Krankheitsbildes über die beste Behandlung für das Kind und den Erwachsenen entscheiden.
- ‚Volkstümliche‘ Methoden radikaler Natur.
In unserem medizinischen Zentrum Geraci arbeiten nur erfahrene Ärzte mit einem hohen Ausbildungsniveau. Wir verfügen über eine präzise Ausstattung: ein High-End-Ultraschallgerät und ein eigenes Labor für Untersuchungen.
Die Kosten für alle Leistungen des Medizinischen Zentrums können Sie in der Rubrik ‚Preise‘ einsehen oder über unsere 24-Stunden-Helpline +7 (863) 333-20-11 erfragen.
Lesen Sie mehr:- Schmerzen im kurzen Wadenbein beim Gehen.
- Schmerzen im Fersenbein des Fußes.
- Schmerzen in der Fußwurzel.
- Warum schmerzen die Füße nach dem Laufen?.
- Welche Muskeln schmerzen nach dem Laufen?.
- Schmerzen in der Knochenhaut des Schienbeins.
- Schmerzen im langen Strecker der Großzehe.
- Schmerzen in der Ellenbeuge des Fußes.
