Eine Schieloperation ist bei Erwachsenen aus verschiedenen Gründen angezeigt:
- Schielen bei Erwachsenen: Ursachen und Behandlung
- Kann Strabismus bei Erwachsenen korrigiert werden?
- Arten von
- Symptome
- Erworbener Klumpfuß
- Behandlung
- Ponseti-Methode
- Alternative Therapien
- Arten der Osteoporose der Gelenke
- Osteoporose des Hüftgelenks
- Wie wird eine Osteoporose der Gelenke diagnostiziert?
- Hardware-Behandlung des Schielens bei Erwachsenen
- Chirurgische Korrektur des Schielens bei Erwachsenen
- Ursachen des Schielens
- Wie wird die chirurgische Korrektur durchgeführt?
- Ursachen für posttraumatische Kontrakturen von Schulter, Ellenbogen, Knie usw.
- Behandlung von posttraumatischen Kontrakturen
- Was ist zu tun, wenn die Kontraktur bereits eingetreten ist?
- Prognose und mögliche Komplikationen
- Vorbeugung
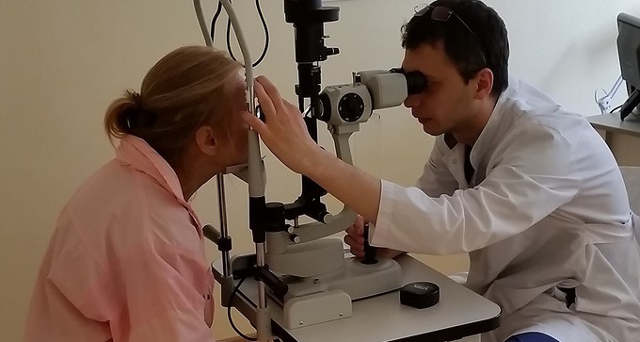
Schielen bei Erwachsenen: Ursachen und Behandlung
Normalerweise sind beide Augen in einer Sehachse ausgerichtet. Die Verarbeitung dieser beiden Projektionen durch das Gehirn führt zu einem einzigen dreidimensionalen Bild des fokussierten Objekts. Beim Schielen ist das beidäugige Sehen aufgrund einer Funktionsstörung der Augenmuskeln beeinträchtigt.
Schielen (Strabismus oder Heterotopie) ist eine Störung des Sehsystems, bei der die Funktion der Augenmuskeln gestört ist. Dies führt dazu, dass sich die Augäpfel beim Fokussieren des Blicks nicht mehr synchron bewegen. Optisch sieht es so aus, als würden die Augen in verschiedene Richtungen schauen. Beim Strabismus können sich die Augäpfel unabhängig voneinander bewegen. Jedes Auge kann nach unten oder rechts, oben oder links geneigt sein. Schielen kann beide Augen oder nur eines davon betreffen. Oft geht die Erkrankung mit anderen Augenkrankheiten einher, die die Ursache des Problems sind. In den meisten Fällen wird Strabismus in der Kindheit diagnostiziert. Selten beginnt das Schielen im Erwachsenenalter (es sei denn, es liegt ein Trauma vor, das der Pathologie vorausging).
In der Augenheilkunde gibt es eine Standardklassifizierung des Schielens. Es kann angeboren oder erworben und komorbide oder nicht komorbide sein.
Fälle mit kongenitaler Heterotopie sind in der medizinischen Praxis selten. Wenn sich die Pathologie bereits beim Fötus im Mutterleib entwickelt, kann dies bedeuten, dass die Mutter im letzten Schwangerschaftsdrittel an einer schweren Infektionskrankheit erkrankt ist oder starke Medikamente eingenommen hat, die die Entwicklung des Sehsystems des Kindes beeinträchtigt haben. Schielen kann sowohl bei Erwachsenen als auch bei Kindern auftreten. Es wird durch Krankheiten, die mit Brechungsfehlern zusammenhängen, oder durch Traumata verursacht.
Der konvergente Typ bezieht sich auf einen gleichen Abweichungswinkel der Augen des Patienten in Bezug auf die Achse des Brennpunkts. In diesem Fall behalten die Augäpfel ihre motorische Funktion.
Kann Strabismus bei Erwachsenen korrigiert werden?
Erworbenes Schielen ist leicht zu diagnostizieren und zu behandeln, im Gegensatz zu Fällen, in denen die Pathologie angeboren ist oder verstecktes Schielen bei Erwachsenen impliziert ist, das seine eigenen Merkmale hat (es kann nur durch eine eingehende Untersuchung erkannt werden, da es visuell normal ist).
Stellt ein Augenarzt bei einem Erwachsenen eine Heterotopie fest, wird er dem Patienten sofort eine Behandlung verschreiben. Andernfalls wird die Krankheit zu einem ernsteren Stadium fortschreiten und ästhetische und visuelle Beschwerden verursachen.
Die Behandlung des Schielens hat zwei Hauptziele: die Wiederherstellung der Funktion des beidäugigen Sehens (seine korrekte Ausbildung) und die Korrektur der Refraktion.
Um diese Ziele zu erreichen, muss der Augenarzt die Methoden für die künftige Therapie richtig bestimmen, die je nach den individuellen Merkmalen und dem Verlauf der Krankheit variieren können.
Die moderne Medizin bietet mehrere Möglichkeiten zur Beseitigung des Schielens:
- Apparative Behandlung, bei der eine vollständige oder teilweise Wiederherstellung des binokularen Sehens erreicht wird;
- Tragen von Brillengläsern;
- Okklusion – regelmäßiges Abdecken des gesunden Auges für die Dauer der Behandlung (dies geschieht, um den während der Behandlung erzielten Effekt nicht zu verlieren);
- eine chirurgische Methode, die angewandt wird, wenn eine kosmetische Korrektur erforderlich ist (sie allein trägt nicht zur Wiederherstellung des beidäugigen Sehens bei, d. h. sie hilft nicht, die beiden Bildprojektionen zu einem einzigen Bild zusammenzuführen).
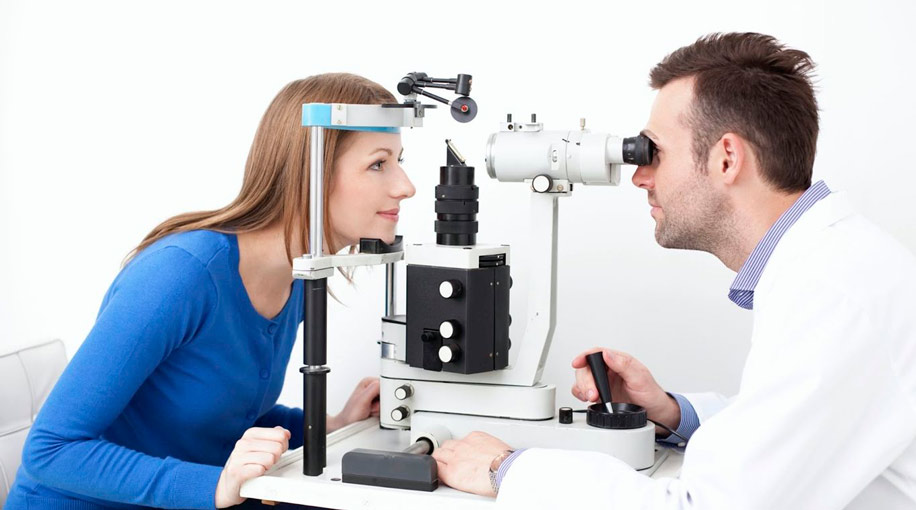
Die Frage, ob das Schielen korrigiert werden kann, wird in den meisten Fällen positiv beantwortet. Oft sind für den Therapieerfolg mehrere der oben genannten Behandlungen erforderlich.
Arten von
Schielen ist eine angeborene Pathologie der Wirbelsäule. Sie tritt bei 7 % der Frauen und doppelt so häufig (15 %) bei Männern auf. Er ist praktisch asymptomatisch und wird durch eine radiologische Untersuchung festgestellt.
Die Sakralisation wird je nach Art der Versteifung wie folgt eingeteilt:
Die tiefe Fusion ist durch das Eindringen der Wirbel in das Kreuzbein gekennzeichnet, ohne dass sie verschmelzen. Sie wird nicht als eigenständiger Typ unterschieden.
Je nach Art des anastomosierten Gewebes wird zwischen knöcherner, knorpeliger und artikulärer Fusion unterschieden.
Hinsichtlich der Symmetrie wird zwischen unilateral und bilateral unterschieden.
Hinsichtlich der Ätiologie wird zwischen echter und falscher Fusion (hohe Konzentration von Salzablagerungen) unterschieden.
Hinsichtlich der klinischen Symptome gibt es eine Klassifizierung:
- Asymptomatisch, wenn die Fusion zufällig entdeckt wird;
- früh einsetzende Schmerzen, die in das Gesäß und die Beine ausstrahlen, nicht schwerwiegend sind und nach Prellungen, Stürzen oder plötzlichem Bücken auftreten;
- ein späterer Beginn, der durch altersbedingte Veränderungen verursacht wird und nur im unteren Rückenbereich auftritt.
Symptome
Die Krankheit verläuft asymptomatisch, kann sich aber in seltenen Fällen mit folgenden Symptomen bemerkbar machen
- Schmerzen im unteren Rücken, im unteren Rücken, in den Beinen;
- Verminderter oder vollständiger Gefühlsverlust in den unteren Gliedmaßen mit teilweiser Funktionsstörung;
- eingeschränkte motorische Funktion der Wirbelsäule.
Zu den Risikopersonen gehören Personen über 25 Jahre sowie Personen, die nach Wirbelsäulenverletzungen Sport treiben und Gewichte heben.
Wenn die oben genannten Symptome auftreten, sollte ein Termin bei einem Orthopäden vereinbart werden. Auch eine Konsultation eines Unfallchirurgen oder Wirbelsäulenchirurgen ist ratsam.
Erworbener Klumpfuß
Der erworbene Klumpfuß kann durch ein Trauma der distalen Tibiaepiphyse verursacht werden. Bei Erwachsenen entwickelt er sich nach Talus- und Knöchelfrakturen mit ungenauer Frakturreposition und bei Tuberkulose des Fußes.
Paralytischer Klumpfuß Nach einer Muskel- oder Nervenverletzung ist die Art der Schädigung leicht zu erkennen. Die Ätiologie des paralytischen Klumpfußes im frühen Kindesalter ist nicht immer leicht zu bestimmen. Die Einseitigkeit der Läsion und andere Lähmungserscheinungen können einen angeborenen Ursprung der Deformität ausschließen.
Prognose. Ohne frühzeitige Behandlung schreitet die Deformität fort, wird dauerhaft und beeinträchtigt oft nicht nur die körperliche Entwicklung, sondern auch die Psyche des Patienten. Mit einer frühzeitigen orthopädischen Behandlung des Klumpfußes können recht zufriedenstellende Ergebnisse hinsichtlich der Form und Funktion des Fußes erzielt werden. Die Wiederherstellung der normalen Funktion wird erst nach vielen Jahren der funktionellen Therapie mit großen Schwierigkeiten erreicht.
Behandlung
Die Behandlung des angeborenen Klumpfußes kann konservativ oder chirurgisch erfolgen. Bei Säuglingen sollte die Behandlung so früh wie möglich begonnen werden, d. h. im Alter von 7-10 Tagen. In den leichtesten Fällen kann die Behandlung durch Ruhigstellung mit einem Flanellverband, korrigierende Gymnastik und Massage erfolgen. Die Behandlung kann von der Mutter selbst unter Anleitung eines Arztes durchgeführt werden. Im jungen Alter bestehen alle Knochen des Fußes aus Knorpel, haben nur Verknöcherungskerne und sind flexibel für Veränderungen im Wachstumsprozess, so dass der Fuß ohne Anästhesie mit bestimmten Manipulationen leicht korrigiert werden kann. Diese Manipulationen werden entsprechend den Grundstellungen des Fußes beim Klumpfuß durchgeführt: Supination, Adduktion und Sohlenflexion (Abb. 2).

Die Fink-Ettingen-Verbandstechnik bei Klumpfuß sieht folgendermaßen aus: Die Gliedmaße des Kindes wird am Knie rechtwinklig gebeugt, um die Muskeln zu entspannen. Die Binde ist 2 m lang und 5-6 cm breit. Das freie Ende der Binde wird auf die dorsale Oberfläche des äußeren Fußrandes gelegt und zweimal kreisförmig und straff um den Vorfuß gewickelt, und zwar vom äußeren Fußrand entlang des Fußrückens über den inneren Rand entlang der Sohle bis wieder zum äußeren Rand (gegenüber dem Varus des Fußes). Nach der zweiten Verbandsrunde wird der Verband von innen nach außen über die Außenseite des Unterschenkels bis zum Oberschenkel in der Kniekehle geführt, dann diagonal über die vordere Außenseite des Unterschenkels von oben nach unten und nach innen, zum inneren Fußrand geführt, zweimal kreisförmig gewickelt und dann vom äußeren Fußrand zum Oberschenkel geführt (Abb. 3).

Da der Verband unter Spannung angelegt wird, sollte der Zustand der Zehen überwacht werden, die nach dem Anlegen des Verbandes eine normale Farbe aufweisen sollten. Wenn die Zehenzyanose länger als 10 Minuten nach dem Anlegen des Verbandes anhält, sollte der Verband gelockert werden.
Ponseti-Methode
Die Ponseti-Methode ist häufig die wirksamste Methode bei Klumpfüßen. Dabei handelt es sich um eine spezielle Verbandstechnik, bei der die Bänder des Kindes so weit wie möglich gedehnt werden, ohne Schmerzen zu verursachen.
Die Ponseti-Methode dauert nicht länger als 5-6 Monate (in der Regel 2-3), und dann muss das Kind eine Spange tragen – spezielle Schuhe, die durch einen starken Stab miteinander verbunden sind. Der Facharzt wird der Mutter erklären, wozu sie dienen, wie man sie benutzt und wie lange das Kind sie tragen sollte. Es ist wichtig, daran zu denken, dass das Nichttragen von Einlagen fast immer zu einem erneuten Auftreten der Fußdeformität führt.
Viele Experten halten die Ponseti-Methode für eine hervorragende Alternative zur chirurgischen Behandlung. Ihr Hauptvorteil ist, dass das Gewebe nicht traumatisiert wird, wie es bei einer Operation der Fall ist. Operative Eingriffe führen häufig zu einer Versteifung des Gelenks, zum Abbau der Muskeln, die während der Operation manipuliert wurden, und zu anhaltenden Schmerzen. Bei der Ponseti-Methode treten diese Folgen nicht auf.
Alternative Therapien
Einige Eltern sind der Meinung, dass man den Klumpfuß auch ohne Gipsverband oder Operation behandeln kann. Sie verlassen sich auf andere Behandlungsmethoden. Aus diesem Grund gehen ihre Kinder zu spät zum Arzt, wenn der Prozess bereits weit fortgeschritten ist.
Eltern sollten sich darüber im Klaren sein, dass weder eine Klumpfußmassage noch Übungen allein die Fußdeformität beseitigen können. Oft ist sie so schwerwiegend, dass eine komplexe Operation erforderlich ist, um die Fußform zu korrigieren. Dennoch werden solche Techniken als Rehabilitationsmaßnahmen eingesetzt. Sie sind notwendig, damit die Muskeln während der Gipskorrektur nicht verkümmern und um den Effekt in der Erholungsphase zu festigen.
Während der Gipsanlegephase werden Massagen am Rücken, am Bauch, an den oberen Gliedmaßen und an den nicht eingegipsten Teilen der Beine durchgeführt. Durch diese Massage wird die allgemeine Körperspannung verbessert. Bei den therapeutischen Übungen beugt und streckt die Mutter die Beine des Kindes in den Knien und Hüften.
Arten der Osteoporose der Gelenke
Es ist üblich, die Krankheit in 4 Gruppen zu unterteilen:
- Postmenopausal (tritt bei Frauen in den Wechseljahren auf);
- senil (charakteristisch für ältere Menschen);
- sekundär (verursacht durch andere Krankheiten);
- Kombiniert (eine Kombination aus zwei oder sogar allen der oben genannten Arten).
Die Osteoporose unterscheidet sich auch darin, welche Gelenke betroffen sind. Betrachten wir sie einzeln.
Osteoporose des Hüftgelenks

Dies ist die schwerste und häufigste Form – 40 % der Osteoporosefälle betreffen das Hüftgelenk. Sie kann das Hüftgelenk schon bei leichter Belastung schädigen, und das pathologische Gewebe kann sich auf die Bandscheibenfortsätze der Wirbelsäule, die Schädelknochen und die Rippen ausbreiten. Die Osteoporose des Hüftgelenks tritt, wie auch andere Formen dieser Krankheit, bei Frauen häufiger auf als bei Männern.
Die charakteristischen Symptome einer Hüftgelenkschädigung sind:
- Krämpfe in der gesamten Skelettmuskulatur, meist nachts, können aber auch tagsüber auftreten;
- veränderte Körperhaltung;
- Schmerzen im unteren Rücken, an der Vorderseite und seitlich der Hüfte, die bei Anstrengung zunehmen;
- Schmerzen im Gesäß und in der Leiste (wiederkehrend), plötzlich, stoßweise;
- Hinken und Veränderung des Gangs, um die Beschwerden zu lindern, oft unbewusst;
- Fehlen von allem, was die Ursache für die Schmerzen sein könnte, d. h. praktisch keine Ursache;
- Schlaflosigkeit, Verschlechterung des Allgemeinzustands der Person;
- Schwäche in den Beinen (tritt in der Regel ein Jahr nach Ausbruch der Krankheit auf);
- Verformung des Brustkorbs (wenn der Prozess ausgedehnt und fortgeschritten ist).
Bei Osteoporose der Hüfte ist das Risiko eines Bruchs der Oberschenkelepiphyse, des Oberschenkelhalses und einer Schädigung der Hüftpfanne (Gelenkkapsel) am größten.
Wie wird eine Osteoporose der Gelenke diagnostiziert?
Wenn bei Ihnen Symptome einer Osteoporose der Gelenke auftreten, sollten Sie einen Allgemeinmediziner, Unfallchirurgen oder Rheumatologen aufsuchen. Der Arzt wird eine erste Untersuchung durchführen und Sie zu Untersuchungen überweisen. Die schnellste, bequemste und aussagekräftigste Methode ist die Ultraschall-Densitometrie. In nur wenigen Minuten kann eine Aussage über die Knochendichte im gesamten Körper getroffen werden.
- Röntgenaufnahmen von erkrankten Gelenken in zwei Projektionen, die Knochendurchlässigkeit, Spikes auf den Gelenkflächen und periartikuläre Frakturen erkennen lassen;
- Ultraschalluntersuchung der Gelenke;
- CT-SCAN;
- MRT;
- Blutuntersuchungen auf Kalzium, Schilddrüsenhormone und Östrogen.
Besteht der Verdacht auf eine sekundäre Osteoporose, wird eine Differentialdiagnose durchgeführt, um andere Krankheiten auszuschließen, die als Ursache in Frage kommen.
Hardware-Behandlung des Schielens bei Erwachsenen
Bis heute wurden verschiedene technische Systeme zur nicht-chirurgischen Korrektur des Schielens entwickelt und in die weltweite augenärztliche Praxis eingeführt. Trotz weit verbreiteter Skepsis ist ihre Wirksamkeit sehr hoch. Ein Gerätetraining dauert in der Regel 10 bis 20 Tage und umfasst vier bis fünf Geräte; eine Sitzung dauert im Durchschnitt zwischen 40 und 70 Minuten.
Insbesondere Sinoptophore-Geräte werden sowohl zu diagnostischen Zwecken als auch zur Wiederherstellung des beidäugigen Sehens eingesetzt – das Prinzip dieser Geräteklasse ist die getrennte, unabhängige Darstellung von Bildern für das rechte und das linke Auge (wenn z. B. das schielende Auge einen Teller und das gesunde Auge ein Kotelett sieht, muss der Patient eine Willensanstrengung und visuelle Vorstellungskraft aufbringen, um sich das Bild des Koteletts auf dem Teller vorzustellen). Mit solchen Methoden, die viel Motivation und Ausdauer erfordern, kann das Schielen in den meisten Fällen ohne chirurgischen Eingriff behoben werden.
Chirurgische Korrektur des Schielens bei Erwachsenen
Manche Patienten bestehen ungerechtfertigterweise auf einer radikalen Korrektur des Schielens ‚in einer Sitzung‘, sogar mit einem Skalpell. Diese Art von Maximalismus ist meist auf einen Mangel an Bewusstsein zurückzuführen. Vor allem sollten sich die Patienten bewusst sein und berücksichtigen, dass die Wiederherstellung der korrekten Position und der synchronen Bewegung der Augäpfel einen rein äußerlichen, kosmetischen Effekt hat und nicht automatisch die Wiederherstellung der Sehfunktion bedeutet.
Ein chirurgischer Eingriff zur Korrektur des Schielens bei Erwachsenen ist nicht immer angezeigt; die Empfehlung für eine Operation hängt von einer Reihe klinischer und anamnestischer Merkmale ab (Vererbung, Alter, erworbene oder angeborene Art des Schielens usw.). In einigen Fällen zielt die Operation beispielsweise auf die Wiederherstellung des natürlichen muskulären Gleichgewichts in der Augenmuskulatur ab: Ein schlecht funktionierender Muskel wird chirurgisch gestärkt oder geschwächt. Es gibt verschiedene Techniken – Resektion, Rezession (Verkürzung) des Muskels, Verlagerung des Ansatzpunktes usw. Meist müssen nicht nur ein, sondern mehrere übermäßig angespannte oder erschlaffte Muskeln operativ korrigiert werden; in manchen Fällen müssen beide Augen operiert werden, in anderen wird nur das schielende Auge korrigiert. In der Regel wird die Operation in mehreren Schritten geplant und durchgeführt.
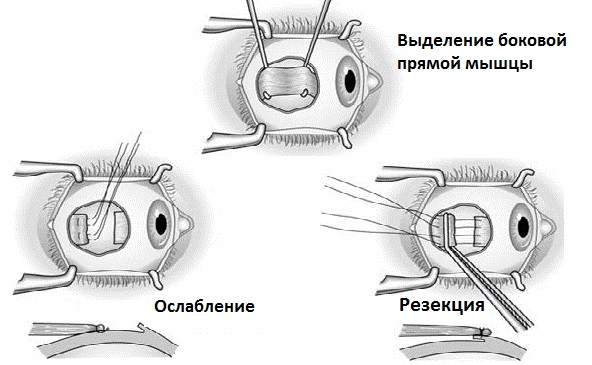
Ursachen des Schielens
- Kurzsichtigkeit, Weitsichtigkeit und Astigmatismus unterschiedlichen Grades
- Störungen des zentralen Nervensystems und Stress
- Komplikationen nach Infektionskrankheiten;
- traumatische Augenverletzungen;
- akute Verschlechterung der Sehschärfe auf einem Auge.
Bei dauerhaftem Schielen blockiert der Schutzmechanismus des zentralen Nervensystems das Bild des schielenden Auges, um Doppeltsehen zu verhindern. Die Folge ist eine Abnahme der Sehkraft und die Entwicklung einer Amblyopie, bei der ein Auge nicht zum Sehen benutzt wird.
Eine ausführliche computergestützte Untersuchung, einschließlich einer Reihe von Tests zur Überprüfung des beidäugigen Sehens, wird durchgeführt, um die Diagnose zu bestätigen und eine Behandlungsmethode auszuwählen.
Wie wird die chirurgische Korrektur durchgeführt?
Die zuverlässigste und wirksamste Methode zur Behandlung des Schielens bei Erwachsenen ist die Operation. Durch den chirurgischen Eingriff wird die symmetrische Stellung der Augenachse wiederhergestellt. Bei der chirurgischen Behandlung arbeitet der Chirurg an den Augenmuskeln und korrigiert die wahrgenommene Schielfehlstellung durch Schwächung oder Stärkung der Muskeln.
Die Operation wird an einem Tag durchgeführt und ist völlig schmerzfrei, da eine Anästhesie verwendet wird. Der Patient kann nach der Operation nach Hause gehen, da ein Krankenhausaufenthalt nicht erforderlich ist. Die Erholungsphase nach der Operation dauert eine Woche. Während dieser Zeit müssen die Anweisungen des Augenarztes befolgt und die Therapie fortgesetzt werden, um die Sehfunktion der Augen zu normalisieren.
Sobald beide Augen symmetrisch korrigiert sind, kann die Korrektur der Sehfunktion fortgesetzt werden. Zur Verbesserung der Sehkraft werden verschiedene Techniken eingesetzt, die individuell auf die Sehschwäche des Patienten abgestimmt sind.
Um das Sehvermögen wiederherzustellen, werden zusätzlich spezielle therapeutische Augenübungen oder eine Apparatetherapie verordnet.
Ursachen für posttraumatische Kontrakturen von Schulter, Ellenbogen, Knie usw.
Wie der Name schon sagt, wird die Bewegungseinschränkung durch eine traumatische Schädigung von Bestandteilen des Bewegungsapparates – Knochen, Sehnen, Faszien, Gelenke, Bänder, Muskeln und/oder umliegende Gewebe wie Haut, Unterhautgewebe, Blutgefäße und Nerven – verursacht. Statistisch gesehen führen Verletzungen der Gliedmaßen in siebzig Prozent der Fälle zur Entwicklung von Kontrakturen.
Bei diesen Verletzungen kann es sich um Einstich- und Schusswunden, Prellungen, Brüche, Verrenkungen, Verbrennungen, Schädel- und Wirbelsäulenverletzungen handeln. Wenn beispielsweise die Integrität der Haut und der tieferen Bindegewebsstrukturen wie Muskeln, Bänder und Sehnen beeinträchtigt ist, führt die Narbenbildung im Gelenk zu einer Einschränkung der Beweglichkeit. Die Narbenbildung strafft das Gewebe und fördert die Bildung von Adhäsionen; letztere bilden das, was als ‚Narbenbildung‘ bezeichnet wird. zusätzliche Fixierungspunkte – Hindernisse für die freie Bewegung.
Zu den kompliziertesten Kontrakturen gehören die, die durch Schussverletzungen entstehen. Denn neben den muskulo-faszialen Strukturen werden auch Blutgefäße und Nerven geschädigt.
Eine schlechte Durchblutung des Gewebes ist ein wichtiger Faktor für die Entstehung von Kontrakturen. Sie kann durch Ödeme, Störung der Integrität großer Gefäße, Kompression durch Stauschlauch oder Gipsbandagen usw. verursacht werden. Diese Art der Bewegungseinschränkung entwickelt sich sehr schnell (innerhalb von Stunden), im Gegensatz zu Narbenverformungen, die sich erst nach Monaten bilden.
Ein weiterer wichtiger Faktor ist der Schmerz, der Schutzkrämpfe auslöst. Er kann zu einer langfristigen Bewegungseinschränkung führen, auch wenn keine schweren Gewebeschäden vorliegen.
Eine Einschränkung der Beweglichkeit in einem oder mehreren Gelenken kann auch durch eine langfristige Zwangsruhigstellung der verletzten Gliedmaße verursacht werden. Dies kann zu Veränderungen der Gelenkkapsel (Elastizitätsverlust, Schrumpfung, Verdickung, Verwachsungen usw.) und zum Ersatz von Muskel durch Bindegewebe usw. führen.
Die Kontraktur wird nicht nur durch die Gewebeschädigung selbst verursacht, sondern auch durch deren Ursache (Muskelschwund, Hemmung, Subluxationen, Deformierungen der Knochen- und Gelenkstrukturen).
Behandlung von posttraumatischen Kontrakturen
‚Vorbeugen ist leichter als heilen‘. Die Prävention von Kontrakturen ist wichtig und wirksam.
- Die richtige Ruhigstellung der verletzten Gliedmaße (in ihrer natürlichen Position ohne übermäßige Kompression von Blutgefäßen und Nerven) ist eine wirksame Maßnahme. Einige Ärzte haben Erfahrung darin, Frakturen so schnell wie möglich ohne Gipsverband heilen zu lassen.
- Frühzeitige Mobilisierung der verletzten Gliedmaße (passive und aktive Übungen verbessern die Blutversorgung und die Nerventrophizität, beschleunigen die Heilung und verhindern die Bildung von Narbengewebe). Wenn eine tatsächliche Bewegung nicht möglich ist, führt die Visualisierung einer Vielzahl von Bewegungen zu guten Ergebnissen. Experimente haben gezeigt, dass Menschen, die während der Imagination nicht aufhörten zu trainieren, sich selbst nach sehr schweren Verletzungen und langen Zeiten völliger Unbeweglichkeit viel schneller und besser erholten.
- Eine angemessene frühzeitige Schmerzbekämpfung und die Vermeidung von Schwellungen und Mangeldurchblutung des Gewebes sind die wichtigsten Faktoren für die Verschlimmerung von Kontrakturen (Anästhesie, Physiotherapie).
- Wenn die Verletzung keine notfallmäßige Einweisung in ein Krankenhaus (und keine Operation) erfordert, kann eine Sitzung (oder mehrere Sitzungen) mit Osteopathie eine hervorragende Wirkung haben. In diesem Bereich der Medizin gilt die so genannte 72-Stunden-Regel: Nach diesem Zeitraum ist die Verletzung im Gewebe fixiert. Innerhalb von drei Tagen nach der Verletzung besteht eine reelle Chance, die Gewebe wieder in die ‚Matrix der Gesundheit‘ zurückzuführen und die Voraussetzungen für eine schnelle und korrekte Wiederherstellung der strukturellen Integrität und der natürlichen Mobilität zu schaffen.
Was ist zu tun, wenn die Kontraktur bereits eingetreten ist?
Die wichtigsten Elemente eines umfassenden Ansatzes sind:
- Positionierungstherapie. Sie zielt darauf ab, das Gewebe zu dehnen (bei Kontrakturen ist es verspannt). Dies wird durch den Einsatz von Orthesen und Schienen erreicht. Die Voraussetzungen sind Kontinuität, geringer Kraftaufwand und große Sorgfalt, um keine zusätzlichen Gewebetraumata zu verursachen.
- Die Bewegungstherapie wird als Kinesiotherapie bezeichnet: passiv und aktiv. Bei den passiven Übungen geht es darum, das Gewebe zu dehnen. Dabei ist es wichtig, dass die Muskeln entspannt sind (z. B. in warmem Wasser, in einer geeigneten Position usw.). Aktive Übungen (die individuell durchgeführt werden) zielen darauf ab, die Kraft der Muskeln gegen Kontrakturen zu erhöhen. Richtige Positionierung und Dosierung der Spannung, schrittweise Erhöhung der Amplitude und Dauer.
Prognose und mögliche Komplikationen
Selbst wenn sich eine Person einer umfassenden Behandlung des Reizdarmsyndroms unterzogen hat und die Symptome verschwunden sind, ist es wichtig, daran zu denken, dass die Therapie bei ⅓ aller Patienten wirksam ist und nur bei 10 % eine dauerhafte Remission eintritt. Das Krankheitsbild ist wellenförmig, d. h. es wird von periodischen Exazerbationen begleitet. In der Regel bleiben die Symptome ein Leben lang bestehen, verschlimmern sich aber nicht, sofern der Patient alle medizinischen Empfehlungen gewissenhaft befolgt hat.
Die Prognose verschlechtert sich, wenn keine oder eine schlechte Spätbehandlung erfolgt. Kolitis, Leber- und Bauchspeicheldrüsenerkrankungen, Störungen des Urogenitaltrakts, erektile Dysfunktion bei Männern, Menstruationsstörungen bei Frauen usw. können auftreten. Ein Reizdarmsyndrom in der Vorgeschichte führt jedoch nicht zu bösartigen Erkrankungen oder entzündlichen Darmerkrankungen.
Vorbeugung
Um dem pathologischen Prozess vorzubeugen, sollten Sie einfache präventive Empfehlungen befolgen:
- Ernähren Sie sich gesund;
- Führen Sie ein Trinkregime ein;
- Versuchen Sie, Stresssituationen zu vermeiden, kontrollieren Sie Ihre psycho-emotionalen Reaktionen, lernen Sie, sich vollständig zu entspannen;
- Befolgen Sie ein Regime von Arbeit, Ruhe und Schlaf;
- Mäßige körperliche Aktivität, aber vermeiden Sie übermäßige Anstrengung;
- regelmäßige Spaziergänge an der frischen Luft;
- das Rauchen und andere schlechte Angewohnheiten aufgeben;
- Suchen Sie einen Arzt auf und lassen Sie sich untersuchen, nicht nur, wenn Sie verdächtige Symptome bemerken, sondern auch als vorbeugende Maßnahme, wenn keine gesundheitlichen Probleme vorliegen.
- Kind im Alter von 2 Jahren mit Klumpfuß.
- Wie man Schielen behandelt.
- Wie man Klumpfuß bei einem Kind behandelt.
- Wie man einen Klumpfuß heilt.
- Kews ist.
- Behandlung des Klumpfußes bei Erwachsenen.
- Klumpfußkorrektur bei Kindern.
- Welcher Arzt behandelt die Körperhaltung bei Erwachsenen?.
