Eine Ruptur des Grades 1 erfordert keine starke Ruhigstellung der Gliedmaße. Den Patienten wird empfohlen, tagsüber elastische Bandagen zu tragen. Diese Produkte schränken die Beweglichkeit nur geringfügig ein und verhindern eine übermäßige Belastung des Sprunggelenks.
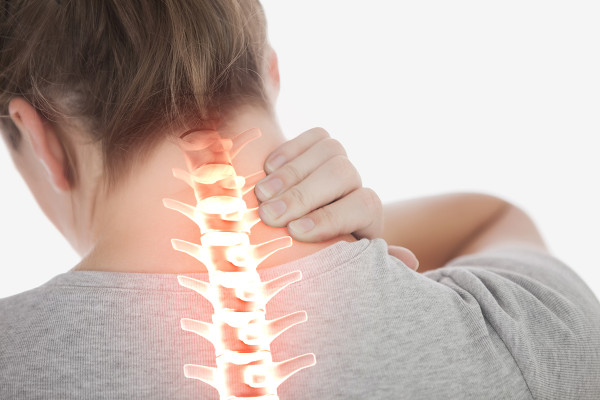
- Bänderverletzungen am Sprunggelenk
- Konservative Behandlung
- Verstauchte oder gerissene Bänder: Woran erkennt man sie?
- Wie sieht das Krankheitsbild aus?
- Symptome der Pathologie
- Stadien der Entwicklung
- Symptome
- Diagnose
- Physiotherapeutische Behandlung
- Therapeutische Übungen und Gymnastik
- Diagnose der Probleme
- Wie leistet man einer verletzten Person erste Hilfe?
- BÄNDERRISSE IM SPRUNGGELENK: WER IST GEFÄHRDET?
- WIE EIN BÄNDERRISS IM SPRUNGGELENK AUSSIEHT
- 1 STUFE
- 2 STUFE.
- 3 ENTSCHEIDUNG
- Massage bei chronischen Verletzungen
- Massage
- AdobeStock_220819137-1.jpg
- AdobeStock_288966178-1.jpg
- Wie funktioniert das?
Bänderverletzungen am Sprunggelenk
Bandverletzungen des Sprunggelenks sind eine der häufigsten Verletzungen. Sie sind der Hauptgrund, warum sich Patienten bei einem orthopädischen Unfallchirurgen vorstellen. Verstauchungen des Sprunggelenks machen bis zu 35 Prozent der Sportverletzungen aus. Diese Verletzungen können in der Regel konservativ und gut behandelt werden.
Einige Patienten, vor allem solche, die Sport treiben oder körperlich arbeiten, können jedoch trotz der Behandlung Schmerzen und Schwellungen haben. Außerdem kann bei dieser Patientengruppe ein Gefühl der Instabilität im Sprunggelenk auftreten. Die Instabilität oder Instabilität des Gelenks äußert sich in wiederkehrenden Verrenkungen des Fußes, in der Erwartung und Angst des Patienten vor wiederkehrenden Verrenkungen des Sprunggelenks.
In diesem Artikel wird die Anatomie der Bänder des Sprunggelenks im Detail erläutert, wie und warum sie geschädigt werden können und welche Methoden zur Diagnose und Behandlung der Instabilität des Sprunggelenks, sowohl konservativ als auch operativ, zur Verfügung stehen.
Das Sprunggelenk ist das Gelenk, das die Belastung vom Rumpf auf den Fuß überträgt. Dieses Gelenk wird von Schienbein, Wadenbein und Sprungbein gebildet.
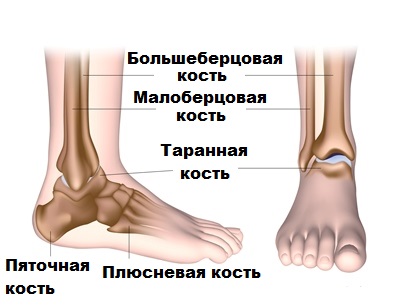
Ein normales, gesundes Sprunggelenk ist ein äußerst stabiles Gelenk. Seine Stabilität wird durch starke Bänder gewährleistet, die entlang der Innen- und Außenflächen des Gelenks verlaufen. Die Bänder verbinden das Schienbein und die Fußknochen. Die Bänder an der Außenseite des Gelenks (Talar-, Fibula- und Fersenbeinbänder) sind die am häufigsten geschädigten Bänder.
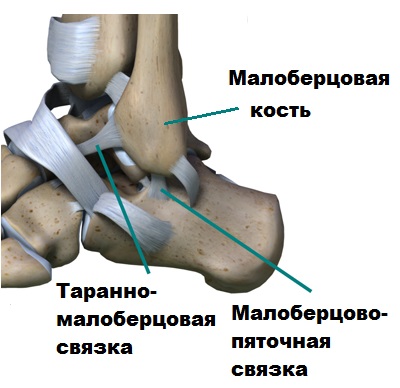
Wenn der Fuß nach innen gedreht wird, werden in erster Linie die vorderen talocruralen und calcaneofemoralen Bänder beschädigt. Wenn Patienten mit den oben genannten Verletzungen unzureichend behandelt wurden oder überhaupt nicht zum Arzt gegangen sind, heilen die Bänder möglicherweise nicht oder nur unter Dehnung.
Konservative Behandlung
Die meisten frischen Bänderrisse und Verstauchungen des Sprunggelenks können sehr gut konservativ behandelt werden.
Die konservative Behandlung besteht in der Regel aus einer mehrwöchigen Stabilisierung des Sprunggelenks mit einer Orthese, aktiver Physiotherapie und physikalischer Therapie.
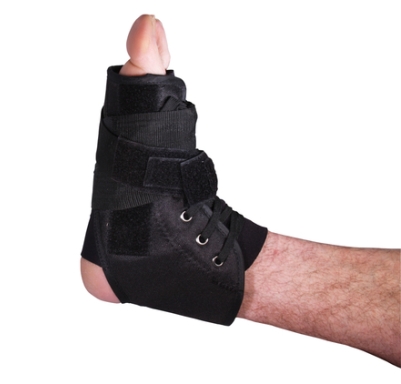
Statistisch gesehen wissen wir jedoch, dass ein Drittel aller Patienten trotz Behandlung eine chronische Instabilität des Sprunggelenks entwickelt.
Diese Instabilität wird von den Patienten oft schlecht toleriert, beeinträchtigt die berufliche und sportliche Tätigkeit und erfordert das ständige Tragen einer Orthese.
Länger andauernde Instabilität des Sprunggelenks, wiederholte Subluxationen im Zusammenhang mit einer Bandinsuffizienz sind Indikationen für eine Operation.
Verstauchte oder gerissene Bänder: Woran erkennt man sie?
Die Bänder des Gelenks sind ein Bündel verschiedener Bindegewebsfasern. Sie dienen dazu, die knöchernen Elemente des Gelenks zu verbinden, es zu stärken und den Bewegungsumfang des Gelenks zu begrenzen.
Die häufigsten Arten von Bänderverletzungen sind Risse und Verstauchungen. Wie kommt es zu Bänderrissen oder -dehnungen? Wie kann man feststellen, ob ein Band nach einer Gelenkverletzung gerissen oder gedehnt ist?
Eine Bänderzerrung ist ein pathologischer Zustand, der durch das Zerreißen einzelner Fasern des Bandes gekennzeichnet ist, bei dem jedoch die anatomische Kontinuität des Organs erhalten bleibt. Die Ursachen für diesen Zustand können unterschiedlich sein. Sie tritt bei plötzlichen und heftigen Bewegungen auf, die nicht spezifisch für das Gelenk sind.
Ein Bänderriss ist ein traumatischer Zustand, der durch einen vollständigen Bruch der Integrität des Bandes aufgrund einer Querdurchtrennung der Bindegewebsfasern entsteht. Die Ursachen für einen Bänderriss sind die gleichen wie bei einer Verstauchung, aber die auf das Gelenk ausgeübte Kraft ist viel größer.
Der Unterschied zwischen einem Bänderriss und einer Verstauchung ist auf den ersten Blick nicht offensichtlich. Es gibt keinen eindeutigen Unterschied zwischen diesen pathologischen Zuständen. In beiden Fällen ist die Integrität der Fasern beeinträchtigt. Es gibt jedoch eine Ausnahme: Bei einer Verstauchung handelt es sich um eine partielle, bei einem Riss um eine vollständige Schädigung.
Wie sieht das Krankheitsbild aus?
Fachleute unterscheiden drei Hauptschweregrade von Gelenkbandverletzungen, deren Variationen die Merkmale des klinischen Bildes des pathologischen Zustands bestimmen:
- Grad I, d. h. eine leichte Schädigung, besteht aus minimalen Einzelfaserrissen mit der Entstehung einer kleinen Gewebeläsion. Der Zustand ist durch mäßige Schmerzen und die Fähigkeit, das Gelenk zu bewegen, gekennzeichnet. Bei einer leichten Bänderruptur entsteht kein Hämatom.
- Grad II (mittelschwer) oder so genannte inkomplette Bänderruptur. In der Praxis äußert sich die Verletzung durch ein starkes Schmerzsyndrom im verletzten Gelenk, eine ausgeprägte Schwellung der Weichteile und eine plötzliche Bewegungseinschränkung.
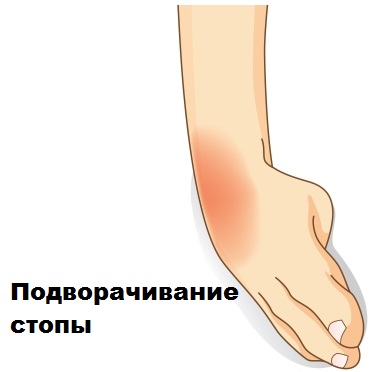
- Grad III, die schwere Ruptur, ist eine vollständige Trennung der Faserelemente, die durch akute, starke Schmerzen, eine starke Schwellung des verletzten Gelenks, Blutungen mit Hämatombildung und eine eingeschränkte Motorik gekennzeichnet ist. Das Gelenk weist ein charakteristisches Knacken und Schmerzen sowie eine abnorme Beweglichkeit oder Instabilität bei der Bewegung auf.
Die Symptome dieser Verletzungen können je nach Körperbau von Patient zu Patient unterschiedlich sein. Bei einer schweren Verrenkung oder einem vollständigen Riss ist die Beweglichkeit bei manchen Menschen stark eingeschränkt, während andere sich trotz Schmerzen bewegen können. Dies hängt von der individuellen Schmerzgrenze, dem Training und der Fitness ab.
Symptome der Pathologie
Zu den klassischen Symptomen einer Schädigung der Bänder, die die Knochen im Gelenk verbinden, gehören
- Schmerzen bei Bewegung, die auch im Ruhezustand nicht aufhören
- Anschwellen der geschädigten Stelle
- Ausgedehnte Hämatome am zweiten Tag nach der Verletzung
- Einschränkung des Bewegungsumfangs und der Beweglichkeit, bei vollständiger Unterbrechung möglicherweise Instabilität des Gelenks
- Taubheitsgefühl oder Kribbeln
- Knirschen oder Knacken im Gelenk bei Bewegungen
Was ist nach einer Bänderverletzung zu tun? Legen Sie zunächst Eis auf die Verletzungsstelle, um Schwellungen und Hämatome zu reduzieren, und nehmen Sie ein Schmerzmittel. Zögern Sie nicht, Ihren Arzt aufzusuchen und sich einer Diagnose zu unterziehen.
Stadien der Entwicklung
Je nachdem, welches Gelenkband verletzt ist, gibt es drei Stadien der Schädigung:
Das erste Stadium, die Verstauchung, ist dadurch gekennzeichnet, dass die Gesamtintegrität erhalten bleibt, aber ein Teil der Bänderfasern reißt.
Zweiter Grad oder Riss – die mechanische Integrität des Bandes ist teilweise beschädigt.
Ein Bänderriss dritten Grades oder ein vollständiger Riss ist mit einer Instabilität des Gelenks verbunden.
Die erste Diagnose wird bei der Untersuchung gestellt. Um das Ausmaß der Verletzung vollständig beurteilen zu können, muss eine Diagnostik durchgeführt werden.
Symptome
Der Patient klagt über Schmerzen. Die Verletzungsstelle ist geschwollen und die Gelenkkontur ist abgeflacht. Bei einer partiellen Ruptur besteht eine leichte bis mäßige Schwellung, bei einer vollständigen Ruptur ist die Schwellung beträchtlich und betrifft oft auch benachbarte anatomische Segmente. Das Ausmaß des Ödems hängt nicht nur von der Schwere der Verletzung ab, sondern auch vom Alter der Verletzung. So können nicht ausgeheilte (mehr als einen Tag alte) Verstauchungen oder Risswunden mit einem stärkeren Ödem einhergehen als frische vollständige Wunden. Vollständige Wunden weisen fast immer einen Bluterguss der Haut auf.
Der Grad der Stütz- und Bewegungseinschränkung hängt auch von der Schwere der Verletzung ab und reicht von leichten Schwierigkeiten bei Verstauchungen bis hin zur Unfähigkeit, das Bein zu stützen, bei kompletten Rupturen. Die Palpation des Bandes ist schmerzhaft. Krepitationen sind nicht vorhanden. Eine abnorme Steifheit des Gelenks (z. B. Fehlen der normalen seitlichen Bewegung oder übermäßige Bewegung des Knies nach vorne und hinten) ist auch bei größeren Rissen und Verletzungen zu beobachten.
Diagnose
Bänderrisse ähneln klinisch oft sehr stark periartikulären oder intraartikulären Frakturen, so dass in allen diesen Fällen Röntgenbilder angefertigt werden, um eine Knochenschädigung auszuschließen. Bei Bänderrissen in der Nähe des Bandansatzes ist auf den Röntgenbildern manchmal eine lose dünne Knochenplatte zu sehen – ein Fragment, das sich mit dem Band gelöst hat. Eine CT-Untersuchung des Gelenks wird empfohlen, um kleinere Schäden an den dichten Strukturen des Gelenks auszuschließen, während eine MRT-Untersuchung des Gelenks dazu dient, das Ausmaß von Bandschäden zu beurteilen. In einigen Fällen wird eine Arthroskopie zur Diagnose und Behandlung eingesetzt.
Das Schultergelenk ist ein äußerst aktives Gelenk mit vielen verschiedenen Bewegungen. An diesem Gelenk ist eine große Anzahl von Bändern befestigt. Zu den möglichen Verletzungen gehören je nach Lokalisation Verletzungen des Kreuzbandes (ACL), Verletzungen des Sternoklavikularbandes, Verletzungen der Sehnen des kurzen und langen Kopfes des Bizeps und Verletzungen der Rotatorenmanschette der Schulter, die von den Sehnen des Supraspinatus, Subscapularis, Scapularis und Obturator minor gebildet wird.
Die Bänder des Schultergelenks können infolge einer Auswärtsdrehung des Arms, eines Sturzes auf den ausgestreckten Arm, eines Schlags auf das Schlüsselbein oder einer plötzlichen Streckung des Arms bei einem Wurf zerrissen werden. Das Gelenk ist geschwollen, deformiert und geglättet. Es kann zu Blutergüssen kommen. Die Beweglichkeit ist eingeschränkt. Ist die Bizepssehne gerissen, kommt es zu einer Verkürzung des Bizeps brachii, wenn man versucht, den Arm zu beugen. Schulterbandverletzungen können vollständig oder unvollständig sein, wobei die Symptome bei einem vollständigen Riss ausgeprägter sind.
Die Diagnose wird anhand des klinischen Bildes und der Röntgenaufnahmen des Schultergelenks gestellt, die keine knöchernen Schäden zeigen. Eine Magnetresonanztomographie des Schultergelenks ist angezeigt, wenn der Verdacht auf eine Labrumverletzung und einen vollständigen Riss anderer Bänder besteht. In einigen Fällen werden auch Arthrographie und Ultraschall eingesetzt. Können Ort und Ausmaß der Verletzung mit den oben genannten Untersuchungen nicht bestimmt werden, wird der Patient zur Schulterarthroskopie überwiesen, die sowohl als diagnostisches als auch als therapeutisches Verfahren (Naht des Defekts) eingesetzt werden kann.
Physiotherapeutische Behandlung
Physiotherapeutische Behandlungen sind bei der Behandlung von Knöchelverletzungen immer zu empfehlen. Ihre therapeutische Wirkung ist nicht weniger wirksam als die einer pharmakologischen Behandlung. Bei Bandverletzungen 1. und 2. Grades werden physiotherapeutische Behandlungen auch am 3. und 4. Tag der Behandlung empfohlen. Nach chirurgischen Eingriffen hingegen werden sie während der Rehabilitationsphase durchgeführt. Die Wahl der Physiotherapie wird vom Traumatologen für jeden Patienten individuell getroffen. Er oder sie berücksichtigt dabei:
Die Elektrophorese wird in der Anfangsphase der Behandlung eingesetzt. Dabei wird eine mit einer Lösung getränkte sterile Gazeauflage auf die verletzte Stelle gelegt und Metallplatten darauf platziert. Unter dem Einfluss elektrischer Impulse dringen die Medikamentenmoleküle in die tiefsten Gewebe ein. Während des Eingriffs werden Glukokortikosteroide, Schmerzmittel und nichtsteroidale Entzündungshemmer eingesetzt. Chondroprotektive Lösungen werden verschrieben, um die Heilung von Bändern, die sich von der Knochenbasis gelöst haben, zu fördern.
Neben der Elektrophorese können während der Rehabilitation auch folgende physiotherapeutische Behandlungen durchgeführt werden
- Ultraschalltherapie. Sie dient der Verbesserung der Mikrozirkulation im geschädigten Gewebe und der Steigerung des Lymphabflusses. Es folgt eine vollständigere Absorption der Medikamente – Salben, Gele, Lotionen. Die Medikamente werden besser absorbiert und in den Bändern und Sehnen verteilt;
- UHF-Therapie. Beschleunigt die Reparaturprozesse, stoppt den Entzündungsprozess. Und durch die Erweiterung der Blutgefäße verbessert sie den Stoffwechsel;
- Paraffin-Therapie. Die Physiotherapie hilft, starke Schwellungen und sogar hartnäckige, ausgedehnte Hämatome schnell zu beseitigen. Die verbesserte Mikrozirkulation erhöht die Versorgung des geschädigten Gewebes mit Sauerstoff, Nährstoffen und bioaktiven Substanzen.
Die Magnettherapie ist eine unverzichtbare physiotherapeutische Maßnahme bei Knöchelverletzungen. Nach ihr verbessert sich der Blut- und Lymphabfluss, und die Entzündung wird reduziert. Es wurde auch eine vollständigere Aufnahme von Medikamenten aus Salben und Gelen beobachtet.
Therapeutische Übungen und Gymnastik
Therapeutische Übungen werden den Patienten empfohlen, um die Funktion des Band-Sehnen-Apparats zu verbessern. Die Übungen beginnen mit leichten Aufwärmübungen. Sie werden allmählich immer schwieriger. Als allgemeine Regel für therapeutische Übungen gilt, dass Sie keine Schmerzen jeglicher Intensität empfinden sollten. Die Übungen sollten in Maßen durchgeführt werden:
Den Patienten wird empfohlen, mehrmals täglich auf den Zehen und dann auf den Fersen zu gehen. Rehabilitationstherapeuten empfehlen, den Fuß zu beugen und zu strecken und kreisförmige Drehungen auszuführen, um eine schnelle Genesung zu erreichen.
| Behandlungsmethoden. | Medikamente, Physiotherapie, Übungen |
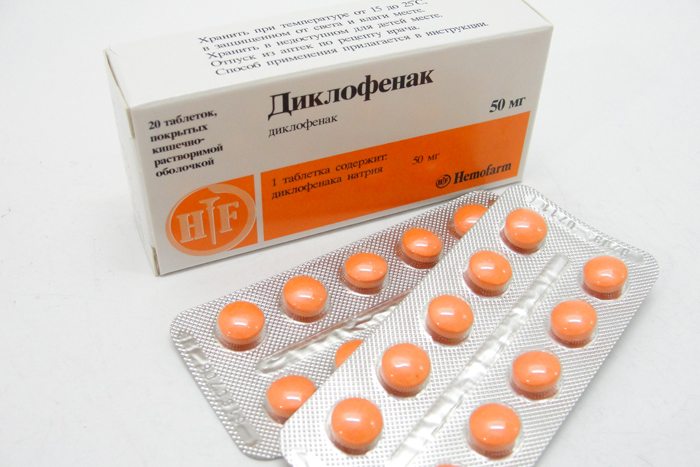
| Pharmakologische Medikamente | Systemische NSAIDs (Celecoxib, Diclofenac, Ketorolac), topische NSAIDs (Fastum, Voltaren, Ketorol, Arthrozilen), Chondroprotektoren (Dona, Alflutop, Structum, Tereflex), Venotone (Troxevasin, Lyoton, Heparinsalbe), Medikamente zur Verbesserung der Durchblutung (Detralex, Venarus, Flebodia). |
| Physiotherapeutische Behandlungen. | UHF-Therapie, Elektrophorese, Paraffintherapie, Ultraschalltherapie, Magnettherapie. |
| Chirurgische Eingriffe | Sehnen- und Knochennähte |
| Therapeutische Übungen und Gymnastik | Gehen auf Zehenspitzen, Gehen auf Fersen, Aufheben von kleinen Gegenständen vom Boden mit den Zehen, Rollen von Flaschen mit den Füßen. |
Schäden an den Bändern des Sprunggelenks können bereits im ersten Stadium schwerwiegende gesundheitliche Probleme verursachen, wenn sie nicht behandelt werden. Innerhalb weniger Monate entwickeln sich Komplikationen wie Plattfüße, gewohnheitsmäßige Verrenkungen, Arthritis und Arthrosen. Deshalb ist es wichtig, nach einer Verletzung so schnell wie möglich einen Arzt aufzusuchen. Eine gut durchgeführte Untersuchung und kompetente Behandlung von Bänderrissen kann irreversible Folgen vermeiden.
Diagnose der Probleme
Die Diagnose wird anhand der äußeren Untersuchung des Patienten, seiner Beschwerden und der instrumentellen Befunde gestellt. Die aussagekräftigsten Röntgenbilder sind die direkten und seitlichen Projektionen. Mit ihnen lässt sich ein Bänderriss von einem Gelenk- oder Röhrenknochenbruch unterscheiden.
Ein erfahrener Diagnostiker kann die Art der Verletzung nach der Analyse der Ergebnisse der Ultraschalluntersuchung bestimmen, obwohl diese als zusätzliche Untersuchungsmethode angesehen wird. Der Ultraschall zeigt das Ausmaß und die Lage von entzündlichen Schwellungen und Blutungen in der Gelenkhöhle.
Die MRT ist in der Regel bei Patienten indiziert, die sich auf eine Operation vorbereiten. Die Untersuchung ermöglicht es, das Operationsfeld abzubilden, das Ausmaß der Ruptur zu beurteilen und Schäden an den knöchernen und knorpeligen Strukturen des Sprunggelenks auszuschließen.
Wie leistet man einer verletzten Person erste Hilfe?
Die Erste Hilfe wirkt sich auf die Geschwindigkeit und Intensität der Genesung des Sprunggelenks sowie auf die Art der Symptome aus. Die Person wird auf eine feste Unterlage gelegt, mit einer dünnen Decke oder einem Pflaster zugedeckt und ruhig gehalten. Das verletzte Gelenk wird vollständig geschont und das Bein mit einer Schiene oder einem Verband in einer leicht erhöhten Position fixiert.
Anschließend wird mit kalten Kompressen gekühlt, um die Intensität der Schmerzen zu verringern. Ein mit Eiswürfeln gefüllter Plastikbeutel wird alle halbe Stunde für 10 Minuten auf den Knöchel gelegt. Auch ein Stück gefrorenes Fleisch, gemischtes Gemüse oder ein in kaltes Wasser getränktes Handtuch sind geeignet. Kalte Umschläge haben nicht nur eine schmerzlindernde Wirkung, sondern verhindern auch entzündliche Schwellungen, die durch die Verengung kleiner Blutgefäße entstehen.
Die verletzte Person erhält eine Tablette mit einem nichtsteroidalen Antirheumatikum (NSAID). Dazu gehören Diclofenac, Naiz (Nimesulid) und Ketorol (Ketorolac). Wenn diese Medikamente nicht in der Hausapotheke vorhanden sind, wird Paracetamol verwendet. Bis zum Eintreffen des Rettungsdienstes wirken diese Medikamente schmerzlindernd.
BÄNDERRISSE IM SPRUNGGELENK: WER IST GEFÄHRDET?
Ein verstauchter Knöchel kann in jedem Alter auftreten. Manchmal geschieht es buchstäblich ‚überraschend‘: ein Spaziergang, ein Stolpern und schon ist es passiert: ein Schmerzanfall durch gerissene Bänder im Sprunggelenk und die Unfähigkeit, den Fuß zu treten. Es gibt jedoch Menschen, die besonders anfällig für Verletzungen sind:
- Leistungssportler.
- Liebhaber von Skigebieten, Inlineskaten, Schlittschuhlaufen usw.
- Mit Schaufeln bewaffnete Gärtner: Das Umgraben des Bodens im Frühjahr führt zu einer starken, ungewohnten Belastung des Knöchels.
- Patienten mit abnormen Füßen: Valgusfuß, Plattfuß usw.
- Patienten mit Erkrankungen des Bewegungsapparats: Skoliose, Haltungs- und Gangstörungen.
- Patienten mit Adipositas.
- Menschen mit angeborenen Erkrankungen, bei denen das Bindegewebe besonders elastisch ist (Marfan-Syndrom, Ehlers-Danlos-Syndrom, usw.).
WIE EIN BÄNDERRISS IM SPRUNGGELENK AUSSIEHT
1 STUFE
Dehnung eines kleinen Teils der Fasern.
- Unbehagen beim schnellen Gehen oder Laufen. Keine Schmerzen im Ruhezustand.
- Leichte Schwellung über der Läsion und am Vorfuß.
2 STUFE.
Teilweiser Riss – erhebliche Faserschädigung.
- Scharfer Schmerz bei jedem Schritt und in Ruhe, besonders beim Aufwachen.
- Erhebliche Schwellung, die beim Anziehen von Schuhen spürbar ist (der schmerzhafte Fuß ist größer als der gesunde Fuß).
3 ENTSCHEIDUNG
Bänderriss mit ausgedehntem Trauma des Sprunggelenks.
Die Symptome eines Bänderrisses sind besonders schwerwiegend:
- Unfähigkeit, den Fuß aufgrund von Schmerzen zu belasten;
- Schwellung des gesamten Gelenks, die Rötung kann bis zur Mitte des Schienbeins reichen;
- Hämatom über dem verletzten Band.
Wenn diese Symptome auftreten, suchen Sie sofort einen Arzt auf!
Massage bei chronischen Verletzungen
Bis zu 50 Prozent der Patienten, die eine Knöchelverletzung erleiden, suchen keinen Arzt auf oder lassen sich anschließend nicht angemessen behandeln. Dies ist mit einer hohen Rate an schlechten Behandlungsergebnissen verbunden. Bei dreißig Prozent der Patienten treten nach einer Knöchelverletzung Langzeitfolgen auf. Dabei kann es sich insbesondere um eine chronische Instabilität des Sprunggelenks handeln.
Bei Langzeitverletzungen ist eine Massage allein wahrscheinlich nicht ausreichend. Wenn sich eine Instabilität entwickelt hat, kann sie in einigen Fällen innerhalb der ersten zwei Monate mit externen Fixierungsvorrichtungen behandelt werden. Ist die Verletzung umfangreicher, müssen chirurgische Eingriffe vorgenommen werden. Diese werden in 3 Gruppen eingeteilt:
Massage

Massage
- Lokale Gewebereparatur des gerissenen Bandes;
- Reparatur mit Allotransplantaten (erhaltenes Spendergewebe);
- Ersatz von Kunststoffen durch synthetische Prothesen.
Wenn die Verletzung schon lange zurückliegt, das Bein aber immer noch schmerzt, anschwillt oder bei Anstrengung kippt, sollte man einen Arzt aufsuchen. Es kann ein kompletter Bänderriss vorliegen, der noch nicht diagnostiziert und behandelt wurde. Wenn die Diagnose zeigt, dass eine Heilung mit konservativen Methoden möglich ist, wird die Massage zusammen mit anderen Behandlungen eingesetzt: Physiotherapie, Krankengymnastik, Ozontherapie und andere Methoden zur Schmerzlinderung und Verbesserung der Durchblutung.
AdobeStock_220819137-1.jpg

AdobeStock_220819137-1.jpg
Wenn ‚Kreuze‘ gerissen sind, können sie in den allermeisten Fällen nicht ohne Operation geheilt werden. Die Bänder heilen nicht von selbst. Das Gehen mit einem gerissenen Band ist verboten: Es führt zu Dystrophie des Gelenks, Muskelschwund und kann zu chronischen Schmerzen führen.
Es gibt nur zwei Situationen, in denen eine Operation nicht möglich ist:
- Teilriss des Kreuzbandes (d. h. Wenn nur ein Teil der Faser beschädigt ist, wird diese Art von Verletzung auch als Verrenkung bezeichnet);
- Medizinische Kontraindikationen für eine Operation.
In der ersten Zeit nach der Verletzung ist das Gelenk geschwollen und die Schmerzen sind stark. Aus diesem Grund ist es klinisch unmöglich festzustellen, ob die Bänder vollständig gerissen sind. Eine richtige Untersuchung ist erst möglich, wenn das Hämatom entfernt und das Knie betäubt ist. Zu diesem Zweck wird eine Punktion durchgeführt. Die Gelenkhöhle wird durchgespült. Nach der Entfernung von Blut und Gerinnseln erfolgt die Betäubung mit einer Lokalanästhesielösung. Es kann eine Procainlösung von 0,5 % oder 1 % verwendet werden, die in 25-30 ml injiziert wird.
Eine instrumentelle Untersuchung ist immer erforderlich. Es ist wahrscheinlich, dass mehr als nur die Bänder beschädigt wurden. Der Arzt wird zumindest eine Röntgenaufnahme machen. Dies ermöglicht den Ausschluss von Berstungsbrüchen (wenn ein Knochenfragment an der Ansatzstelle des Bandes abbricht) sowie von Schäden an den Oberschenkel- und Schienbeinkondylen.
Nach den erforderlichen therapeutischen und diagnostischen Eingriffen wird die Extremität ruhiggestellt. Ein Gipsverband wird für 2 Monate angelegt. In der ersten Woche tritt in der Regel eine große Schwellung auf. Dies führt zu einer Zunahme des Volumens der Gliedmaße. Die Gliedmaße ist beim Anlegen des Gipses immer geschwollen. Wenn die Schwellung zurückgeht, wird der Verband gelockert. Er sollte nach 5-7 Tagen gewechselt werden.
Dann beginnt der Genesungsprozess. Es werden Schmerzmittel, Bewegungstherapie und Krankengymnastik eingesetzt. Dem Patienten werden statische Übungen für die Oberschenkelmuskulatur empfohlen. Intraartikuläre Injektionen von Hyaluronsäure und plättchenreichem Plasma können eingesetzt werden, um die Regenerationsprozesse zu beschleunigen und dystrophe Veränderungen des Knorpels im Kniegelenk zu verhindern.
AdobeStock_288966178-1.jpg

AdobeStock_288966178-1.jpg
Die konservative Behandlung ist manchmal die wichtigste Säule der Behandlung von Patienten mit Knieverletzungen. Dies gilt nicht nur für verstauchte Bänder. Bei manchen Patienten ist eine Operation kontraindiziert. Andere weigern sich einfach, sie durchführen zu lassen. Die Gründe dafür sind unterschiedlich: Angst vor einer Operation, der Irrglaube, dass Bänder ohne Operation verschlossen werden können, Unterschätzung der Auswirkungen der Verletzung usw. In jedem Fall kann man eine Person, die eine Operation ablehnt, nicht zwingen. Aber man kann mit allen Mitteln helfen. Es gibt Methoden, die die Genesung des Patienten beschleunigen können. Allerdings können sie bei einem vollständigen Riss der Bandstrukturen die Instabilität des Kniegelenks nicht beseitigen.
Die Kunsttherapie ist eine der wirksamsten Behandlungsmethoden. Bei dieser Technik werden zwei Medikamente in das Knie injiziert:
1. Hyaluronsäure. Dies ist ein ‚Schmiermittel‘ für das Gelenk. Es mildert die Reibung der Gelenkflächen, lindert Schmerzen und verlangsamt degenerative Prozesse im Knorpelgewebe. Die Zerstörung des Knorpels ist bei Patienten, bei denen eine chirurgische Bandreparatur erforderlich war, aber nicht durchgeführt wurde, fast unvermeidlich. Mit Hyaluronsäure kann das Auftreten von Arthrose verzögert und ihr Schweregrad verringert werden.
2) Plättchenreiches Plasma. Wenn der Patient Hyaluronat in der Apotheke kauft, muss er kein zweites Präparat für die Arthrotomie kaufen. Es wird direkt vor der Injektion in das Knie aus dem Blut des Patienten hergestellt. Dazu entnimmt der Arzt Blut aus der Ellenbogenvene. Die Blutzellen werden entfernt, so dass nur die Thrombozyten übrig bleiben. Durch den Entzug der Flüssigkeit ist deren Konzentration um ein Vielfaches höher als im Blut. Dieses Plasma wird in das Knie injiziert.
Wie funktioniert das?
Thrombozyten sind für die Bildung eines Blutgerinnsels verantwortlich. Jede Verletzung geht mit der Bildung eines Blutgerinnsels einher. Seine Hauptfunktion besteht darin, die verletzte Stelle zu verschließen, die Blutung zu stoppen und die Verletzungsstelle von pathogenen Bakterien und anderen schädlichen Faktoren zu isolieren. Darüber hinaus müssen die im Gerinnsel enthaltenen Blutplättchen dafür sorgen, dass die Wunde heilt. Sie sezernieren Wachstumsfaktoren, die regenerative Prozesse anregen. Einen ähnlichen Mechanismus nutzen wir bei der konservativen Behandlung von Knieverletzungen. Die Injektion von plättchenreichem Plasma in das Gelenk stimuliert die Reparatur der intraartikulären Strukturen.
Lesen Sie mehr:- Verletzung der Bänder des Sprunggelenks.
- Beschädigte Bänder des Sprunggelenks.
- Teilriss der Bänder des Sprunggelenks.
- Behandlung von Bänderrissen im Sprunggelenk.
- Beschädigte Bänder des Sprunggelenks Foto.
- Bänder im Sprunggelenk.
- Ruptur des medialen Seitenbandes.
- Verrenkung des Sprunggelenks.
