Eine Torsion der Bänder des Fußes ist eine relativ häufige Erscheinung. Sie tritt auf, wenn der Fuß plötzlich nach innen gedreht wird. Klinisch äußert sich eine Verstauchung durch Bewegungs- und Tastschmerz, insbesondere im vorderen Teil des Sprunggelenks, Bewegungseinschränkung und Schwellung. Die Diagnose wird auf der Grundlage des klinischen und radiologischen Bildes gestellt. Die wichtigsten Behandlungsmaßnahmen sind die Schonung der Gliedmaße und die Kontrolle des Ödems (Anwendung von Eis, Kompressionsverband, Hochlagern der Gliedmaße). In schwereren Fällen ist eine chirurgische Behandlung erforderlich.

- Schmerzen in den Zehen
- Konservative Behandlung
- Mögliche Diagnosen – Ursachen für Verdickungen am Fuß
- Was ist eine Valgusdeformität?
- Risikofaktoren
- Alter
- Kosmetische Operationen an den Füßen
- Paul
- Berufsbedingte Verletzungen
- Schwangerschaft
- Sport und Tanzen
- Ursachen von Fußschmerzen.
- Vorbeugung gegen geschwollene Füße
- Schlussfolgerungen
- Prognose
- Wie behandelt man Wundliegen?
- Behandlung von Druckgeschwüren des Stadiums 1
- Fußlähmung. Arten, Ursachen und Risikofaktoren
- Zu den Ursachen, die zu einer Fußlähmung führen können, gehören:
- Je nach Schwäche der Kontraktion der Fußmuskulatur wird unterschieden:
- Symptome der Fußparese
- Symptome einer Fußparese
- Komplikationen im Zusammenhang mit Fußlähmungen
- Traditionelle Medizin
- Vorbeugung
Schmerzen in den Zehen
Das Morton-Neurom (auch als Interdigital- oder Interdigitalneurinom bezeichnet) ist eine häufige Ursache für Schmerzen im Vorfußbereich. Es äußert sich durch ein scharfes, brennendes Gefühl in den entsprechenden Zehenzwischenräumen. Oft strahlen die Schmerzen und das Brennen den Fuß hinauf in Richtung Knöchel oder bis in die benachbarten Zehen aus.
Meistens befindet sich das Neurom im dritten oder zweiten Zehenzwischenraum und äußert sich daher als Schmerz, Brennen und/oder Taubheitsgefühl zwischen dem dritten und vierten oder zweiten und dritten Zeh.
Von der pathologischen Anatomie her handelt es sich nicht um ein echtes Neurom. Mit anderen Worten: Das Morton-Neurom ist kein gutartiger Tumor des Nervs, der als Neurom bezeichnet wird, sondern eine entzündliche Läsion des Nervs und eine Verdickung des ihn umgebenden Gewebes.
Das Tragen von Schuhen mit engen Beinen oder hohen Absätzen verschlimmert in der Regel die Symptome der Erkrankung.
Der Nervus soleus medialis und der Nervus soleus lateralis sind Äste des Nervus tibialis, in den sich dieser in Höhe des Sprunggelenks aufspaltet. Diese Nerven sorgen für die sensorische und motorische Innervation der Fußsohlenoberfläche.
- Der Nervus medianus ist größer und innerviert die Haut und Muskeln der ersten, zweiten und dritten Zehe sowie die innere Hälfte der vierten Zehe (ähnlich wie der Nervus medianus in der Hand).
- Der Nervus cutanus lateralis innerviert die äußere Hälfte des 4. Fingers und die gesamte Sohlenfläche des 5. Fingers (ähnlich wie der Nervus ulnaris an der Hand).
Finger (ähnlich wie der Nervus ularis an der Hand). Im weiteren Verlauf teilen sich diese Nerven in die gemeinsamen Fingernerven auf, aus denen wiederum die medialen und lateralen Äste der benachbarten Finger vor jedem Interdigitalraum in Höhe der Köpfe der Mittelfußknochen entspringen. Anders als an der Hand, wo die Äste des Nervus medianus und des Nervus ulnaris nur selten zusammenlaufen, wird der dritte Nervus interdigitalis am Fuß durch Fasern des Nervus medianus und des Nervus popliteus lateralis gebildet.
In etwa 50-85 % der Fälle ist der dritte Interphalangealnerv vom Morton-Nerv betroffen, wahrscheinlich weil er größer ist und zwischen den beiden beweglichsten knöchernen Strukturen liegt. In anderen Fällen ist der zweite Interphalangealnerv betroffen. Sehr selten sind der erste und der vierte Interkostalnerv betroffen, und die Gründe, warum die beiden letztgenannten betroffen sind, sind unklar.
Konservative Behandlung
Zunächst werden alle Fälle von Morton-Neuromen konservativ behandelt. Den Patienten wird empfohlen, Schuhe mit einer geräumigen Zehenspitze und einem niedrigen Absatz zu tragen. Weiche Einlagen oder eine maßgefertigte orthopädische Einlage können verwendet werden, um den Druck auf den schmerzhaften Bereich zu verringern.
Zur Schmerzlinderung können nicht-steroidale Antirheumatika verschrieben werden. In einigen Fällen kann eine Physiotherapie in Form von Ultraschall oder Elektrostimulation wirksam sein. Die Injektion eines Kortikosteroids in den Zehenzwischenraum zusammen mit einem Lokalanästhetikum zu diagnostischen Zwecken ermöglicht in einigen Fällen eine recht lang anhaltende Wirkung.
Wenn eine konservative Behandlung über längere Zeit erfolglos bleibt und andere mögliche Ursachen für Fußschmerzen ausgeschlossen sind, kann eine chirurgische Behandlung angezeigt sein.
Mögliche Diagnosen – Ursachen für Verdickungen am Fuß

Es gibt viele Ursachen für Knötchen, Blasen, Kegel und andere Verformungen. Bei der Diagnosestellung orientiert sich der Arzt an:
- die Lage der Formation – ein Knötchen an der Außenseite oder an der Unterseite des Fußes, an der Großzehe oder an der kleinen Zehe;
- strukturelle Merkmale – knöcherne oder weiche Knötchen unter der Haut des Fußes, klein, groß, beweglich
- Empfindungen des Patienten – Schmerz, Unbehagen, Taubheit;
- Ergebnisse der komplexen Diagnostik – CT, MRT, Ultraschall der Weichteile, Biopsiedaten.
Der Arzt interessiert sich auch für die Ursachen der Wucherung und eine eventuelle Begleitdiagnose.
Mögliche Ursachen für ein Knötchen am Fuß:
- Ein Hyprom ist oft eine Beule am Fußrücken (an einer Sehne) oder an der Fußbeuge, weich-elastisch oder hart. Es tut nicht weh, verursacht aber Unbehagen beim Kontakt mit Schuhen. Es handelt sich um einen gutartigen zystischen Tumor auf der oberflächlichen Auskleidung des Gelenks.
- Plantarfibromatose – kleine bis große dichte Verdickungen an der Fußsohle, subkutane Knötchen. Sie entstehen als Folge einer proliferativen Plantaraponeurose. Die Behandlung richtet sich nach Größe und Lage der Wucherung sowie nach dem Grad der Beschwerden des Patienten.
- Verhornte Nägel, Krebsgeschwüre sind verdickte, verhornte Hautstellen an der Fußsohle, die harmlos und meist schmerzlos sind. Sie sehen aus wie Flecken verhornter Haut ohne klare Grenzen.
- Bei der Taylor-Fußdeformität handelt es sich um eine Masse an der Basis der kleinen Zehe, die durch eine Varusabweichung der fünften Zehe und eine Valgusabweichung des fünften Mittelfußknochens verursacht wird.
- Podagra ist eine systemische Erkrankung, die durch einen gestörten Purinstoffwechsel verursacht wird. Wenn ein Mann ein schmerzloses, dichtes Knötchen am Fuß hat, handelt es sich höchstwahrscheinlich um einen Tophus oder einen Gichtknötchen. Das Knötchen kann sich auf dem Fußrücken und dem Fußgewölbe, an den Zehen oder an den Fersen befinden.
- Osteoarthritis ist eine degenerative Erkrankung, bei der der Gelenkknorpel geschädigt wird. Sie tritt häufig als Masse im Bereich des Großzehengrundgelenks auf. Sie sieht aus wie eine Beule an der Oberseite der Außenseite des Fußes.
Was ist eine Valgusdeformität?
Die Valgusdeformität wird von den Patienten als eine Beule an der Innenseite des Fußes beschrieben. Medizinisch wird die Pathologie jedoch als fortschreitender, komplexer Zustand definiert, der mit einer Abweichung der ersten Zehe und einem Verlust der Stabilität der knöchernen Strukturen des Vorfußes einhergeht.
- Die abnorme Belastung des Fußes führt zu einer Schwächung des Bewegungsapparats.
- Die Stützpunkte für das Gehen und längeres Stehen sind verändert.
- Die Vorfußknochen fächern sich auf.
- Es entsteht ein Ungleichgewicht in der Kraft der Muskeln, die für die korrekte Positionierung der Großzehe verantwortlich sind.
- Die erste Zehe weicht nach außen ab und das Zehengrundgelenk wird deformiert.
Der Patient beschreibt diese Veränderungen als ‚eine Beule, die aus dem Fuß herausgesprungen ist und zu wachsen begann‘. In Wirklichkeit ist genau das der Fall. Ohne Behandlung und vorbeugende Maßnahmen wird der Ballen in der Großzehe größer, was zu Schmerzen, Beschwerden und weiteren Gelenkverformungen im Fuß führt.
Risikofaktoren
Zu den Risikofaktoren für Fußschmerzen gehören folgende:
Alter
Ältere Menschen sind anfälliger für Fußschmerzen. Mit zunehmendem Alter wird der Fuß breiter und flacher. Die Haut an den Füßen wird dünn und trocken. Fußschmerzen im Alter können ein Anzeichen für altersbedingte degenerative Krankheiten wie Arthritis, Diabetes und Herzerkrankungen sein. Darüber hinaus können Probleme in den Füßen selbst das Gleichgewicht des Bewegungsapparats im Alter beeinträchtigen.
Kosmetische Operationen an den Füßen
Manche Frauen lassen sich aus modischen Gründen operieren, um die Fußform zu verbessern, damit sie hochhackige Schuhe tragen können. Zu den chirurgischen Techniken gehören das Kürzen der Zehen, das Schrumpfen des Fußes oder das Einspritzen von Silikon in die Fußsohlen. Im Laufe der Zeit führen diese Eingriffe zu Schmerzen im Fuß, und Chirurgen raten von chirurgischen Eingriffen am Fuß ab, sofern sie nicht indiziert sind.
Paul
Frauen sind anfälliger für schwere Fußschmerzen, was wahrscheinlich auf das Tragen hochhackiger Schuhe zurückzuführen ist. In der älteren Altersgruppe sind starke Fußschmerzen ein häufiger Grund für Behinderungen.
Berufsbedingte Verletzungen
In den USA ereignen sich jedes Jahr etwa 120 000 arbeitsbedingte Verletzungen. Davon entfällt etwa ein Drittel auf Fußverletzungen. Die meisten Fußverletzungen, wie z. B. Arthritis, Tunnelsyndrom und Plantarfasziitis, werden durch übermäßige Belastung des Fußes (langes Stehen und Gehen über lange Strecken) verursacht.
Schwangerschaft
Schwangere Frauen haben ein erhöhtes Risiko für Fußprobleme, da sie an Gewicht zunehmen und Hormone ausgeschüttet werden, die die Bänder flexibler machen. Diese Hormone helfen bei der Geburt, schwächen aber den Fuß.
Sport und Tanzen
Menschen, die regelmäßig Sport treiben, haben ein höheres Risiko für Plantarfasziitis, Fersensporn, Arthrose, Achillessehnenentzündung und Knochenbrüche. Frauen sind anfälliger für Frakturen.
Ursachen von Fußschmerzen.
Fußschmerzen können verschiedene Teile des Fußes betreffen. Knochen, Bänder, Sehnen, Muskeln, Faszien, Nerven, Blutgefäße und die Haut können die Quelle der Schmerzen sein. Die häufigsten Ursachen für Fußschmerzen sind die folgenden Erkrankungen:
- Plantarfasziitis.
- Osteoarthritis
- Podagra
- Fußpilz
- Rheumatoide Arthritis
- Kondylusdeformität des Fußes (Hallus Valgus)
- Verletzung der Achillessehne
- Diabetischer Fuß
- Schwielen am Fuß
- Fersensporn
- Klumpfuß
- Metatarsalgie
- Frakturen
- Morton-Neurom
Vorbeugung gegen geschwollene Füße
Wenn Sie keine medizinischen Probleme haben, Ihre Füße aber ständig geschwollen sind, lohnt es sich, Ihre Lebensweise zu ändern.
Beginnen Sie damit, den Verzehr von scharfen Gewürzen, insbesondere von Salz, einzuschränken, da diese die Ausscheidung von Flüssigkeit aus dem Körper hemmen können.
Außerdem sollten Sie die Wassermenge kontrollieren, die Sie über den Tag verteilt trinken – ein durchschnittlicher Mensch sollte nicht mehr als 2,5 Liter pro Tag zu sich nehmen.
Wenn Sie im Stehen oder Sitzen arbeiten, sollten Sie kurze Pausen einlegen, um müde Beine zu strecken. Auf hochhackige Schuhe sollten Sie während der Dauer des Problems verzichten. Außerdem sollten Sie auf Ihre Sitzhaltung achten: Bis zum Abklingen der Schwellung sollten Sie die Bein-Fuß-Haltung aufgeben; wenn Sie auf einem Stuhl sitzen, achten Sie darauf, dass die Stuhlkanten nicht auf Ihre Oberschenkel drücken.
Treten Schwellungen ohne offensichtliche gesundheitliche Probleme auf, lohnt es sich, einen Facharzt aufzusuchen.
Der Arzt wird die erforderlichen Tests verschreiben und die wahre Ursache des Problems ermitteln.
Schlussfolgerungen
Auch wenn Sie keine gesundheitlichen Probleme haben, sollten Sie sich nicht auf eigene Faust behandeln. Schwellungen an den Füßen können ein Anzeichen für ernste Krankheiten sein, die nicht offensichtlich sind.
Wenn die Schwellung Ihrer unteren Gliedmaßen nicht innerhalb weniger Tage abklingt, sollten Sie unbedingt einen qualifizierten Arzt aufsuchen.
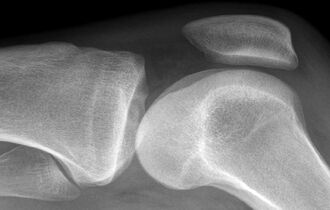
Was eine MRT-Untersuchung der Kniegelenke zeigt, wie das Verfahren durchgeführt wird: Entschlüsselung und Kontraindikationen
Da die Strukturelemente des untersuchten Bereichs während der Untersuchung von allen Seiten sichtbar sind, können…
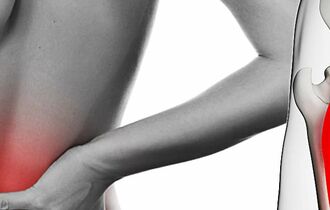
Einklemmung des Ischiasnervs: Ursachen, Symptome, Behandlung, Vorbeugung
Der Ischiasnerv ist der längste Nerv des menschlichen Nervensystems. Er entspringt im…

Interkostalneuralgie: Symptome und Diagnose
Die Interkostalneuralgie ist eine der häufigsten Ursachen für schwere Brustschmerzen….
Prognose
Die Prognose für Verstauchungen ist günstig. Verstauchungen des Grades 1 heilen in der Regel ohne jegliche Nebenwirkungen aus. Bei Verstauchungen 2. und 3. Grades kann es über einen längeren Zeitraum zu Kribbeln und Schmerzen im Gelenk kommen, was auf die Beteiligung von Nervenenden am pathologischen Prozess zurückzuführen sein kann. Die Bänder werden durch Narbengewebe repariert, was zu einer Schwäche führt. Das Bindegewebe ist nicht mehr ausreichend elastisch, so dass das Risiko einer erneuten Verletzung steigt. Es wird empfohlen, dass der Patient eine spezielle Schiene trägt.
Schlussfolgerungen
Ein verstauchtes Sprunggelenk kann mit der RICE-Behandlung (Ruhe, Kälte, Kompression und Hochlagerung) wirksam repariert werden. Bei starken Schmerzen sind Analgetika angezeigt.
Wie behandelt man Wundliegen?
Bei längerer stationärer Behandlung ist es nicht immer möglich, vollständig frei von Dekubitus zu sein. Besonders gefährdet sind ältere Patienten mit sehr schwachen Abwehrkräften und Gefäßerkrankungen.
Die Behandlungsmuster und -methoden hängen von den verschiedenen Stadien des Dekubitus ab, von denen es vier gibt:
1. Erstes Stadium. – Auf der Haut bilden sich große violette Flecken, die auch bei Druck oder veränderter Körperhaltung nicht verschwinden. Die Integrität der Haut ist nicht beeinträchtigt.
2. Zweites Stadium. – Innerhalb der roten Flecken bilden sich Blasen mit wässrigem Inhalt. Sie platzen auf, wenn sie an der Kleidung reiben, und legen eine flache Wunde frei.
3. Stadium – Die Wunde vergrößert sich und dringt tief in das Unterhautfettgewebe und die Muskelschicht ein. Aus der Dicke der Wunde können Flüssigkeit und Eiter austreten. Das Dekubitalgeschwür erscheint als eine tiefe Mulde mit gezackten Rändern.
Stadium 4. – Die Wunde dringt durch den Muskel in die Sehnen und den Knochen ein. Auf ihrer Oberfläche bildet sich eine schwarze Masse aus abgestorbenem Gewebe (Nekrose). Ein eitriger Ausfluss und ein unangenehmer Geruch können auftreten.
Behandlung von Druckgeschwüren des Stadiums 1
Vor jeder Manipulation an der Haut wäscht und behandelt die Pflegekraft die Hände des Patienten mit dem Antiseptikum Softa-Man Iso Viscorab. Anschließend wird die Körperposition des Patienten geändert, um den Druck von der Stelle zu nehmen, an der sich das Dekubitalgeschwür gebildet hat.
Behandeln Sie die rote Stelle und die Haut um sie herum mit Eplan-Lösung, Seni Care Creme mit Arginin oder ähnlichen Produkten. Diese Produkte lindern den Schmerz, machen die Haut weich und schützen sie, beschleunigen die Regeneration des geschädigten Gewebes und regen die Blutzirkulation an. Massagen in Form von sanften Streichungen im Uhrzeigersinn verstärken die Wirkung der Produkte auf Dekubitus.

Am Ende der Hygienebehandlung wird ein atmungsaktiver Verband wie Askin Hill oder Askin Derm auf den Fleck aufgelegt. Er schützt die Wunde vor Mazeration und mechanischer Beschädigung. Während des gesamten Behandlungszeitraums sollte darauf geachtet werden, dass der Patient nicht auf der verletzten Stelle liegt.
Fußlähmung. Arten, Ursachen und Risikofaktoren
Die Fußlähmung ist eine ausgeprägte Schwäche der Unterschenkel- und Fußmuskulatur. Es handelt sich um einen Defekt, bei dem sich der Fuß nicht vollständig aufrichtet und beim Gehen zu Boden schleifen oder sinken kann. Sie wird auch bezeichnet als: ‚Pferdefuß‘, ‚Hängefuß‘ oder ‚Zehenlähmung‘.
Die Lähmung des Fußes ist keine eigenständige Erkrankung, sondern lediglich ein Symptom für Anomalien von Nerven, Muskeln oder Knochen.
Es wird zwischen einseitiger und beidseitiger Fußlähmung unterschieden.
Eine weitere Klassifikation unterteilt die Fußlähmung nach der Ursache und der Stärkeabstufung.
Zu den Ursachen, die zu einer Fußlähmung führen können, gehören:
- Bandscheibenvorfall (häufiger an der Lendenwirbelsäule, der mit einer Kompression des Rückenmarks oder der Nervenwurzeln einhergeht).
- Schädigung des Wadenbeinnervs.
- Trauma oder Krankheit, die den Ischiasnerv beschädigen.
- Pathologie des lumbosakralen Nervenplexus.
- Cauda-Equina-Syndrom (Schädigung der Nervenwurzeln im Wirbelkanal).
- Verletzungen des Rückenmarks und des Gehirns.
- Erkrankungen des Rückenmarks und des Gehirns (Poliomyelitis, Tumore, akute zerebrale Durchblutungsstörungen).
- Genetisch bedingte Anomalien des Nervensystems (neurale Amyotrophie und hereditäre Neuropathie).
Je nach Schwäche der Kontraktion der Fußmuskulatur wird unterschieden:
- Grad 0 – Kontraktion mit Belastung des Fußes (normal).
- Grad 1 – Kontraktion mit geringer Belastung des Fußes.
- Grad 2 – Kontraktion zur Überwindung der Schwerkraft.
- Grad 3 – leichte Kontraktion (ohne Überwindung der Schwerkraft).
- Grad 4 – Zuckung des Muskels (‚zitternde‘ Kontraktion).
- Grad 5 – völliges Fehlen der Kontraktion (Lähmung).
Da der Nerv, der die Fußhebung steuert, nahe der Hautoberfläche an der Außenseite des Fußes verläuft, kann jede Kompression dieses Nervs als Risikofaktor für die Entwicklung einer Fußparese angesehen werden.
Symptome der Fußparese
Wie bereits erwähnt, ist das Hauptsymptom einer Fußparese ein flatternder, schlaffer oder ‚verkrampfter‘ Gang. Der von dieser Pathologie Betroffene muss den Fuß hochheben oder am Boden hochziehen. Aufgrund der Parese der Streckmuskeln bewegt sich der Fuß nicht nach oben und erreicht eine Beugung von mehr als 80 %.
Zu den Beschwerden, die eine Fußlähmung begleiten, gehören:
- Schmerzen im Fuß mit Kribbeln oder Taubheitsgefühl
- Beeinträchtigung der Beugung des Fußes
- Empfindungsstörungen an der Dorsal- und Sohlenseite des Fußes
- Muskelschwund in der unteren Extremität (verursacht durch einen Bandscheibenvorfall und eine Funktionsstörung des zentralen Nervensystems)
Symptome einer Fußparese
Beim Gehen mit einem Fußlähmungsproblem zeigt sich ein wackeliger Gang: Die Person geht mit hochgehobenem Bein oder schleift es auf dem Boden. Eine weitere charakteristische Bewegung des Fußes ist das Gehen auf Zehenspitzen mit starkem Hüftschwung oder einer übermäßigen Seitwärtsbewegung der Hüfte. Aufgrund einer Streckparese hebt sich der Fuß nicht, klappt beim Gehen um und verdreht sich um mehr als 90 Grad.
- Mäßige Schmerzen im Fuß
- Kribbeln und Taubheitsgefühl im Fuß
- Beeinträchtigung der Beugung des Fußes und der Zehen
- Schwierigkeiten beim Treppensteigen
- Empfindungsstörungen an der Fußsohle und am äußeren Rand des Fußes
- Muskelschwund in den Füßen (oft verursacht durch einen Bandscheibenvorfall oder eine Verletzung des Rückenmarks)
Komplikationen im Zusammenhang mit Fußlähmungen
Wenn Patienten mit einer Fußlähmung frühzeitig einen Arzt aufsuchen, kann der Fuß vollständig geheilt werden und der Patient kann wieder normal gehen. Ohne rechtzeitige Behandlung kann die Fußlähmung fortschreiten und zu schweren Komplikationen führen.
Eine der Folgen der Krankheit ist eine Fußdeformität. In den frühen Stadien der Krankheit lässt sich der Fuß durch Muskelkraft leicht in die richtige Position zurückbringen, aber mit der Zeit wird dies ohne Fixierung immer schwieriger. Um irreversible Verformungen zu vermeiden, muss die Ursache der Erkrankung so schnell wie möglich festgestellt werden: Es kann sich um eine Wirbelsäulenerkrankung oder eine Folge von Muskelverletzungen handeln.
Manchmal führt eine Fußlähmung zu einer Lähmung der unteren Gliedmaßen, und der Patient ist nicht in der Lage, sich selbständig zu bewegen. In solchen Fällen ist es wichtig, den Fuß rechtzeitig in der richtigen Position zu fixieren, damit die Form des Beins nicht degenerativ verändert wird. Zu diesem Zweck verschreibt der Arzt dem Patienten spezielle orthopädische Schuhe und andere Hilfsmittel.
Traditionelle Medizin
Wenn Sie an einer Parotitis erkrankt sind, können Sie nach der Konsultation eines Proktologen auf die Volksmedizin zurückgreifen.
- Bäder mit ‚Salzen. Ein wirksames Mittel, um unangenehme und schmerzhafte Empfindungen zu beseitigen, ist ein Bad auf der Basis von Salz und Soda. Kochen Sie 5 Liter Wasser, lassen Sie es abkühlen, bis es warm ist, und lösen Sie dann je 1 Teelöffel Salz und Backpulver darin auf. Die Flüssigkeit durch eine Gaze abseihen und dann ein 10-minütiges Bad im Sitzen nehmen. Eine Serie von 15 solchen Behandlungen.
- Shilajit-Bad. Ein weiteres Bad bei chronischer Paraproktitis basiert auf Shilajit. Lösen Sie 10 Tabletten in einem Glas Wasser, gut umrühren und abseihen. Die resultierende Lösung, fügen Sie 5 Liter warmes abgekochtes Wasser, Infusion für ein paar Minuten und dann ein Bad nehmen.
- Spülen Sie mit Calendula-Infusion.. Die Zubereitung ist ganz einfach: 20 Gramm frische oder getrocknete Blüten einweichen, mit einem Glas kochendem Wasser übergießen, zwei Stunden ziehen lassen und dann einen Einlauf machen. Es wird empfohlen, Öl oder Creme auf den Rand der Spritze aufzutragen.
- Vogelbeeren. Sie haben eine leicht abführende Wirkung. Von ihnen müssen Sie den Saft auspressen – etwa eine halbe Tasse und trinken ein wenig jeder 3 mal am Tag vor den Mahlzeiten. Verwenden Sie den Rest des Fruchtfleisches, um eine Kompresse um den Anus zu machen.
Vorbeugung
Es gibt keine spezifischen Maßnahmen zur Vorbeugung dieser Krankheit. Allgemeine Ratschläge zur Vorbeugung der Entwicklung einer Paraproktitis:
- Alle Analkrankheiten müssen rechtzeitig und korrekt behandelt werden.
- Chronische Infektionen anderer Körpersysteme dürfen nicht ignoriert werden.
- Richtige Intimhygiene ist sehr wichtig.
- Gehen Sie regelmäßig zur Vorsorgeuntersuchung zum Proktologen, und zögern Sie nicht, einen Spezialisten aufzusuchen, wenn Ihr Körper erste Warnzeichen gibt: Schmerzen, Unwohlsein im Anus, Schwäche.
- Morton-Schuheinlagen.
- Morton's Neuroma-Salbe.
- Sehnen des Fußes.
- Mittelfußknochen.
- Behandlung von Metatarsalgie am Fuß.
- Metatarsalgie.
- Der Fußwurzelknochen schmerzt von oben – was ist zu tun?.
- Syndrom des Nervus tibialis.
