Es gibt auch komplexere Klassifizierungen. Diese helfen den Ärzten, den Grad der Gewebeschädigung zu beurteilen und eine geeignete Behandlung zu verordnen. Die Klassifizierung der University of Texas berücksichtigt beispielsweise die Tiefe des Geschwürs, den Grad der Unterbrechung der Gewebedurchblutung und den Schweregrad des infektiösen Prozesses.

- Fußradiographie in Moskau
- Indikationen
- Sobald sich die OAP manifestiert, durchläuft der Prozess vier Stadien.
- Diagnose
- Die Differentialdiagnose der OAP in der akuten Phase umfasst zwei Hauptfragen:
- Symptome
- Komplikationen des diabetischen Fußes
- Diagnose
- Behandlung der diabetischen Osteoarthropathie
- Woran erkennt man die ersten Symptome der Krankheit?
- Im 21st Century Medical Centre sind wir bereit, Patienten, die an dieser Krankheit leiden, diagnostische und therapeutische Hilfe anzubieten.
- Diagnostik
- Behandlung des Charcot-Fußes
- Klassifizierung bei Charcot-Arthropathie
- Anatomische Klassifizierung des Fußes nach Charcot (Sanders L.J. und Frykberg R.G., 1991)
- Pathologische Einteilung des Charcot-Fußes (Eichenholtz S.N., 1966)
- Geändert von Sella E.J. und Barrette C. (1999)
- Symptome der Charcot-Krankheit
- Diagnose der Charcot-Krankheit
- Behandlungsmethoden für den diabetischen Fuß
- Prävention des diabetischen Fußsyndroms
- Diagnose des diabetischen Fußes
- Behandlung des diabetischen Fußsyndroms
Fußradiographie in Moskau
Röntgenuntersuchung des Fußes – Röntgenuntersuchung zur Beurteilung des Zustands der distalen Fußwurzelknochen, der Mittelfußknochen und der von diesen Knochen gebildeten Gelenke des Fußes. In der Traumatologie wird diese Technik bei Frakturen und Bruchdislokationen eingesetzt. In der Orthopädie wird das Verfahren bei Plattfüßen, Klumpfüßen, anderen angeborenen und erworbenen Fußdeformitäten, degenerativen und dystrophischen Erkrankungen eingesetzt. In der Onkologie wird das Verfahren bei Tumoren der Fußknochen und in der Abszessechirurgie bei Verdacht auf Ausbreitung eitriger Prozesse auf das Knochengewebe empfohlen. Die Standarduntersuchung wird in zwei (gerade und schräg oder gerade und seitlich) oder drei (gerade, schräg und seitlich) Projektionen durchgeführt.
Röntgenaufnahme von zwei Füßen unter Belastung (3 Projektionen) (Feststellung des Längsplattfußes für das Rekrutierungsbüro)
Röntgenaufnahmen von kleinen Gelenken, kleinen Röhren- und Schwammknochen (Hände, Füße, Brustbein, Schulterblatt, Schlüsselbein, Rippen)
Röntgenaufnahmen von kleinen Gelenken, kleinen Röhren- und Spongiosaknochen (Hände, Füße, Sternum, Scapula, Clavicula, Rippen)
Röntgenuntersuchung kleiner Gelenke, kleiner Röhren- und Spongiosaknochen (Hände, Füße, Sternum, Scapula, Clavicula, Rippen)
Röntgenuntersuchung kleiner Gelenke, kleiner Röhren- und Spongiosaknochen (Hände, Füße, Sternum, Scapula, Clavicula, Rippen)
Röntgenuntersuchung kleiner Gelenke, kleiner Röhren- und Spongiosaknochen (Hände, Füße, Sternum, Scapula, Clavicula, Rippen)
Röntgenuntersuchung kleiner Gelenke, kleiner Röhren- und Spongiosaknochen (Hände, Füße, Sternum, Scapula, Clavicula, Rippen)
Röntgenuntersuchung von kleinen Gelenken, kleinen Röhren- und Schwammknochen (Hände, Füße, Brustbein, Schulterblatt, Schlüsselbein, Rippen)
Röntgenuntersuchung kleiner Gelenke, kleiner Röhren- und Spongiosaknochen (Hände, Füße, Brustbein, Schulter, Schlüsselbein, Rippen)
Röntgenaufnahmen von kleinen Gelenken, kleinen Röhren- und Spongiosaknochen (Hände, Füße, Brustbein, Schulterblatt, Schlüsselbein, Rippen)
Röntgenuntersuchung kleiner Gelenke, kleiner Röhren- und Spongiosaknochen (Hände, Füße, Sternum, Scapula, Clavicula, Rippen)
Indikationen
In der Traumatologie ist die Hauptindikation für eine Röntgenaufnahme des Fußes eine Fraktur des Mittelfußknochens. Seltener wird die Technik bei der diagnostischen Suche nach weniger häufigen Frakturen der Fußwurzelknochen und Verrenkungen des Fußes eingesetzt. In der Orthopädie ist das Diagnoseverfahren bei Klumpfuß, Plattfuß, Hallux valgus und anderen erworbenen und angeborenen Deformitäten angezeigt. In der Onkologie und Abszess-Chirurgie ist die Untersuchung bei Tumorverdacht, knöchernen Läsionen des Fußes bei tiefer Panarisis, Fußphlegmon und anderen eitrigen Prozessen angezeigt.
Für die Röntgenaufnahme wird der Patient auf den Rücken gelegt und die Beine in den Knien angewinkelt. Die Füße ruhen auf der Tischoberfläche. Für eine Schrägröntgenaufnahme wird der Patient auf die gesunde Seite gelegt. Die Beine sind angewinkelt. Zwischen den Knien wird ein Kissen platziert, so dass der Fuß schräg zur Tischoberfläche steht. In der Traumatologie und Orthopädie werden seitliche Röntgenaufnahmen des Fußes nur selten angefertigt, da sich in dieser Projektion die Fußwurzelknochen überlappen und auf Röntgenbildern schlecht zu erkennen sind. Die seitliche Projektion wird verwendet, um den Zustand des Fußgewölbes zu beurteilen oder um Frakturen der Mittelfußknochen zu erkennen. Zur Durchführung der Seitenprojektion liegt der Patient auf der Seite, die Beine sind angewinkelt und das gesunde Bein ist nach vorne gebracht.
Sobald sich die OAP manifestiert, durchläuft der Prozess vier Stadien.
Das erste (akute) Stadium ist durch eine Schwellung des Fußes, eine leichte Hyperthermie und eine lokalisierte Hyperthermie gekennzeichnet. Schmerzen und Fieber sind uncharakteristisch. Auf Röntgenbildern sind möglicherweise keine destruktiven Veränderungen zu erkennen (in diesem Stadium nur Mikrofrakturen); es wird eine Osteoporose der Fußknochen festgestellt.
Zweites Stadium (subakut): Knochenfragmentierung und Beginn der Fußdeformität. In der Regel kommt es zu einer Abflachung des Fußgewölbes auf der betroffenen Seite. In diesem Stadium gehen Schwellung und Entzündung zurück. Röntgenaufnahmen zeigen eine Fragmentierung der knöchernen Strukturen.
Drittes (chronisches) Stadium: Ausgeprägte Verformung des Fußes, spontane Brüche und Verrenkungen. Die Art der Verformung hängt von der Lokalisation der Läsion ab. In typischen Fällen führt die Belastung des Fußes beim Gehen zu einer ‚Pressfuß‘- oder ‚Humpelfuß‘-Deformität. Dies geht einher mit einer Valgusdeformität des inneren Fußrandes im Bereich der Fußwurzel und einer schnabelartigen Deformität der Zehen. Röntgenaufnahmen zeigen Knochenfragmentierung, ausgeprägte Skelettdeformität, Verkalkung der Knochenhaut und des Parosteums. Die Skelettfunktion des Fußes ist vollständig gestört, und in schweren Fällen kann der Fuß mit einem ‚Knochensack‘ verglichen werden.
Komplikationen des vierten Stadiums: Die Überlastung bestimmter Bereiche des deformierten Fußes führt zu eitrigen Hohlräumen; wenn sich diese infizieren, kann es zu einer Phlegmone des Fußes, zu Osteitis und Gangrän kommen.
Diagnose
Aufgrund der Komplexität der Behandlung von OAP und der Tatsache, dass es sich um eine seltene Erkrankung in der Bevölkerung handelt, sollten Patienten mit Verdacht auf OAP zur Diagnose und Behandlung an das Diabetische Fußzentrum überwiesen werden. Die Diagnose der OAP wird auf der Grundlage der klinischen Präsentation, der Anamnese (kleines Trauma, Operation) und der radiologischen Zeichen, die dem Stadium entsprechen, gestellt. Sehr oft wird diese Komplikation als Lymphostase, Thrombophlebitis, Fußphlegmone usw. fehldiagnostiziert, da die Allgemeinmediziner nicht genügend über die OAP wissen. Die Differenzialdiagnose ist in der akuten Phase am schwierigsten, wenn eine verfrühte Einleitung einer geeigneten Behandlung zu irreversiblen Behinderungen führt.
Die Differentialdiagnose der OAP in der akuten Phase umfasst zwei Hauptfragen:
- Handelt es sich bei den entzündlichen Veränderungen um Knochenläsionen oder sind sie als Ausdruck einer anderen Erkrankung zu betrachten (Phlegmone des Fußes, akute Thrombophlebitis, Angina-Arthritis, rheumatische Gelenkveränderungen usw.)?
- Handelt es sich bei den röntgenologischen Anzeichen einer Knochenzerstörung um eine nicht-infektiöse (OAP) oder infektiöse (Osteomyelitis) Erkrankung?
Zur Beantwortung der ersten Frage sind Röntgenaufnahmen der Füße erforderlich (obwohl in der akuten Phase nur unspezifische osteoporotische Veränderungen vorliegen können). MRT und Fußszintigraphie zeigen Mikrofrakturen, entzündliche Veränderungen und erhöhten Blutfluss in den betroffenen Knochen.
Biochemische Marker des Knochenabbaus (Hydroxyprolin, Deoxypyridinolin, Kollagenfragmente usw.) können bestimmt werden. Marker für den Knochenumbau, die die Osteoblastenaktivität (d. h. die Osteosynthese) widerspiegeln (Isoenzym der alkalischen Phosphatase usw.), können zu einem ähnlichen Zweck verwendet werden. Die Werte dieser Substanzen hängen jedoch weitgehend von der Aktivität der Knochenabbauprozesse im gesamten Skelett ab.
Symptome
Häufig gehen Patienten zum Arzt und klagen über Wunden, Risse an einem oder beiden Füßen, die nur langsam abheilen. Die Dauer der Wunden ist unterschiedlich: Manche Menschen machen sich Sorgen, wenn sie sehen, dass die Wunden mehrere Wochen lang bestehen, während andere erst Jahre später zum Arzt gehen. Der Patient kann über Schmerzen klagen, aber dieses Symptom tritt nicht auf, wenn die Empfindlichkeit stark eingeschränkt ist. Der Schweregrad des Schmerzsyndroms wird auch durch den Grad der Durchblutungsstörung und die Schwere der Infektion beeinflusst.
Besonders heimtückisch ist der Typ-2-Diabetes. Diese Form der Erkrankung verläuft oft latent und verursacht nur leichte Symptome, und der Patient kann sich dem Arzt bereits mit einem Prozess im Fußbereich vorstellen.
Je nach Stadium und Schwere des Prozesses kann der Patient auch mit folgenden Beschwerden aufwarten
- verminderte Empfindlichkeit in den Füßen;
- Unangenehmes Gefühl von Taubheit, Kribbeln;
- Blasen auf der Haut der Füße;
- Veränderungen in der Farbe und Temperatur der Haut;
- Rote ‚Streifen‘ oder ‚Flecken‘ auf der Haut;
- Schmerzen in den Füßen.
Wenn sich eine Infektion entwickelt hat, kann die Körpertemperatur ansteigen, Schüttelfrost auftreten und sich das allgemeine Wohlbefinden verschlechtern. Solche Patienten benötigen dringend ärztliche Hilfe.
Reservieren Sie Zeit, um uns zurückzurufen. Wir haben 24 Stunden am Tag, 7 Tage die Woche geöffnet.
Komplikationen des diabetischen Fußes
Neurologische Störungen, Gefäßerkrankungen und Infektionen des Fußes bei Diabetes können zu gefährlichen Komplikationen führen:
- Osteomyelitis – Ein infektiöser Prozess, der sich in den Knochen abspielt.
- Abszess – Ein Hohlraum, der Eiter enthält.
- Deformitäten Fuß.
- Diabetische Osteoarthropathie (Charcot-Fuß). – Eine Krankheit, die zur Zerstörung von Knochen und Gelenken führt. Wenn sie nicht rechtzeitig behandelt wird, führt sie zu irreversiblen Behinderungen. Der Charcot-Fuß entwickelt sich in vier Phasen: 1 – entzündungsähnliches Bild: Rötung, Schwellung; 2 – Verrenkungen in den Gelenken des Fußes und Knochenbrüche; 3 – Zerstörung der Gelenke und Verformung des Fußes; 4 – Auftreten von Geschwüren am Fußrücken.
- Gangrän – Dies ist ein durch eine Infektion verursachtes Absterben von Gewebe. Häufig ist eine Amputation des Fußes angezeigt.
Diagnose
Da die Behandlung der diabetischen Osteoarthropathie schwierig ist und es sich um eine seltene Erkrankung in der Bevölkerung handelt, sollten Patienten mit Verdacht auf OAD zur Diagnose und Behandlung an einen Spezialisten für diabetische Füße überwiesen werden.
Die Diagnose der diabetischen Osteoarthropathie wird auf der Grundlage des klinischen Erscheinungsbildes, der Anamnese (kleinere Traumata, Operationen) und der radiologischen Zeichen, die mit dem Stadium übereinstimmen, gestellt. Diese Komplikation wird häufig als Lymphstau, Thrombophlebitis, Phlegmone des Fußes usw. fehldiagnostiziert, da die Hausärzte die diabetische Osteoarthropathie nicht kennen.
Die Differenzialdiagnose ist in der akuten Phase am schwierigsten, wenn eine verfrühte Einleitung einer angemessenen Behandlung zu einer irreversiblen Behinderung aufgrund einer erheblichen Beeinträchtigung der Fußfunktion der betroffenen Gliedmaße führt.
Differentialdiagnose Die diabetische Osteoarthropathie in der akuten Phase wirft zwei Hauptfragen auf:
- Sind die entzündlichen Veränderungen das Ergebnis von Veränderungen der Knochenstrukturen oder sind sie als Ausdruck einer anderen Erkrankung zu betrachten (Fußphlegmatismus, Angina, akute Thrombophlebitis, rheumatische Gelenkveränderungen usw.)?
- Handelt es sich bei den röntgenologischen Zeichen einer Knochenzerstörung um eine nicht-infektiöse (OAP) oder infektiöse (Osteomyelitis des Fußes) Erkrankung?
Im Falle der ersten Frage ist eine Röntgenaufnahme der Füße erforderlich (obwohl in der akuten Phase nur unspezifische osteomyelitisähnliche Veränderungen vorliegen können). MRT und Szintigraphie des Fußskeletts zeigen Mikrofrakturen, entzündliche Veränderungen und einen erhöhten Blutfluss in den betroffenen Knochen.
Biochemische Marker des Knochenabbaus (Hydroxyprolin, Kollagenfragmente, Deoxypyridinolin usw.) können bestimmt werden. Marker für den Knochenumbau, die die Osteoblastenaktivität (d. h. die Osteosynthese) widerspiegeln – das Isoenzym der alkalischen Phosphatase im Knochen usw. – können für einen ähnlichen Zweck verwendet werden. Die Konzentrationen dieser Substanzen sind jedoch weitgehend von der Aktivität der Knochenabbauprozesse im gesamten Skelett abhängig.
Behandlung der diabetischen Osteoarthropathie
In der akuten Phase besteht das Ziel der Behandlung darin, die Osteolyseprozesse zu stoppen und pathologische Frakturen und/oder deren Fortbestehen zu verhindern.
Der häufigste Fehler ist die Verschreibung von vasoaktiven Medikamenten. Diese Medikamente sind nur bei ischämischen und neurochirurgischen Formen des diabetischen Fußsyndroms angezeigt, während sie bei der diabetischen Osteoarthropathie den ohnehin schon übermäßigen Blutfluss im Knochen noch verstärken können.
Die Behandlung der diabetischen Osteoarthropathie besteht in der akuten Phase in einer vollständigen Belastung der Gliedmaßen, bis die Entzündungssymptome (Schwellung, lokale Hyperthermie) abgeklungen sind. Die Entlastung sorgt für eine Konsolidierung der Knochenfragmente und ist wichtiger als die Medikation. Ohne eine angemessene Entlastung besteht die Gefahr, dass sich die Knochenfragmente verschieben und eine fortschreitende Fußdeformität entwickeln.
In den ersten Tagen und Wochen ist Bettruhe ratsam. Danach ist das Gehen nur noch in einer maßgefertigten Orthese möglich, die einen Großteil der Belastung vom Fuß auf die untere Extremität überträgt. Eine vorübergehende Entlastung der Orthese kann durch das Tragen einer Tunika erreicht werden, die sich von der Orthese durch ihre Standardform (im Handel erhältlich) und die lockerere Befestigung der Gliedmaße unterscheidet.
Nach Abklingen der Schwellung (in der Regel nach 4 Monaten) wird die Orthese nach und nach abgelegt und der Patient kann in orthopädischen Maßschuhen gehen.
Die Standardmethode zur Entlastung der Gliedmaßen bei diabetischer Osteoarthropathie ist in den meisten ausländischen Ländern, insbesondere in den englischsprachigen Ländern (USA, Kanada, Vereinigtes Königreich, Australien usw.), die Verwendung von Immobilisierungsverbänden aus polymeren Materialien mit gipsähnlichen Eigenschaften (Total Contact Cast). Doch selbst wenn hochqualifiziertes Personal für dieses Verfahren zur Verfügung steht, birgt diese Methode in 1 von 10 Fällen das Risiko von Hautschäden (Dekubitus) unter dem Immobilisationsverband.
In der akuten Phase der OAP werden Medikamente eingesetzt, die den Knochenstoffwechsel beeinflussen.
Woran erkennt man die ersten Symptome der Krankheit?
- Ein brennendes, juckendes Gefühl auf der Haut;
- Schmerzhafte Empfindungen im Fuß;
- schuppige, trockene Haut;
- gelegentliches Taubheitsgefühl;
- Veränderungen der Temperatur und der Hautfarbe am Fuß.
Zu den Risikopatienten gehören Diabetiker, insbesondere solche mit dekompensiertem Diabetes und hohem Blutzuckerspiegel, Raucher und Patienten mit schwerer Atherosklerose.
Es gibt mehrere Arten des diabetischen Fußsyndroms. Die Symptome können je nach Form der Erkrankung variieren.
- Bei der neuropathischen Form sind die Nervenfasern betroffen. Es kommt zu einem Kribbeln und Brennen in den Füßen, Temperaturschwankungen in den Gliedmaßen und einer Abnahme der Empfindlichkeit. In fortgeschrittenen Stadien kommt es zu Geschwüren auf der Haut.
- Bei der neuroischämischen Form kommt es zu einer Schädigung des Mikrogefäßsystems. Diese Form ist durch Schmerzen in den unteren Gliedmaßen, einen Abfall der Fußtemperatur und Blässe gekennzeichnet. Eine unzureichende Behandlung führt zum Absterben des Gewebes in den Zehen oder im Fuß.
- Bei der osteoarthropathischen Form, die auch als Charcot-Fuß bezeichnet wird, kommt es zur Zerstörung der Gelenke, was zu einer Verkrümmung und Deformierung des Fußes führt.
Im 21st Century Medical Centre sind wir bereit, Patienten, die an dieser Krankheit leiden, diagnostische und therapeutische Hilfe anzubieten.
Diagnostik
- Erhebung der Beschwerden, Anamnese, Untersuchung;
- Ultraschalluntersuchung der Gefäße der unteren Gliedmaßen (Duplex-Ultraschall);
- Labordiagnostik;
- Beurteilung des Grades der Beeinträchtigung;
- Röntgen, CT (Computertomographie), MRI (Magnetresonanztomographie);
- mikrobiologische Untersuchung.
Die Behandlung erfolgt durch mehrere Fachärzte – Angiochirurg, Podologe, Endokrinologe, Neurologe und Dermatologe.
Menschen, die mit dieser Krankheit zu kämpfen haben, müssen sich besonders um ihre eigene Gesundheit kümmern. Ein umfassender Ansatz für die Behandlung ist wichtig:
- Kontrolle des Blutzuckerspiegels und des Cholesterinspiegels;
- richtige Ernährung;
- Nicht rauchen;
- Auswahl geeigneter Kleidung und Schuhe: Baumwollsocken, Schuhe;
- regelmäßige Selbstuntersuchung der Füße;
- Vorsicht beim Schneiden der Nägel – schneiden Sie sie nicht an der Wurzel und verletzen Sie nicht die Haut um sie herum;
- Besuch bei einem Spezialisten, wenn ein eingewachsener Zehennagel, Pilz oder eine Entzündung festgestellt wird;
- Hygiene der unteren Gliedmaßen – tägliches Duschen, Eincremen mit Feuchtigkeit;
- Untersuchung durch Spezialisten: Podologe, Gefäßchirurg, Dermatologe, Neurologe, Endokrinologe.
Einen Termin mit unseren Spezialisten können Sie über unsere 24-Stunden-Helpline vereinbaren.
Behandlung des Charcot-Fußes
Im Zentrum für Fuß- und diabetische Fußchirurgie führen wir Fußrekonstruktionen bei Charcot-Arthropathie durch, bei denen die Fähigkeit des Fußes, sich selbst zu tragen, wiederhergestellt wird.
Die chirurgischen Eingriffe werden unter Verwendung von ‚Immersionsfixateuren‘ (Schrauben und Platten) durchgeführt. In Fällen, in denen die Fußdeformität des Patienten durch das Vorhandensein eines eitrigen Infektionsherdes kompliziert ist, werden externe Fixateure (Ilizarov-Apparat) verwendet.
Die konservative Behandlung erfolgt durch einen Endokrinologen in einem Zentrum mit der Möglichkeit eines individuell angepassten Entlastungsverbandes (Total Contact Cast).
Klassifizierung bei Charcot-Arthropathie
Entsprechend den klinischen Manifestationen der Krankheit kann die DOAP in zwei Phasen unterteilt werden: die akute (geschätzte Dauer 6 Monate) und die chronische (nach der akuten Phase).
Die am häufigsten verwendete anatomische Klassifizierung wurde von L. Sanders und R. Frykberg im Jahr 1991 entwickelt.
Anatomische Klassifizierung des Fußes nach Charcot (Sanders L.J. und Frykberg R.G., 1991)
- I – Großzehengrundgelenke;
- II – Fußwurzelgelenke; und
- III – Fußwurzelgelenke;
- IV – Sprunggelenk,
- V – Fersenbein.
(+ Inzidenz)
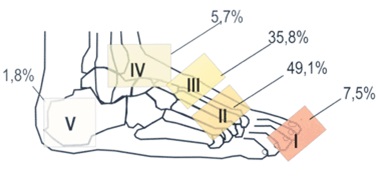
*Sanders L, Frykberg R. Diabetische neuropathische Osteoarthropathie: der chenoide Fuß. In Frykberg RG, ed. The high risk foot in diabetes mellitus. 1991. p.325-333.
Die radiologische Klassifikation basiert auf der Arbeit von S. Eichenholtz, der 1966 die Veränderungen in der osteoartikulären Struktur des Fußes bei DOAP als dreistufigen Prozess beschrieb:
Phase I (Entwicklung) ist gekennzeichnet durch akute Gelenkzerstörung
mit subchondraler Fragmentierung, diffuser Osteopenie, ligamentärer Deformität und Subluxation;
Phase II (Konsolidierung) beinhaltet die Resorption der meisten Knochenfragmente und ihre Konsolidierung mit dem darunter liegenden Knochen, wodurch das Fußskelett teilweise stabilisiert wird;
Phase III (Rekonstruktion) ist durch Knochenumbauprozesse, subchondrale Osteosklerose und Osteophytenbildung gekennzeichnet.
Pathologische Einteilung des Charcot-Fußes (Eichenholtz S.N., 1966)
0) Ödem des Knochenmarks
1) Fragmentierungsstadium
2) Stadium der Fusion
3) Stadium der Remodellierung
*Eichenholtz SN. Springfield (Ill): Charles C. Thomas;. 1966.
Geändert von Sella E.J. und Barrette C. (1999)
0) Schmerz, Schwellung, Überempfindlichkeit und Hyperthermie über dem Gelenk;
1) Osteopenie, subchondrale Zysten, Erosionen, Diastase;
2) Subluxationen;
3) Verrenkung und Zerstörung des Gelenks;
4) Heilung und Hypertrophie des Knochens.
Symptome der Charcot-Krankheit
Die Symptome der Charcot-Marie-Krankheit treten in jungen Jahren auf, in der Regel vor dem Alter von 20 Jahren. Der Verlauf ist schleichend, und die Patienten sind lange Zeit in der Lage zu funktionieren und sich selbst zu versorgen. Ursachen, die das Fortschreiten der Krankheit beschleunigen, können virale und bakterielle Infektionen, ungünstige Umwelteinflüsse, Traumata, Vitaminmangel usw. sein.
In der ICD-10 wird die Charcot-Marie-Tooth-Krankheit als ‚G60 Hereditäre motorische und sensorische Neuropathie‘ kodiert, was in gewisser Weise mit dem klinischen Bild übereinstimmt.
Zu Beginn der Krankheit kommt es zu übermäßiger Müdigkeit, Unfähigkeit, längere Zeit an einer Stelle zu stehen, Taubheitsgefühlen und ‚Gänsehaut‘, gefolgt von einer atrophischen Schädigung der Fußmuskulatur, die oft symmetrisch ist. Bei der Untersuchung wird ein Verlust der Sehnenreflexe festgestellt. Der Fuß ist so stark deformiert, dass der Patient nicht mehr auf den Fersen gehen kann. Der atrophische Prozess schreitet bis zu den Unterschenkeln und Oberschenkeln fort.
Das Fortschreiten der Charcot-Marie-Tooth-Krankheit führt zu einer Beteiligung der Hände und Unterarme. Die Muskeln des Halses, des Rumpfes und des Schultergürtels verkümmern nicht. Die proximalen Muskeln werden kompensatorisch vergrößert.
Alle Arten von Empfindlichkeiten sind betroffen, wobei die oberflächlichen Empfindlichkeiten am stärksten ausgeprägt sind, insbesondere die Temperaturempfindlichkeit.
Diagnose der Charcot-Krankheit
Eine umfassende Untersuchung ist erforderlich, um Krankheiten mit einem ähnlichen klinischen Bild auszuschließen. Dazu gehören transversale Amiosklerose, Myotonie und metabolische Neuropathie. Zum Ausschluss von chronischen Polyneuropathien werden Muskelbiopsien durchgeführt.
Alle Behandlungen der Charcot-Marie-Tooth-Krankheit sind nicht radikal. Die symptomatische Behandlung umfasst Medikamente, Physiotherapie, Behandlung durch einen Orthopäden usw.
Die Physiotherapie bei der Charcot-Marie-Tooth-Krankheit umfasst physikalische Therapie, Massage, Elektrophorese, Diadynamik, Schlammtherapie, Bäder usw.
Ziel der medikamentösen Therapie ist es, die Ernährung der Muskelfasern zu verbessern. Zu diesem Zweck werden Cocarboxylase, Glukose, Adenosintriphosphat usw. verschrieben. Auch Antioxidantien, Medikamente zur Verbesserung der Mikrozirkulation und Vitamine werden häufig eingesetzt. Medikamente, die die Acetylcholinesterase-Aktivität hemmen und den Acetylcholinspiegel erhöhen, z. B. Proserin, Galantamin, sind gut geeignet.
Die weitere Entwicklung neuer Medikamente, die auf radikale Eingriffe abzielen, ist eine Welt ohne Charcot-Marie-Tooth-Krankheit. Das Fortschreiten der Charcot-Marie-Tooth-Krankheit sagt nichts darüber aus, wie lange die Patienten leben.
Im Yusupov-Krankenhaus helfen die Spezialisten den Patienten seit Jahren, die Krankheit unter Kontrolle zu halten. Die minimale Ausprägung der Symptome und das langsame Fortschreiten sind das Ergebnis der Arbeit der Ärzte. Auf komfortablen Stationen, an neuen Geräten und in gut ausgestatteten Räumen – hier findet die Behandlung der Charcot-Marie-Tooth-Krankheit statt. Zögern Sie Ihre Behandlung nicht hinaus, sondern vereinbaren Sie einen Termin für ein Beratungsgespräch.
Behandlungsmethoden für den diabetischen Fuß
- Antibiotische Therapie: antibakterielle Mittel, Antibiotika, Antiseptika. Die Wahl der Medikamente und die Dauer der Behandlung hängen von den Ergebnissen der Blutuntersuchungen und der bakteriologischen Untersuchung des Wundinhalts ab
- Chirurgische Behandlung von Geschwüren: Entfernung des beschädigten Gewebes
- Entlastung der betroffenen Gliedmaßen: Verwendung spezieller Geräte und Verbände
- Therapeutische Maßnahmen zur Verbesserung des Blutflusses
- Physiotherapeutische Methoden: werden meist nach einer chirurgischen Behandlung zu Rehabilitationszwecken eingesetzt und bestehen aus Magnettherapie, Lichttherapie, UHF-Therapie usw.
Das Wichtigste, was jeder Diabetiker wissen sollte, ist, sich nicht selbst zu behandeln, rechtzeitig einen Arzt aufzusuchen und die Sache ganzheitlich anzugehen. Blutuntersuchungen, Behandlungsmaßnahmen und ein rechtzeitiger Besuch bei einem Facharzt können tragische Folgen verhindern.
Prävention des diabetischen Fußsyndroms
Die Prävention des diabetischen Fußsyndroms ist für Menschen mit Diabetes wichtig.
- ständige Überwachung des Blutzuckerspiegels
- tägliche Fußuntersuchung
- Verzicht auf schlechte Gewohnheiten (Rauchen, Alkohol)
- Verzicht auf das Barfußlaufen, auch zu Hause
- Verwendung von speziellem orthopädischem Heilschuhwerk
- größtmöglicher Schutz vor Verbrennungen und Unterkühlung der Füße
- diätetische Behandlung
- Durchführung von Therapie- und Atemübungen (zur Verbesserung des Herz-Kreislauf-Systems, zur Stabilisierung des Gewichts und zur Verbesserung des Lymphflusses)
- regelmäßige ärztliche Kontrollen
- Vermeidung von Selbstmedikation
Denken Sie daran, dass es viel einfacher ist, einer CVD vorzubeugen als sie zu behandeln. Wenn Sie sich regelmäßig untersuchen lassen und den Rat Ihres Arztes befolgen, können Sie unangenehme Folgen und Komplikationen vermeiden.
Artikel verifiziert von: Dr. Andrei Vladimirovich Makhnev, Chefarzt der Nanoaesthetic Klinik, Doktor der medizinischen Wissenschaften, Professor, Chirurg der höchsten Kategorie.
Im multidisziplinären medizinischen Zentrum Nanoaesthetic nimmt der Podologe Patienten mit diabetischem Fußsyndrom auf. Ein Termin kann online oder unter der Telefonnummer +7 (3452) 55-55-44 vereinbart werden.
Diagnose des diabetischen Fußes
Patienten mit einem hohen Risiko, einen diabetischen Fuß zu entwickeln, sollten von einem Endokrinologen-Diabetologen, einem Gefäßchirurgen und einem Orthopäden untersucht werden.
Durch die Verbesserung der Diagnosetaktik, der klinischen Untersuchung und der Behandlung der Patienten kann die Amputationsrate um 43-85 % gesenkt werden.
Die Diagnose des diabetischen Fußsyndroms wird bei der ersten chirurgischen Untersuchung gestellt. Die Differenzialdiagnose zwischen neuropathischem und ischämischem Fuß ist obligatorisch.
Die Diagnose des diabetischen Fußes umfasst die Anamnese des Diabetes, die Untersuchung der Füße zur Bestimmung des Knöchel-Arm-Verhältnisses und der Reflexe sowie die Beurteilung der Empfindlichkeit gegenüber Berührung, Vibration und Temperatur. Besondere Aufmerksamkeit gilt beim diabetischen Fußsyndrom der Labordiagnose – Blutzucker, glykosyliertes Hämoglobin, Cholesterin, Lipoproteine, Zucker und Ketonkörper im Urin.
Im Falle eines ischämischen diabetischen Fußes wird eine umfassende Untersuchung durchgeführt, die Folgendes umfasst:
- Ultraschall der Gefäße der unteren Gliedmaßen – eine Methode zum Nachweis von Verdickungen und Verkalkungen der peripheren Arterien und von Veränderungen der Blutflussgeschwindigkeit;
- Röntgenkontrastangiographie und CT-Arteriographie der peripheren Arterien – Methoden zur genauen Diagnose lokaler Gefäßverengungen, die es ermöglichen, für jeden Patienten die geeignete Behandlung zu wählen.
- Bei Verdacht auf Osteoarthropathie sind Röntgenaufnahmen des Fußes in 2 Projektionen möglich,
- Bakteriologische Kultur zur Bestimmung der Art der Mikroflora und zur Auswahl einer geeigneten Antibiotikatherapie bei Patienten mit Fußgeschwüren.
Behandlung des diabetischen Fußsyndroms
Menschen mit diabetischem Fußsyndrom sollten sich mindestens einmal im Jahr einer umfassenden körperlichen Untersuchung unterziehen, die auch eine Beurteilung des Zustands der Füße umfasst. Eine frühzeitige Diagnose ist für eine rechtzeitige Behandlung der festgestellten Probleme sehr wichtig. Die Umsetzung der Empfehlungen und die kontinuierliche Nachsorge durch einen Gefäßchirurgen, Endokrinologen und Neurologen tragen dazu bei, dem diabetischen Fußsyndrom vorzubeugen und die Entwicklung von Komplikationen zu verhindern.
Um Komplikationen des diabetischen Fußes zu verhindern, ist es wichtig, eine gute Durchblutung der Gliedmaßen aufrechtzuerhalten. Wird die Behandlung rechtzeitig eingeleitet, ist eine medikamentöse Revaskularisierung anstelle einer Operation möglich.
Zu den Medikamenten, die bei der Behandlung eingesetzt werden, gehören angioprotektive Medikamente, Antioxidantien und Antiaggregate. Es handelt sich um Arzneimittel, die die Eigenschaften des Blutflusses korrigieren, die Gefäßwände stärken, ihre Elastizität erhöhen und das Gewebe regenerieren. Sie haben eine allgemeine krampflösende Wirkung, bewirken eine Vasodilatation, verbessern die Mikrozirkulation, normalisieren die rheologischen Eigenschaften des Blutes und die Gefäßpermeabilität (erhöhen den Kapillarwiderstand), verringern das Gewebeödem und aktivieren die Stoffwechselprozesse in der Blutgefäßwand. Die Gruppe der Angioprotektoren und Antioxidantien umfasst zahlreiche Arzneimittel mit unterschiedlichen therapeutischen Wirkungen: Pentoxifyllin, Solcoseryl, Actovegin.
Eines der besten Medikamente zur Verbesserung der Blutzirkulation in den unteren Gliedmaßen bei diabetischer Angiopathie ist Vazaprostan. Eine Behandlung mit Vasaprostan verbessert das Gefäßbett – die Mikrozirkulation und die periphere Durchblutung werden verbessert.
Thrombozytenaggregationshemmer hemmen die Verklumpung von Blutplättchen und Erythrozyten und vermindern so deren Fähigkeit, am Endothel der Blutgefäße zu haften (Adhäsion). Indem sie die Oberflächenspannung der Membranen der roten Blutkörperchen verringern, erleichtern sie deren Verformung während der Kapillarpassage und verbessern den Blutfluss. Antiaggregationsmittel können nicht nur die Aggregation verhindern, sondern auch die Desaggregation bereits aggregierter Blutplättchen bewirken.
Lesen Sie mehr:- Anatomie des Fußes Röntgenbild.
- Charcot-Marie-Fuß.
- Was ist Charcot?.
- Warum Beine bei Diabetes amputieren?.
- Diabetische Fußgeschwüre.
- Foto: Diabetische Fersen.
- Anatomie des Fersenbeins Röntgenbild.
- Metatarsale Amputation.
