Bei beidseitigen Subluxationen ist der Unterkiefer zum Kehlkopf hin verschoben und die Atmung ist erschwert, insbesondere in Rückenlage.

- Hüftdysplasie bei Kindern – fortgeschrittene Diagnose- und Behandlungsmethoden
- Was ist eine Hüftdysplasie?
- Definition der Krankheit. Ursachen
- Symptome einer Wirbelsäulen-Subluxation.
- Arten der Röntgenuntersuchung in der Traumaversorgung
- Vorbereitung und Durchführung
- Einschränkungen bei der Durchführung von Röntgenaufnahmen
- Wie sollte ich mich auf die Untersuchung vorbereiten?
- Endoprothetik des Schultergelenks
- Frakturreposition mit Knochentransplantation
- Video über unsere orthopädische und unfallchirurgische Klinik
- Röntgenbefund des Fußes in zwei Projektionen
- Allgemeine Informationen
- Die häufigsten Fehler des Radiologen
- Diagnose der zervikalen Subluxation (Atlas)
- Prognose und Behandlung
- Operation bei Kiefergelenksubluxation
- Rehabilitation nach der Operation
Hüftdysplasie bei Kindern – fortgeschrittene Diagnose- und Behandlungsmethoden
Am Wissenschafts- und Forschungszentrum für Kindertraumatologie und -orthopädie Turner werden fortschrittliche Diagnose- und Behandlungsmethoden entwickelt. Das Wissenschafts- und Forschungszentrum Turner für Traumatologie und pädiatrische Orthopädie entwickelt und wendet fortschrittliche Methoden zur Behandlung von Hüftpathologien bei Kindern an. Die Spezialisten befassen sich mit den ungewöhnlichsten und schwersten Fällen und behandeln Kinder nicht nur aus allen Regionen des Landes, sondern auch aus dem Ausland.
Die chirurgische Behandlung erfolgt innerhalb der föderalen Grenzen im Rahmen einer spezialisierten und hochmodernen medizinischen Versorgung, die für Patienten bis zum Alter von 18 Jahren aus allen Regionen Russlands kostenlos ist.
Mitarbeiter der einzigen Spezialabteilung für Hüftpathologie am G.I. Gorki Forschungsinstitut für Traumatologie und Orthopädie. Im Turner-Zentrum werden moderne Techniken der konservativen und chirurgischen Behandlung von Kindern mit Hüftdysplasie unterschiedlichen Grades erfolgreich angewendet.
- Internationalen Studien und Statistiken unseres Zentrums zufolge betrifft diese angeborene Pathologie 5-10 Kinder pro 1000 Neugeborene.
- Mädchen sind etwa 7-mal häufiger betroffen als Jungen. Unilaterale Läsionen sind 1,5-2 mal häufiger als bilaterale Läsionen.
- Bei Erwachsenen verursacht die Pathologie in einem von drei Fällen eine Coxarthrose.
Was ist eine Hüftdysplasie?
Die Hüftdysplasie ist eine schwere Pathologie, die durch eine Unterentwicklung aller Bestandteile des Hüftgelenks (Knochen, Bänder, Gelenkkapsel, Muskeln, Blutgefäße und Nerven) gekennzeichnet ist.
Die moderne Bezeichnung für diese Pathologie lautet Entwicklungsdysplasie des Hüftgelenks, d. h. Entwicklungsdysplasie des Hüftgelenks, die während der prä- und postnatalen Ontogenese auftritt und eine neonatale Instabilität, eine isolierte Unterentwicklung der Hüftpfanne, eine Subluxation und eine Hüftluxation umfassen kann – der schwerste Grad der Hüftdysplasie, der durch eine vollständige Trennung der Gelenkflächen von Hüftkopf und Hüftpfanne gekennzeichnet ist.
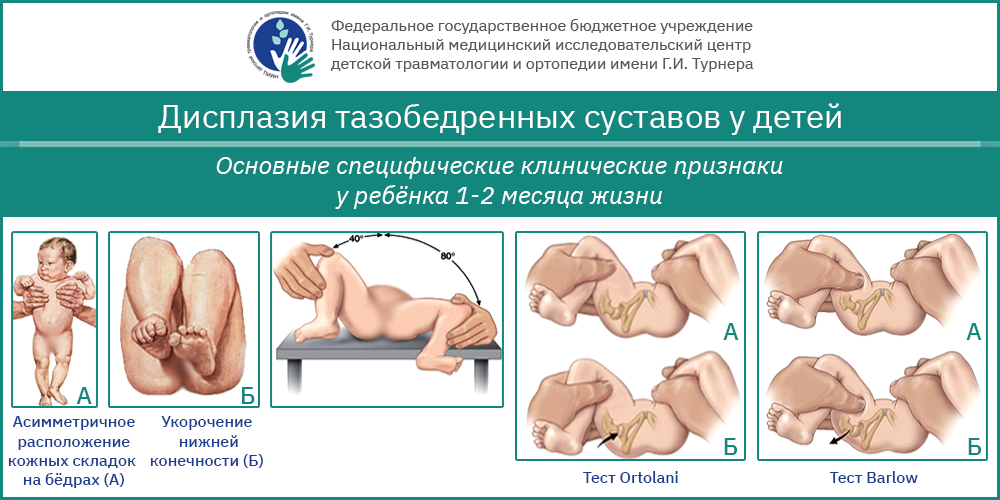
Definition der Krankheit. Ursachen
Vertebrale Subluxation (Subluxation der Wirbel) – ist eine anormale Verschiebung eines Wirbels gegenüber dem anderen, wobei die Gelenkflächen der Wirbel in Kontakt bleiben. Bei der Subluxation handelt es sich um eine unvollständige Verschiebung. Im Gegensatz zur Subluxation kommt es bei der Torsion zu einem vollständigen Verlust des Kontakts zwischen den Gelenkflächen, wodurch die Bewegung verhindert wird.
Im Video finden Sie eine Zusammenfassung des Artikels:
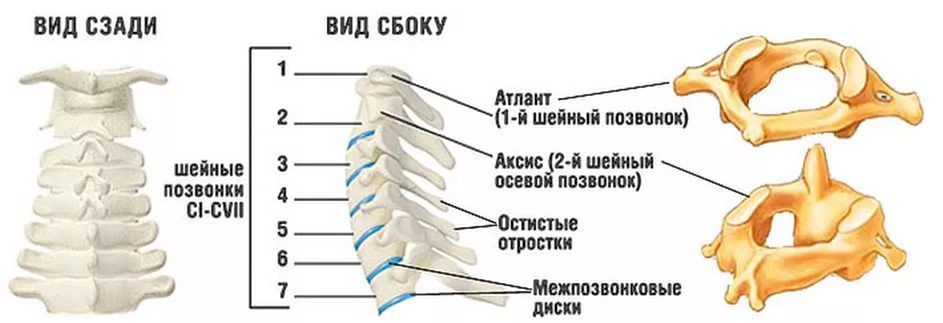
Subluxationen treten am häufigsten an der Halswirbelsäule auf, weniger häufig an der Lenden- und Brustwirbelsäule. Zwischen den Wirbeln der oberen Halswirbelsäule befinden sich keine Bandscheiben. Das Hinterhauptbein und die beiden oberen Wirbel (Atlas und Axis) sind nur durch Bänder verbunden, die weniger widerstandsfähig gegen mechanische Verletzungen sind als die darunter liegenden Wirbel, die durch Knorpelpolster – Bandscheiben – fest verbunden sind. Aufgrund dieser anatomischen Gegebenheiten treten Subluxationen des Atlas auf und sind häufiger als andere Subluxationen.
Zervikale Subluxationen können unter anderem folgende Ursachen haben.:
- Schädigung des Bandapparats (Stöße, Stürze aus der Höhe, plötzliche unkoordinierte Bewegungen bei anstrengender körperlicher Arbeit, Sportspielen, Kopfständen, Purzelbäumen usw.).
- Geburtsbedingte Verletzungen des Nackens führen bei Kindern häufig zu HWS-Subluxationen;
- Schwäche der Halsmuskulatur bei Kindern, die durch plötzliche, unkoordinierte Bewegungen zu Subluxationen beiträgt; [2].
- angeborene Bindegewebsdefekte, die mit einer Hypermobilität der Gelenke einhergehen (Morcchio-Syndrom, Ehlers-Danlos-Syndrom, usw.);
- entzündliche Prozesse in den Wirbelsäulengelenken – rheumatoide Arthritis, Morbus Grisell, usw. [1]
Zu den Ursachen von Lendenwirbelsubluxationen gehören:
Symptome einer Wirbelsäulen-Subluxation.
Symptome einer akuten zervikalen Wirbelsubluxation aufgrund eines Traumas:
- Akute Schmerzen im Nacken;
- Zwangshaltung des Kopfes durch Vorbeugen oder zur Seite;
- Beeinträchtigung der Bewegung der Halswirbelsäule;
- Schwellung und akuter Schmerz beim Abtasten;
- Tinnitus, Schwindel;
- Gefühl von Gänsehaut an den Händen;
- Verminderte Kraft und Bewegungsumfang in den Armen.
Viel häufiger sind langjährige, bisher nicht diagnostizierte Wirbelsubluxationen.
- Nackenschmerzen unterschiedlichen Schweregrades, die durch heftige Bewegungen oder eine längere ungünstige Position bei der Arbeit oder beim Schlafen auf einem hohen Kissen entstehen;
- Kopfschmerzen, die gleichzeitig mit Nackenschmerzen auftreten und durch Druck auf die subokzipitale Nackenmuskulatur verschlimmert werden. Die Schmerzen treten vor allem im Hinterkopf- und Stirnbereich auf;
- Einseitige oder beidseitige Bewegungseinschränkung des Halses;
- Schwindel, Ohrensausen, Verschlechterung des Hör- und Sehvermögens, Beeinträchtigung der autonomen Funktion; [5].
- Traumatische Brustwirbelsubluxationen sind durch Schmerzen im Brustbein, in den Rippen und im Unterleib gekennzeichnet. Bei traumatischen Lendenwirbelsubluxationen wird über Schmerzen im unteren Rückenbereich geklagt, die bei Bewegung zunehmen, manchmal auch über Bewegungsunfähigkeit, Gefühls- und Kraftstörungen in den unteren Gliedmaßen, Bauch- und Nierenschmerzen sowie Funktionsstörungen der Beckenorgane;
- Paresen und Lähmungen der unteren Gliedmaßen können bei Rückenmarks- und Wurzelschäden auftreten. [7]
Wenn eine Wirbelsubluxation mit Bandscheibenanomalien einhergeht, entwickeln sich allmählich Schmerzen im unteren Rücken. Sie verstärken sich bei längerem Stehen, Bücken und schwerem Heben. Der Schmerz strahlt auf das Kreuzbein, das Steißbein, das Becken und die unteren Gliedmaßen aus. Bei der Untersuchung zeigt sich eine deutliche Anspannung (Kontraktur) der Lendenmuskulatur in Form einer begrenzten Vorwärtsneigung des Körpers. Die Kontraktion der hinteren Oberschenkelmuskelgruppe führt zu einer Beugung der Beine in den Hüft- und Kniegelenken. Es kann zu einer Veränderung des Gangbildes kommen.
Arten der Röntgenuntersuchung in der Traumaversorgung
Die Art der Röntgenuntersuchung der Knochen und Gelenke richtet sich nach den klinischen Symptomen und den diagnostischen Erfordernissen und kann eine isolierte Untersuchung eines einzelnen Gelenks oder eines einzelnen Knochens umfassen:
- Röntgenaufnahmen des Ellenbogens, des Handgelenks, des Knies und des Hüftgelenks;
- Röntgenaufnahmen der Hand und des Fußes, der Finger;
- Röntgenaufnahmen des Brustbeins und des Schlüsselbeins;
- Röntgenaufnahmen der Beckenknochen;
- Röntgenaufnahme des Iliosakralgelenks;
- Röntgenaufnahmen von Röhrenknochen (Oberschenkelknochen, Oberarmknochen, usw.).
Röntgenaufnahmen von Knochen und Gelenken ermöglichen vor allem die Diagnose von Frakturen, Knochenbrüchen, Gelenkverrenkungen und -subluxationen sowie von Bandverletzungen. Und auch Gelenk- und Knochenerkrankungen, sekundäre Knochen- und Gelenkerkrankungen, berufliche Veränderungen und ernährungsbedingte Anomalien.
Röntgenaufnahmen von Knochen und Gelenken zeigen nicht immer pathologische Veränderungen. Es gibt eine so genannte ‚röntgenogene Periode‘, in der die Läsion nur die Weichteile des Bewegungsapparats betrifft, die auf dem Röntgenbild nicht zu erkennen sind. In diesem Fall kann die übliche radiologische Untersuchung durch genauere Methoden unterstützt werden: Computertomographie (CT), Magnetresonanztomographie (MRT).
Kiefergelenk. Röntgenaufnahmen dieses Gelenks werden in der zahnärztlichen Praxis und der Kieferchirurgie häufig verwendet. Sie ermöglichen die Diagnose von Krankheiten und Verletzungen des Gelenks. Der Arzt nutzt die Daten auch, um Bissprobleme zu erkennen. Das Bild des Kiefers lässt Rückschlüsse auf das Volumen und die Struktur des Knochengewebes zu und wird für die Planung von orthopädischen Behandlungen und Zahnimplantaten benötigt.
Schultergelenk. Bei Verdacht auf eine periartikuläre Entzündung der Schulter, auf Tumore, entzündliche und degenerative Prozesse, Brüche und Verrenkungen kann eine Röntgenaufnahme erforderlich sein. Es ermöglicht auch die Darstellung des Schlüsselbeins und des Schulterblatts.
Vorbereitung und Durchführung
Eine besondere Vorbereitung ist nicht erforderlich. Der Patient wird auf einem speziellen Tisch gelagert und die Leistengegend wird mit einer Bleischürze geschützt. Bei Kindern werden die Schilddrüse und die Augen zusätzlich geschützt, und der Säugling wird vollständig mit einer Schürze bedeckt, so dass nur die Gliedmaße offen bleibt.
Ein Bild des Gelenks oder Knochens kann in einer oder mehreren Projektionen aufgenommen werden. Um genaue Daten zu erhalten, ist es wichtig, dass das Kind ruhig liegt. Die Untersuchung dauert nur wenige Minuten. Der Arzt kann den Zustand des Gewebes sofort erkennen und erhält nach dem Eingriff einen Bericht mit einem Protokoll.
Übermäßiges Körpergewicht kann ein Hindernis sein – Fettzellen verzerren die Röntgenstrahlen. Dies führt dazu, dass das Bild nicht klar genug ist. In diesem Fall wird der Arzt alternative Untersuchungen vorschlagen. Manchmal ist es möglich, das Problem zu lösen, indem Bilder aus mehreren Projektionen aufgenommen werden. Manche Krankheiten und Verletzungen erfordern nur eine direkte Projektion, andere eine seitliche Projektion auf beide Seiten. Manchmal wird auch eine Kombination aus mehreren Möglichkeiten angewandt. So erhält man das genaueste Bild vom Zustand des Knochengewebes.
Patienten, die eine Röntgenaufnahme der Gelenke benötigen, fragen oft nach der Schädlichkeit des Verfahrens. Die Strahlenbelastung bei dieser Art der Diagnose ist minimal, wenn moderne Geräte verwendet werden. Die ViTerra-Klinik verwendet moderne Röntgengeräte mit minimaler Strahlung. Röntgenaufnahmen werden schnell gemacht, was die Belastung für den Körper reduziert. Eine Röntgenaufnahme des Kniegelenks beispielsweise ergibt eine Strahlendosis von 0,001 mSv – fast so viel, wie ein Mensch täglich bei seinen alltäglichen Aktivitäten aufnimmt. Daher kann die Röntgenaufnahme nach 2-4 Wochen wiederholt werden, um die Wirksamkeit der verordneten Behandlung oder die Dynamik der Gewebeheilung zu beurteilen.
Einschränkungen bei der Durchführung von Röntgenaufnahmen
Mit modernen Geräten und minimaler Strahlendosis ist die Röntgenuntersuchung des Fußes ein sicheres Verfahren. Es gibt keine absoluten Kontraindikationen für die Durchführung der Untersuchung.
- Der Patient befindet sich in einem schlechten Zustand, wenn er nicht in der Lage ist, die richtige Position für eine normale Röntgenaufnahme oder einen Belastungstest einzunehmen;
- wenn er innerhalb des letzten Jahres eine hohe Strahlendosis erhalten hat;
- offene Wunden im untersuchten Bereich mit Blutungen.
Während der Schwangerschaft und der Stillzeit werden Röntgenaufnahmen durchgeführt, wenn strenge Indikationen vorliegen. Es ist notwendig, eine Schutzschürze zu tragen, die den Unterleib und die Brustdrüsen bedeckt.
Ist eine Röntgenuntersuchung nicht möglich, wird eine Ultraschall- oder MRT-Untersuchung des Fußes empfohlen.
Wie sollte ich mich auf die Untersuchung vorbereiten?
Es sind keine besonderen Vorbereitungen erforderlich. Der Patient muss zum vereinbarten Termin in der Klinik erscheinen und seinen Reisepass, seinen Versicherungsschein, einen Auszug aus der Krankenakte oder eine Überweisung sowie die Ergebnisse früherer Untersuchungen mitbringen.
Das Vorhandensein von Stiften und Metallplatten stellt keine Kontraindikation für eine Röntgenuntersuchung des Fußes dar.
Endoprothetik des Schultergelenks
Eine Endoprothese ist angezeigt, wenn die Verrenkung länger als sechs Monate andauert oder wenn der Impingementdefekt mehr als 45 % beträgt. Der Ersatz des Schultergelenks bei chronischen Verrenkungen wird aufgrund der periartikulären Weichteilzerstörung und der Beschädigung der Gelenkflächen als schwieriger beurteilt als bei normaler Arthrose. In diesen Fällen wird eine totale oder reversible Arthroplastik durchgeführt.
In allen Fällen wird der Patient für 4-6 Wochen ruhiggestellt. In der Regel verwenden wir eine Orthese, um die Schulter während dieser Zeit in neutraler Rotation zu halten. An die Ruhigstellung schließt sich eine Rehabilitationsphase an, die passive und aktive Bewegungen des Gelenks sowie Kräftigungsübungen umfasst.
Frakturreposition mit Knochentransplantation
Besteht aus einer Ruhigstellung mit einer Abduktionsschiene für 6 Wochen. In der restlichen Zeit ist eine passive, vorsichtige Beugung und Streckung der Schulter erlaubt. Nach der Ruhigstellung darf der Patient die Extremität aktiv bewegen. In den ersten 12 Monaten ist es ratsam, schweres Heben zu vermeiden.
Die Rehabilitationszeit nach einer Endoprothese hängt vom Zustand der Weichteile ab. In der Regel ist die Bewegung des Schultergelenks unmittelbar nach der Operation möglich.
Wenn Sie Gelenkprobleme haben. Wenn Ihnen jede Bewegung Schmerzen bereitet. Wir können Ihnen helfen. Die Klinik verfügt über eine hochmoderne medizinische Ausstattung, die es uns ermöglicht, ein breites Spektrum an chirurgischen Eingriffen an Knochen und Gelenken durchzuführen.
Die meisten Gelenkoperationen in der Klinik werden endoskopisch, d.h. über einen kleinen Schnitt, durchgeführt. Die Klinik ist mit speziellen Aufwachräumen ausgestattet, in denen Anästhesisten die Patienten nach größeren Operationen überwachen und behandeln.
Die Klinik führt jedoch nicht nur hochtechnische chirurgische Eingriffe durch, sondern setzt auch aktiv konservative Methoden ein, um Patienten ohne Operation zu behandeln und zu rehabilitieren.
Die Klinik bietet den Patienten die bestmöglichen Bedingungen. Unsere Ärzte sind Profis, für die Ihre Gesundheit an erster Stelle steht. Die Ärzte in unserer Klinik sind Fachleute, für die Ihre Gesundheit an erster Stelle steht. Vereinbaren Sie noch heute einen Termin und kommen Sie zu einem Beratungsgespräch in unsere Klinik, wir werden Ihnen bestimmt helfen.
Video über unsere orthopädische und unfallchirurgische Klinik
Röntgenbefund des Fußes in zwei Projektionen

Die Beschreibung umfasst die Art und den Schweregrad der Befunde. In privaten medizinischen Zentren erhält der Patient ein einfaches Röntgenbild und ein digitales Röntgenbild, d. h. ein elektronisches Speichermedium, z. B. eine Diskette oder einen Speicherstick. Die Diagnose wird vom behandelnden Arzt gestellt.
Allgemeine Informationen
In den allermeisten Fällen wird die Erstdiagnose einer Gelenk- und Wirbelsäulenerkrankung nach Analyse der Beschwerden des Patienten, der Krankengeschichte und der Untersuchungsdaten gestellt. Später ist jedoch eine Bestätigung der Diagnose durch zusätzliche Untersuchungsmethoden erforderlich: instrumentelle, labortechnische und, seltener, morphologische. Der Goldstandard für die Diagnose von Gelenkpathologien ist nach wie vor die Röntgenaufnahme. Das Röntgen ist ein wichtiges Instrument nicht nur für die Diagnose einer bestimmten Gelenkentzündung oder Arthrose, sondern auch für die Beurteilung des Krankheitsverlaufs und der Wirksamkeit der Therapie.
Ein erheblicher Teil der Patienten, die an das Provinzkrankenhaus überwiesen wurden, war bereits in medizinischen Einrichtungen in der Region geröntgt worden und benötigte eine Auswertung im Provinzkrankenhaus. Es ist zu beachten, dass sich Hausärzte häufig an den beschreibenden Elementen der Röntgenbilder (Protokolle) orientieren, die ihnen von Radiologen zur Verfügung gestellt werden, und einige röntgenologische Veränderungen nicht selbst beurteilen.
Und es ist in Ordnung, wenn diese Protokolle von einem in Arthrologie und Chiropraktik ausgebildeten Radiologen erstellt werden, aber aufgrund ihrer eigenen klinischen Erfahrung geben Radiologen auf den Röntgenbildern oft nicht die spezifischen Veränderungen an, die es dem Rheumatologen oder Therapeuten ermöglichen, eine Differentialdiagnose von Gelenkverletzungen zu stellen. Die Formulierung ‚Anzeichen einer Arthritis‘ ist im Bericht des Radiologen recht häufig zu finden, aber laut Literatur kann jede Art von Arthritis ihre eigenen spezifischen Zeichen haben, um ihre nosologische Zugehörigkeit zu bestimmen.
Daher möchten wir uns in diesem Artikel auf die häufigsten Fehler bei der Röntgenuntersuchung von rheumatischen Erkrankungen und einige der wichtigsten und häufigsten radiologischen Zeichen einer Gelenkbeteiligung und deren Interpretation konzentrieren.
Die häufigsten Fehler des Radiologen
Bei der Auswertung der Erfahrungen des Facharztes für Rheumatologie an einem Lehrkrankenhaus in der Provinz möchten wir auf folgende der häufigsten Fehler bei der Anwendung der Röntgendiagnostik hinweisen:
- Falsch gewählter Untersuchungsumfang
- Falsche Positionierung des Patienten während der Röntgenuntersuchung
- Falsche Interpretation der Untersuchungsergebnisse.
Der erste Schritt der Röntgenuntersuchung für den Allgemeinmediziner sollte die richtige Auswahl des Untersuchungsbereichs sein, d.h. des Bereichs, in dem die radiologischen Veränderungen für die Diagnose der betreffenden Krankheit am aufschlussreichsten sind.
Zum Beispiel können bei rezidivierenden Gichtanfällen die klinischen Zeichen von Schmerzen und Schwellungen in den Sprunggelenken am stärksten ausgeprägt sein, während die Zehengrundgelenke nicht betroffen sind, und es ist ein häufiger Fehler, dem Patienten eine Röntgenaufnahme des Sprunggelenks zu machen, die in dieser Situation nicht aussagekräftig ist. Dasselbe gilt, wenn der Verdacht auf eine reaktive Spondyloarthritis oder eine periphere ankylosierende Spondylitis mit Beteiligung der Sprunggelenke besteht. Pathognomonische Röntgenveränderungen müssen in den Iliosakralgelenken und der Wirbelsäule nachgewiesen werden, während Röntgenveränderungen in den peripheren Gelenken, insbesondere in der Anfangsphase der Erkrankung, möglicherweise nicht vorhanden sind.
Generell sollten Röntgenaufnahmen des Sprunggelenks bei isolierter Sprunggelenkserkrankung und bei Verdacht auf eine spezifische (Tuberkulose, Gonokokken-)Arthritis aufgrund ihrer sehr geringen Aussagekraft nur selten und mit strenger Indikationsstellung durchgeführt werden. Dieser Defekt ist mit einer ungerechtfertigten Strahlenbelastung und zusätzlichen Kosten für den Patienten verbunden, die für die zur Klärung der Diagnose erforderlichen Wiederholungsuntersuchungen anfallen.
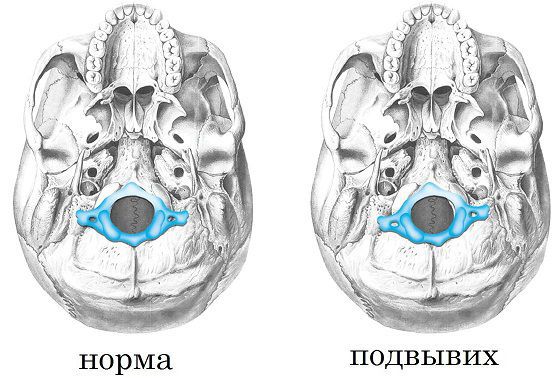
Diagnose der zervikalen Subluxation (Atlas)
Der erste Wirbel der Halswirbelsäule, der den Schädel in einer anatomisch normalen Position stützt, ist der C1 oder das Atlantum. Bei einer Subluxation dieses Wirbels handelt es sich um eine abnorme Verschiebung gegenüber der Wirbelsäule, die zu Nackenverletzungen, Durchblutungsstörungen des Gehirns und gefährlichen Symptomen führen kann.
Ist C1 unvollständig verschoben, kommt es in der Regel zu einer Schwellung im Nacken, der Unfähigkeit, den Kopf gerade zu halten, und Schmerzen bei Berührung der betroffenen Stelle. Wenn der Atlas verschoben ist (Subluxation) und die Nervenwurzeln oder das Rückenmark zusammengedrückt werden, können Migräne, Schwindel, Schlafstörungen und Muskelkrämpfe auftreten. Es kann zu Bewusstseinsverlusten kommen.
Rücken- und Kieferschmerzen sowie Tinnitus und die Unfähigkeit, Arme und Beine voll zu bewegen, sind häufige Symptome.
Das klinische Bild ist komplizierter, wenn es sich um eine angeborene Subluxation des Atlas handelt. Röntgenaufnahmen werden nicht empfohlen, da es keine Marker gibt, die eine Läsion anzeigen. Sie treten nach ein paar Monaten auf, wenn das Kind lernt, aufzustehen und zu gehen. Der Gang von Kindern mit dieser Pathologie ist unsicher und wackelig. Gleichzeitig können sie Aufmerksamkeitsdefizite entwickeln und sehr gefräßig sein.
Prognose und Behandlung
Der Ausgang der Verletzung hängt von der Ursache und dem Allgemeinzustand des Patienten ab. Die meisten Fälle haben eine günstige Prognose und müssen nicht operiert werden.
Zur Linderung der Symptome werden pharmakologische Behandlung, Physiotherapie, Massage und physikalische Therapie verordnet. Mit der Behandlung kann bereits in den ersten Tagen nach der Verletzung begonnen werden, um die Blutversorgung und die Ernährung der Muskeln zu verbessern.
Im Wirbelsäulenzentrum des Doktors können Sie sich bei einer unvollständigen Verrenkung beraten lassen und eine Röntgenaufnahme des Halses in einem eventuellen Gipsverband machen lassen. Die Ärzte der Klinik führen eine umfassende Untersuchung des Patienten durch und erstellen einen Behandlungsplan, der von der Schwere der Symptome und den individuellen Merkmalen des Patienten abhängt.
Operation bei Kiefergelenksubluxation
In den meisten Fällen kann die Verletzung konservativ behandelt werden. Eine wiederkehrende Subluxation des Kiefergelenks wird chirurgisch behandelt. Die Eingriffe können offen oder endoskopisch durchgeführt werden. So wird beispielsweise die Höhe des Gelenkknorpels erhöht, indem er gespalten und ein Teflonimplantat in den Spalt eingesetzt wird. Es gibt eine Methode zur Vertiefung der Gelenkpfanne, bei der die Position der Bandscheibe von horizontal nach vertikal verändert wird. Bei einigen Techniken wird ein Teil der Kapsel entfernt oder durch einen Streifen kollagenen Bindegewebes verstärkt. Die genaue Art der Operation wird vom Chirurgen nach einer gründlichen Untersuchung des Patienten und unter Berücksichtigung der Besonderheiten des einzelnen Patienten festgelegt.
Nutzen Sie diese einmalige Gelegenheit und vereinbaren Sie einen kostenlosen Beratungstermin für Ihren geplanten Eingriff. Erfahren Sie mehr.

Rehabilitation nach der Operation
Je nach Komplexität der Operation muss der Patient in den ersten Tagen unter ärztlicher Aufsicht im Krankenhaus bleiben. Nach der Entlassung aus dem Krankenhaus sollte feste Nahrung aus dem Speiseplan gestrichen werden. Mit der Zeit kann die Ernährung schrittweise ausgeweitet werden.
In den ersten Wochen nach der Operation darf der Mund nicht weit geöffnet werden, und der Unterkiefer muss mit speziellen Klammern und orthopädischen Schienen ruhig gestellt werden. Dies ist notwendig, um die Funktion der Bänder und Gelenke wiederherzustellen.
Lesen Sie mehr:- Subluxation des Fußes nach innen.
- Anatomie des Fersenbeins Röntgenbild.
- Subluxation des Sprunggelenks.
- Subluxation des Sprunggelenks behandelt.
- Röntgenanatomie des Sprunggelenks.
- Unterschiedlich lange Beine bei einem Kind.
- Anatomie des Fußes Röntgenbild.
- Das Kind hat ein kürzeres Bein als das andere.
