Staatliches medizinisches Institut Buchar, benannt nach Abu Ali ibn Sino. Abu Ali ibn Sino, Bukhara, Usbekistan

- Osteosynthese des Schienbeins
- Vorteile der Tibia-Osteosynthese-Operation
- Die Aktualität des Problems
- Material und Methoden.
- Prävention von Komplikationen in Abhängigkeit vom Grad der Amputation (Exartikulation) der unteren Gliedmaßen
- Schlüsselwörter
- GEMEINSAME ANSÄTZE FÜR DIE AUSWAHL DES GLIEDMASSENVERKÜRZUNGSNIVEAUS
- Behandlungsmethoden zur Verödung der Atherosklerose der Arterien der unteren Gliedmaßen:
- Konservative Behandlung
- Chirurgische Behandlung der Atherosklerose der unteren Arterien, Gefäße
- Rekonstruktive Chirurgie:
- Symptomatische Eingriffe:
- Indikationen und Kontraindikationen für die Amputation der unteren Gliedmaßen
- Klassifizierung der Amputation der unteren Gliedmaßen
- Um in unsere Praxis aufgenommen zu werden, benötigen Sie:
- Häufig gestellte Fragen.
- ‚Machen Sie Ihre Füße wieder jung Ihre Füße.‘
- Häufige Fragen
- Nützliche Informationen
- Anästhesie bei Ballenoperationen
- Wie man ein Belastungsröntgenbild vom Fuß richtig anfertigt
- Wie Sie von einer persönlichen Beratung bei mir profitieren können
- Indikationen
- Vorteile und Nachteile
- Dia 14Die Verwendung einer Jussewitsch-Gipsschiene ermöglicht:
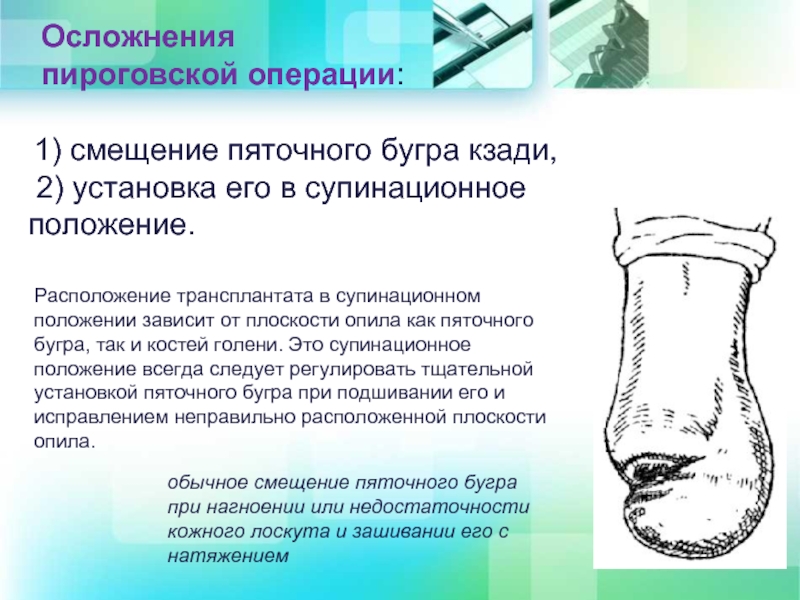
- Dia 15 1) Posteriorverschiebung des Fersenbeinknochens, 2) Posteriore Positionierung des Fersenbeinhöckers.
Osteosynthese des Schienbeins
Die Osteosynthese des Unterschenkelknochens ist ein chirurgischer Eingriff, der durchgeführt wird, um Knochenfragmente, die durch ein Trauma des Schien- oder Wadenbeins entstanden sind, zu reponieren (an ihren Platz zurückzubringen) und zuverlässig zu fixieren. Das Hauptziel des Eingriffs besteht darin, die physiologischen Bedingungen für das Zusammenwachsen der Knochen in ihrer korrekten anatomischen Position zu optimieren. Ein solch radikaler Eingriff wie die Tibia-Osteosynthese wird nicht für alle Patienten mit Frakturen empfohlen, sondern nur für diejenigen, bei denen konservative Maßnahmen versagt haben oder aufgrund des diagnostischen Befundes (Unfähigkeit zur Anastomose im Gipsverband) nicht ratsam sind.
Chirurgen können Skelettstrukturen verwenden oder nur einzelne Fixierungsmöglichkeiten nutzen, um Knochenfragmente so korrekt wie möglich zu fusionieren. Die Wahl der spezifischen Vorrichtungen hängt von der Größe der Verletzung, der Art der Verletzung und der Lage des Bruchs, dem Alter und zusätzlichen medizinischen Bedingungen ab.

Vorteile der Tibia-Osteosynthese-Operation
Der Hauptvorteil eines solchen Eingriffs besteht darin, dass er die Voraussetzungen für die schnellstmögliche vollständige Heilung eines Schienbeinbruchs schafft. Dies ist möglich, weil zwei Bedingungen erfüllt sind. Die erste ist, dass alle Knochenfragmente fest und präzise fixiert werden. Die zweite ist die frühzeitige Wiederherstellung der Gewebefunktion mit verbesserter Blutversorgung und beschleunigter Regeneration. Durch den Einsatz verschiedener Konstruktionen werden die Knochen fest miteinander verbunden und die Beweglichkeit der Gliedmaße bleibt erhalten.
Diese Operationen werden bei komplizierten Frakturen durchgeführt, wenn beide Knochen gleichzeitig beschädigt sind. Darüber hinaus kann eine Osteosynthese des linken oder rechten Schienbeins empfohlen werden, wenn der Bereich des Sprunggelenks betroffen ist, wenn die Frakturen verschoben und das umliegende Gewebe beschädigt ist.
Die Aktualität des Problems
Leider hat in den letzten Jahrzehnten die Zahl der Patienten mit diabetischem Fußsyndrom mit Symptomen einer kritischen Ischämie der unteren Gliedmaßen (CLIN) zugenommen [1-3]. Die Entwicklung einer kritischen Ischämie ist ein Anzeichen für eine vollständige Kreislaufdekompensation, die bei 30-42 % der Patienten mit schwerem diabetischem Fußsyndrom (DM) auftritt [3-5]. Die prognostizierte Sterblichkeitsrate bei AS-Patienten mit CINC steigt von 25 % während der anfänglichen Entwicklung der AS auf 60-70 % [6-8]. Die Inzidenz hoher Amputationen aufgrund von SDS liegt in den Industrieländern zwischen 0,06 und 3,86 Fällen pro 10 000 Diabetiker [9-12].
Bislang ist die rekonstruktive Chirurgie die einzige wirksame Behandlung für SDS-Patienten mit CINCs. Eine Revaskularisierung des Arterienbettes der unteren Gliedmaßen ist in der Praxis jedoch nur bei 35-50 % der Patienten möglich. Dies ist auf den fraglichen Erfolg der isolierten chirurgischen Revaskularisation bei Patienten mit mehrstufigem Typ und überwiegend distaler Lage der arteriellen Beteiligung zurückzuführen (3, 6, 9, 13-17). Gleichzeitig werden Operationen, die den Erhalt des Kniegelenks ermöglichen (Unterschenkelamputationen), begrüßt, was die Lebensqualität der Patienten in der postoperativen Phase deutlich verbessert [5, 9, 12]. Die Anwendung von weniger traumatischen Operationen auf der Ebene des Schienbeins bei AS mit CINC ist ein dringendes Problem der modernen operativen Chirurgie.
Ziel der Studie. – Bewertung der Wirksamkeit einer verbesserten Amputationstechnik am Unterschenkel bei diabetischem Fußsyndrom mit kritischer Ischämie der unteren Extremitäten.
Material und Methoden.
Wir analysierten die Ergebnisse von Amputationen der unteren Gliedmaßen bei 82 Patienten mit AS und CINC, die zwischen 2007 und 2019 in der Abteilung für bariatrische Chirurgie des Bukhara Regional Multi-Speciality Medical Centre behandelt wurden. 54 (65,8 %) der Patienten waren Männer und 28 (24,2 %) waren Frauen. Das Alter der Patienten reichte von 38 bis 85 Jahren. Die meisten Patienten wiesen eine erhebliche Beeinträchtigung der Körperfunktionen auf.
Alle Patienten wurden entsprechend der Operationstechnik am Unterschenkel in zwei Gruppen eingeteilt: 1. die (Kontroll-)Gruppe bestand aus 40 Patienten, die sich einer myoplastischen Amputation der unteren Extremität nach der Mitish-Svetukhin-Methode unterzogen; 2. die (Haupt-)Gruppe bestand aus 42 Patienten, die sich einer myoplastischen Amputation der unteren Extremität nach der verbesserten (technisch vereinfachten) Methode unterzogen.
Die Indikationen zur Amputation waren: Verschluss der Hauptarterien der unteren Extremität mit Dekompensation des seitlichen Blutflusses und ausgedehntem eitrig-nekrotischem Prozess im Fuß, ausgedehnte feuchte Gangrän, die sich bis zum unteren Drittel des Schienbeins erstreckt, vollständige trockene Gangrän des Fußes, Vorhandensein einer anaeroben Infektion (clostridial oder nicht clostridial), kritische Ischämie der unteren Gliedmaßen, die medizinisch nicht korrigierbar ist, Ausbreitung des lokalen eitrig-nekrotischen Prozesses am Fuß über die beiden anatomischen Bereiche hinaus mit Anzeichen für die Entwicklung eines systemischen Entzündungssyndroms (SIRS).
In den Veröffentlichungen werden die Ergebnisse einer neuen Methode der chirurgischen Intervention (myoplastische Amputation nach Mitish-Svetukhin) auf der Tibiaebene bei SDS mit CINC hervorgehoben. Diese Amputationsmethode (angewandt auf eine Kontrollgruppe von Patienten) führt zu einer drastischen Verringerung der Häufigkeit von postoperativen Komplikationen im Bereich des amputierten Stumpfes und schafft günstige Bedingungen für die Prothetik (das Kniegelenk bleibt erhalten). Die technische Durchführung dieser Operation ist jedoch zeitaufwendig (der Lambdamuskel wird durchtrennt, um anschließend in den geschaffenen Tunnel zwischen dem Schienbein und dem hinteren muskulo-faszialen Lappen zu extrusionieren). Die lange Dauer der Operation bei schwerem CINC ist mit dem Risiko einer Infektion der Operationsstelle und der Entstehung von eitrigen Komplikationen verbunden. Aus diesem Grund wurde versucht, die Operationsmethode zu verbessern, um die oben genannten Unannehmlichkeiten zu beseitigen.
Prävention von Komplikationen in Abhängigkeit vom Grad der Amputation (Exartikulation) der unteren Gliedmaßen

In der zweiten Hälfte des letzten Jahrhunderts wurde das Niveau der Stumpfversorgung standardisiert, wobei der Grundsatz galt, die größtmögliche Funktionalität des Stumpf-Prothesen-Systems zu erreichen. Die modernen Entwicklungen in den chirurgischen Techniken und in der prothetischen und orthopädischen Ausstattung haben die früher entwickelten Schemata überflüssig gemacht. Die typischsten Komplikationen und die daraus resultierende Einschränkung der Prothesenfunktionalität sind jedoch auch heute noch zu beobachten. In diesem Artikel werden die möglichen Varianten von Komplikationen im Zusammenhang mit dem Grad der Stumpfverkürzung, die Möglichkeiten zu ihrer Vermeidung und Beseitigung sowie eine Gesamtbewertung der Auswirkungen der Stumpflänge auf die statodynamische Funktion auf verschiedenen Ebenen vorgestellt.
Schlüsselwörter
Einleitung. Die Wiederherstellung der Funktion der oberen und unteren Gliedmaßen bei Postamputationsdefekten aus orthopädischer Sicht (für den oberen Gliedmaßen – maximale Funktionalität, für den unteren Gliedmaßen – maximal mögliche Stützfähigkeit und Fortbewegung) ist auch heute noch ein aktuelles Thema. Unter dem Gesichtspunkt der Stützfähigkeit des Stumpfes, der Widerstandsfähigkeit des Stumpfes gegen unnatürliche Belastungen, des Bewegungsumfangs der Gelenke, der Kraft der einzelnen Muskelgruppen des Stumpfes, der Kraft, der Kontrolle und der muskulären Ausdauer des gesamten Prothesenstumpfes, des Nachbarstumpfes und des Rumpfes hängt der Grad der Reproduktion der Biomechanik des Prothesenganges ganz von der Länge des verkürzten Segmentes ab [1, 2]. Bei Amputationen der unteren Gliedmaßen gibt es jedoch Schwierigkeiten: Bei der Resektion einzelner ‚problematischer‘ Ebenen muss eine Reihe von Bedingungen erfüllt sein, um einen Erfolg zu erzielen. Andernfalls ist die Wahrscheinlichkeit eines funktionsarmen, ’nicht funktionsfähigen‘ Stumpfes und damit mehrfacher/wiederholter chirurgischer Eingriffe hoch [1, 3].
GEMEINSAME ANSÄTZE FÜR DIE AUSWAHL DES GLIEDMASSENVERKÜRZUNGSNIVEAUS
Die Vereinheitlichung des Verfahrens zur Auswahl des Amputationsniveaus begann im 19. Jahrhundert. Zuvor wurde die Höhe der Gliedmaßenverkürzung allein durch die Gewebeveränderung bestimmt. Das ‚Amputationsniveau‘ bezieht sich auf die Länge des zu verkürzenden Knochensegments. In der medizinischen Fachwelt sind zu verschiedenen Zeiten verschiedene Vorschläge aufgetaucht, um die anschließende Prothese und die Verwendung einer Prothese in Abhängigkeit von der Höhe der Gliedmaßenverkürzung zu erleichtern [4].
Derzeit werden alle bisher vorgeschlagenen Amputationsschemata als irrelevant angesehen und sollten in der Praxis nicht verwendet werden. Es gibt jedoch immer noch 2 Hauptrichtungen bei der Empfehlung von Amputationshöhen:
- In Anbetracht der modernen chirurgischen und prothetischen Möglichkeiten muss die Wahl der Amputationshöhe (Exartikulation) dem von N.I. Pirogov aufgestellten Grundsatz folgen: ‚So niedrig wie möglich amputieren‘;
- Die Wahl des Amputationsniveaus sollte so günstig wie möglich für eine frühe Prothetik sein.
Behandlungsmethoden zur Verödung der Atherosklerose der Arterien der unteren Gliedmaßen:
Konservative Behandlung
In den frühen Stadien der obliterierenden Atherosklerose der Arterien der unteren Gliedmaßen ist eine konservative Behandlung angezeigt, die umfassend sein muss; alle ungünstigen Faktoren, die einen Vasospasmus verursachen, müssen ausgeschlossen werden. Voraussetzung für eine erfolgreiche Behandlung ist die Raucherentwöhnung (!). Körperliche Aktivität ist von großer Bedeutung. Patienten mit Claudicatio intermittens sollten täglich 30-45 Minuten gehen – dies fördert die Entwicklung kleiner Arterien, führt zu einer Zunahme der Muskelkraft und erhöht die schmerzfrei zurückgelegte Strecke.
Wenn Schmerzen und Verspannungen in den Beinmuskeln auftreten, sollte der Patient aufhören und weitergehen, sobald diese Empfindungen abgeklungen sind. Oft ist Radfahren oder Schwimmen viel besser verträglich als Gehen (ersetzt es aber nicht). Bluthochdruck, Cholesterin und Blutzucker bei Diabetikern werden korrigiert. Medikamente werden eingesetzt, um die Spannung der kleinen Blutgefäße zu verringern, die Elastizität der roten Blutkörperchen zu erhöhen und die Bildung von Blutgerinnseln in den Blutgefäßen zu verhindern. Auch physiotherapeutische und balneologische Behandlungen sowie hyperbare Sauerstoffzufuhr kommen zum Einsatz.
Chirurgische Behandlung der Atherosklerose der unteren Arterien, Gefäße
Rekonstruktive Chirurgie:
- Endovaskuläre Behandlungsmethoden unter Verwendung von Röntgenstrahlen. Unter Röntgenkontrolle können wir mit speziellen langen, dünnen Instrumenten über eine kleine Punktion der Oberschenkelarterie (selten auch anderer Arterien) das betroffene Gefäß (Gefäßsegment) der unteren Extremitäten erreichen. Moderne technische Möglichkeiten erlauben es uns, den Gefäßabschnitt von innen mit einem speziellen Ballon zu erweitern und gegebenenfalls ein dünnes Metallgerüst (Stent) einzusetzen, um eine erneute Stenose zu verhindern.
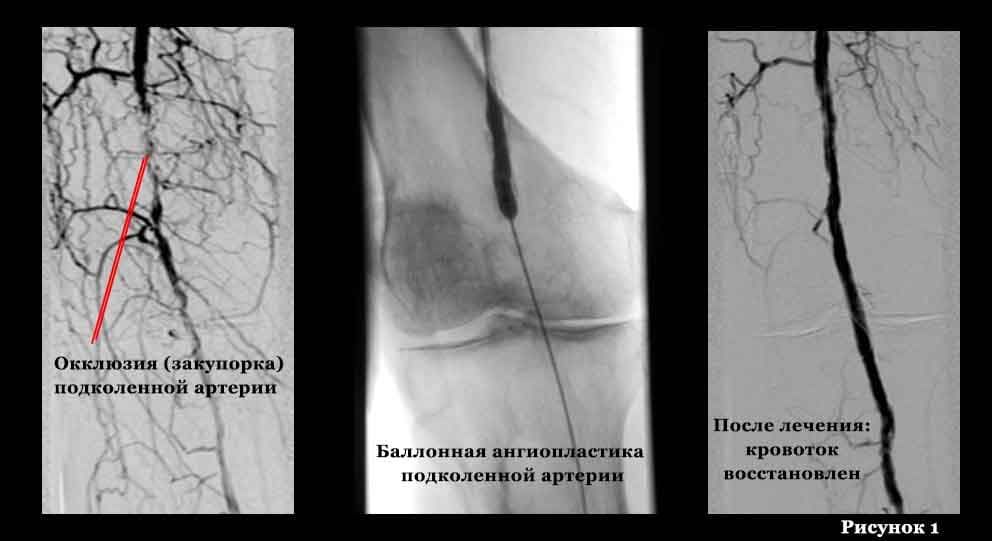
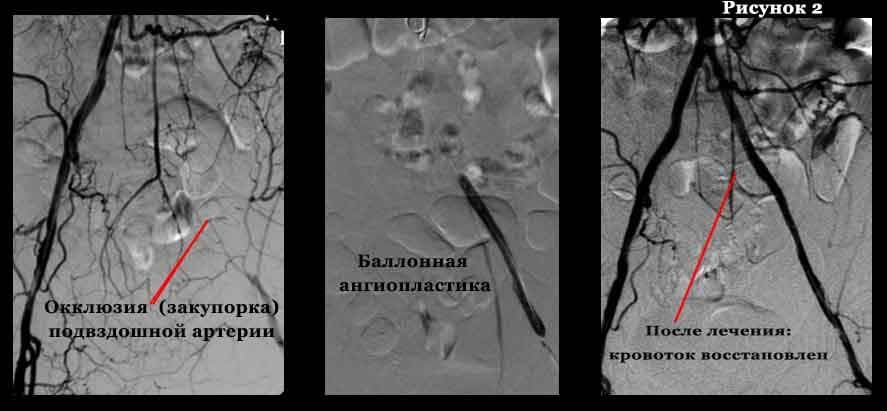
- Offene chirurgische Eingriffe. Bei Patienten mit einem Gefäßverschluss von nicht mehr als 7-9 cm wird die innere modifizierte Schicht der Arterie mit atherosklerotischen Plaques und Blutgerinnseln entfernt (Endarterektomie). Ist der Verschluss ausgedehnter und liegen erhebliche Kalkablagerungen in der Arterienwand vor, ist ein Bypass (Shunt) oder die Resektion eines Arterienabschnitts und der Ersatz durch eine Kunststoffprothese oder ein Biomaterial (Prothese) angezeigt.
Symptomatische Eingriffe:
- Sympathektomie (Durchtrennung des Nervengeflechts, das für die Kontraktion (Verengung) der Arterien verantwortlich ist) wird bei rezidivierenden Arterienverschlüssen und als Ergänzung zur rekonstruktiven Chirurgie durchgeführt. Dieser Eingriff verbessert die Durchblutung der Gliedmaßen durch Erweiterung kleiner Arterien.
- Revaskularisationsosteotomie ist ebenfalls ein ergänzendes Verfahren, das die Durchblutung verbessert, indem es die Bildung neuer kleiner Gefäße in den unteren Gliedmaßen nach einer Knochenschädigung anregt.
- Arterialisierung des venösen Bettes wird heute nur noch selten angewandt, da sie technisch anspruchsvoll ist und die Langzeitergebnisse nicht so gut sind wie bei den oben beschriebenen Techniken.
Bitte bewerben Sie sich online, und wir werden uns so schnell wie möglich mit Ihnen in Verbindung setzen, um alle Fragen zu beantworten.
Indikationen und Kontraindikationen für die Amputation der unteren Gliedmaßen
Schwere traumatische Verletzungen im Zusammenhang mit:
- Zerreißen des Beins und Quetschung der knöchernen Strukturen;
- Beschädigung eines großen Blutgefäßes;
- Quetschung oder schwere Schädigung von Weichteilen ohne die Möglichkeit, deren Integrität zu reparieren.
- Beschädigung einer peripheren Arterie mit Entwicklung einer schweren Ischämie;
- Atherosklerotische Läsion.
- Ausgedehnte infektiöse Läsionen;
- Bösartiges Neoplasma bösartiger Ätiologie;
- Tiefe Erfrierungen und Verbrennungen, die durch tiefe Nekrosen gekennzeichnet sind.
Wenn ein Patient in einem posttraumatischen Schockzustand ins Krankenhaus kommt, darf er nicht operiert werden. Er muss aus diesem Zustand herausgebracht werden, bevor ein Eingriff vorgenommen werden kann. Die Zeit für eine angemessene Manipulation ist auf vier Stunden begrenzt.
Klassifizierung der Amputation der unteren Gliedmaßen
Es gibt drei Arten von Amputationen, je nach den Gründen und Umständen, unter denen sie durchgeführt werden:
- Primäre Amputation – wird zum ersten Mal durchgeführt, weil das Bein seine Vitalität verloren hat;
- Sekundäramputation – wird zum ersten Mal aufgrund einer unwirksamen Behandlung oder des Auftretens schwerwiegender Komplikationen durchgeführt;
- Reamputation – wird nach einer ersten, zweiten oder dritten Amputation aufgrund von Versagen oder schlechtem Zustand der Gliedmaße durchgeführt.
Je nach Ausmaß der Amputation werden die folgenden Amputationsgrade unterschieden:
- Amputation der Finger der unteren Gliedmaßen.. Sie ist in Fällen von trophischen Geschwüren indiziert, und ihr Zeitpunkt erlaubt es, den Rest der Gliedmaße zu retten. Der Chirurg schneidet entlang der Gelenklinie an der Verbindung des Fingerglieds mit dem Fuß;
- Amputation des Fußes. Wenn die Gangränläsion den ganzen Fuß betrifft, wird sie in ihrer Gesamtheit entfernt, in der Regel nach der Sharpe-Methode. Der Chirurg macht einen Schnitt entlang des Mittelfußknochens und trennt die Weichteile mit der Zweilappenmethode;
- Amputation des Schienbeins der unteren Extremität. Wenn die Krankheit so weit fortgeschritten ist, dass das Schienbein betroffen ist oder eine schwere Durchblutungsstörung vorliegt, wird es entfernt. Während der Operation legt der Chirurg Faszien- und Hautlappen an;
- Amputation der unteren Gliedmaßen am Oberschenkel. Wird eine hohe Schienbeinschädigung oder eine schwere Durchblutungsstörung diagnostiziert, wird die untere Extremität vom Oberschenkel abgetrennt. Mit der Gritti-Albrecht-Technik formt der Chirurg einen funktionsunfähigen Stumpf.
Um in unsere Praxis aufgenommen zu werden, benötigen Sie:
- Ein erstes Beratungsgespräch, für das Sie einen Termin vereinbaren können, oder Sie können Fotos und Aufnahmen Ihrer Füße per Post an [email protected] schicken.
- Wenn Sie sich für eine Operation entschieden haben, können Sie sofort einen Termin vereinbaren, Ihre Fragen stellen und unter der Nummer +7-926-961-71-96 einen Termin vereinbaren.
- Der nächste Schritt ist eine umfassende präoperative Untersuchung. Sie können alle notwendigen Untersuchungen und Tests innerhalb weniger Stunden in unserer Klinik durchführen lassen oder alles, was Sie brauchen, mit in die Praxis bringen.
- Am vereinbarten Tag kommen Sie zu Ihrem Eingriff in die Klinik. Die Empfangsdame begrüßt Sie, erledigt alle Formalitäten, stellt Ihnen die Klinik vor und Sie gehen auf Ihr Zimmer. Anschließend findet ein Gespräch mit dem Chirurgen und dem Anästhesisten statt. Am Tag des Eingriffs sollten Sie nichts essen und nur wenig Wasser trinken. Es ist ratsam, jeglichen Nagelschmuck wie Nagellack, Strasssteine usw. zu entfernen und eine gründliche Fußhauthygiene durchzuführen.
- Nach der Operation werden Sie für kurze Zeit von einem Anästhesisten betreut und kehren dann auf Ihr Zimmer zurück.
- Je nach Ausmaß der Operation werden Sie zwischen 1 und 4 Tagen im Krankenhaus bleiben müssen, um Verbände anzulegen und eine angemessene Schmerzbehandlung zu erhalten. In den ersten 24 Stunden nach der Operation dürfen Sie in speziellen Schuhen gehen.
Sie können in unserer Klinik oder in einer anderen Klinik, die möglicherweise günstiger gelegen ist, beobachtet und behandelt werden. Ebenso wichtig sind die Entfernung der Fäden 14 Tage nach der Operation und Röntgenaufnahmen 6 Wochen nach der Operation. Ab der 3. Woche werden Physiotherapie zur Entwicklung des Bewegungsumfangs der operierten Finger und Krankengymnastik zur Verringerung von Schmerzen und Schwellungen durchgeführt.
Häufig gestellte Fragen.
Eine Operation wird in der Regel dann vorgeschlagen, wenn die konservative Behandlung versagt hat. Wenn orthopädische Schuhe und Einlagen, Silikon-Zwischenlagen, Krankengymnastik und therapeutische Übungen nicht die gewünschte Wirkung zeigen, sollte eine chirurgische Korrektur der Deformität in Betracht gezogen werden. Konservative Maßnahmen können den Ballenzeh und die Valgusabweichung der ersten Zehe nicht beseitigen, aber sie können das Fortschreiten der Deformität verlangsamen und die Schmerzen verringern.
Nach einer Rehabilitationsphase können gelegentlich hochhackige Schuhe getragen werden. Eine dauerhafte Operation ist nicht ratsam, da der Vorfuß zu stark belastet wird, was zu einem Wiederauftreten der Deformität und einem Fortschreiten der Arthrose des 1. Es ist nicht ratsam, den Knochen aus kosmetischen Gründen zu operieren, denn wenn vor der Operation keine Schmerzen vorhanden waren, kann es nach der Operation aufgrund der Narbenbildung an der Eingriffsstelle zu Schmerzen kommen. Das Tragen von Schuhen mit hohen Absätzen und von Schuhen mit schmalen Zehen erhöht das Risiko, dass die Deformität in Zukunft wieder auftritt.
‚Machen Sie Ihre Füße wieder jung
Ihre Füße.‘
Heute gibt es moderne, sichere und wirksame Behandlungen, die Ihnen helfen, die Gesundheit Ihrer Füße wiederherzustellen. Einige von ihnen sind völlig kostenlos, andere sind sehr erschwinglich. Leider wissen das viele ältere Menschen nicht.
Deshalb habe ich für die reizenden Damen der älteren Generation eine neue, einzigartige Aktion mit dem Titel ‚Verjüngen Sie Ihre Füße‘ ins Leben gerufen.
Ich lade Sie zu einer KOSTENLOSEN Beratung in meine Praxis ein, wo ich Ihre Füße untersuchen werde.
Ich werde Ihnen auch sagen, welche modernen, sicheren und wirksamen Behandlungen für Ihre Situation zur Verfügung stehen und wie Sie diese kostenlos oder zu den niedrigsten Kosten erhalten können. Wir werden mit Ihnen über alle verfügbaren Optionen sprechen und diejenige auswählen, die am besten zu Ihnen passt.
1. Jede Person ab 55 Jahren ist teilnahmeberechtigt.
2. Sie können sich mit jedem Fuß- und Sprunggelenksproblem bewerben.
3. Die Kampagne läuft vom 1. August bis zum 30. September 2019.
4. Sie können persönlich zur Beratung in St. Petersburg am Jaroslawski-Prospekt 66, Gebäude 1, kommen oder sich online beraten lassen.
Rufen Sie Ihre Mütter, Großmütter, Verwandten, Freunde an – jeden, der von meinen Beratungen profitieren kann. Erzählen Sie es so vielen Menschen wie möglich, teilen Sie es in Ihren sozialen Netzwerken.
Das reife Alter ist eine gute Zeit, um das Leben zu genießen. Lassen Sie also nicht zu, dass Schmerzen und Beschwerden in Ihren Füßen Ihre Lebensqualität beeinträchtigen. Lassen Sie uns gemeinsam Ihre Füße wieder in Form bringen, damit das Gehen wieder zu einer Ihrer Lieblingsbeschäftigungen wird.
Wenn Sie mehr über die Aktion ‚Verjüngen Sie Ihre Füße‘ erfahren möchten, schicken Sie eine SMS an WhatsApp +79219651182
Oder rufen Sie uns an 8 (812) 336-60-22
Häufige Fragen
Die Operation selbst ist nicht anders. Bei allen Operationen, die ich durchführe, verwende ich hochmoderne medizinische Geräte, die besten importierten Implantate, hochwertige Verbrauchsmaterialien, die notwendigen Medikamente und eine Regionalanästhesie (eine Art Lokalanästhesie – es werden zwei Injektionen in den Fuß gegeben). Bei der freien Chirurgie gibt es nur zwei Unterschiede: 1. Wenn Sie beide Füße gleichzeitig operieren wollen, müssen Sie die Operation an zwei verschiedenen Tagen durchführen. Der andere Fuß kann erst nach 2 Wochen operiert werden. 2. Wenn Sie eine Quote haben, erhalten Sie keine Nachsorge. Die Nachsorge ist immer im Preis der Operationen enthalten, die ich bezahle. Auf diese Weise kann ich überwachen, wie Sie sich fühlen, wie Ihr Knochen heilt und wie Ihr Gelenk wieder beweglich geworden ist. So kann ich möglichen postoperativen Komplikationen vorbeugen. Dies führt immer zu hervorragenden Ergebnissen und zufriedenen Patienten. Die postoperative Betreuung kann separat erworben werden.
Nützliche Informationen
Ich informiere Sie über den Behandlungsablauf. Worauf Sie achten müssen.
Wie Sie das beste Ergebnis erzielen.
Wie Sie Ihre Füße wieder gesund und schön machen und Ihre Lebensqualität für viele Jahre erhalten können.
Anästhesie bei Ballenoperationen
Mir werden oft zwei Fragen gestellt: – Welche Anästhesie wird bei einer Ballenentfernung verwendet – Kann ich eine Vollnarkose wählen, um während der Operation bewusstlos zu sein.
In diesem Video gebe ich ausführliche Antworten auf diese beiden Fragen, die Sie sich unbedingt ansehen sollten
Wie man ein Belastungsröntgenbild vom Fuß richtig anfertigt
Um eine Vorfußdeformität (Hallux Valgus) richtig beurteilen zu können, ist eine Belastungsröntgenaufnahme erforderlich, d. h. der Patient muss zum Zeitpunkt der Aufnahme stehen.
Wir empfehlen das First Diagnostic Centre in der Calle Siqueirosa 10.
Wie Sie von einer persönlichen Beratung bei mir profitieren können
Oft werde ich gefragt, warum es besser ist, vor der Operation zu einem Beratungsgespräch zu kommen. Schließlich können Sie Ihre Scans einsenden, in den sozialen Medien chatten und sich dann direkt auf den Operationstisch begeben. Ich führe seit 18 Jahren Operationen durch und habe einige Dinge festgestellt
Indikationen
Die Indikationen für eine Operation sind traumatische Läsionen, aber auch Tumore, Knochenentzündungen, Tuberkulose usw.
Die Syme-Operation war bereits zur Zeit der Einführung der Methode bekannt. Syme ), bei der die gleichen Hautschnitte wie bei der Pyrogov-Operation gemacht wurden. Im Jahr 1852 wurde jedoch N. I. Pirogov schlug vor, den Sägeschnitt am amputierten Schienbein mit einem Sägeschnitt am Fersenbein zu schließen. Die vorgeschlagene Amputationsmethode war eine große Entdeckung ihrer Zeit, da sie die Grundlage aller knochenplastischen Methoden wurde: Gritty, Sabaneev, Weir.
Vorteile und Nachteile
Der größte Nachteil der Operation ist die Belastung der Achillessehne. Außerdem ist der Stützpunkt des Stumpfes ein anderer als der üblicherweise angenommene, was zu Hautgeschwüren führen kann.
Nichtsdestotrotz hat die Operation von Pirogov der Entwicklung von Knochentransplantationstechniken einen enormen Schub verliehen. Pirogov definiert die Bedeutung einer historisch bedeutsamen Operation mit folgenden Worten:
‚Meine Operation hat nichts von der Konkurrenz zu befürchten. Ihre Würde liegt nicht in der Methode der Amputation, sondern in der Osteoplastik. Ein wichtiges Prinzip, das er zweifelsfrei nachweist, ist, dass ein Stück des einen Knochens in Verbindung mit den Weichteilen am anderen befestigt wird und dazu dient, den Penis zu verlängern und funktionsfähig zu machen.‘
Dia 14Die Verwendung einer Jussewitsch-Gipsschiene ermöglicht:
eine ausreichende Fixierung des Transplantats zu erreichen;
Nach 48 Stunden, ohne die Fixierung des Transplantats zu stören;
3) eine Kontroll-Röntgenaufnahme des Profils nicht durch den Gips hindurch zu machen;
4) für einen günstigen postoperativen Verlauf, ohne die Gipsschiene zu wechseln, am Tag 21-25 einen zirkulären Gips verwenden und einen Pfropfen auf das Stumpfende gipsen, um eine Verkürzung zu vermeiden.

Dia 15
1) Posteriorverschiebung des Fersenbeinknochens,
2) Posteriore Positionierung des Fersenbeinhöckers.
Konventionelle Verlagerung des Fersenbeinhöckers bei Sklerose oder Insuffizienz des Hautlappens und Dehnung des Hautlappens
Die Position des Transplantats in Supination hängt von der Verrundungsebene sowohl des Tuberculum calcanei als auch der Tibia ab. Diese Supinationsstellung muss immer korrigiert werden, indem das Tuberculum calcanei beim Nähen sorgfältig positioniert und die falsch ausgerichtete Verrundungsebene korrigiert wird.
- Die Reamputation ist.
- Indikationen für eine Amputation.
- Leben nach einer Beinamputation.
- Die Zehenbildung.
- Amputation einer Gliedmaße.
- Stumpf.
- Traumatische Amputation.
- Metatarsale Amputation.
