Schäden können auf verschiedenen Ebenen auftreten, sowohl proximal – oberhalb des Außenknöchels – als auch auf Höhe des Calcaneus tuberosum, dem unteren Ansatzpunkt des Peroneusmuskels.
- Erkrankung im Sinne der Gonarthrose des Knies
- Anatomie des Kniegelenks
- Klassifizierung der Schädigung des oberen Ogden-Sehnenhalters der Augenmuskulatur.
- Symptome einer Sehnenverletzung des Oberarmmuskels.
- Ursachen
- Symptome
- Musculus peroneus brevis
- Denervierung
- Musculus peroneus brevis
- Denervierung
- Ursachen
- Anzeichen
- Aufbau der Muskeln, Muskelbiologie
- Ursachen
- Symptome
- Verschiedene Behandlungsmethoden
- Pharmakotherapie
- Sagittal-Nervenblockade
- Chirurgischer Eingriff
- Orthopädische Korrektur
- Behandlung der femoralen Neuropathie durch einen Osteopathen
Erkrankung im Sinne der Gonarthrose des Knies
Hierbei handelt es sich um eine nicht übertragbare Krankheit, die hauptsächlich den hyalinen Knorpel des Kniegelenks betrifft – er baut sich allmählich ab und verliert seine Funktion, wodurch andere Teile des Gelenks weiter geschädigt werden, was zu Deformierungen führt.
Es handelt sich um eine degenerativ-dystrophische Erkrankung, von der in der Regel Frauen über 40 Jahre, aber auch Männer betroffen sind, insbesondere solche, die übergewichtig und häufig hyperaktiv sind, Sport treiben oder Verletzungen erlitten haben.
Von allen Arthrosen ist die Gonarthrose des Knies die häufigste.
Es wird angenommen, dass die Ursache der Gonarthrose Salzablagerungen im Gelenk sind. Diese Meinung ist völlig falsch. Die Salzablagerungen sind eher ein sekundärer Prozess und verursachen Schmerzen, wenn die Krankheit fortschreitet und sich an den Ansatzstellen von Sehnen und Bändern festsetzt. Der Schlüssel zur Vorbeugung der Krankheit liegt in der Vorbeugung.
Anatomie des Kniegelenks
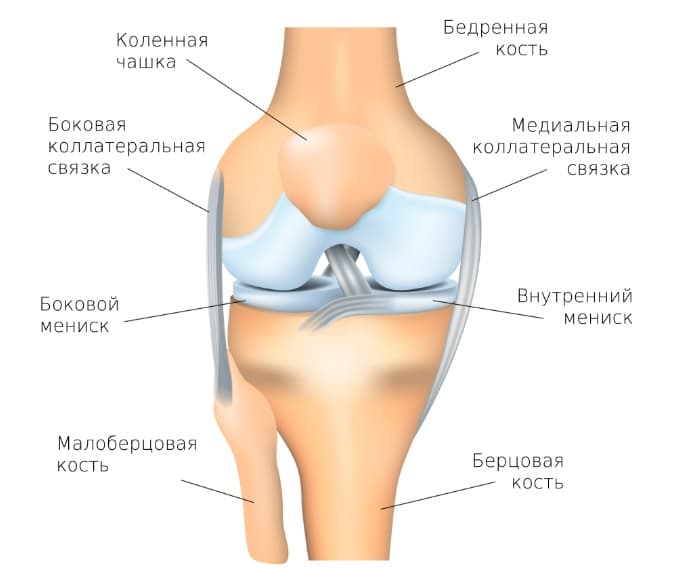
Das Kniegelenk besteht aus zwei Flächen, die durch das Schienbein und den Oberschenkelknochen gebildet werden. Die Kniescheibe, die zwischen den Kondylen des Oberschenkels verläuft, schützt das Kniegelenk von vorne. Das Wadenbein ist nicht an der Bildung des Kniegelenks beteiligt und hat eigentlich keine funktionelle Belastung, weshalb es häufig zur Rekonstruktion anderer Knochenelemente im Körper verwendet wird.
Alle Gelenkflächen des Schienbeins, des Oberschenkelknochens und die Innenseite der Kniescheibe sind mit hyalinem Knorpel ausgekleidet, der sehr glatt ist und sich durch hohe Festigkeit und Elastizität auszeichnet und 5-6 mm dick ist. Der Knorpel sorgt für die Abfederung bei motorischen Aktivitäten, verhindert Reibung und mildert Stöße.
Klassifizierung der Schädigung des oberen Ogden-Sehnenhalters der Augenmuskulatur.
Grad 1 – die Halterung ist teilweise vom Wadenbein abgelöst, was zu einer Subluxation der Sehnen des Wadenbeinmuskels führt.
Grad 2 – der Retainer ist vom Faserknorpelkamm abgelöst, was zu einer Überlappung der Sehnen zwischen Kamm und Retainer führt
Grad 3 – der Faserknorpelkamm ist zusammen mit dem Periost oder der Kortikalisplatte gerissen, was zu einer Subluxation der Sehnen zwischen dem Knochen und dem abgelösten Fragment führt
Grad 4 – Die Sehne ist vom Fersenbein abgelöst und die Sehne ist unter die Haut verlagert.
Symptome einer Sehnenverletzung des Oberarmmuskels.
Die Patienten beschreiben die Verletzung häufig als eine plötzliche starke Dorsalflexion des Fußes, oft mit einem Schnapp- oder Klickgefühl im Außenknöchel.
Die Patienten klagen über Knacken, Schnappen, ein Gefühl der Instabilität und Schmerzen an der Außenfläche des Sprunggelenks.
Bei der Untersuchung auf eine akute Verletzung können eine Schwellung an der hinteren Oberfläche des Außenknöchels, Schmerzen beim Abtasten der Fibularsehnen und eine Sehnensubluxation bei Muskelanspannung festgestellt werden. Bei passiver Dorsalflexion spürt der Patient Subluxation und Instabilität, und manchmal kann eine dislozierte Sehne ertastet werden.
Sonographie und MRT sind für die Diagnose wichtig und zeigen oft Anomalien wie den vierten Fußmuskel, den Unterbauch der kurzen Fibula.
Ursachen
Die Neuropathie bringt aufgrund der Lage des Schienbeinnervs viele Probleme mit sich, denn unabhängig von der Art der Neuropathie (kompressiv – ischämisch, kompressiv – posttraumatisch) erschwert sie die Bewegung und macht den Betroffenen unbeweglich.
Zu den Ursachen, die zu diesem pathologischen Zustand führen können, gehören:
- Tatsächliches Trauma, Trauma. Direkte Ruptur des Nervenbündels oder seine Kompression durch vernarbtes, keloides Gewebe nach einer Operation am Unterschenkel. Mit möglicher gleichzeitiger Schädigung der Tibianervenfasern.
- Tumorprozesse mit Lokalisation in den unteren Gliedmaßen und bei Frauen mit gynäkologischem Profil. Mit dem Wachstum des Knotens kommt es zu einer Metastasierung und möglicherweise zu einer Kompression im Bereich des Nervs. Dadurch wird die Fähigkeit, Signale an das Gewebe weiterzuleiten, beeinträchtigt.
- Toxische Läsionen, die sich als Folge einer Krankheit entwickeln. Nierenversagen, Diabetes und Alkoholismus sind häufige Ursachen.
- Gefäßkrankheiten. Mangelnde Blutzufuhr und daraus resultierender Sauerstoffmangel führen zu ischämischen Schäden und zum Absterben von Nervenenden und -fasern sowie zum Verlust der Fähigkeit, ihre Funktion zu erfüllen.

- Infektionen verschiedener Art.
- Längerer Aufenthalt in einer für die unteren Gliedmaßen extrem unbequemen Haltung aufgrund von Arbeit oder Studium. Eine ungünstige Körperhaltung führt zu den Symptomen eines Tunnelsyndroms (Neuropathie, Neuropathie) des Fußnervs.
Chronische Krankheiten (Diabetes), Vergiftungen (Industriegifte und Alkohol) führen zum Absterben von Nervenfasern und zur Polyneuropathie. Dieser Prozess ist in der Regel beidseitig. Physische Faktoren – Trauma, Tumor, Fehlhaltung – führen zu einem einseitigen Sagittalsyndrom.
Auch einige Systemerkrankungen führen als Komplikation zu einer Entzündung des Sagittalnervs. Dazu gehören Gicht, rheumatoide Arthritis und Osteoporose.
Symptome
Die Entzündung, die Schädigung und der übermäßige Druck, die zu einer femoralen Neuropathie führen, verursachen mehr oder weniger die gleichen Symptome. Die Manifestationen entwickeln sich je nach Art der schädigenden Wirkung unterschiedlich schnell.
Die Kompression der Fasern führt zunächst zu einer Überaktivität, bei der sich der Fuß zusammenzieht. Wenn dann der Nerv abstirbt, kommt es zu einer Lähmung der Fußmuskulatur.
Ischämische Störungen entwickeln sich langsam und schleichend. Sensibilitätsstörungen sind der häufigste Ausgangspunkt: Die Haut des Unterschenkels und des Fußes wird überempfindlich und dann taub.
Eine traumatische Verletzung, z. B. ein Autounfall, ist durch das sofortige Auftreten von Symptomen einer periartikulären Neuropathie gekennzeichnet.
Die Symptome und Anzeichen der periartikulären Neuropathie hängen von der Art und dem Ausmaß der Verletzung ab:
- Bei einer Kompression durch chronische Vergiftungen verschiedener Art oder Diabetes, Alkoholismus beginnt ein ‚Kribbeln‘ und die Sensibilität geht allmählich verloren. Die Beweglichkeit bleibt auf demselben Niveau.
- Ein unmittelbares Trauma führt zu einem Schmerzsyndrom. Beim Versuch, den Fuß zu bewegen, kommt es zu Schwäche und Spannung. Es treten Schmerzen an der Seitenfläche des Schienbeins in Richtung der Zehen auf, insbesondere im unteren Teil des Schienbeins, mit einem zusätzlichen brennenden Gefühl. Es kann ein Gefühl der Taubheit auftreten.
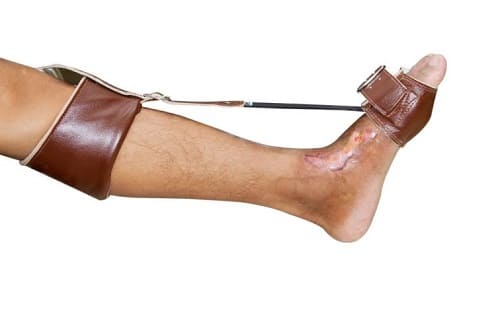
- Eine Läsion im tiefen Ast führt zu einer leichten Plantarflexion des Fußes (wie zu Beginn dieses Artikels abgebildet) und zu einem Verlust der Beweglichkeit im Bereich der Zehen. Die Muskeln in diesem Bereich verkümmern allmählich und es kommt zu lokalen Sensibilitätsstörungen.
Musculus peroneus brevis
В kurzer Wadenbeinmuskel Muskel (oder Fibulamuskel) liegt unter der Scheide des langen Wadenbeinmuskels und ist der kürzere und kleinere der Wadenbeinmuskeln.

Der kurze Fibulamus (extreme untere Markierung) ist ein Unterschenkelmuskel, der bei der Plantarflexion und Extension des Fußes hilft.
Er entspringt in den unteren zwei Dritteln der seitlichen Oberfläche des Fibulaschaftes, medial zum langen Fibulamuskel und an der intermuskulären Scheidewand, die ihn von den benachbarten Muskeln des vorderen und hinteren Beins trennt.
Die Fasern verlaufen senkrecht nach unten und enden in einer Sehne, die hinter dem seitlichen Knöchel zusammen mit dem vorangehenden Muskel verläuft, aber vor diesem sind beide Sehnen in einem Kompartiment eingeschlossen und werden von einer gemeinsamen Schleimhaut geschmiert.
Sie zieht dann an der lateralen Seite des Fersenbeins über den Fersenbeinhöcker und die Sehne des langen Fibulamuskels nach vorne und trifft auf den Höcker an der Basis des fünften Mittelfußknochens auf dessen lateraler Seite. Wenn die Basis des fünften Mittelfußknochens gebrochen ist, kann der kurze Fibulamus ziehen und das proximale Fragment verschieben (Jones-Fraktur). Eine Inversion des Fußes kann die Sehne so dehnen, dass sie das Tuberculum an der Basis des fünften Mittelfußknochens einreißt.
Denervierung
Er wird vom Nervus oculomotorius superficialis (Nervus fibularis) innerviert.
Musculus peroneus brevis
В kurzer Wadenbeinmuskel Muskel (oder Wadenbeinmuskel (Peroneusmuskel)) liegt unter der Scheide des Musculus peroneus longus und ist der kürzere und kleinere der beiden Wadenbeinmuskeln.

Der Musculus peroneus brevis (äußerste untere Markierung) ist ein Unterschenkelmuskel, der die Fußsohlenbeugung und die Fußstreckung unterstützt.
Er entspringt in den unteren zwei Dritteln der Seitenfläche des Wadenbeins, medial zum langen Wadenbeinmuskel und an der intermuskulären Scheidewand, die ihn von den benachbarten Vorfuß- und Rückfußmuskeln trennt.
Die Fasern verlaufen senkrecht nach unten und enden in einer Sehne, die hinter dem lateralen Knöchel zusammen mit dem vorangehenden Muskel verläuft, aber vor diesem sind beide Sehnen in einem Kompartiment eingeschlossen und von einer gemeinsamen Schleimhaut geschmiert.
Anschließend verläuft er an der lateralen Seite des Fersenbeins nach vorne, über das Fersenbeinhöckerchen und die Sehne des langen Fibulamuskels bis zum Basishöckerchen des fünften Mittelfußknochens an seiner lateralen Seite. Bei einer Fraktur der Basis des fünften Mittelfußknochens kann der kurze Fibulamus das proximale Fragment ziehen und verschieben (Jones-Fraktur). Bei einer Inversion des Fußes kann die Sehne so gedehnt werden, dass sie das Tuberculum an der Basis des fünften Mittelfußknochens zerreißt.
Denervierung
Sie wird vom oberflächlichen Knöchelnerv (Nervus peronaeus) innerviert.
Ursachen
Die Peroneusneuralgie wird am häufigsten durch eine Kompression des Knöchelnervs durch anatomische Strukturen, meist in der Nähe des Knochenkopfes, verursacht. Eine Verdickung der Wände des anatomischen Tunnels kann durch eine allgemeine Erkrankung (Gicht, Polymyositis, rheumatoide Arthritis, Diabetes, Osteochondrose usw.) verursacht werden.
Beitrag zur Entwicklung einer Entzündung des Wadenbeinnervs (Neuralgie):
- Trauma;
- Längeres Stehen in hockender Position, Knien;
- Akute und chronische Infektionskrankheiten;
- Vergiftungen durch Schwermetalle, Alkohol usw.; – Tragen von eng anliegenden Schuhen;;
- Tragen von eng anliegendem Schuhwerk;
- Schlechte Blutzirkulation in den Beinen aufgrund von Thrombophlebitis oder anderen Erkrankungen der Arterien und/oder Venen;
- Krebsgeschwüre usw.
Anzeichen
Das Erscheinungsbild einer Nervenentzündung (Neuralgie) des Fußnervs hängt davon ab, welcher Teil des Nervs betroffen ist.
Die tieferen Äste beeinträchtigen die Beugung und Streckung des Finger- und Zehenrückens, und das Gefühl zwischen den ersten beiden Fingern ist reduziert.
Wenn sich die Pathologie im oberen Teil des Nervs entwickelt, ist die Muskelfunktion an der Vorderseite des Schienbeins betroffen.
Eine Entzündung des oberflächlichen Astes geht mit einer Lähmung der Peronäusmuskeln einher.
Ist der gemeinsame Knöchelnerv geschädigt, können alle oder mehrere der oben beschriebenen Symptome auftreten, aber auch
- Absterben des Fußes mit Einwärtsrollen und Zehenbeugung;
- ‚Cockerel-Gang‘ (Stepping, Peronealgang) – beim Gehen wird der Fuß hoch angehoben, so dass die Zehen die Oberfläche nicht berühren, und beim Absenken berühren die Zehen zuerst den Fuß, dann den äußeren Rand des Fußes und dann die Ferse;
- Unfähigkeit, sich auf der Ferse zu bewegen;
- Schmerzen (Peroneusneuralgie), die in der Regel leicht sind, mit einem brennenden Gefühl verbunden sind und sich an der hinteren Außenfläche des Unterschenkels und des Fußes befinden.
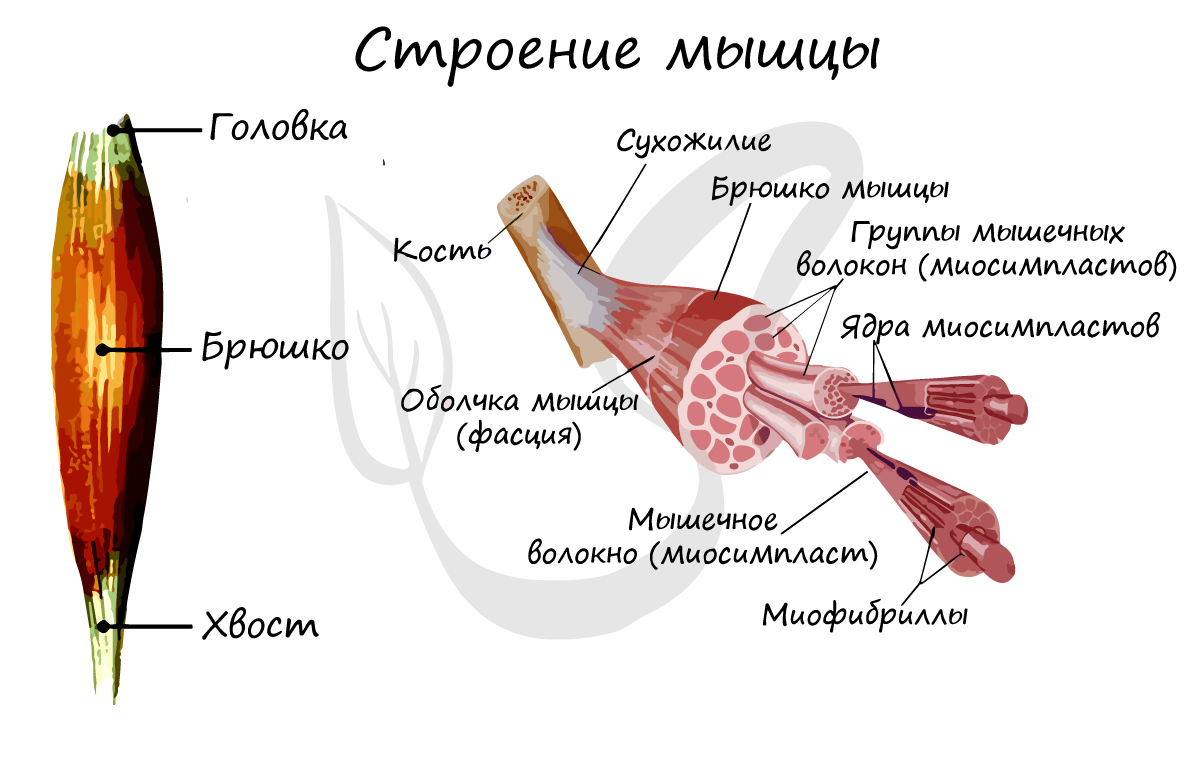
Aufbau der Muskeln, Muskelbiologie
Die Muskeln sind der aktive Teil des Bewegungsapparats. Wenn sie sich zusammenziehen, bewegen sie knöcherne Hebel: Bewegungen werden ausgeführt, damit sich der Körper und seine Teile durch den Raum bewegen.
Aufbau der Muskeln
Muskeln bestehen aus zahlreichen Muskelfasern, die den Unterleib des Muskels bilden. Man unterscheidet zwischen dem Kopf und dem Schwanz des Muskels: Der Kopf ist mit einem festen Element verbunden, während der Schwanz den beweglichen Teil des Skeletts anzieht, wenn sich der Muskel zusammenzieht.
In Muskelgewebe haben wir uns eingehend mit der Struktur des quergestreiften Muskelgewebes befasst, das es uns ermöglicht, willkürliche Bewegungen (unter Kontrolle des Geistes) auszuführen. Das quergestreifte Muskelgewebe besteht aus langen, vielkernigen Fasern – Myofibrillen -, die durch eine elementare Einheit – das Sarkomer – quer gestreift sind. Die Sarkomere schließen sich zu Myofibrillen zusammen, die die Myotubes bilden.
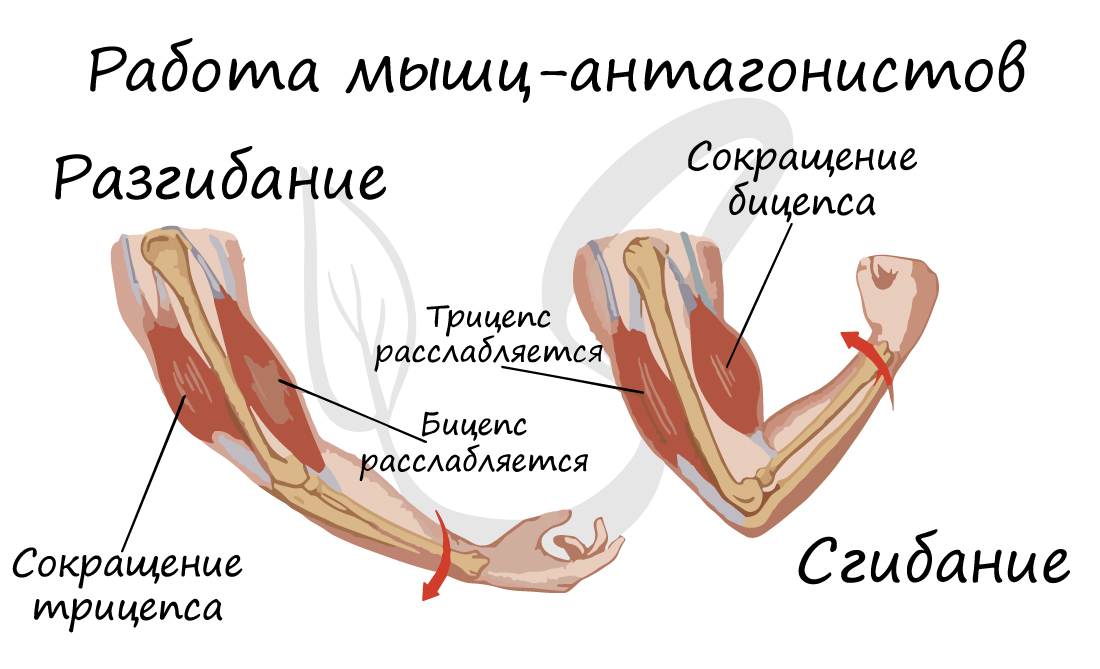
Antagonisten und Synergisten
Es wird zwischen antagonistischen und synergistischen Muskeln unterschieden. Antagonistische Muskeln (aus dem Griechischen: Antagonistes) sind Gruppen von Muskeln, die parallel zueinander angeordnet sind und durch Kontraktion die knöchernen Arme in eine entgegengesetzte Bewegung versetzen. Einfach ausgedrückt: Der eine beugt und der andere streckt die Gliedmaße. Die offensichtlichsten Beispiele für antagonistische Muskeln sind der Bizeps und der Trizeps.
Synergistische Muskeln (von griechisch synergos – zusammenwirkend) sind Muskeln, die zusammenarbeiten, um eine bestimmte Bewegung auszuführen. Beispiele für synergetische Muskeln sind der Brachialis und der Bizeps.

Ursachen
Das Schienbeinkanalsyndrom wird am häufigsten bei Personen diagnostiziert, deren Beruf langes Knien oder Stehen erfordert. So tritt es am häufigsten bei Möbelmonteuren, Bauarbeitern, Landwirten usw. auf.
Aber auch Gewohnheiten wie langes Sitzen auf den Oberschenkeln und Knien können eine Kompression des Knöchelnervs verursachen:
- Langes Sitzen mit übereinandergeschlagenen Beinen;
- Sitzen auf einem ungeeigneten Stuhl mit baumelnden Beinen;
- Schlafen mit angewinkelten Beinen, die über die Bettkante hängen;
- langes Sitzen auf einem Stuhl mit angezogenen Beinen, wie es bei vielen Büroangestellten üblich ist.
Ein direktes Trauma des Kniegelenks, des Wadenbeinkopfes oder die Ruhigstellung der Gliedmaße mit einem Gipsverband als Folge von Brüchen, Verrenkungen, bestimmten chirurgischen Eingriffen usw. kann ebenfalls ein Wadenbeinkanalsyndrom verursachen. Auch entzündliche Muskelerkrankungen, Tumore im Kniebereich, Prellungen und Schwellungen der unteren Gliedmaßen, die durch die Entwicklung bestimmter Pathologien verursacht werden, führen zu einer Nervenkompression.
Symptome
Die Einklemmung des Wadenbeinnervs wird von spezifischen Symptomen begleitet:
- Verschiedene Empfindungsstörungen wie Taubheitsgefühl, Kribbeln, Gänsehaut und Brennen an der Außenseite des Unterschenkels und in der Dorsalflexion des Fußes, wobei der erste Zehenzwischenraum, nicht aber die Großzehe betroffen ist und das Gefühl nach dem Gehen oder Bewegen des Fußes tendenziell verschwindet;
- periphere Parese (Muskelschwäche) der Streckmuskeln des Fußes, die einen Wackelfuß, Gangstörungen, verminderte Stabilität beim Gehen und häufiges Stolpern beim Gehen verursacht, so dass der Patient gezwungen ist, den betroffenen Fuß bei jedem Schritt hochzuheben, was als ‚Hahnentritt‘ bezeichnet wird;
- Unfähigkeit, die Zehen des Fußes zueinander zu ziehen;
- Blässe, Trockenheit, Kälte der Haut an Unterschenkel und Fuß.
In den meisten Fällen werden Sensibilitäts- und andere Störungen innerhalb von 1 bis 24 Stunden beobachtet, sie können aber auch viel länger auftreten und sogar 10 Tage oder länger andauern.
Die Krankheit neigt dazu, schleichend zu verlaufen. Wenn sie nicht frühzeitig behandelt wird, treten zu den Empfindungsstörungen später auch Schmerzen auf. Der Schmerz kann brennend oder stechend sein. Mit zunehmender Muskelschwäche nimmt der Schmerz ab und wird durch ein ausgeprägtes Abknicken des Fußes beim Gehen ersetzt. In der Folge kommt es zu einem Rückgang der Unterschenkelmuskulatur (Atrophie), der in schweren Fällen mit bloßem Auge sichtbar wird.

Verschiedene Behandlungsmethoden
Pharmakotherapie
Alpha-Liponsäure-Präparate (Thioctacid, Berlithion, Espalipon) werden zur Wiederherstellung der Myelinscheide des Nervs verschrieben. Neben anderen neurometabolischen Medikamenten wird traditionell eine Kombination von B-Vitaminen (Milgamma, Combilipen, Neuromultivit) verwendet oder das in Russland als Nahrungsergänzungsmittel zugelassene Kombinationspräparat Celtican verschrieben.
Der Einsatz nichtsteroidaler entzündungshemmender Medikamente bei periartikulärer Neuropathie ist unwirksam, da die Ursache der anhaltenden Schmerzen weniger in einer Entzündung des Weichgewebes als vielmehr in einer Schädigung des Nervs selbst liegt. Diese Schmerzen sind neuropathisch und erfordern Medikamente aus anderen Gruppen: Antikonvulsiva (Gabapentin, Lyrica, Finglepsin); Antidepressiva (Amitriptylin, Symbalta, Ixel).
Sagittal-Nervenblockade
Wenn die Pharmakotherapie nicht ausreichend wirksam ist, kann eine Nervenblockade am Wadenbeinkopf durchgeführt werden. Dabei wird ein Lokalanästhetikum (Lidocainlösung) in Kombination mit einem Hormonpräparat (Dipropan, Dexamethason) injiziert. Die klinische Wirkung tritt nach einer einzigen Behandlung ein. Falls erforderlich, kann bei anhaltendem Schmerzsyndrom eine Reihe von Blockaden durchgeführt werden.
Chirurgischer Eingriff
Es wird ein chirurgischer Eingriff durchgeführt:
- Bei einer Masse in den Weichteilen des Kniegelenks, die eine Kompression des Knöchelnervs verursacht (Bakerzyste, Knieganglion)
- Bei Traumata, die den Nervenstamm beschädigt haben
- Anteriores Muskelbettsyndrom des Unterschenkels
Orthopädische Korrektur
Um eine Verrenkung der Bänder im Sprunggelenk zu verhindern, wird der Fuß mit einer speziellen Orthese ruhiggestellt. Alle Faktoren, die eine Kompression des Nervs im oberen Drittel der unteren Extremität verursachen können (hohe, enge Schuhe, Hocken, langes aufrechtes Sitzen), werden ausgeschlossen.
Behandlung der femoralen Neuropathie durch einen Osteopathen
Die osteopathische Behandlung von Tunnelneuropathien umfasst die Arbeit im Bereich der Nervenkompression (Lockerung der muskulo-faszialen Strukturen, die den Nervenstamm zusammendrücken können) sowie diagnostische und therapeutische Techniken an den Nervenstrukturen der betroffenen Gliedmaße von der Wirbelsäulenwurzel bis zu den Endästen der peripheren Nerven, um eine mögliche Doppelkompression der Fasern des Nervus oculomotorius auf mehreren Ebenen zu beseitigen.
Zu den präventiven Maßnahmen gehören die Behandlung von Grunderkrankungen, die das Risiko einer Tunnelneuropathie erhöhen können (Diabetes mellitus, Polyarthritis der Knötchen); das korrekte Anlegen einer Gipsschiene bei Unterschenkelbrüchen; das Vermeiden von Positionen, die zu einer Kompression des Knöchelnervs führen können.
Lesen Sie mehr:- Syndrom des Nervus tibialis.
- Tibialis posterior-Muskel.
- Langer Wadenbeinmuskel.
- Triceps femoris-Muskel.
- Längsseitiger Soleus-Muskel.
- Quadratischer Soleus-Muskel.
- Gesprungener Mittelfußknochen.
- Übungen für den Trizeps-Tibialis-Muskel.
