Myorelaxantien: Tizanidin (Sirdalud), Baclofen, Tolperison (Mydocalm).

- Hereditäre spastische Paraplegie
- Automatisierung der Klinik: schnell und preiswert!
- Klinikautomatisierung: schnell und kostengünstig!
- Klassifizierung
- Arten von Muskellähmungen der Gliedmaßen
- Ursachen von Muskellähmungen
- Klassifizierung und Arten.
- Alle Gesichtsausdrücke
- Klinisches Bild
- Diagnostische Verfahren
- Parese
- Beeinträchtigte Mobilität
- Lähmung oder Parese – was ist der Unterschied?
- Was ist eine Parese?
- Ursachen der Parese
- Prognose und Komplikationen
- Folgen und Prognose
- Antimuskuläre Mittel
- Wirksamkeit der konservativen Behandlung
Hereditäre spastische Paraplegie
Hereditäre spastische Paraplegie Hereditäre spastische Paraplegie (familiäre spastische Struempel-Lähmung) bezeichnet eine vererbte degenerative Erkrankung des Nervensystems, die eine große Gruppe von Krankheiten darstellt, die durch Veränderungen der genetischen Information verursacht werden. Die hereditäre spastische Paraplegie kann entweder autosomal dominant oder autosomal rezessiv vererbt werden. Familiäre Fälle sind häufig.
Bei der hereditären spastischen Paraplegie betrifft der degenerative Prozess, der sich durch axonale Degeneration äußert, in erster Linie die Pyramidenbahnen und die vorderen Stränge des Rückenmarks, am häufigsten in der Brust- und Lendenregion, gelegentlich auch im Hirnstamm. Die Muskelhypertonie überwiegt die Schwere der Lähmung, so dass sich die Patienten auch in späteren Stadien des pathologischen Prozesses noch bewegen können. Es gibt eine typische Form und eine vorübergehende Form.
Protokoll. Hereditäre spastische Paraplegie‘.

Automatisierung der Klinik: schnell und preiswert!
– 800 RUB / 5.500 KZT / 27 BYN – 1 Arbeitsplatz pro Monat

Klinikautomatisierung: schnell und kostengünstig!
Klassifizierung
Klassifizierung der hereditären spastischen Paraplegie (HARDING A. E., 1993 mit Änderungen)
1. autosomal dominanter Typ 1, Beginn vor dem 35. Lebensjahr
2. autosomal-dominant, Typ 2, Beginn nach dem Alter von 35 Jahren.
II. Komplizierte spastische Paraplegie (c):
2. Handamiotrophie – autosomal rezessiver Typ (Troyer-Syndrom).
3. Handamiotrophie – autosomal dominanter Typ (Silver-Syndrom).
4. Ichthyose, geistige Retardierung, Retinopathie (Sjögren-Larson-Syndrom).
5. Pigmentäre Makuladegeneration, geistige Retardierung.
Arten von Muskellähmungen der Gliedmaßen
Eine Muskelfaserparese kann durch eine Vielzahl von Krankheiten verursacht werden. Die Muskelschwäche kann daher lokal begrenzt oder weit verbreitet sein. Es können einzelne Bereiche (z. B. Oberschenkel, Schienbein, Fuß, Unterarm, Hand, Schulter) oder eine ganze Gliedmaße betroffen sein. Es kann auch nur ein Arm, ein Bein oder beide Gliedmaßen betroffen sein.
Je nach Ort der Läsion werden folgende Arten von Paresen unterschieden
- Zentralmotorik – wenn die Störung in der Großhirnrinde, der Kleinhirnrinde oder den kortikospinalen Bahnen auftritt (z. B. als Folge einer Blutung oder Ischämie);
- Periphere motorische Aktivität – kann beeinträchtigt sein, wenn sich die Krankheit in den Rückenmarkshörnern, Radialnerven oder Durahüllen entwickelt;
- Die motorische Aktivität ist reduziert, wenn die neuromuskuläre Synapse, einzelne Hauptnerven und ihre Äste geschädigt sind;
- Eine lokale Pathologie tritt auf, wenn die Erregungsleitung direkt zu den Myozyten beeinträchtigt ist.
Je nach Schweregrad der Läsionen werden die Paresen in leicht, mittelschwer und schwer unterteilt. Letztere grenzen vom Schweregrad her oft an eine vollständige Lähmung und weisen auf eine schwere Schädigung der motorischen Nervenimpulsübertragungswege hin. Mit dem Fortschreiten der zugrundeliegenden Erkrankung kann sich die Parese der unteren oder oberen Gliedmaßen von leicht bis schwerwiegend entwickeln und allmählich zur Lähmung fortschreiten.
Die neurologische Klassifizierung dieser Läsionen umfasst die folgenden Arten:
- Die periphere Muskellähmung bezieht sich auf eine schlaffe Art von Läsion vor dem Hintergrund einer Motoneuronenpathologie, die von verminderten Reflexen und Tonus begleitet wird und zu Dystrophie und Myozytenatrophie führen kann;
- Bei der spastischen Parese handelt es sich um eine zentrale Läsion der Hirnrinde oder der Dura mater des Rückenmarks, bei der der Muskeltonus erhöht ist, die Reflexe stärker ausgeprägt sind und eine Synkinesie hervorgerufen werden kann;
- bei Läsionen des kortikospinalen Trakts treten Mischformen dieses Symptoms auf;
- Auch psychogene Veränderungen sind häufig, die jedoch nicht mit einer Schädigung des autonomen Nervensystems verbunden sind.
Ursachen von Muskellähmungen
Es gibt verschiedene Ursachen für Muskellähmungen in den oberen und unteren Gliedmaßen. Zu den häufigsten Ursachen gehören:
- Myasthenia gravis und myasthenische Syndrome, die durch Störungen der Ionenkanäle hervorgerufen werden;
- infektiöse Läsionen der Gehirn- und Rückenmarkstrukturen (Meningitis, Enzephalitis, Poliomyelitis, Tuberkulose, Syphilis, Botulismus);
- Muskeldystrophien und Myopathien, einschließlich Metalldystrophien (z. B. bei Diabetes);
- Sehnen- und Muskelscheidenveränderungen und anschließende Degeneration der Narben;
- Arthritis, Arthrose, Tendinitis, Vaginitis usw;
- Gefäßerkrankungen (Atherosklerose, Krampfadern, obliterative Arteriitis, Vaskulitis, diabetische Angiopathie, Raynaud-Syndrom usw.).
- Auswirkungen bestimmter Medikamente, die ohne ärztliche Verschreibung eingenommen werden, Vergiftungen durch Schwermetallsalze;
- längere Ruhigstellung, z. B. nach einer Hüft- oder Wirbelsäulenfraktur;
- ischämischer oder hämorrhagischer Schlaganfall und vorübergehende Hirnblutung;
- Verletzungen von Kopf, Rückenmark und Gehirn;
- Spinale Stenose, Kompression der Dura mater, Myelopathie, Ischämie, Myelitis;
- Folgen einer fortgeschrittenen Osteochondrose in Form von Zwischenwirbelbrüchen und deren Sequestrierung in das Lumen des Wirbelkanals;
- Verrenkungen von Wirbelkörpern und Verkrümmungen der Wirbelsäule (z. B. Skoliose).
Es ist wichtig zu wissen, dass nur ein erfahrener Neurologe eine genaue Diagnose stellen kann. Stellen Sie keine Selbstdiagnosen. Dies kann gefährlich sein. Sie werden die Zeit verlieren, die für den Abschluss der Behandlung erforderlich ist. Lähmungen der Gliedmaßen treten häufig bei der Entwicklung verschiedener Krebsarten auf. Und es ist besser, ihre Behandlung so früh wie möglich zu beginnen. Deshalb sollte keine Zeit vergeudet werden. Wenn eine Muskelschwäche auftritt, sollten Sie sofort einen Neurologen oder Wirbelsäulenchirurgen aufsuchen.
Klassifizierung und Arten.
- Nach dem Grad der ZNS-Schädigung;
- nach dem Schweregrad;
- nach der Lokalisation innerhalb einer Gliedmaße;
- nach der Anzahl der betroffenen Gliedmaßen.
Neben den Paresen des Bewegungsapparats gibt es Paresen des Darms, der Blase und anderer innerer Muskelorgane.
Der Schweregrad der Lähmung wird anhand von zwei speziellen Skalen bestimmt. Die eine Skala zeigt den Grad der Verringerung der Muskelkraft an, die andere den Schweregrad der Lähmung:
- Score – keine willentliche Bewegung, vollständige Lähmung;
- 1 Score – keine Gelenkbewegung, aber leichte spürbare Muskelbewegungen;
- 2 Ergebnis – bei Dysarthrose ist eine Bewegung vorhanden, aber die Amplitude ist sehr gering;
- 3 Ergebnis – es besteht eine starke Bewegungseinschränkung des Gelenks, aber die Muskeln können die Schwerkraft überwinden. Der Patient kann die Gliedmaße vom Boden abheben;
- 4 pt – der volle Bewegungsumfang wird beibehalten, aber die Muskelkraft ist leicht reduziert; score – der volle Bewegungsumfang wird beibehalten, aber die Muskelkraft ist leicht reduziert;
- 5 pt – voller Bewegungsumfang und zufriedenstellende Muskelkraft.
Alle Gesichtsausdrücke
Eine Gesichtsnervenlähmung verursacht schwerwiegende Beschwerden, die das Selbstwertgefühl einer Person beeinträchtigen. Eine Gesichtsnervenlähmung, die sich über einen längeren Zeitraum nicht zurückbildet, ist die Folge eines Tumors, einer misslungenen Operation oder eines Schlaganfalls.
- Wenn der Patient versucht, die Augenbrauenbögen anzuheben, erscheinen die Hautfalten auf der Stirn nicht;
- das Auge schließt sich nicht;
- eine Glättung der Nasolabialfalten beobachtet wird;
- die Mundwinkel bewegen sich nicht;
- Das Gesicht verzieht sich, wenn man versucht zu lächeln.
Da am Gesichtsnerv auch andere Nervenäste beteiligt sind, kann es zu einer Beeinträchtigung des Geschmackssinns, trockenen Augen, erhöhter Speicheldrüsensekretion und Parazentese kommen, bei der der Patient die Sprache anderer in lauter Umgebung leichter wahrnimmt als in völliger Stille.
In den meisten Fällen bildet sich die leichte Gesichtslähmung nach einigen Tagen zurück. Manchmal kann sie aber auch zu Komplikationen führen:
- Irreversible Schäden, die Lebenslang bleibende Lähmungserscheinungen.
- Abnorme Erholung der Nervenfasern, die zu. Synkinesie (unwillkürliche Muskelkontraktion). Wenn der Patient lächelt, kann sich das Auge öffnen oder etwas Ähnliches passieren.
- Auf der Seite des ständig geöffneten Auges kann es zu folgenden Symptomen kommen Vollständige oder teilweise ErblindungDies wird durch eine Austrocknung der Hornhaut verursacht.
Klinisches Bild
Die Parese der unteren Gliedmaßen ist durch eine rasche Entwicklung gekennzeichnet. Pathologische Veränderungen verursachen deutliche Symptome, die von einem Arzt abgeklärt werden sollten:
- Die Empfindsamkeit in den Beinen ist vermindert. Die Haut reagiert schlecht auf äußere Reize (Kälte, Wärme, Schmerz).
- Der Betroffene hat Schwierigkeiten, das Bein im Hüftgelenk zu beugen.
- Schwächung der Wadenmuskulatur.
- Es fällt dem Patienten schwer, sich auf die Ferse zu stützen, und es kommt zu ‚Wattebäuschen‘.
- Die Beweglichkeit des Sprunggelenks ist eingeschränkt.
- Der Gang wird unausgewogen.
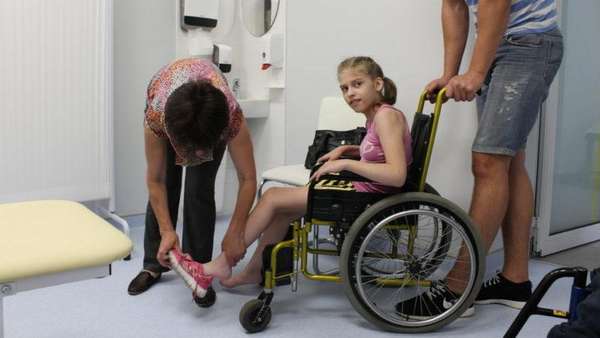
Breitet sich der Zustand auf das Becken aus, können die Organe darin nicht mehr richtig funktionieren. Zu den allgemeinen Anzeichen einer Hemiparese gehören die folgenden Symptome
- Schlafmangel, Teilnahmslosigkeit gegenüber der Außenwelt,
- erhöhte Reizbarkeit,
- verminderter Appetit,
- Schwächung der körpereigenen Abwehrkräfte,
- Störung des Verdauungssystems,
- Stimmungsschwankungen.
Es ist wichtig, die Krankheit frühzeitig zu erkennen und sich nach einer Reihe von Tests der von einem Neurologen empfohlenen Behandlung zu unterziehen. Die untere spastische Paraparese bei einem Kind ist schwieriger zu erkennen. Sie kann durch ein Trauma oder angeborene Veränderungen verursacht werden.
Eltern sollten einen Arzt aufsuchen, wenn ihr Kind anfängt, auf Zehenspitzen zu gehen. Dieses Symptom kann nicht nur auf die Entwicklung einer unteren Paraparese hinweisen. Es kann auch durch eine Hypertonizität der Beinmuskulatur verursacht werden. Der Arzt wird therapeutische Übungen, spezielle Übungen zur Stärkung der Beine und Massagebehandlungen empfehlen.
Diagnostische Verfahren
Wenn die ersten Symptome einer Parese der unteren Gliedmaßen auftreten, empfehlen die Ärzte, ein Krankenhaus aufzusuchen. Der Patient muss sich dort einer Untersuchung und Tests unterziehen. Diese dienen dazu, eine genaue Diagnose zu stellen, den Grad der Schädigung zu bestimmen und anhand der Ergebnisse die wirksamste Behandlung zu wählen. Auch die Ursache der Krankheit muss festgestellt werden.
Den Patienten werden die folgenden diagnostischen Maßnahmen verordnet:
- Röntgenaufnahmen der Wirbelsäule,
- Magnetresonanztomographie (MRT),
- Myelographie,
- Elektroenzephalogramm, zur Analyse der Gehirnaktivität,
- Computertomographie (CT),
- Analyse des Liquors,
- Magnetresonanzangiographie zur Suche nach Hirntumoren,
- Elektroneuromyographie zur Bestimmung des Muskelstatus,
- sowie allgemeine und biochemische Blutuntersuchungen.
Die spastische Paraparese wird von einem Neurologen behandelt. Es ist notwendig, einen Neurologen zu konsultieren, der Medikamente und Rehabilitationsmaßnahmen verschreibt, wobei er die Entwicklung der pathologischen Prozesse sowie die individuellen Merkmale des Körpers berücksichtigt.
Parese
Unter Parese versteht man eine partielle Beeinträchtigung der motorischen Funktion, bei der die Fähigkeit, eine Gliedmaße zu bewegen, zwar teilweise, aber nicht in vollem Umfang erhalten bleibt. Die Patienten können sich durch Ziehen am Bein oder mit Hilfe spezieller Geräte bewegen. Die Parese unterscheidet sich von der Lähmung auch dadurch, dass sie eine größere Chance auf Rückbildung hat, da sich diese Pathologie eher spontan zurückbildet. Das bedeutet jedoch nicht, dass eine Parese keine professionelle Behandlung erfordert.
Wie bei den Lähmungen kann es sich um totale Paresen, Hemiparesen (die den halben Körper betreffen), obere und untere Paraparesen (die die oberen und unteren Gliedmaßen betreffen) und Tetraparesen (die alle Gliedmaßen betreffen) handeln. In den meisten Fällen bleibt das Gefühl erhalten.
Wenn eine Person beginnt, Schwäche in einer Gliedmaße zu empfinden, sie nicht mehr bewegen zu können, keine taktilen oder anderen Empfindungen mehr zu haben, kann dies auf eine Schädigung des Nervensystems oder einen Schlaganfall hindeuten – ein Spezialist sollte aufgesucht werden.
Führen Sie keine Selbstmedikation oder Selbstdiagnose durch! Suchen Sie Ihren Arzt auf, um eine genaue Diagnose Ihres Zustands zu erhalten. Nur ein Arzt kann die richtige Diagnose stellen und die richtige Behandlung verschreiben.
Beeinträchtigte Mobilität
Eine Beeinträchtigung der Mobilität schränkt die Lebensqualität des Patienten erheblich ein. Der Patient ist gezwungen, Einschränkungen zu ertragen, was häufig vorkommt. Neben den klassischen Symptomen der Lähmung und Parese gibt es weitere Erkrankungen, bei denen bestimmte subkortikale Zentren oder spezielle Bereiche, die für die Motorik zuständig sind, geschädigt sind.
- Spinaler Schock – Eine relativ häufige Erkrankung, bei der aufgrund fehlender abwärtsgerichteter Reize des Gehirns starke Reize aus dem Rückenmark zu dominieren beginnen, was zu erhöhter Erregbarkeit und Muskelspannung führt.
Dies tritt auf, wenn das Rückenmark geschädigt ist, wenn es vom Gehirn isoliert wird und fast alle Verbindungen unterbrochen sind. Das Rückenmark reguliert dann seine Spannung, und bis es sich angepasst hat, kommt es zu Bewegungsstörungen, verminderter Reflexfunktion, auch zu Atemproblemen und allgemeinen Innervationsstörungen.
Dies wird meist durch ein Trauma, einen stumpfen Schlag oder eine Schwellung des Gehirns verursacht. Dieser Zustand wird auch als pathologische Streckbarkeit bezeichnet und ist durch einen deutlich erhöhten Tonus der Streckmuskeln gekennzeichnet. Um die Gliedmaße zu beugen, muss eine erhebliche Kraftanstrengung aufgebracht werden.
Die Schädigung führt zu einer Verzerrung der Bewegung. Bei Patienten mit einer Kleinhirnverletzung (in der Regel eine Gehirnerschütterung – solche Pathologien werden bei Boxern während eines K.o.-Spiels beobachtet) bedeutet dies einen betrunkenen Gang, eine erhöhte Streckmuskelspannung, die Unfähigkeit, sich über längere Zeit aufrecht zu halten, Fehlkommunikation und Bewegungsstörungen – Ataxie.
Lokale Manifestationen sind unwillkürliche Muskelkontraktionen, meist eines einzelnen Muskelbündels oder einer Muskelgruppe. Dies ist auf ein Ungleichgewicht des Wasser- und Salzhaushalts, der Mediatorsysteme und der Signalübertragung zurückzuführen.
Zentrale Anfälle treten in der Regel während eines epileptischen Anfalls auf. Es gibt verschiedene Arten von Anfällen: tonische (anhaltende Muskelanspannung, Spasmen) und klonische Anfälle (paroxysmale Krämpfe in kurzen Abständen).
Lähmung oder Parese – was ist der Unterschied?
Obwohl Parese und Lähmung zwei unterschiedliche neurologische Erkrankungen sind, gibt es gewisse Überschneidungen in der Art und Weise, wie die motorischen Funktionen der Patienten beeinträchtigt werden. Wir werden daher die beiden Erkrankungen anhand ihrer Definition und ihrer Merkmale betrachten, damit deutlich wird, wie unterschiedlich die beiden schwerwiegenden Störungen sind und wie ähnlich sie sich sind. Natürlich kann die Erkrankung behandelt werden, aber die Prognose für eine vollständige motorische Wiederherstellung hängt von der Ursache und der begleitenden Pathologie ab.
Die oberen Motoneuronen sind mit dem motorischen Kortex verbunden, der an der Steuerung des Muskeltonus und der Ausführung aktiver Bewegungen beteiligt ist. Wenn die oberen motorischen Neuronen geschädigt sind, führt dies zu einer partiellen Muskelschwäche, die als Parese bezeichnet wird. Auch bei einem Schlaganfall ist eine Parese möglich. Dieser Zustand ist in der Regel vorübergehend und kann mit einer geeigneten Behandlung behoben werden. Die unteren Motoneuronen sind mit Zwischenzentren im Rückenmark verbunden, die für die Muskelkontraktion zuständig sind. Wenn die unteren Motoneuronen geschädigt sind, führt dies zu einer absoluten Muskellähmung. Es kommt zur Degeneration der unteren Motoneuronen. Dadurch wird der Muskel träge, und es kommt zu einem Verlust der Kontraktion und einer deutlichen Verringerung des Muskeltonus.
Was ist eine Parese?
- Paraparese bedeutet, dass eine Schwäche und eine Beeinträchtigung der willkürlichen Bewegungen in beiden Gliedmaßen (häufiger in den Armen) vorliegt;
- Hemiparese bedeutet, dass nur eine Körperseite (Arm und Bein) gelähmt ist;
- Tetraparese – Verlust der Bewegungsfähigkeit in beiden Armen und Beinen.
- Die Parese ist nicht auf die Gliedmaßen beschränkt; sie kann auch die Stimmbänder, den Magen, die Augen und andere Körperteile betreffen.
Ursachen der Parese
Was kann eine Parese verursachen? Hier sind einige Beispiele:
Rückenmarksverletzung (Verletzung der Wirbelsäule). Nicht alle Rückenmarksverletzungen führen zu einer Lähmung. Bei einer Teilverletzung kann sich eine Person nur sehr wenig bewegen. Bestimmte Nerven können intakt bleiben und eine Schwäche, aber keine vollständige Lähmung verursachen.
Schlaganfall. Manchmal kann ein Schlaganfall das Gehirn so stark schädigen, dass es zu Lähmungen kommt, manchmal ist die Schädigung aber auch etwas geringer und verursacht nur Lähmungen.
Eingeklemmter Nerv oder Ischias. Dies ist ein Beispiel für einen eingeklemmten Nerv, der zu einer Lähmung führt. Wenn die Ischialgie stark genug ist, kann der Patient Schwierigkeiten haben, ein Bein oder einen Fuß zu fühlen oder zu bewegen. Dies kann zu einer Schwäche in einem Bein führen, was das Gehen erschweren kann.
Periphere Nervenschäden. Manchmal sind die Nerven nicht im Gehirn oder in der Wirbelsäule geschädigt, sondern in den Gliedmaßen selbst. Die Schädigung kann die Funktion der betroffenen Gliedmaße oder eines anderen Körperteils beeinträchtigen.
Eine Komplikation der Operation. Nach einer Operation kann es vorkommen, dass die Muskeln an der Operationsstelle nicht mehr so vollständig oder so schnell reagieren wie vor der Operation.
Einige Patienten können mit Hilfe von Physiotherapie ein erhebliches Maß an motorischer Funktion wiedererlangen, bei anderen wird die Lähmung zu einem Dauerzustand. In diesen Fällen kann die Physiotherapie oder die berufliche Rehabilitation dazu beitragen, die Muskelfunktion, die das Gewebe noch hat, zu erhalten. Die Ärzte können den Betroffenen beibringen, trotz der Lähmung alltägliche Aufgaben selbständig auszuführen.
Prognose und Komplikationen
Wenn die Spastik durch eine Kopfverletzung oder einen Schlaganfall verursacht wird, muss sofort eine Behandlung eingeleitet werden, um die Funktion des geschädigten Nervengewebes und die Motorik in Armen und Beinen wiederherzustellen.
Unbehandelt kann es bei älteren Menschen zu Verformungen der Wirbelsäule kommen, und ihr allgemeiner Gesundheitszustand verschlechtert sich erheblich.
Eine Therapie muss in diesem Fall immer innerhalb der ersten 1,5 bis 2 Monate nach der Hirnblutung durchgeführt werden.
Wenn der richtige Zeitpunkt für den Beginn der Behandlung verpasst wird, ist die Rückkehr zur Normalität sehr viel schwieriger. Therapie und Rehabilitation werden viel länger dauern. Darüber hinaus besteht die Gefahr, dass der Patient einfach behindert wird.
Im Falle einer angeborenen Tetraparese ist es fast unmöglich, ein Kind mit einer schweren Diagnose von Zerebralparese zu heilen, wenn es schwere Symptome einer Intelligenzminderung aufweist.
Liegen keine Symptome einer geistigen Beeinträchtigung vor, können mit einer angemessenen und rechtzeitigen Behandlung erhebliche positive Ergebnisse erzielt werden.
Folgen und Prognose
Die Struempel-Krankheit ist nicht lebensbedrohlich, schränkt aber die Lebensqualität und die Arbeitsfähigkeit ein. Hereditäre Spastik

Die hereditäre Paraplegie ist progressiv und variiert in ihrem Schweregrad. Die Prognose ist von Fall zu Fall unterschiedlich.
Die Krankheit ist am schwersten, wenn sie in jungen Jahren auftritt. Bei Patienten mit unkomplizierten Symptomen kann sich die Situation im Jugendalter stabilisieren.
In den meisten Fällen sind die Patienten in der Lage, selbständig zu gehen, aber es kann zu einem Verlust der Mobilität kommen.
Die Patienten haben oft eine normale Lebenserwartung.
Antimuskuläre Mittel
Die Muskelschwäche wird häufig durch eine akute bakterielle Infektion, einschließlich Meningitis, verursacht. Im Vorfeld wird eine Reihe von Labortests durchgeführt, um die Art des Erregers und seine Empfindlichkeit gegenüber bestimmten Antibiotikagruppen zu bestimmen. Auf der Grundlage der Testergebnisse verschreibt der Arzt dem Patienten eine medikamentöse Behandlung für ein bis drei Wochen.

Die folgenden Antibiotika stehen bei der Therapie im Vordergrund
- Halbsynthetische geschützte Penicilline – Amoxiclav, Augmentin, Panklav, Flemoclav;
- Makrolide – Azithromycin, Erythromycin, Clarithromycin;
- Cephalosporine – Cefazolin, Ceftriaxon, Cefotaxim.

Neben Antibiotika werden auch antibakterielle Mittel wie Trichopol, Metronidazol, Co-Trimoxazol und Biseptol zur Behandlung von Lähmungen und Paresen eingesetzt.
Antibiotika in Form von Tabletten, Sirup, Suspensionen, Lösungen zur intramuskulären und intravenösen Injektion werden zur Behandlung von Muskelschwäche eingesetzt.
Nach der Antibiotikatherapie werden den Patienten Eubiotika verschrieben, um die Mikroflora des Darms wiederherzustellen, deren nützliche Vertreter zusammen mit den Krankheitserregern untergegangen sind. Zum Einsatz kommen Enterol, Lactobacillus, Hilac forte, Bifidumbacterin, Acipol, Linex. Ihre Wirksamkeit ist höher, wenn sie mit Laktulose (Normase, Lactusan) kombiniert werden.

Wirksamkeit der konservativen Behandlung
Bei einer verminderten Muskelkraft ist eine umfassende Lösung erforderlich, um die Ursache der motorischen Störung zu beseitigen und die motorischen Fähigkeiten wiederherzustellen. Eine konservative Strategie besteht in der Verwendung von pharmakologischen Medikamenten, die sofort alle Symptome der Lähmung oder Parese sowie die Faktoren, die die Entwicklung der Pathologie provozieren, beseitigen.

Eine ausgewogene Einnahme von Vitamin- und Mineralstoffpräparaten, Immunstimulanzien oder Immunsuppressiva kann dazu beitragen, die Widerstandsfähigkeit gegen diese Medikamente zu erhöhen. Transdermale Mittel – Pflaster mit NSAIDs (Voltaren), topische Reizstoffe (Terpentin, roter Pfeffer), wärmende Salben, Gele, Lotionen (Capsicam, Finalgon, Nayatox) werden aktiv zur Behandlung eingesetzt.
Lesen Sie mehr:- Inferiore Parese – was ist das?.
- Parese ist.
- Paraparese – was ist das?.
- Charcot-Marie-Fuß.
- Paraparese.
- Untere spastische Paraparese.
- Marfan-Syndrom – Zusammenfassung.
- Was ist distal?.
