Die Fersenbein-Osteophytie ist eine Erkrankung, die viele Menschen betrifft. Das Auftreten einer kleinen Ausstülpung auf der Oberfläche des Knochens verursacht zunächst keine Beschwerden, führt aber mit der Zeit zur Entwicklung einer Pathologie, die von stechenden Schmerzen begleitet wird. Sie tritt selten spontan auf und ist in der Regel die Folge eines zugrunde liegenden Problems des Bewegungsapparats und des gesamten Körpers.
- Osteophyt des Fersenbeins
- Untersuchung auf Schmerzen aufgrund von Osteophyten
- Risikofaktoren
- Wann wird eine Fußbelastung anstrengend?
- Arten
- Symptome
- Behandlung des Fersensporns
- Chirurgische Behandlung des Fersensporns
- Wie sich Osteophyten im Kniegelenk bilden
- Grundsätze der Osteophytenbehandlung
- Behandlung des Fersensporns in Moskau
- Medikamente
- Ursachen von knöchernen Osteophyten des Fersenbeinhöckers
- Klinische Erscheinungsformen der Osteophytose des Fersenbeins
- Symptome
- Behandlung
- Fersensporn-Behandlung
- Vorbeugung des Fersensporns
Osteophyt des Fersenbeins
Bei einer großen Anzahl älterer Menschen treten Nacken- und Schulterschmerzen aufgrund einer zervikalen Spondylose auf.
Ätiologie. Osteophyten bilden sich an den Rändern von Wirbelkörpern als Folge von Austrocknung und Verengung der Bandscheibe. Je nach ihrer Lage (Öffnung oder Kanal) kann es gleichzeitig zu einer Kompression von Spinalnervenwurzeln oder des Rückenmarks oder von beidem kommen. Deformierende Facettengelenksarthrosen und Bänderhypertrophien verengen ebenfalls den Wirbelkanal und die Öffnungen. Mit der Zeit betrifft der Prozess mehr als eine Bandscheibe. Die Pathologie breitet sich gewöhnlich von C4 bis C7 aus.
Untersuchung auf Schmerzen aufgrund von Osteophyten
1. Anamnese. Diese Pathologie tritt häufiger bei älteren Patienten auf als bei Patienten mit Bandscheibenvorwölbung, obwohl sich die beiden Gruppen überschneiden können. Bei 90 % der Patienten treten die Schmerzen im Nacken allmählich auf und breiten sich schließlich auf die oberen Gliedmaßen aus. Der Schmerz strahlt auf das Schultergelenk und den Arm aus. Es gibt Dermatomzonen, um den Grad des radikulären Drucks zu bestimmen. Die Patienten klagen über Schmerzen in der Hinterhauptsregion, zwischen den Schulterblättern, Taubheitsgefühle, Kribbeln und Schwäche. Die Schmerzen treten häufig nachts auf und veranlassen den Patienten zum Aufwachen. In 10 Prozent der Fälle ist der Krankheitsverlauf asymptomatisch, und das Auftreten von Nacken- und Schulterschmerzen ist häufig auf eine übermäßige Streckung/Begradigung des Nackens (Schleudertrauma) nach einem Trauma (Autounfall) zurückzuführen. Ein hoher Prozentsatz der Patienten hat mehr als eine Bandscheibe, so dass es schwierig ist, das Niveau oder die Niveaus zu bestimmen, auf denen eine Radikulopathie vorliegt.
2. Klinische Untersuchung
Untersuchung des Nackens. Beim Abtasten werden Schmerzen an den Dornfortsätzen, insbesondere in der Nähe der Läsion, und an den periorbitalen Weichteilen festgestellt. Das klassische Symptom ist eine schmerzhafte Einschränkung der Streckung und Drehung des Kopfes in Richtung der betroffenen Extremität.

Risikofaktoren
Es gibt folgende Risikofaktoren für die Haglund-Krankheit
- hohes Fußgewölbe;
- Plattfuß;
- Klumpfuß;
- Schlechte Sehnenflexibilität;
- Valgusdeformität des Fußes;
- Anatomische Besonderheiten der Ferse;
- Chronische Sehnenverletzungen und Verrenkungen;
- Chronische Stoffwechselkrankheiten wie Gicht;
- Schwangerschaft
Das Auftreten eines Knochensporns ist eigentlich eine Art Abwehrreaktion des Körpers auf einen Reizstoff. Wenn die Belastung jedoch weiter wächst, kann sich das Gewebe um die Knochenwucherung herum entzünden und Schmerzen verursachen.
Wann wird eine Fußbelastung anstrengend?
Beim Gehen und vor allem beim schnellen Laufen sind die Füße einer extremen Belastung ausgesetzt, die einem Vielfachen des Körpergewichts entspricht. Verständlicherweise werden die Knöchel von übergewichtigen Menschen stärker belastet als die von normalgewichtigen Menschen.
Ist die Muskulatur zu locker, z. B. durch einen Mangel an hypodynamischem Training, während einer Langzeitrehabilitation oder nach einer Verletzung, ermüden die Beine schnell.
Ein verkürzter Wadenmuskel kann auch die Sehnen des Fußes ungünstig beeinflussen und eine Fersenwölbung verursachen.
Haltungsänderungen und Fehlstellungen der Beckenknochen verändern die Biomechanik der Bewegung und führen so zu Fußproblemen.
Ungeeignetes Schuhwerk kann zu einer ungünstigen Druckverteilung im Fuß führen. So leiden Patienten häufig unter Fersenschmerzen, wenn sie hochhackige Schuhe mit dünnen Ledersohlen (z. B. Slipper) tragen. Das Problem kann auch durch zu enges und festes Schuhwerk verursacht werden, das die Knochenhaut systematisch traumatisiert. Eine unzureichende Polsterung der Ferse kann zu einer Überbelastung der Ferse führen.
Beim Sport oder bei längerem Stehen und Gehen werden die Füße stark belastet und es können sich Osteophyten bilden – vor allem, wenn die Schuhe auch noch schlecht gepolstert sind. Das Aufwärmen der Füße vor einem sportlichen Wettkampf oder auch einem einfachen Workout sollte nicht vernachlässigt werden. Experten weisen darauf hin, wie wichtig die richtige Technik beim Laufen, Springen usw. ist. Darüber hinaus sollte für jede Sportart das richtige Schuhwerk gewählt werden.
Die Ursache des Problems ist also nicht so sehr die Bildung eines Knochenknötchens, sondern vielmehr eine langfristige Überbelastung des Fußes. Je häufiger der Fuß überlastet wird, desto größer kann das Fersenwachstum werden und desto häufiger treten Entzündungen und Schmerzen auf. Die Größe des Osteophyten lässt jedoch keine Rückschlüsse auf das Ausmaß der Erkrankung zu. Manchmal macht sich eine deutliche Exostose überhaupt nicht bemerkbar, während eine kleine, schwer zu erkennende Masse bei jeder Bewegung des Fußes starke Schmerzen verursachen kann.
Arten
Fachleute unterscheiden vier Hauptstadien von Osteophyten, die auf klinischen Anzeichen, Volumen und Art der Knochenläsionen beruhen:
- Im ersten Stadium treten keine äußeren Symptome auf und auf Röntgenbildern sind keine pathologischen Verknöcherungsherde zu erkennen;
- Im zweiten Stadium beginnt der Patient, bei Anstrengung, scharfen Drehungen und Bewegungen Schmerzen im betroffenen Bereich zu verspüren, und auf den Röntgenbildern sind vereinzelte Auswüchse und Verengungen der Gelenkspalte zu erkennen;
- im dritten Stadium treten schwere Symptome (Schmerzen, Bewegungseinschränkung, Schwellung) auf, der Abstand zwischen den Gelenkelementen ist deutlich verengt und auf den Röntgenbildern sind zahlreiche Exostosen zu sehen;
- Im vierten Stadium ist das Gelenk stark in seiner Bewegung eingeschränkt, der Patient leidet unter ständigen Schmerzen und Steifheit, und auf den Röntgenbildern ist nicht der Gelenkspalt, sondern deutliche Spuren zahlreicher Osteophyten zu sehen.
Osteophyten werden nach ihrer Ursache und Wachstumsform unterschieden:
Je nach Lage können Exostosen an der Wirbelsäule, der Hüfte, dem Hals, dem Knie usw. auftreten.
Symptome
Die klinischen Symptome von Osteophyten hängen von der Lokalisation des pathologischen Prozesses und dem Stadium der Proliferation ab. Zu den wichtigsten gehören:
- Dumpfe, schmerzhafte Schmerzen im Bereich der betroffenen Gelenke, die bei Anstrengung, bei Bewegung und beim Drehen zunehmen;
- Muskelschwäche;
- Schnelle körperliche Ermüdung;
- Taubheitsgefühl, Kribbeln im Bereich des Exostoseherdes;
- Anschwellen der Weichteile im betroffenen Bereich.
Das Schmerzsyndrom ist stärker ausgeprägt, wenn sich die Osteophyten an der Fußsohle befinden. Die Erkrankung wird als Fersensporn (Plantarfasziitis) bezeichnet und geht mit starken Schmerzen beim Gehen einher.
Das gesamte Syndrom ist durch eine Auflösung der Beschwerden und Schmerzen in Ruhe gekennzeichnet.
Bei multiplen Osteophyten, die das Gewebe schädigen und die Nervenfasern zusammendrücken, können auch folgende Symptome auftreten
- verminderte Empfindung in den unteren und oberen Gliedmaßen;
- Schwierigkeiten beim Wasserlassen;
- Unregelmäßigkeit des Stuhlgangs;
- Steifheit bei Bewegung, insbesondere nach längerem Verharren in einer Position (nach dem Schlafen, nach einer langen Fahrt in einem Kraftfahrzeug usw.).
Im weiteren Verlauf hat der Patient zunehmend Schwierigkeiten, sich zu bewegen, sein Gang verändert sich, die Bewegungen werden langsamer und unsicherer, der Bewegungsumfang nimmt ab.
Behandlung des Fersensporns
Ein Fersensporn kann nur von einem Arzt behandelt werden, da die Erkrankung von Mensch zu Mensch unterschiedlich ist. Eine Selbstbehandlung ohne grundlegende Kenntnisse führt zu Weichteilschäden, Schüben und anderen Problemen.
Bei der Behandlung überwiegt die konservative Behandlung. Chirurgische Methoden werden als letztes Mittel eingesetzt, wobei minimalinvasive Methoden bevorzugt werden.
- therapeutisch;
- Physiotherapie, einschließlich Stoßwellentherapie;
- Bestrahlung mit Ultraschall;
- Lasertherapie;
- Massage;
- therapeutische Übungen.
Die medikamentöse Behandlung wird vom Arzt auf individueller Basis ausgewählt. Die Medikamente zielen darauf ab, die Entzündung zu verringern und die Schmerzen zu lindern. Es werden verschiedene Darreichungsformen verwendet: Tabletten, Salben, Pflaster.
Selten, bei entsprechender Indikation, werden Medikamente in das Sprunggelenk oder in die Sohlenhöhle gespritzt. Diese Maßnahme wird vom Chirurgen durchgeführt. Schmerzmittel und entzündungshemmende Medikamente werden in kurzen Abständen verordnet, um eine Abhängigkeit zu vermeiden.
Physiotherapie ist sehr hilfreich. Zum Einsatz kommen Muskelmassagen an Unterschenkel und Fuß, Schlammbäder und -anwendungen, therapeutische Elektrophorese und Sonophorese (Verabreichung von Medikamenten ohne Schädigung der Haut mittels Ultraschallwellen). Auch Ultraschall und therapeutische Übungen kommen zum Einsatz.
Weit verbreitet ist die Stoßwellentherapie, bei der eine Schallwelle Kalkablagerungen buchstäblich ‚aufbricht‘. Die Ablagerungen werden über den Blutkreislauf ausgeschwemmt und auf natürliche Weise ausgeschieden. Die Behandlung reduziert gleichzeitig Schwellungen und Entzündungen und beschleunigt die Regeneration des Gewebes.
Der Laser wird eingesetzt, um Stoffwechselprozesse zu beschleunigen und so die Voraussetzungen für die Regeneration des Weichgewebes zu schaffen.
Chirurgische Behandlung des Fersensporns
Die Skalpelloperation, bei der der knöcherne Fortsatz zusammen mit der Faszie entfernt wird, wird nicht mehr durchgeführt, da sie die Anatomie des Fußes stört.
Radiofrequenz-Mikrotomien werden bei Indikationen eingesetzt, bei denen der beschädigte Teil der Faszie mit dem Osteophyten buchstäblich ‚verbrannt‘ wird. Der verbleibende Teil des Bandes wird nicht durchtrennt und bleibt unbeschädigt. Gleichzeitig sind die Nervenenden betroffen, die ebenfalls zerstört werden, wodurch der Schmerz für immer verschwindet.
Je früher man sich bei Beschwerden im Fuß an einen Arzt wendet, desto weniger Aufwand und Zeit ist für die Heilung erforderlich.
Wie sich Osteophyten im Kniegelenk bilden
Wenn sich Osteophyten im Kniegelenk gebildet haben, kommt es zu Schmerzen und im späteren Verlauf zu einer Einschränkung der Beweglichkeit und einer Verformung des Gelenks. Die Intensität der Schmerzen nimmt zu, und schließlich treten auch Knack- und Ploppgeräusche auf. Morgens verspüren Sie eine Steifheit, die nach dem Aufwärmen wieder abklingt.
Die Osteophyten im Gelenk erschweren die Bewegung sehr. Es ist schwierig, das Bein vollständig zu beugen oder zurückzuziehen, das Knie wird heiß, rot und geschwollen, und es müssen ständig entzündungshemmende Medikamente eingenommen werden. Knochenwucherungen in Form von langen, dünnen Stacheln können abreißen und die Gelenkhöhle vollständig blockieren. Diese Gelenkmäuse können nur durch eine Operation entfernt werden.
Eine konservative Behandlung hilft, wenn die Osteophyten nicht größer als 1-2 mm sind.
Grundsätze der Osteophytenbehandlung
Je früher Osteophyten entdeckt werden, desto einfacher ist es, sie konservativ zu behandeln. Es ist nicht möglich, sie vollständig zu beseitigen, aber es ist möglich, ihr Wachstum zu hemmen und den Gesamtzustand des Bewegungsapparats zu verbessern. Der erste Schritt besteht darin, die zugrunde liegende Krankheit zu diagnostizieren, damit sie behandelt werden kann.
- medikamentöse Therapie – entzündungshemmende Medikamente, Chondroprotektoren, usw;
- therapeutische Übungen zur Bekämpfung von Muskelkrämpfen;
- Physiotherapie;
- Betonung einer gesunden Lebensweise – mehr Bewegung, Spaziergänge, Schwimmen, Radfahren, Vermeidung schlechter Gewohnheiten;
- Massagen und Selbstmassage;
- orthopädische Hilfsmittel;
- spezielle Ernährung mit einem hohen Anteil an Kalzium und Magnesium usw.
Wenn dies konservativ nicht möglich ist, können Osteophyten chirurgisch entfernt werden. Dies ist jedoch der letzte Ausweg, und das Problem kann erneut auftreten, weil die zugrunde liegende Krankheit durch die entfernten Knochenanbauten nicht beseitigt wurde. Aus diesem Grund werden zur Vorbeugung von Arthrose häufig regelmäßige intraartikuläre Injektionen von Synovialflüssigkeit aus der Prothese empfohlen. Diese Therapiemethode ist auch bei großen Osteophyten angezeigt und vermeidet in den meisten Fällen eine Operation.
Behandlung des Fersensporns in Moskau
Zunächst einmal ist eine Selbstbehandlung keine Option, da die Krankheit sonst fortschreitet und schließlich zu ernsthaften Komplikationen führt. Nur ein Arzt kann die richtige Behandlung auswählen – die Taktik ist für jeden Patienten individuell.
Ein wichtiges Element bei der Behandlung von Fersensporn ist eine Änderung der Lebensweise des Patienten.
Zu diesem Zweck muss er oder sie 4 Regeln befolgen:
- Strikte Bettruhe einhalten.
- Reduzieren Sie die Belastung für den Fuß auf ein Minimum.
- Verwenden Sie bequemes Schuhwerk mit dicken, federnden Sohlen.
- Benutzen Sie bei Bedarf Krücken oder Stöcke.
Medikamente
Mehrere Gruppen von Medikamenten gegen Fersensporn werden zur Linderung der Symptome eingesetzt, die mit dem Auftreten von Fersensporn einhergehen:
- Entzündungshemmende Medikamente (Piroxicam, Voltaren, Diclofenac, Ketorol). Diese Medikamente lindern die Schmerzen und Schwellungen im Fersenbereich wirksam. Sie sind in der Regel als Salben und Gele erhältlich.
- Topische Reizmittel (medizinische Galle, Dimexid). Diese Medikamente regen den Stoffwechsel im Gewebe an und beschleunigen so den Heilungsprozess. Sie sollten in Form von Umschlägen angewendet werden.
- Komplementärmedizin (entzündungshemmende Pflaster, natürliche Cremes und andere Arzneimittel).
Die medikamentöse Therapie hilft dem Patienten nur, die Symptome zu lindern, beseitigt aber nicht die Krankheit. Wenn der Patient sich selbst behandelt und keinen Arzt aufsucht, wird die Krankheit fortschreiten. Die konservative Therapie sollte nicht der einzige Teil des Behandlungspakets sein, sondern auch Behandlungen umfassen, die die Ursache der Erkrankung betreffen.
Ursachen von knöchernen Osteophyten des Fersenbeinhöckers
Die knöcherne Osteophyte des Fersenbeinhöckers ist der häufigste Ort dieser Pathologie. Mögliche Ursachen für Osteophyten des Fersenbeinhöckers sind unter anderem:
- Langfristige entzündliche Prozesse in der Sprunggelenkspfanne (Arthritis, Kapsulitis, Chondritis, Synovitis);
- Sehnenentzündung, Tendinose, Vernarbung von Bandfasern und Sehnen;
- Frakturen und Brüche von Knochen, auch von benachbarten Knochen (Schienbein, Wadenbein, Sprungbein usw.)
- degenerative Prozesse im Sprunggelenk, die zur Zerstörung des Gelenkknorpels und zur Entwicklung einer deformierenden Osteoarthritis führen;
- Unterbrechung des Innervationsprozesses infolge der Entwicklung einer Osteochondrose der lumbosakralen Wirbelsäule mit Komplikationen (Protrusion, Extrusion, Zwischenwirbelbruch), Piriformis-Muskel-Syndrom, Einklemmung des Ischiasnervs an seiner Verzweigung in den Tibia- und Fibula-Ast;
- toxische und diabetische Angiopathie und Neuropathie;
- Fehlstellung des Fußes beim Gehen und Laufen (Plattfuß, Klumpfuß, Hohlfuß usw.);
- Verkrümmung der Unter- und Oberschenkelknochen;
- Aseptische Knochennekrosen;
- Verstauchungen und Risse von Bändern und Sehnen;
- Folgen einer Knöchelverstauchung;
- Plantarfasziitis;
- Übermäßige körperliche Belastung des Gelenks (z. B. langes Gehen oder kontinuierliche Fußarbeit);
- Bösartige Tumore im Fuß-, Schienbein-, Knie- oder Knöchelbereich;
- Übergewicht, das die Belastung aller Gelenke der unteren Gliedmaßen deutlich erhöht.
Häufig bilden sich Osteophyten des Fersenrandknochens bei Frauen in den Wechseljahren. Im Körper finden dann hormonelle Veränderungen statt. Dies hat negative Auswirkungen auf die Kollagenproduktion. Diese Substanz baut alle Arten von Knorpelgewebe im Körper auf. Ist seine Synthese reduziert, wird der schützende Knorpel der Knochen in den Gelenkhöhlen allmählich zerstört.
Klinische Erscheinungsformen der Osteophytose des Fersenbeins
Das klinische Bild bei Osteophyten des Fersenbeins entwickelt sich allmählich. Alle Manifestationen beginnen mit leichten Beschwerden und Unwohlsein. Nach und nach führen diese Symptome dazu, dass der Patient nicht mehr ohne Hilfe gehen kann. Dies führt zu unerträglichen Schmerzen. Es kommt zum Einknicken der Knie- und Hüftgelenke, da der Betroffene gezwungen ist, beim Gehen den Fuß abzusetzen, um Schmerzen zu vermeiden.
Zu den klassischen Symptomen der Osteophytose des Fersenbeins gehören folgende Erscheinungsformen
- Akute Schmerzen im Bereich des Fersenbeins, die beim Abtasten und Gehen zunehmen;
- Morgens, nach dem Aufwachen, können die Schmerzen völlig verschwunden sein;
- Je länger und intensiver die körperliche Betätigung, desto stärker sind die Unannehmlichkeiten;
- Schwellung und Rötung der Haut aufgrund einer chronischen Entzündung;
- eingeschränkte Beweglichkeit des Fußes aufgrund von Verformungen der Bänder und Sehnen;
- ein unangenehmes knirschendes oder knarrendes Geräusch beim Gehen;
- Lahmheit und Veränderungen des Gangbildes.
Wenn die Person mit Fersenosteophyten versucht, körperliche Anstrengung einzuschränken, beginnt sehr schnell eine Muskeldystrophie der unteren Gliedmaßen. Das Bein kann sich zusammenziehen. In fortgeschrittenen Fällen kommt es häufig zu Ankylose, Bewegungseinschränkung und Kontraktur des Sprunggelenks.
Zur Untersuchung sollte ein Orthopäde aufgesucht werden. Der Arzt wird eine Untersuchung durchführen, eine Reihe von funktionsdiagnostischen Tests durchführen und zusätzliche Untersuchungen empfehlen. Am Anfang steht immer eine Röntgenuntersuchung. Damit lassen sich alle Osteophyten, Brüche und Frakturen des Fersenbeins perfekt darstellen.
Wenn es schwierig ist, eine genaue Diagnose zu stellen, kann der Arzt eine Ultraschalluntersuchung der Weichteile, eine MRT- oder CT-Untersuchung, ein Angiogramm oder eine Neurographie, eine Arthroskopie usw. empfehlen.
Symptome
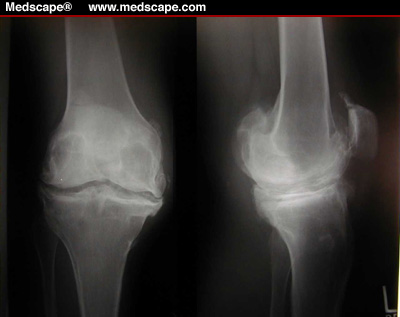
Osteophyten wachsen bis zu einer bestimmten Größe, hören dann auf zu wachsen und bleiben in der Regel über einen langen Zeitraum unverändert. Anfänglich haben Osteophyten eine knorpelige Struktur mit Verknöcherungsherden. Danach entwickeln sie sich zu weichem Backenknochen. Osteophyten schließen ihre Entwicklung mit der Bildung von dichtem, kompaktem Knochengewebe ab. Es wurden Osteoporose und Knochenzerstörungsprozesse von Osteophyten beschrieben, die zu einer teilweisen oder vollständigen Resorption der Knochenauswüchse führen können. Eine Ausnahme bilden Osteophyten, die zu einer Kompression von Nervenstämmen führen oder tief in die Muskulatur eindringen können. Solche Osteophyten können Schmerzen unterschiedlicher Intensität verursachen. In einigen Fällen wirken Osteophyten während der Entwicklung des pathologischen Prozesses im Gelenk als Schutzmechanismus, indem sie die Bewegung einschränken und so das Gelenk vor einer weiteren Zerstörung der knöchernen Oberflächen und des Gelenkknorpels unter Belastung schützen. In einigen Fällen werden Osteophyten selbst zu einer Quelle von Gewebeverletzungen und verschlimmern die Gelenkzerstörung. Beispielsweise können Osteophyten im Sprunggelenk zu einer Kompression der Gelenkkapsel zwischen dem knöchernen Vorsprung und der Gelenkfläche des Fersenbeins führen, was zu verstärkten Schmerzen, Schwellungen und Entzündungen im Gelenk führt.
Osteophyten werden oft zufällig auf Röntgenbildern gefunden, wenn sie aus anderen Gründen untersucht werden. Osteophyten können auch mit den Fingern ertastet werden, wenn sie groß sind und nahe an der Hautoberfläche liegen.
Behandlung
Die Entdeckung eines Osteophyten allein hat keinen klinischen Wert. Die Krankheit, die den Osteophyten verursacht, muss identifiziert werden, da die Behandlung sonst nicht wirksam ist und die Situation nur verschlimmern kann. Wenn Osteophyten keine Schmerzen verursachen und die Bewegung im Gelenk nicht wesentlich einschränken, ist eine Behandlung nicht erforderlich. Eine moderne und wirksame Behandlung von Osteophyten ist die Stoßwellentherapie. Dank ihrer einzigartigen Eigenschaften zerstört die Stoßwelle die Osteophytenstruktur und der Osteophyt löst sich allmählich auf. Ein typisches Beispiel ist die Behandlung von Fersensporn. Die Behandlungsdauer beträgt fünf Behandlungen, in der Regel einmal pro Woche.
Wenn Sie nicht in Kaluga wohnen, können Sie per WhatsApp einen Termin für eine Konsultation vereinbaren: +7 (961)123-69-68.
Für Patienten aus anderen Städten bieten wir günstige Unterbringungsmöglichkeiten in Wohnungen für Behandlungs- und Rehabilitationskurse. Für chirurgische Eingriffe bieten wir die Unterbringung in einem 24-Stunden-Krankenhaus an.
Fersensporn-Behandlung
Bei der Behandlung des Fersensporns wenden wir eine umfassende Therapie an. Unter Berücksichtigung der Größe des Osteophyten, des Vorhandenseins einer Entzündung, der Intensität der Schmerzen und anderer individueller Merkmale kann der Arzt eine Therapie verordnen:
Eine medikamentöse Therapie hilft, Entzündungen und Schmerzen zu reduzieren. Dabei kommen sowohl systemische Medikamente als auch topische Salben, Cremes, Kompressen usw. zum Einsatz.
Mit Hilfe der Stoßwellentherapie (SWT) kann der Osteophyt abgebaut oder das Fortschreiten der Erkrankung verlangsamt werden. Unter dem Einfluss von Ultraschallwellen mit einer bestimmten Frequenz werden Verkalkungen abgebaut und Partikel auf natürliche Weise aus dem Körper entfernt. Die Behandlung trägt auch dazu bei, Schwellungen und Entzündungen zu verringern und die Geweberegeneration anzuregen.
Wird die UHT in den frühen Stadien der Krankheit durchgeführt, ist eine vollständige Heilung möglich. In späteren Stadien ist die Technik weniger wirksam, hilft aber, die Entwicklung des pathologischen Prozesses zu stoppen und die Symptome zu lindern.
Darüber hinaus werden den Patienten häufig Fußbandagen, Einlagen für die Nacht und Einlagen für den Tag verschrieben. Durch das Taping wird die Faszie in einer bestimmten Position fixiert, wodurch die Belastung und das Risiko einer erneuten Verletzung verringert werden. Dadurch vergeht die Entzündung schneller und das Gewebe regeneriert sich.
In den meisten Fällen wird ein Fersensporn konservativ behandelt. Dies ist ein ziemlich langwieriger Prozess, bei dem der Patient alle Anweisungen des Arztes befolgen muss.
Die chirurgische Entfernung der Wucherungen wird nur selten empfohlen und wird derzeit nur mit schonenden Techniken durchgeführt.
Vorbeugung des Fersensporns
Um die Entstehung eines Fersensporns und das Fortschreiten der Krankheit zu verhindern, wird Folgendes empfohlen:
- Bequemes Schuhwerk zu tragen;
- Einlegesohlen mit einer Schiene zu verwenden;
- ein normales Körpergewicht beizubehalten;
- Behandlung von Plattfüßen und anderen Erkrankungen des Bewegungsapparats;
- sich ausgewogen zu ernähren;
- Führen Sie einen aktiven Lebensstil;
- Massieren Sie die Füße und machen Sie Fußgymnastik.
Bei den ersten Anzeichen der Erkrankung ist es am besten, sofort einen Arzt aufzusuchen, denn je früher die Behandlung beginnt, desto wirksamer ist sie.
Lesen Sie mehr:- Anatomie des Fersenbeins Röntgenbild.
- Verletzung des Fersenbeins.
- Anatomie des Fersenbeins.
- Beugewinkel des Fersenbeins.
- Fraktur des Fersenbeins.
- Der Schaft des Fersenbeins.
- Fraktur des Fersenbeins des Fußes.
- Behandlung eines gebrochenen Fersenbeins.
