Ich wurde mit der Diagnose einer dysplastischen Hüftarthrose Grad 4 zur Endoprothesenoperation überwiesen. Zu diesem Zeitpunkt hatte ich starke Schmerzen im betroffenen Gelenk, Schwierigkeiten beim Gehen und Schmerzen in der gesamten Gliedmaße bei jeder Bewegung des Beins.
- I oder V VERFAHREN DER FINGERAMPUTATION BEI NECROTISCHER ENTWICKLUNG DES DIABETISCHEN STUFENSYNDROMS Russisches Patent 2007, gemäß MPK A61B17/56.
- Ähnliche Patente RU2302217C2
- Der Hauptpenis trifft den Fuß
- Die häufigsten Arten der Amputation
- Amputationen der Großzehe:
- Amputation der kleinen Zehe:
- Charpus-Amputation
- Indikationen und Kontraindikationen
- Zum Verständnis des Fußes
- Propriozeptive Informationen über den Fuß
- Die Risikofaktoren für die Entwicklung von AS sind derzeit die folgenden:
- SDS-Klassifikation von Wundverletzungen
- Klassifizierung der Universität von Texas
- Amputation oder Beerdigung
- Religiöse Traditionen
- Frühe postoperative Phase
- Prothesen
- Besonderheiten der Vorbereitung auf die Endoprothetik bei älteren Patienten
- Postoperativer Zeitraum: Rehabilitation des Patienten
- Vor der Operation
- Nach der Operation
I oder V VERFAHREN DER FINGERAMPUTATION BEI NECROTISCHER ENTWICKLUNG DES DIABETISCHEN STUFENSYNDROMS Russisches Patent 2007, gemäß MPK A61B17/56.
Die Erfindung gehört zur Medizin, eitrige Chirurgie, bestimmt zur Behandlung von eitrigen-negrotischen Komplikationen des diabetischen Fußsyndroms – Gangrän der I oder V Zehe, Osteitis der I oder V Zehe, eitrige Pandaktylitis der I oder V Zehe.
Die bekannte Methode der Fußamputation nach Sharp (1). Diese Methode besteht jedoch aus einer transmetatarsalen Amputation des Fußes mit einem plantaren Lappen und einer primären Naht, was bei Patienten mit eitrig-nekrotischen Komplikationen des diabetischen Fußsyndroms nicht anwendbar ist.
Ziel der Erfindung ist es, die Behandlung von eitrig-nekrotischen Komplikationen des diabetischen Fußsyndroms zu verbessern und Komplikationen zu reduzieren.
Indikation: trockene Gangrän der I- oder V-Zehe, Osteomyelitis der I- oder V-Zehe, eitrige Pandaktylitis der I- oder V-Zehe bei der neuropathischen und neuronenbedingten Form des diabetischen Fußsyndroms.
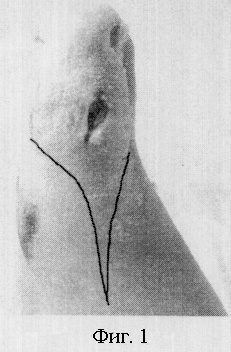
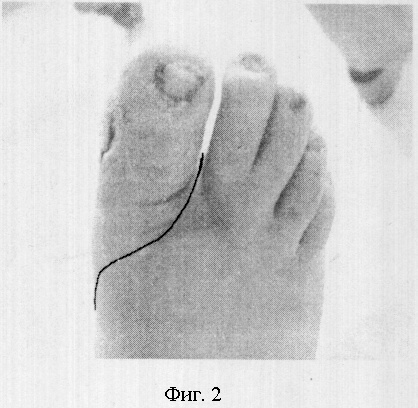
Die Methode wird wie folgt durchgeführt. Ein plantarer Lappen wird mit einer Inzision an der Grenze des Hautübergangs vom Dorsum zur Plantarfläche geschnitten. Die Grenzen der Inzision sind in Abb. 1 und Abb. 2 dargestellt.
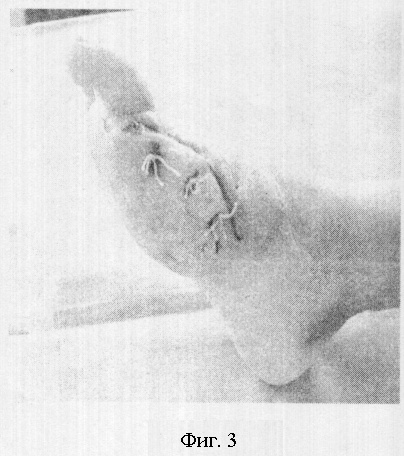
Der plantare Lappen wird abgeschnitten und der 1. oder 5. Finger transmontarsal amputiert. Die Gelenkkapsel und die Beuge- und Strecksehnen werden vorsichtig entfernt. In Phase 2 der Wundbildung legen Sie Sekundärnähte. Auf diese Weise schließen wir die Wundfläche mit einem vollständigen plantaren Lappen. Abb. 3.
Wir haben diese Methode bei 10 Patienten mit neuropathischem diabetischem Fuß und 15 Patienten mit neuroischämischem Fuß angewendet. Nachuntersuchungen nach 1, 3, 6 und 12 Monaten ergaben keine Komplikationen. Die Anwendung der vorgeschlagenen Methode des Wundoberflächenverschlusses hat mehrere Vorteile: Es bilden sich keine trophischen Geschwüren, Fissuren oder bikatriale Deformitäten.
Die technische Einfachheit und die Zugänglichkeit der Methode ermöglichen den Einsatz der beschriebenen Methode in chirurgischen Krankenhäusern.
Ähnliche Patente RU2302217C2
- Viktor Iwanowitsch Nefedow
- Shtilman Michail Jurjewitsch
- Chumburidse Igor Pawlowitsch
- Osipow E.V.
- Wjatscheslaw Timofejewitsch Krivikhin
- Denis Kriwichin
- Andrej Sergejewitsch Meisterow
- Lobakow Aleksandr Iwanowitsch
- Maria Jewgenewna Elisejewa
- Ambrosimowa Olga Sergejewna
- Bocklin Alexej Alexandrowitsch
- Alexej Wachev
- Boklin Olga Alekseevna
- Aleksandr Wladimirowitsch Wawilow
- Maxim Gennadewitsch Gulyajew
- Alexej Olegowitsch Demjanow
- Viktoria Wadimowna Dobrowa
- Jewgeni Borissowitsch Jelen
- Alexej Sajtsew
- Dmitrij Sergejewitsch Kasakow
- Maxim Witaljewitsch Kotikow
- Fedorin Alexander Iwanowitsch
- Jelena Wladimirowna Frolova
- Oksana Georgiewna Choroschun
- Dmitriy Arkadievich Shumkov
- Bensman W.M.
- Trilandafilow K.W.
- Trilandafilow K.G.
- Bocklin Alexej Alexandrowitsch
- Alexej Nikolajewitsch Wachev
- Waleri Afanassjewitsch Mitisch
- Julija Sergejewna Paschalowa
- Ljudmila Doronina
- Viktoria Viktoria Garjajewa
- Magomedgadzhiyev M. Kh.
- Magomedgadshijew M.-A.I.
- S. Safarow
- Magomedgadschijew M. A.
- Magomedgadshijew M. -G. I.
- Abdulmadjidow H. M.
- Magomedow N. I.
- Aliyev M. A.
- Bensman V.M.
- Triandafilow K. G.
- Ovanes Asvaturovich Yavruyan
- Aleksandr Georgijewitsch Tschitjan
- Igor Pawlowitsch Chumburidse
- Mikhail Yuryevich Stilman
- Sergej Alexandrowitsch Kowaljow
- Tirakants Irina Wladimirowna
- Erik Rafailovich Zadykhanov
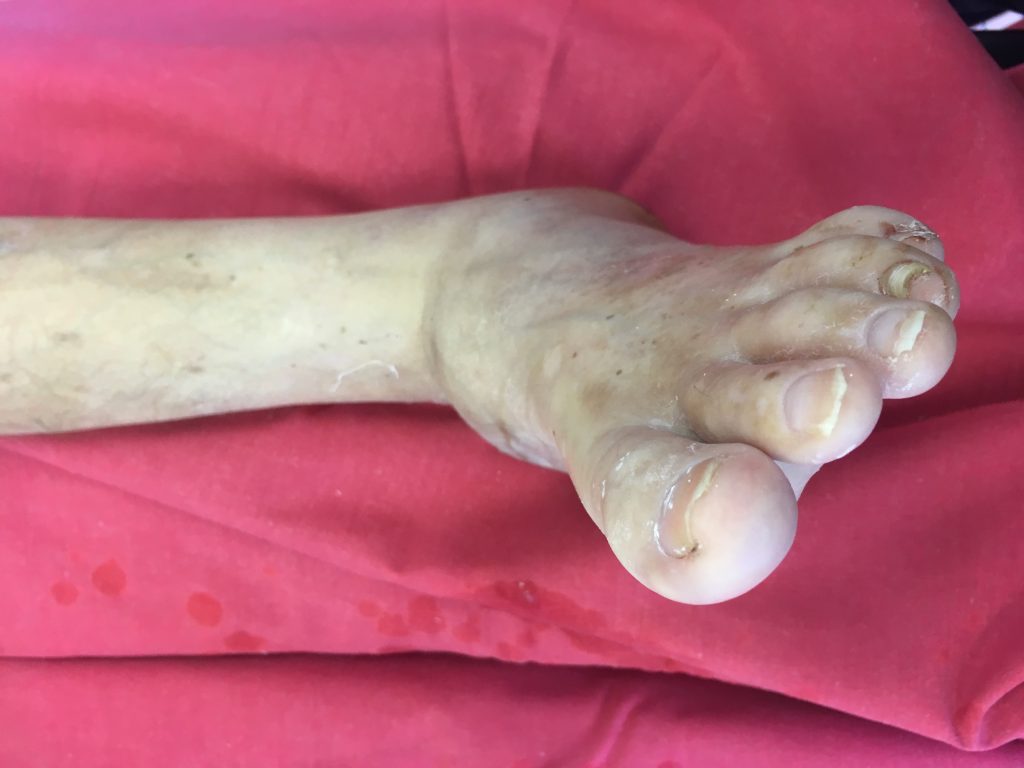
Der Hauptpenis trifft den Fuß
Der Schweregrad der Diabetes-Komplikationen am Fuß hängt im Übrigen nicht unbedingt mit der Schwere der Erkrankung zusammen. Die meisten Komplikationen treten bei Patienten mit mittelschweren Formen der Krankheit auf, oft mit Typ-2-Diabetes, wodurch eine große Zahl von Patienten gefährdet ist.
Zu den diabetesbedingten Erkrankungen der unteren Gliedmaßen, die das Amputationsrisiko erhöhen, gehören periphere Neuropathie, periphere Gefäßerkrankungen und Infektionen.
Eine große Amputation bedeutet für einen Patienten mit Diabetes eine verkürzte Lebenserwartung, und in einigen Fällen wird nur die Hälfte der Patienten später wieder gehen können (mit oder ohne Prothese). Im Gegensatz dazu kann bei einer distalen Amputation (transmetatarsale oder mediale Amputation) die Gehfähigkeit in bis zu 92 % der geheilten Fälle erhalten werden. Aus diesem Grund konzentrieren sich derzeit viele Bemühungen darauf, Behandlungsstrategien zu finden, um die bisher übliche axilläre Amputation in eine Teilamputation des distalen Fußes in Höhe der Fußwurzel umzuwandeln. Eine Stelle, die für den Patienten eine günstigere Biomechanik gewährleistet.
Die Vaskulopathie in Form einer Makro- oder Mikroangiopathie ist entscheidend für die Prognose der Extremität. Im Gegensatz dazu ist die periphere Neuropathie in Form der Neuroarthropathie ein Auslöser für Deformierungen und damit für Ulzerationen und Infektionen im diabetischen Fuß.
Die häufigsten Arten der Amputation
Trotz der vielen Möglichkeiten ist zu beachten, dass fast jede Amputation das Gangbild drastisch verändert. So ist beispielsweise bekannt, dass ein einfacher Mittelfußknochenverlust (MTF) große negative Auswirkungen hat.
Amputationen der Großzehe:
Dies kann durch Exartikulation der MTF geschehen, aber wenn möglich und obwohl technisch etwas schwieriger, ist es unserer Meinung nach vorzuziehen, die Basis der proximalen Phalanx zu erhalten. Der potenzielle Vorteil ihrer Erhaltung ist die teilweise Erhaltung der biomechanischen und funktionellen Mechanismen des ersten Strahls durch die Befestigung der Plantarfaszie und des kurzen Beugers der großen Zehe.
Auch wenn es sich um eine gut verträgliche Amputation handelt, muss gesagt werden, dass die Veränderung der Antriebsphase des Gangs erheblich ist, und es gibt Studien, die zeigen, wie die Amputation der großen Zehe zu sekundären Deformationen der benachbarten Zehen und damit zu neuen Deformationen beiträgt.
Amputation der kleinen Zehe:
Wie bei der Großzehe ist es vorzuziehen, den verbleibenden Teil der Zehe, wenn möglich, exartikuliert zu lassen. In diesem Fall besteht der Vorteil darin, dass die verbleibende Zehe als Abstandshalter fungiert und eine Abweichung der benachbarten Zehen verhindert.
Charpus-Amputation
Charpus-Amputation (Mittelfußamputation oder Amputation durch die Mittelfußknochen) ist die Abtrennung des distalen Teils des Fußes und die Bildung eines Stumpfes. Sie wird bei schweren Traumata und eitrigen Prozessen durchgeführt, die mit dem Verlust der Lebensfähigkeit dieses Teils der Gliedmaße einhergehen. Sie wird unter Vollnarkose oder unter Verwendung eines Nervenleiters durchgeführt und umfasst Einschnitte an der Fußsohle und am Rücken mit der Bildung von zwei Hautlappen, die Durchtrennung des Knochens, die Ligatur der Rückenarterie und das Vernähen der Wunde am Fußrücken. Anschließend wird der Fuß mit einem Spezialschuh versorgt, um die Gehfunktion zu gewährleisten.
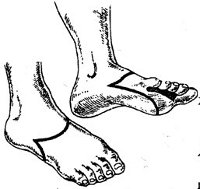
Scharfe Fußamputation (Mittelfußamputation oder Amputation durch die Mittelfußknochen) bedeutet, dass der distale Teil des Fußes abgetrennt wird, um einen Stumpf zu schaffen. Sie wird bei schweren Traumata und eitrigen Prozessen mit Verlust der Vitalität der betreffenden Gliedmaße durchgeführt. Sie wird in Vollnarkose oder Regionalanästhesie durchgeführt und umfasst Schnitte an der Sohle und der Rückenfläche mit der Bildung von zwei Hautlappen, die Durchtrennung des Knochens, die Ligatur der Rückenarterie und den Verschluss der Wunde am Fußrücken. Das anschließende Gehen wird durch Schuhwerk unterstützt.
Indikationen und Kontraindikationen
Eine akute Amputation wird bei Quetschungen, ausgedehnten traumatischen Knochen- und Weichteilverletzungen, tiefen Druckgeschwüren, Durchblutungsstörungen unterschiedlicher Genese, akuten infektiösen Prozessen in den distalen Fußabschnitten durchgeführt. Da Operationen in der Traumatologie in der Regel als Notfalleingriffe durchgeführt werden, gelten nur ausgeprägte Gerinnungsstörungen und schwere Allgemeinerkrankungen aufgrund anderer Verletzungen oder dekompensierter chronischer Erkrankungen als Kontraindikationen.
Die Operation wird in Vollnarkose oder unter Vollnarkose durchgeführt. Der Arzt macht Schnitte an der Dorsal- und Plantarfläche des Fußes. Auf dem dorsalen Teil des Fußes wird der Schnitt in der Nähe der Diaphyse der Mittelfußknochen mit einer leichten Neigung nach vorne gesetzt. An der Plantarseite wird ein längerer Hautlappen angelegt. Der lange Lappen auf der Plantarseite wird so angelegt, dass die Narbe auf der Dorsalfläche liegt und die Stützfunktion des Fußes nicht beeinträchtigt wird. Der Hautlappen wird abgeschnitten. Die Fußwurzelknochen werden an der Basis des Lappens durchtrennt. Die Dorsalarterie des Fußes wird ligiert. Nähen Sie die Haut zu und decken Sie die Wunde mit einem aseptischen Verband ab. Die Gliedmaße wird mit einem Kunststoff- oder Gipsverband ruhiggestellt.
Zum Verständnis des Fußes
Zunächst müssen wir seine primäre Funktion verstehen, die darin besteht: Er ist eine wichtige Stütze, um sich auf zwei Beinen (zwei Füßen) fortbewegen zu können.
Die Füße erfüllen mehrere grundlegende Funktionen:
Sie nehmen das gesamte Gewicht des Körpers auf und sorgen für sein Gleichgewicht.
Sie absorbieren ständige Stöße und mildern die Energie, die durch die beim Gehen auftretenden Kräfte entsteht.
Sie passen sich an verschiedene Arten von Oberflächen an, auch an die unebensten.
Funktionieren wie ein starrer Hebel, um die für das Gehen erforderliche Antriebskraft zu erzeugen.
Übertragung der von der Hüfte erzeugten Rotationskräfte.
Dies hängt natürlich mit dem Gehen zusammen.
Propriozeptive Informationen über den Fuß
Ihre Muskeln, Sehnen und Gelenke verfügen über spezielle Sensoren, die auf Bewegung oder Druck reagieren. Diese ermöglichen es Ihrem Gehirn zu wissen, wie Ihre Füße im Verhältnis zur Oberfläche positioniert sind.
Alle Strukturen, aus denen der Fuß besteht, die Muskeln und Sehnen, arbeiten mit den Knochen, Bändern und Gelenken zusammen und sind mit dem Gehirn synchronisiert, damit der Fuß diese Funktionen erfüllen kann. Wenn eine dieser Komponenten nicht richtig funktioniert, werden auch alle anderen beeinträchtigt.
Die Risikofaktoren für die Entwicklung von AS sind derzeit die folgenden:
- periphere sensomotorische und autonome Neuropathie;
- chronische Arterieninsuffizienz der unteren Gliedmaßen;
- Fußdeformitäten;
- frühere Ulzerationen und/oder Amputationen;
- Trauma;
- unangemessenes Schuhwerk;
- soziale und psychologische Faktoren;
SDS-Klassifikation von Wundverletzungen
*(Wagner F.W., St. Louis: Mosby Year Book, 1979:143-165)
| Grad | Merkmale |
| 0 | Trockene Haut, schnabelartige Verformung der Finger, Osteoporose |
| 1 | Oberflächlich ulzerierte Höhle ohne Anzeichen einer Infektion |
| 2 | Tiefes infiziertes Ulkus ohne Knochenbeteiligung |
| 3 | Tief infiziertes Ulkus mit Knochenbeteiligung, Abszess, Schleim |
| 4 | Begrenzte Gangrän (Zeh, Teil des Fußes) |
| 5 | Gangrän des gesamten Fußes |
Klassifizierung der Universität von Texas
*(L.A. Lavaery, Armstrong D.G., Harkless L.B. Foot Ankle Surg, 1996, 35:528-531)
Eine Klassifizierung des diabetischen Fußes, die das Risiko einer Ulzeration und das Amputationsrisiko unter Berücksichtigung des Grades (horizontal) und der Ausprägung (vertikal) der Ulzeration bewertet.
Grad 0 bedeutet keine Ulzeration, I – oberflächliche Weichgewebeläsion, II – Ulzeration, die sich bis zur Sehne oder Gelenkkapsel erstreckt, III – Ulzeration, die sich bis zum Knochen oder Gelenk erstreckt.
Grad A – Läsion ohne Infektion und Ischämie, B – Läsion mit Infektion, C – Läsion mit Ischämie, D – Läsion mit Infektion und Ischämie.
| Kategorie 0. (keine Pathologie) | Der Patient hat Diabetes mellitus. Die Schutzsensibilität ist intakt. PLE > 45 mmHg. Keine Vorgeschichte von Geschwüren. Fußdeformitäten können vorhanden sein. |
| Kategorie 1 (Neuropathie ohne Deformitäten) | Schützende Sensibilität fehlt. PLE > 0,8, systolischer Druck im Daumen > 45 mmHg. Keine Ulzeration in der Vorgeschichte. Keine Charcot-Fußdeformität in der Vorgeschichte. |
| Kategorie 2. (Neuropathie mit Deformitäten) | Keine defensive Empfindlichkeit. PLE > 0,8, systolischer Daumendruck > 45 mmHg. Keine Ulzeration in der Vorgeschichte. Keine Anamnese eines Charcot-Fußes. Deformitäten des Fußes (Druckstellen) vorhanden. |
| Kategorie 3. (Schwere Anamnese) | Keine Abwehrsymptome. PLE > 0,8, systolischer Daumendruck > 45 mmHg. Ulzerationen in der Anamnese vorhanden. Charcot-Fuß in der Anamnese vorhanden . Es liegen Fußdeformitäten (Druckstellen) vor . |
| Kategorie 4A (Neuropathisches Geschwür) . | Fehlende Abwehrsensibilität . PLE > 0,8, systolischer Daumendruck > 45 mmHg. Ulzeration vorhanden. Fehlen eines Charcot-Fußes. Deformitäten sind vorhanden. |
| Kategorie 4B (Charcot-Fuß, akutes Stadium) | Mangelnde Verteidigungsempfindlichkeit. PLE > 0,8, systolischer Druck im Daumen > 45 mmHg. Nicht-infizierte neuropathische Ulzerationen können vorhanden sein. Charcot-Fuß ist vorhanden. |
| Kategorie 5. (Infiziertes Geschwür) | Schützende Sensibilität kann vorhanden sein. Infiziertes Geschwür. Charcot-Fuß kann vorhanden sein. |
| Kategorie 6 (Koronare Extremität) | Die schützende Sensibilität ist möglicherweise nicht erhalten. PLE < 0,8, systolischer Druck im Daumen < 45 mmHg oder Sauerstoffsättigung im Fuß < 40 mmHg. Es können Ulzerationen vorhanden sein. |
Amputation oder Beerdigung
Obwohl die Amputation als chirurgische Maßnahme allen bekannt ist, machen sich die meisten Menschen keine Gedanken darüber, was mit den Organen geschieht, wenn sie aus dem menschlichen Körper entfernt werden. Es gibt grundsätzlich zwei Möglichkeiten, sie zu entsorgen: entweder werden sie als medizinischer Abfall entsorgt (durch Verbrennung) oder sie werden vergraben. In Ländern, in denen Letzteres erlaubt ist, ist es nicht ungewöhnlich, dass Patienten Ärzte bitten, amputierte Gliedmaßen und innere Organe für die Bestattung zu spenden – insbesondere in den Vereinigten Staaten und einigen europäischen Ländern. Es gibt keine verlässlichen Statistiken über die Anzahl und Häufigkeit solcher Fälle, aber wir kennen zumindest die Ursachen für solche Patientenwünsche: religiöse Traditionen, Volkstraditionen und das Bedürfnis, den Verlust in ritualisierter Form zu verarbeiten. Aus dem letztgenannten Grund wird den Chirurgen in einigen Ländern geraten, solche Patientenwünsche zu antizipieren und das Thema frühzeitig anzusprechen.
In Ländern, in denen es möglich ist, Gliedmaßen und innere Organe zu bestatten, haben die Angehörigen der Gesundheitsberufe in der Regel drei Möglichkeiten der Bestattung von totem Gewebe:
- Eine private Vereinbarung mit stillschweigender Zustimmung zur Bestattung von totem Gewebe, die in gesetzlichen und anderen Dokumenten vorgesehen ist.
- Durch ausdrückliche Vorschriften für die Entnahme bestimmter Gewebe (und durch Einholung der informierten Zustimmung des Patienten).
- Durch spezifische Vorschriften für die weitere Entsorgung von totem Gewebe.
Im letztgenannten Fall ist in der Regel vorgesehen, dass die Gesundheitseinrichtungen selbst Kontakt mit dem Bestattungsunternehmen aufnehmen, dem das Glied zur Bestattung übergeben wird, und dessen Weg verfolgen, um sicherzustellen, dass das amputierte Organ gemäß den hygienischen Standards bestattet wird. In einem anderen Fall kann eine Vereinbarung mit dem Patienten getroffen werden, wonach der Patient die Verantwortung dafür übernimmt, das Bestattungsunternehmen zu kontaktieren und die Bestattung des entfernten Gewebes innerhalb einer bestimmten Frist zu veranlassen. In einigen Einrichtungen des Gesundheitswesens ist die Frage der anschließenden Entfernung des amputierten Gewebes Teil der Einverständniserklärung zur Operation. Wenn die Gesundheitseinrichtung eine direkte Übergabe des amputierten Gewebes an den Patienten oder seinen Vertreter vorsieht, muss dieser zusätzliche Dokumente unterzeichnen, in denen er bestätigt, dass er sich aller damit verbundenen Risiken bewusst ist und seine Verantwortung für das Vergraben potenziell gefährlicher medizinischer Abfälle bestätigt.
Religiöse Traditionen
Die Bestattung von Gliedmaßen wird in vielen Ländern in erster Linie mit den religiösen Traditionen des Judentums in Verbindung gebracht, obwohl Christen und Muslime die Bestattung von Gliedmaßen oft auf ähnliche Weise praktizieren. In der jüdischen rituellen Tradition ist der Brauch, amputierte Gliedmaßen zu begraben, recht alt – mindestens fünfzehnhundert Jahre alt. Wie aus dem babylonischen Talmud hervorgeht, gab es auf Friedhöfen Orte, an denen abgetrennte Gliedmaßen begraben wurden. Wir können jedoch nicht sicher sein, dass die ursprüngliche Motivation für das Vergraben von Gliedmaßen auf theologischen Gründen beruhte: Höchstwahrscheinlich wurden Gliedmaßen vergraben, weil etwas mit ihnen geschehen musste, und die alten Anhänger des Judentums fanden keinen besseren Weg, um Körperteile so zu entsorgen, dass Menschen oder Tiere die Überreste nicht entweihen konnten – in diesem Sinne scheint das Vergraben tief unter der Erde eine vollkommen rationale Lösung zu sein. Diese Hypothese wird auch durch die Tatsache gestützt, dass in den heiligen Texten des Judentums keine speziellen Rituale für die Bestattung von Gliedmaßen beschrieben werden und wir auch keine historischen Beweise dafür haben, dass solche Rituale in der Antike existierten.
Gegenwärtig wird diese Frage nicht nur je nach Land, sondern auch je nach Rabbinat unterschiedlich gehandhabt: Einige Rabbiner ordnen unter Berufung auf verschiedene theologische Argumente und historische Präzedenzfälle an, dass sich ihre Schäfchen verpflichtend um die Spende amputierter Organe für eine spätere Bestattung bemühen sollen, andere Rabbiner halten dies für besser als verpflichtend, und wieder andere neigen grundsätzlich dazu, die Angelegenheit offen zu lassen und sie dem Ermessen der einzelnen Familien zu überlassen. Unter den Juden gibt es auch unterschiedliche Meinungen darüber, ob eine Person in demselben Grab wie ihr amputiertes Glied begraben werden muss oder ob es sich um eine andere Grabstätte handeln sollte.
Im Islam gibt es eine ähnliche Meinungsvielfalt in Bezug auf die Bestattung von Gliedmaßen. Verschiedene Imame in verschiedenen Ländern werden diese Situation unterschiedlich interpretieren, und ebenso können einige argumentieren, dass die Bestattung von Gliedmaßen obligatorisch ist, während andere sie eher für wünschenswert halten. Für Christen ist dies seit langem ein Problem – insbesondere für Katholiken war die Einäscherung bis ins späte 20. Jahrhundert verboten, so dass auch die medizinische Entsorgung von inneren Organen und Gliedmaßen durch Verbrennung problematisch wurde. Jahrhundert verboten, so dass die medizinische Entsorgung innerer Organe und Gliedmaßen durch Verbrennung ebenfalls problematisch wurde. Heute bestehen viele Christen darauf, dass verlorene Organe der Erde gespendet und dann in das Grab umgebettet werden, in dem sie schließlich selbst liegen – einige glauben, dass dies notwendig ist, um in ihrem Körper wieder aufzuerstehen, wenn die letzten Tage kommen.
Frühe postoperative Phase
Um schwerwiegende Komplikationen zu vermeiden, ist es wichtig, die Anweisungen des Arztes strikt zu befolgen und Schmerzmittel zur richtigen Zeit und in der richtigen Menge einzunehmen, um die Schmerzen zu lindern. Schwellungen sollten nicht als pathologisch interpretiert werden, sie sind eine typische Reaktion des Körpers auf die Operation. Eine Kompressionstherapie, eine Massage mit Lymphdrainage und eine korrekte Lagerung des Stumpfes sollten angewandt werden, z. B. ist es nicht empfehlenswert, den Stumpf lange in Beugung zu halten.
Zur Vorbereitung auf die Anpassung einer Prothese sollten Sie einen Physiotherapeuten aufsuchen. Der Physiotherapeut findet eine Reihe von Übungen zur Muskelstärkung, um die abgetrennte Gliedmaße zu entlasten und den Kreislauf zu normalisieren. Wurde das Bein amputiert, sind körperliche Übungen erforderlich, um sich auf die axiale Belastung vorzubereiten. Therapeutische Übungen sind eine wirksame Methode, um Druckstellen und Kontrakturen zu vermeiden, die ein Hindernis für die Anpassung einer Prothese darstellen können. Je mehr Zeit in Unbeweglichkeit verbracht wird, desto schneller entstehen und wachsen Kontrakturen im Gelenk. Beim Sport ist es wichtig, Bewegungen zu vermeiden, die Schmerzen verursachen.
- das Gleichgewicht halten,
- sich mit zusätzlicher Unterstützung bewegen (z. B. mit Krücken),
- die verbleibende Gliedmaße zu pflegen (gute Hygiene, Verwendung von medizinischen und feuchtigkeitsspendenden Hautpräparaten),
- Überwachung der Narbenheilung (dieser Prozess kann bis zu 18 Monate dauern).
Prothesen
Ärzte empfehlen, Prothesen so früh wie möglich anzupassen, da dies eine angemessene kompensatorische Anpassung des motorischen Verhaltens ermöglicht und somit die Wiederherstellung der motorischen Funktion erleichtert. Die Erstversorgung mit einer Prothese kann 14-21 Tage nach der Amputation erfolgen, wenn die Wundheilung begonnen hat und keine Entzündung des Stumpfgewebes vorliegt. Eine zweite Anpassung der Prothese (oder Orthese) wird durchgeführt, wenn die Prothese abgenutzt ist.
Nach dem Anpassen der Prothese wird eine zweite Rehabilitationsmaßnahme empfohlen. In der Regel besteht das Spezialistenteam des Rehabilitationszentrums aus einem behandelnden Arzt, einem Ergotherapeuten, einem Physiotherapeuten, Pflegefachkräften und einem Psychologen.
Wurde das Bein amputiert, muss der Betroffene lernen, sicher auf der Prothese zu stehen, Treppen zu steigen und alltägliche Tätigkeiten auszuführen. Wenn der Arm amputiert wurde, muss die Person lernen, das Gelenk zu beugen und zu strecken und Gegenstände zu halten. Es dauert zwei bis vier Wochen, um eine Person mit einer Prothese auf das Gehen vorzubereiten.
Amputierte Überlebende müssen ihre Kleidung und ihr Schuhwerk neu anpassen. Selbst Schuhe mit einer flachen Sohle passen nicht immer zur Prothese:
Empfehlenswert sind Schuhe mit einem leichten Rist im Fersenbereich. Ist ein Arm amputiert, ist die Hilfe eines Ergotherapeuten erforderlich, um zu zeigen, wie man alltägliche Aktivitäten mit einer Hand oder mit einer Prothese ausführen kann.
Besonderheiten der Vorbereitung auf die Endoprothetik bei älteren Patienten
Unter Gelenkersatz versteht man den teilweisen oder vollständigen Ersatz eines Gelenks durch eine Endoprothese bzw. ein künstliches Implantat. Die Endoprothetik ist eine hochwirksame und oft die einzige Möglichkeit zur Wiederherstellung der Gelenkfunktion.
Die häufigste Art der Endoprothetik ist der Hüftgelenkersatz. Die Indikation für eine Hüftgelenksprothese ist eine schwere Funktionseinschränkung des Gelenks. Arthrose, die sich im Durchschnitt bei Menschen über 50 Jahren entwickelt, und fortschreitende Arthrose sind die häufigsten Gründe für die Notwendigkeit einer Hüftprothese. Auch diese Diagnosen sind bei älteren Patienten wesentlich häufiger als bei jüngeren.
Die Vorbereitungsphase ist ein wichtiger und integraler Bestandteil des gesamten Hüftprothesenprozesses. Der Gesundheitszustand vor der Operation entscheidet über den Erfolg der Operation und die Genesungszeit. Ältere Menschen bedürfen bei der präoperativen Untersuchung besonderer Aufmerksamkeit.
Bei Patienten mittleren und höheren Alters sind Faktoren, die den Operations- und Rehabilitationsprozess erschweren, wahrscheinlicher als bei jüngeren Patienten, z. B.
- Hohe Blutzuckerwerte, die Schäden an den Gefäßwänden hervorrufen und die Blutversorgung der Organe und Gliedmaßen beeinträchtigen;
- Eisenmangelanämie (insbesondere bei Frauen). Dieser Faktor kann sowohl eine Manifestation einer latenten Krankheit sein als auch die Genesung verzögern;
- eine Neigung zur Bildung von Blutgerinnseln;
- Krampfadern des Beckens und der Gliedmaßen;
- Übergewicht. Ein Körpergewicht, das den optimalen BMI (Body-Mass-Index) überschreitet, kann ein ernsthaftes Hindernis für die Anpassung des Körpers an das implantierte Gelenk darstellen;
- Osteoporose, Knochenverdünnung, Brüchigkeit;
- Herzrhythmusstörungen, koronare Herzkrankheiten;
- Chronische entzündliche Prozesse.
Postoperativer Zeitraum: Rehabilitation des Patienten

Ein Rehabilitationsprogramm nach einer Endoprothese ist für Patienten jeden Alters unerlässlich, wobei es keine großen altersbedingten Unterschiede gibt. Sie müssen sich an das Implantat gewöhnen, seine (und Ihre) Fähigkeiten berücksichtigen und natürlich fast unmittelbar nach der Operation mit der Wiederherstellung der Blutzirkulation und Muskelfunktion in der operierten Extremität beginnen.

Maxim Mikhailovich Rankov
Die Rehabilitation nach einer Operation ist für ältere und alte Patienten von entscheidender Bedeutung. Oft ist es der Altersfaktor, der über die Notwendigkeit eines aktiven Rehabilitationsprogramms entscheidet. Junge Patienten werden in manchen Fällen selbst aktiv und erholen sich ohne die Hilfe von Fachleuten: Sie stehen buchstäblich auf und gehen‘. Sie haben es eilig, in ihr früheres aktives Leben zurückzukehren, ihre alten Aktivitäten auszuüben und zur Arbeit zu gehen.
Bei älteren Patienten können chronische Erkrankungen und die Gewohnheit, vor der Operation zu sitzen, die aktive Bewegung behindern. Daher sollten diese postoperativen Patienten von Physiotherapeuten betreut werden. Physiotherapeutische Behandlungen für Patienten sind angezeigt, und es ist sinnvoll, die Möglichkeiten von Sanatorien und Freizeitzentren zu nutzen. Noch einmal: Ein Rehabilitationsurlaub ist für diese Patienten unerlässlich.
Im Allgemeinen unterscheidet sich das Rehabilitationsprogramm nicht nach Alter: Die Übungen, Verfahren und Prinzipien sind für jeden Körper gleich. Ältere Menschen erholen sich jedoch in der postoperativen Phase nur selten selbstständig; sie benötigen eine Behandlung. Postoperative Schmerzen und mangelnde Motivation, sich ‚hier und jetzt‘ zu bewegen, verlängern und erschweren die Genesungszeit. Wenn der Operierte nicht in der Lage ist, sich selbst um die Rehabilitation zu kümmern, bleibt das funktionelle Ergebnis dasselbe: Der Patient war nicht in der Lage zu gehen und kann es immer noch nicht.
Vor der Operation
- Der Patient wird in der Nacht vor der Operation stationär aufgenommen und darf 12 Stunden vor der Operation weder essen noch trinken.
- Die notwendigen Medikamente können nach Anweisung des Arztes mit ein paar Schlucken Wasser geschluckt werden.
- Der Chirurg kann dem Patienten eine Vollnarkose verabreichen, um sicherzustellen, dass der Patient einschläft und nicht krank wird. Alternativ kann der Patient auch eine Spinalanästhesie erhalten, um den Operationsbereich zu betäuben.
- Zunächst setzt der Chirurg mehrere Einschnitte (Schnitte) an der Vorderseite des Fußes des Patienten.
- Der Chirurg schneidet durch und entfernt alle beschädigten oder infizierten Knochen.
- Anschließend durchtrennt der Chirurg Nerven, Blutgefäße und Sehnen.
- Wenn die Infektion schwerwiegend ist, legt der Chirurg einen sterilen Verband auf die Operationswunde und lässt sie zur Heilung offen. Oder der Chirurg verschließt die Wunde mit Nähten oder Klammern.
- Der Chirurg kann ein Hauttransplantat von einem Spender oder von einem anderen Körperteil des Patienten einsetzen, um die Wunde zu schließen.
- Der Chirurg kann die Wunde zurechtschneiden und Drainagen einlegen, um überschüssiges Blut und Flüssigkeitsabsonderungen zu entfernen.
- Der Chirurg spült die Wunde mit einer sterilen Lösung und legt dann einen Verband an.
Nach der Operation
- Der Patient wird auf die Allgemeinstation verlegt und mehrere Stunden lang überwacht.
- Es werden Antibiotika und Analgetika verabreicht. Die intravenöse Flüssigkeitszufuhr wird fortgesetzt.
- Der Verband wird in der Regel am dritten Tag entfernt, die Wunde wird auf Heilung geprüft, gereinigt und neu verbunden.
- Der Patient wird nach 5-14 Tagen aus dem Krankenhaus entlassen.
Wenn der Patient an Diabetes leidet, muss er seinen Arzt über die Behandlung des diabetischen Fußes befragen.
Der Patient muss eine Schiene, Schuhe oder spezielles Schuhwerk wie maßgefertigte Schuhe (z. B. Stahlimplantate in den Schuhsohlen) tragen, um den Rest des Fußes zu stützen.
Der Patient muss sich hinlegen und den Fuß bis über das Herz hochlagern, um die Schwellung zu reduzieren. Sobald die Schmerzen und Schwellungen abgeklungen sind, wird der Patient einen Physiotherapeuten aufsuchen, der ihm einige Übungen zur Wiederherstellung der Beweglichkeit und Kraft des operierten Fußes zeigt.
Im Idealfall sollte die Wunde in etwa vier bis acht Wochen vollständig verheilt sein. Sobald die Wunde verheilt ist, kann sich der Patient für eine Prothese entscheiden.
Der Übergang vom eigenen Fuß zu einem künstlichen Fuß kann psychisch belastend sein, und die Anpassung an diese neue Veränderung im Leben kann ein langer Prozess sein. Daher ist eine professionelle Beratung des Patienten in dieser Phase wichtig.
Lesen Sie mehr:- Warum Beine bei Diabetes amputieren?.
- Röntgenbild des Charcot-Fußes.
- Indikationen für eine Amputation.
- Was ist Charcot?.
- Die Reamputation ist.
- Diabetische Fußgeschwüre.
- Charcot-Marie-Fuß.
- Amputation einer Gliedmaße.
