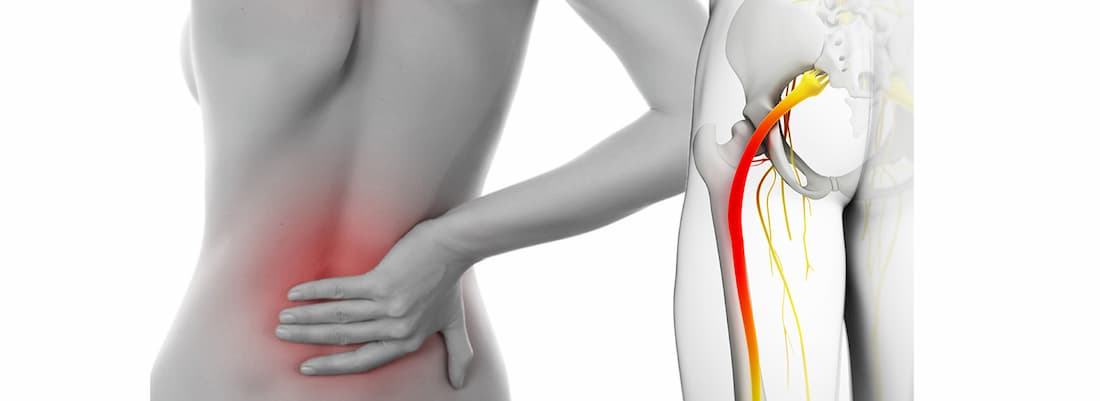
Der Ischiasnerv ist der größte Nerv des Körpers. Er wird von Ästen der Wirbelsäulenwurzeln gebildet, die auf der Höhe der 4-5 Lendenwirbel und 1-3 Kreuzbeinwirbel aus der Wirbelsäule austreten. Der Nerv tritt durch die Tuberkelöffnung in den Gesäßmuskeln und verläuft entlang der hinteren Fläche des Gesäßes und des Oberschenkels bis zum Knie.
- Neuropathie des Nervus pudendus
- Der Nervus pudendus – Symptome einer Neuropathie des Genitalnervs
- Ursachen
- Sekundäre Ursachen
- Symptome
- Symptome
- Diagnose
- Rehabilitation nach der Neurolyse
- Wo wird sie durchgeführt?
- Kompression des Nervus Ulnaris oder Karpaltunnelsyndrom
- Diagnose
- KONSERVATIVE BEHANDLUNG
- CHIRURGISCHE BEHANDLUNG
- Ursachen des Schmerzes
- Assoziierte Symptome
- Vorbeugung
- Behandlung der Okzipitalneuralgie mit pflanzlichen Arzneimitteln
- Prognose für die Genesung
Neuropathie des Nervus pudendus
Tritt mit unterschiedlicher Häufigkeit auf. Bei Frauen tritt sie bis zu fünfmal häufiger auf als bei Männern, wofür es eine logische Erklärung gibt. Ursachen für eine Pudendusneuropathie können sein:
- Chronisches Trauma der Gesäßregion – typisch für professionelle Radfahrer und Jockeys sowie für Personen, deren berufliche Tätigkeit hauptsächlich im Sitzen ausgeübt wird – Schulleiter, Großmeister usw.
- Folgen schwerer Beckenverletzungen mit Frakturen des Beckens, des Kreuzbeins, des Steißbeins.
- Operationen und Erkrankungen der Beckenorgane (hier geht es natürlich hauptsächlich um den weiblichen Lappen): entzündliche Erkrankungen der Eierstöcke und der Adnexe, Endometriose, verlängerte und schwierige und/oder mehrfache Geburten.
- Magen-Darm-Erkrankungen mit Verstopfung.
Die wahre Häufigkeit der urogenitalen Neuropathie ist weltweit nicht bekannt. Man sagt, sie liege in der Größenordnung von 1:100.000, aber die Franzosen, anerkannte Führer in der Behandlung eines so heiklen Problems, behaupten, sie liege bei 1:6.000. Nur wenige Menschen geben ihr Problem offen zu, vertrauen sich ihrem Arzt an, und das ist verständlich. Der ’schmerzhafte‘ Nerv heißt Nabelnerv, von dem Wort ‚pucker‘, und der Name spricht für sich selbst. Der Nervus pudendus, der Nervus genitalis, der Nervus pudendus sind Synonyme und bedeuten das Gleiche.
Der Nervus pudendus – Symptome einer Neuropathie des Genitalnervs
In Frankreich, das bei der Behandlung der Pudendusneuropathie eine Vorreiterrolle spielt, werden die klassischen Diagnosekriterien für die Pudendusneuropathie genannt. NANTES
- Schmerzen im Damm, im Anus, in der Vagina, im Penis oder in der Klitoris, die einschießend und drehend sind und manchmal als ‚heißer Schürhaken‘, als ‚Golfball‘ an der Stelle bezeichnet werden, was verständlicherweise unerträglich schmerzhaft ist und den Patienten leiden lässt. In Frankreich haben kürzlich 3 Patienten wegen dieser Schmerzen Selbstmord begangen.
- Die Schmerzen verstärken sich beim Sitzen und werden durch Spannung und Kompression des Nervs zwischen den massiven Bändern verursacht.
- Es gibt keine objektiven sensorischen Beeinträchtigungen im Dammbereich, obwohl die Patienten ein subjektives Gefühl der Dumpfheit beschreiben.
- Der Schmerz stört nicht in der Nacht und die Patienten warten oft bis zur Nacht. In Rückenlage ist der Becken-Muskel-Skelett-Apparat entspannt, die Nervenspannung ist reduziert und die Schmerzintensität verringert.
- Die Wirkung des Lokalanästhetikablocks auf den Nervus genitalis besteht darin, dass das Anästhetikum unter Röntgenkontrolle in die Projektion des Nervus genitalis im Allokokkygealkanal injiziert wird und der Schmerz nachlässt.
Darüber hinaus gibt es zusätzliche diagnostische Kriterien in Bezug auf Darm- und Harnwegsstörungen, erektile Dysfunktion, Schmerzen bei der Palpation des Alveolarkanals, Beckenbodentonussyndrom, Schmerzen bei der Palpation des Dammes und positive Hautrolltest.
Instrumentelle Methoden sind von untergeordneter diagnostischer Bedeutung, und die Diagnose dieser Erkrankung erfolgt am Krankenbett, d. h. durch einfaches Fragen und Untersuchen.
Die Ultraschalldiagnose ist auf jeden Fall hilfreich, um eine korrekte Diagnose zu stellen, aber dies hängt von der Erfahrung und dem Einfühlungsvermögen des Ultraschalltechnikers ab. Die St.-Markus-Elektrode ENMG wird ebenfalls häufig zur Diagnose eingesetzt.
Ursachen
Es sind nicht nur Verletzungen oder Krankheiten, die Beschwerden und gefährliche Folgen verursachen können. Die Pathologie wird durch eine ungünstige Arbeitshaltung der Hand verursacht, die zur Entwicklung eines Tunnelsyndroms führt.
Schäden an der Hand, mangelnde Beweglichkeit oder Empfindungsstörungen in der Hand lassen den Verdacht auf eine Neuropathie des Nervus medianus der oberen Extremitäten aufkommen. Der abnorme Zustand kann verschiedene Ursachen haben.
- Bündelkompression in dem engen Kanal zwischen den Muskeln von Unterarm und Hand. Dies betrifft nicht nur das Handgelenk, sondern auch die Haut der Hand und der Finger I-IV.
- Toxisches Leiden. Verursacht durch regelmäßigen Alkoholkonsum, Drogen oder chemische Vergiftungen.

- Seltener durch langfristige Einnahme von neurotoxischen Medikamenten. Das Nervengewebe verschlechtert sich allmählich und hört auf, seine Funktionen zu erfüllen.
- Eine Handverletzung mit isolierter Bündelschädigung führt zur Entwicklung einer posttraumatischen Mononeuropathie (Neuropathie) des Medianusnervs. Weichteile, Muskeln und Bänder können tiefgreifend und großflächig geschädigt werden. Bei vielen dieser Patienten kann das Problem behoben werden, auch durch eine Operation. Manchmal ist es jedoch nicht möglich, die Nervenfasern wieder in ihren ursprünglichen Zustand zu versetzen.
- Diabetes. Wenn der Blutzuckerspiegel zu hoch ist, verlieren die Nervenfasern ihre Funktionsfähigkeit. Es kommt zu einem Prozess der irreversiblen Degeneration.
Es ist möglich, dass die Tunnelneuropathie des Medianusnervs in der Hand von einer Entzündung begleitet wird, deren Behandlung nur von einem Arzt verschrieben werden kann. Eine Mehrgelenksentzündung liegt zum Beispiel vor, wenn die kleinen Gelenke zwischen Unterarm und Hand entzündet sind.
Sekundäre Ursachen
Neben den oben genannten Hauptursachen können auch bestimmte Krankheiten und pathologische Prozesse das Problem hervorrufen:
Symptome
Man geht davon aus, dass die häufigste Erkrankung eine Kompressionsneuropathie (Neuropathie) des Medianusnervs in den oberen Gliedmaßen ist, die durch Dehnung und Schwellung der Muskeln, zwischen denen das Nervenbündel verläuft, verursacht wird. Es ist wichtig zu wissen, dass der Medianusnerv lang ist und von der Schulter ausgeht. Und Schäden können auf einem hohen Niveau auftreten.
Der Schweregrad und die Dynamik der klinischen Symptome hängen von den schädigenden Faktoren ab. Trauma und Kompression, wie beim Karpaltunnelsyndrom, verursachen eine akute Schädigung der Innervation der Hand. Diabetes hingegen ist durch eine allmähliche Verschlechterung der Nervenfunktion gekennzeichnet.
Die Mononeuropathie des Nervus medianus ist gekennzeichnet durch:
- eine verminderte Sensibilität der Haut in der Mitte der Hand, vom Daumen bis zum Ringfinger;
- einen ziehenden Schmerz im Handgelenk;
- ein brennendes Gefühl im selben Bereich;
- Die Finger lassen sich nicht mehr beugen;
- die Griffkraft nimmt ab;
- Mit der Zeit kommt es zum Muskelschwund.
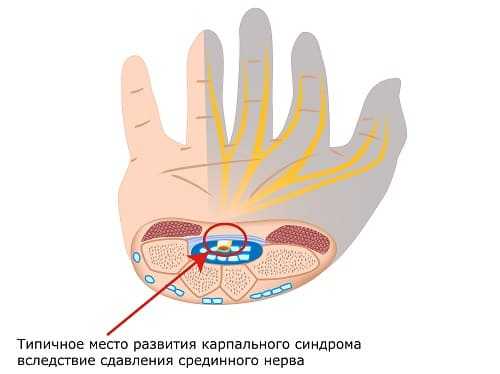
Durch den Karpaltunnel verlaufen nur die Äste, die für die Sensibilität auf dem Handrücken sorgen. Daher ist die Hautsensibilität an der Handoberfläche selten betroffen.
Eine sensorische Neuropathie des Endastes des linken oder rechten Medianusnervs ist charakteristisch für die frühen Stadien der Pathologie, wenn nur die sensiblen Äste geschädigt sind. Unangenehme Empfindungen in der Hand können sogar dazu führen, dass eine Person nachts aufwacht. Die Hand fühlt sich taub an, brennt und kribbelt. Die Symptome klingen ab, wenn die Hand geschüttelt wird, kehren jedoch zurück und verschlimmern sich, wenn die Hand gebeugt oder gebeugt wird.
Das Auftreten von motorischen Störungen, denen sensorische Störungen vorausgehen, weist auf das Fortschreiten der Pathologie hin. Bei Traumata, bei denen das dicke Bündel geschädigt ist (Frakturen der Schulter und des Unterarms), treten sensorische und motorische Störungen gleichzeitig auf.
Symptome
Das Hauptsymptom eines komprimierten Ischiasnervs ist der Schmerz. Er beginnt im Gesäß und zieht sich über die Rückseite der Oberschenkel bis zum Knie und Knöchel hinunter. Je nach Ort und Schwere der Einklemmung kann das Gefühl plötzlich und abrupt auftreten oder stechend und anhaltend sein.
Befindet sich das Impingement in der Wirbelsäule oder im Hüftgelenk, sind die Schmerzen quälend und verstärken sich beim Gehen, in der Hocke oder beim Zusammenführen der Beine.
Bei einem Impingement im Foramen magnum des Brustbeins bemerkt der Betroffene
- Ein dumpfer Schmerz im Oberschenkel;
- ein Gefühl von kühler oder brennender Haut in dem betroffenen Bereich;
- Vermindertes Gefühl auf der Rückseite des Oberschenkels und um die Achillessehne herum;
- Schwitzen in den Füßen, Hitzegefühl in den Zehen.
Wenn eine wichtige Arterie in diesem Bereich zusammen mit einem Nerv gequetscht wird, entwickelt der Patient ein Claudicatio-Syndrom. Längeres Gehen verursacht Schmerzen im Bein mit Taubheitsgefühl in den Fingern und Blässe der Haut in diesem Bereich. Dies verschwindet spontan mit Ruhe. Häufig kommt es zu leichten Funktionsstörungen der Beckenorgane, z. B. zu einer Pause vor dem Wasserlassen.
Die Symptome verschlimmern sich beim Gehen und Sitzen.
Diagnose
Die Diagnose eines komprimierten Ischiasnervs erfordert eine umfassende Untersuchung des Patienten. Der Arzt muss nicht nur feststellen, ob die Nervenfasern komprimiert wurden, sondern auch, in welcher Höhe dies geschehen ist. Dies geschieht durch:
- Gespräch mit dem Patienten, in dem er seine Beschwerden schildert; besonderes Augenmerk wird auf die Art des Schmerzes, seine Intensität und zusätzliche Empfindungen im Zusammenhang mit dem Anfall gelegt;
- Erhebung der Anamnese: Zeitpunkt des Auftretens, chronische Krankheiten, frühere Verletzungen, usw;
- Untersuchung: Beurteilung der Qualität der Reflexe, des Zustands der Wirbelsäule, Ermittlung der Bereiche mit den größten Schmerzen usw;
- Röntgen, CT oder MRT der lumbosakralen Wirbelsäule, um Anzeichen von Osteochondrose, Bandscheibenvorwölbungen oder -vorfällen und Spinalkanalstenose zu erkennen;
- Ultraschalluntersuchung des betroffenen Bereichs, um Muskelspasmen zu erkennen;
- Duplex-Scan der Gefäße der unteren Gliedmaßen (USDG): zur Beurteilung des Zustands der Arterien und Venen und zum Ausschluss einer vaskulären Ursache der Anomalie;
- Allgemeine Blut- und Urinuntersuchungen und, falls erforderlich, biochemische Blutuntersuchungen.
Wenn der Ischiasnerv von einer Beckenerkrankung betroffen ist, ist eine zusätzliche Konsultation eines Urologen oder Gynäkologen erforderlich, und es werden entsprechende Untersuchungen (Ultraschall, Tests, Abstriche usw.) durchgeführt.
Die Diagnose wird schließlich bestätigt, wenn bei der Untersuchung spezifische, für eine Ischiasnervschädigung charakteristische Symptome festgestellt werden:
- Bonnet-Zeichen: Der Arzt hebt das gestreckte Bein des auf dem Rücken liegenden Patienten an, was stärkere Schmerzen verursacht, und winkelt es dann im Knie an, was weniger Schmerzen verursacht;
- Crossed-Syndrom: Das Anheben eines Beins verursacht auch auf der anderen Seite Schmerzen;
- Verminderte Ausprägung des Fußsohlen-, Knie- und Achillesreflexes.
Rehabilitation nach der Neurolyse
Die Genesung nach einer Neurolyse beginnt mit der Wiederherstellung des Gefühls und der Beseitigung der Schmerzempfindungen. Dies geschieht durch Druckentlastung des Nervs. Alle anderen Funktionen erholen sich etwas langsamer. Je früher die Operation durchgeführt wird, desto leichter ist die Rehabilitation. Nach der Operation kehrt die Funktion allmählich zurück:
- Die Nervenfunktion verbessert sich oder wird vollständig wiederhergestellt.
- Der Schmerz ist beseitigt.
- Wiederherstellung der Empfindung.
- Normalisierung des Schwitzens.
Wo wird sie durchgeführt?
Die Neurolyse erfordert äußerste Sorgfalt, gründliche Kenntnisse, hohe Qualifikation und Erfahrung des Chirurgen. Die Neurolyse kann in der NCC-Klinik Nr. 2 (Zentrales Klinisches Krankenhaus der Russischen Akademie der Wissenschaften) in Moskau durchgeführt werden. Erfahrene Spezialisten führen die Operation mit einer Qualitätsgarantie durch. Um einen Termin mit einem Chirurgen zu vereinbaren, eine erste Beratung zu erhalten und mehr über Preise und Leistungsbedingungen zu erfahren, rufen Sie bitte die auf der Website angegebene Telefonnummer an.
Unsere Experten werden Sie in Kürze kontaktieren.
Abonnieren Sie den NCC2 Telegram-Kanal, um über unsere Neuigkeiten auf dem Laufenden zu bleiben.
Kompression des Nervus Ulnaris oder Karpaltunnelsyndrom
Sie tritt bei Menschen auf, die ihren Arm häufig am Ellenbogen beugen – Radfahrer, Computerprogrammierer und andere. Häufig ist der Ellennerv bei sehr schlanken Frauen betroffen. In diesem Fall beginnen die Schmerzen und das Taubheitsgefühl im kleinen Finger und breiten sich auf die ganze Hand aus. Die Muskeln auf dem Handrücken zwischen Daumen und Zeigefinger werden dünn und arbeiten härter. Bei nassem, kaltem Wetter sind die Schmerzen fast unerträglich.
Diagnose
Schmerzen, Taubheitsgefühle, ‚Gänsehaut‘ und Bewegungseinschränkungen im Arm können nicht nur durch eine Kompression der Nerven in diesen Knochenkanälen verursacht werden. Es gibt auch Erkrankungen des Plexus brachialis, Bandscheibenvorfälle, Muskelverdickungen und andere Erkrankungen, die Schulterschmerzen verursachen können. Daher ist es ratsam, sofort einen Facharzt aufzusuchen, anstatt zu versuchen, die Ursache auf eigene Faust zu finden.
Es kann zwei bis drei Tage dauern, bis Armschmerzen diagnostiziert werden. Der erste Schritt besteht darin, sich von einem Neurologen untersuchen zu lassen und die üblichen klinischen Methoden (Tests, Röntgenaufnahmen, MRT) und spezielle Techniken anzuwenden, um das genaue Ausmaß der Nervenschädigung zu ermitteln – Elektromyographie und Elektroneurographie.
Mit diesen Methoden werden die elektrische Aktivität der Muskeln und die Geschwindigkeit der Nervenimpulse untersucht. Durch die Kombination der Ergebnisse beider Methoden lässt sich feststellen, ob der Nerv seine Funktion beibehalten hat oder ob er degeneriert und durch Bindegewebe ersetzt worden ist. Die Behandlungsmethode hängt von den Ergebnissen des Tests ab.
KONSERVATIVE BEHANDLUNG
In der Anfangsphase wird in allen Fällen eines Morton-Neuroms eine konservative Behandlung empfohlen. Den Patienten wird empfohlen, Schuhe mit einer breiten Spitze und einem niedrigen Absatz zu tragen. Weiche Einlagen oder eine maßgefertigte orthopädische Einlage können verwendet werden, um den Druck auf den schmerzhaften Bereich zu verringern.
Zur Schmerzlinderung können nicht-steroidale Antirheumatika verschrieben werden. Physiotherapie in Form von Ultraschall oder Elektrostimulation kann in einigen Fällen wirksam sein. Die Injektion eines Kortikosteroids in den Zehenzwischenraum zusammen mit einem Lokalanästhetikum zu diagnostischen Zwecken ermöglicht in einigen Fällen eine recht lang anhaltende Wirkung.
Wenn eine konservative Behandlung über längere Zeit erfolglos bleibt und andere mögliche Ursachen für die Schmerzen im Fuß ausgeschlossen werden, kann eine chirurgische Behandlung angezeigt sein.
CHIRURGISCHE BEHANDLUNG
Für das Morton-Neurom gibt es mehrere chirurgische Behandlungsmöglichkeiten, die eine Resektion des betroffenen Nervenbereichs beinhalten.
Eine weitere chirurgische Option ist die Lösung des Interdigitalbandes und die Entfernung des Narbengewebes.
Die Nervenresektion ist eine radikale Methode zur Behandlung der Erkrankung, aber es ist wichtig zu bedenken, dass sie zu einem dauerhaften Gefühlsverlust im Bereich der Nerveninnervation und zur Entwicklung eines echten Stumpfneurinoms führen kann, das dem Patienten ebenfalls Probleme bereitet.
Ursachen des Schmerzes
Neuropathische Schmerzen werden nicht durch eine Reizung der Schmerzrezeptoren verursacht, sondern durch eine Beeinträchtigung der Integrität der Nervenendigungen oder der Nerven selbst (sensorisch, motorisch, vegetativ). Das Nervennetz gehört zum peripheren Nervensystem, das überall im Körper zu finden ist.
- ein Nerv – Mononeuropathie;
- mehrere Nerven in einem begrenzten Gebiet – multifokale Neuropathie;
- mehrere periphere Nerven – Polyneuropathie.
Wenn ein oder mehrere Nerven geschädigt sind, ist auch die Impulsleitung gestört. Neuropathische Schmerzen haben einen multifaktoriellen Ursprung. Stoffwechselstörungen, chronische Infektionen, Vitaminmangel, Traumata, Vergiftungen mit Toxinen (Gifte, Medikamente, Schwermetalle, Alkohol) können zur Zerstörung von Nervenfasern beitragen.
Weitere Ursachen für Neuropathie sind:
- Diabetes. Diabetes mellitus ist durch eine Stoffwechselstörung und abnorme Gefäßveränderungen gekennzeichnet, die durch einen konstant hohen Blutzuckerspiegel verursacht werden. Dieser Zustand kann mit Diabetes-Medikamenten korrigiert werden.
- Krampfadern der unteren Gliedmaßen. Das Auftreten von neuropathischen Schmerzen ist mit einer chronischen Störung der Blutzirkulation und der Blutversorgung der Nervenfasern verbunden.
- HIV, AIDS. Antiretrovirale Medikamente sind ziemlich giftig.
- Herpes. Ein schwerer Verlauf der Infektion führt zu einer Reizung der Nerven im Bereich des Ausschlags – herpetische Neuralgie.
- Multiple Sklerose. Die Krankheit ist durch eine fokale Zerstörung der Myelinscheide der Nervenfasern gekennzeichnet.
- Chronischer Alkoholismus. Die Nervenendigungen werden durch Toxine zerstört. Alkoholische Mittel können helfen.
- Osteochondrose, Bandscheibenvorwölbungen und -vorfälle. Die Hauptursache ist eine Kompression der Spinalnervenwurzeln.
Andere Ursachen für Neuropathie können sein:
- Operationen;
- Trauma (Prellungen, Brüche, Schnittwunden, Risswunden, anhaltende Gewebekompression);
- Chemotherapie, Strahlentherapie;
- Schwangerschaft;
- Autoimmunerkrankungen.
Assoziierte Symptome
Patienten mit neuropathischem Schmerzsyndrom haben eine Beeinträchtigung (Verlust) der Fähigkeit, Reize, die von der äußeren Umgebung oder vom eigenen Gewebe ausgehen, angemessen wahrzunehmen. Diese Beeinträchtigung resultiert aus der Fähigkeit der Neuronen, Informationen von den Rezeptoren zu verarbeiten, zu speichern und an den zentralen Analysator weiterzuleiten.
Dies führt zu einer unzureichenden Empfindung:
- Dysästhesie – Empfindungen von Juckreiz und Brennen;
- Parästhesie – ein Gefühl von Gänsehaut, das durch den Körper läuft;
- Allodynie – starkes Unbehagen, das nach Reizen auftritt, die bei einem gesunden Menschen keine Schmerzen verursachen;
- Hyperalgesie – Überempfindlichkeit gegenüber Schmerzreizen.
Die Art der Empfindung hängt davon ab, welche Nervenenden geschädigt wurden. Die Schwere der Symptome nimmt nachts (in Ruhe) zu, so dass Patienten mit Neuropathie häufig unter Schlaflosigkeit leiden.
Neuropathische Schmerzen werden häufig von diesen Symptomen begleitet:
Die Patienten haben ein vermindertes oder verlorenes Gefühl, was zu trophischen Veränderungen im Gewebe führt.
Vorbeugung
Die Trigeminusneuritis ist eine Krankheit, die frühzeitig behandelt werden muss. Um ihre Entwicklung oder ein mögliches Wiederauftreten zu verhindern, sollte auf vorbeugende Maßnahmen geachtet werden – dazu gehören:
- Vermeidung von Traumata im Gesicht und am Kopf;
- Unterkühlung vermeiden, insbesondere im Gesicht, und im Winter keine Kopfbedeckungen oder Schals tragen;
- Vermeiden Sie Zugluft; schalten Sie die Klimaanlage aus, wenn Sie schlafen oder arbeiten;
- Gehen Sie zweimal im Jahr zur Vorsorgeuntersuchung zum Zahnarzt und lassen Sie Zahnprobleme rechtzeitig behandeln;
- Vermeiden Sie Stress, Ängste und Sorgen.
Die Rumpfneuralgie ist eine komplexe und hartnäckige Erkrankung, die viele unangenehme Momente mit sich bringt. Sie ist in den meisten Fällen behandelbar, insbesondere bei frühzeitiger Diagnose, wirksamer Diagnostik und einem gut durchdachten Behandlungs- und Rehabilitationsplan. Wenn der entzündliche Prozess, der den Trigeminus- oder Trigeminusnerv betrifft, mit einer Zahnerkrankung einhergeht, ist ein Besuch beim Zahnarzt erforderlich. In den meisten Fällen ist die Prognose positiv, da die Funktion des Nervs nach der Behandlung vollständig wiederhergestellt ist.
Die PROPRICUS-Klinik bietet die Behandlung der Trigeminusneuralgie unter der Leitung erfahrener Spezialisten an. Die Kosten für die Behandlung werden individuell berechnet, im Durchschnitt ab 25.000 Rubel.
Behandlung der Okzipitalneuralgie mit pflanzlichen Arzneimitteln
Heilpflanzen können als zusätzliche Behandlungsmethode eingesetzt werden, gelten aber nicht als Haupttherapie. Der behandelnde Arzt des Patienten muss die Anwendung von pflanzlichen Arzneimitteln überwachen.
Die folgenden pflanzlichen Heilmittel können zur Behandlung verwendet werden:
- Bäder mit einer Heilpflanzensammlung: Getrocknete Blätter von Oregano, Thymian und Minze werden zerkleinert, gründlich gemischt und über ein Glas warmes Wasser gegossen. Die so entstandene Lösung wird durch ein feines Tuch abgeseiht und in das Bad gegeben. Es wird empfohlen, jeden Tag vor dem Schlafengehen ein Bad mit der medizinischen Sammlung zu nehmen.
- Rote-Bete-Ohrentropfen: Die Rote Bete von der Schale schälen, auf einer feinmaschigen Reibe reiben und den Saft auspressen. Den so gewonnenen Saft in reiner Form 2 bis 3 Mal täglich als Tropfen in die Ohren geben.
- Johanniskrauttee: Ein Esslöffel getrocknete Kräuterblätter werden mit 250 ml abgekochtem Wasser übergossen und 10 Minuten lang ziehen gelassen. Johanniskrauttee kann dreimal täglich getrunken werden, ohne dass eine Überdosierung zu befürchten ist. Während der Behandlung mit diesem Kraut sollte Sonneneinstrahlung so weit wie möglich vermieden werden, da eine längere Sonneneinstrahlung negative Auswirkungen auf die Haut haben und allergische Reaktionen hervorrufen kann.
- Topischer Senfumschlag: Das Pulver der Senfpflanze wird mit kochendem Wasser zu einer dicken Paste aufgebrüht und nach dem Abkühlen auf eine trockene Serviette gegeben und auf die betroffene Stelle aufgetragen. Um die wärmende Wirkung zu verstärken, wird die schmerzende Stelle zusätzlich mit einem Schal oder einem anderen warmen Material umwickelt.
Prognose für die Genesung
Die Prognose für eine vollständige Genesung eines Patienten mit Okzipitalneuralgie hängt davon ab, wie früh der Patient eine qualifizierte medizinische Versorgung in Anspruch nimmt und welche ätiologischen Faktoren bei der Entstehung der Krankheit eine Rolle spielen. Bei einer erheblichen organischen oder traumatischen Schädigung der okzipitalen Nervenwurzelstruktur ist die Prognose für eine vollständige Genesung sehr schwierig.
Im Frühstadium kann die Erkrankung mit konservativen Methoden erfolgreich behandelt werden.
Lesen Sie mehr:- Syndrom des Nervus tibialis.
- Innervation der Unterschenkelmuskeln.
- Tarsaltunnelsyndrom.
- Fersen-Nerv.
- Langer Wadenbeinmuskel.
- Mediales tibiales Belastungssyndrom.
- Tibialis posterior-Muskel.
- Peroneus-Muskel.
