Wenn Sie professionelle Hilfe bei Schmerzen der unteren Gliedmaßen benötigen, vereinbaren Sie einen kostenlosen Beratungstermin mit einem Orthopäden in unserer chiropraktischen Klinik. Während Ihres Besuchs wird der Arzt das Problem diagnostizieren und Ihnen alle Behandlungsmöglichkeiten in Ihrem Fall erläutern.

- Belastungsfrakturen von Unterschenkel und Fuß
- Epidemiologie/Ätiologie
- Was ist PTSD?
- Premium-Pflege: Was moderne Windeln leisten können
- Ein bisschen Geschichte
- Ursachen
- Pathogenese
- Tibialis-Muskel-Syndrom
- Tibialis-Nerv-Syndrom
- Diagnose der Schienbeinnervenentzündung
- Behandlung der Entzündung des Nervus tibialis
- Darüber hinaus
- Periphere Nervenerkrankungen
- Ursachen
- Sekundäre Ursachen
- Symptome
- Ursachen
- Symptome
- Ursachen
- Behandlung
- Klinische Manifestationen und Diagnose der Krankheit
- Behandlung des komplexen regionalen Schmerzsyndroms
Belastungsfrakturen von Unterschenkel und Fuß
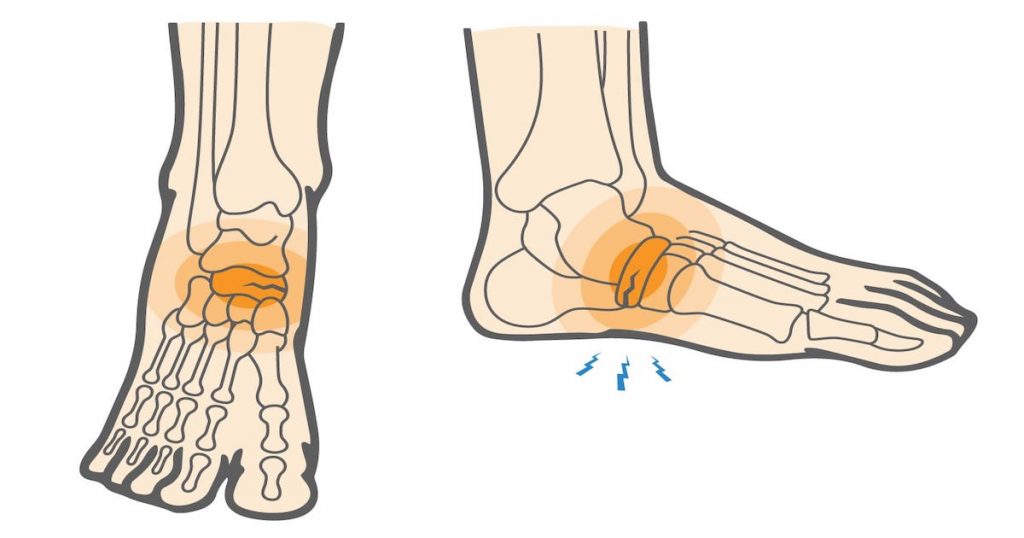
Stressfrakturen treten bei Knochen auf, die einer mechanischen Ermüdung unterliegen. Sie entstehen durch übermäßige, wiederholte submaximale Belastungen, die ein Ungleichgewicht zwischen Knochenresorption und Knochenaufbau verursachen. Die Frakturen treten in der Regel an der Stelle der größten Belastung auf; dies wird als ‚Frakturbildung‘ bezeichnet. Wird diese mikroskopische Fraktur nicht geheilt und weiteren Belastungen ausgesetzt, vergrößert sich die Mikrofraktur und der Bruch wird größer. Diese Vergrößerung kann die Ursache für einen makroskopischen Knochenbruch sein.
Epidemiologie/Ätiologie
Man schätzt, dass 15-20 % der traumatischen Hyperextensionsfrakturen Stressfrakturen sind. Diese Art von Frakturen steht im Zusammenhang mit körperlichen Aktivitäten, die mit einer ständigen Anstrengung verbunden sind (z. B. Laufen oder Gehen). Ungefähr 50 % der Hyperextensionsfrakturen treten im Schienbein auf; eine Hyperextensionsfraktur kann jedoch überall auftreten. Der Fuß (insbesondere der zweite Mittelfußknochen) ist eine weitere häufige Stelle für Stressfrakturen. Es wurde festgestellt, dass Frauen ein 1,5- bis 12-mal höheres Risiko für Stressfrakturen haben als Männer.
Georgy Temichevs Seminar ‚Diagnose und Therapie von Problemen der unteren Gliedmaßen. Gang- und Laufanalyse‘. Erfahren Sie mehr…
Stressfrakturen können durch eine Reihe von Faktoren verursacht werden, z. B. durch das Aktivitätsniveau, die Knochenstärke, entzündungshemmende Medikamente, Strahlung, den Ernährungszustand, Osteoporose, hormonelle Störungen, Schlafmangel und Kollagenanomalien. Das Wiederauftreten von Stressfrakturen hängt von der Knochenchemie, den angrenzenden Muskelansätzen, dem Gefäßnetz, systemischen Faktoren und dem Sportregime ab. Weitere mögliche Risikofaktoren sind Alter, Geschlecht, Schuhwerk und Trainingsregime. Weibliche Athleten sind besonders anfällig für die sportliche ‚Triade‘ (Amenorrhoe, Essstörungen und Osteoporose), aber auch männliche Ausdauersportler mit abnorm niedrigen Sexualhormonspiegeln haben ein Frakturrisiko.
Aus biomechanischer Sicht können Stressfrakturen durch Muskelermüdung verursacht werden, die den Knochen überlastet. Darüber hinaus beeinflusst vermutlich auch die Position der Komponenten der unteren Gliedmaßen das Risiko von Stressfrakturen. Darüber hinaus haben frühe Studien gezeigt, dass eine geringe Tibiadicke, eine starke Außenrotation des Oberschenkels, eine Varus- und Mittelfußausrichtung des Sprunggelenks, eine Hyperpronation des Sprunggelenks, ein Hohlfuß und Beinlängendifferenzen das Risiko von Stressfrakturen bei Sportlern erhöhen können (die Daten für einige Faktoren sind uneinheitlich).
Was ist PTSD?
Nach der modernen Definition ist eine posttraumatische Belastungsstörung (PTBS) die Folge einer starken negativen Auswirkung auf die Psyche eines Menschen, entweder einmalig oder über einen längeren Zeitraum hinweg. Körperlicher oder sexueller Missbrauch oder die Tatsache, dass man anwesend war, ohne eingreifen zu können, Bedrohungen des Lebens und der Gesundheit, Gefühle der Hilflosigkeit und andere psychotraumatische Ereignisse hinterlassen oft Folgen, die nur sehr schwer zu bewältigen sind.
Zu den Symptomen einer PTBS gehören. ständige Beschäftigung mit dem Erlebten, Unfähigkeit, von schwierigen Erinnerungen ‚abzuschalten‘, Albträume und damit verbundene Schlaflosigkeit – der Betroffene hat einfach Angst, schlafen zu gehen, weil die Vergangenheit im Schlaf unweigerlich ungeheilte seelische Wunden aufstauen kann. Es kommt zu starken Angstzuständen, dissoziativen Reaktionen und manchmal zu Amnesie, da das Gehirn versucht, sich von den schmerzhaften Erinnerungen zu distanzieren, um sie aus dem Gedächtnis zu ‚löschen‘.
PTBS tritt möglicherweise nicht sofort auf, sondern erst viele Monate oder sogar Jahre nach den traumatischen Ereignissen. Panikattacken, Depressionen und Selbstmordgedanken im Zusammenhang mit PTBS können die Entwicklung ‚verzögern‘.
Es kommt auch zu Anomalien in der Informationsverarbeitung des Gehirns. Tritt eine Situation ein, die den Umständen des Traumas auch nur annähernd ähnelt, kann der Körper reflexartig eine Schutzreaktion auslösen, die sich der Kontrolle der Vernunft entzieht, d. h. unabhängig vom Willen der Person ist.
Statistiken aus den USA zufolge führen psychisch traumatische Umstände in durchschnittlich 30 Prozent der Fälle zur Entwicklung einer PTBS, und bei 60 Prozent der Betroffenen bleiben die Traumasymptome bis zu einem Jahr nach dem Trauma bestehen.

Premium-Pflege: Was moderne Windeln leisten können
Ein bisschen Geschichte

Obwohl es sich bei der PTBS um ein junges Phänomen handelt, deutet eine Untersuchung historischer Aufzeichnungen darauf hin, dass es sich nicht um eine ‚moderne Erfindung‘ handelt. Symptome, die der PTBS sehr ähnlich sind, wurden bereits in der Antike beschrieben.
In den Schriften von Herodot, der im fünften Jahrhundert v. Chr. lebte, findet sich ein Bericht über einen Fall, in dem ein Krieger, der die Schrecken der Schlacht bei Marathon überlebt hatte, erblindete. Der französische König Karl IX., der den Ausbruch des Bartholomäus-Massakers anordnete, klagte über eindringliche Albträume und schreckliche Visionen. Napoleons Armeeärzte beschrieben das ‚Kanonenkugel-Syndrom‘, einen Zustand der Benommenheit bei Soldaten, in deren Nähe eine Kanonenkugel flog. In den Vereinigten Staaten beschrieben die Ärzte während des Bürgerkriegs das ‚Soldatenherzsyndrom‘ – eine Herzerkrankung, die auf nervöse Erschöpfung und Angst zurückzuführen ist.
Die ‚traumatische Neurose‘ wurde erstmals 1888 von dem deutschen Arzt G. Oppenheim erwähnt. Bald erschienen Artikel, in denen ähnliche Symptome nicht nur bei Menschen beschrieben wurden, die in Kampfhandlungen verwickelt waren, sondern auch bei Opfern anderer Katastrophen – wie Eisenbahnunfällen oder Naturkatastrophen. Die Ärzte entdeckten dann eine Ähnlichkeit zwischen den Symptomen der traumatischen Neurose und den Auswirkungen eines Traumas in der Kindheit, wenn das Kind intensive Angst erlebt.
Und dann brach der Erste Weltkrieg aus, und Zehntausende von Soldaten wurden psychologisch so traumatisiert, dass viele von ihnen ihre Fähigkeit zu sehen, zu hören, sich zu erinnern und zu gehen verloren. Einige dieser Symptome waren die Folge einer Gehirnerschütterung, aber einige waren nicht körperlich geschädigt, sondern nur neurologisch beeinträchtigt. Der englische Psychiater Myers nannte dieses Phänomen ’shell shock‘.
Der Zweite Weltkrieg brachte noch mehr Elend. Symptome dessen, was heute als PTBS bezeichnet wird, wurden nicht nur bei Militärangehörigen oder Bewohnern der besetzten Gebiete beobachtet, sondern auch bei überlebenden KZ-Häftlingen, Überlebenden der Belagerung von Leningrad, Bewohnern Japans und Überlebenden des Atombombenabwurfs auf Hiroshima und Nagasaki.
Ursachen
Der vorherrschende ätiologische Faktor ist eine atherosklerotische Schädigung des subklavischen Segments. Zu den seltenen Ursachen des Stromasyndroms gehören die Takayasu-Arteriitis, die Aortendissektion und die externe Kompression. Letztere kann durch ein anteriores Lendenmuskelsyndrom oder das Vorhandensein einer zusätzlichen zervikalen Rippe verursacht werden. Zu den ätiologischen Faktoren gehören anatomische Gefäßanomalien, Verformungen der Gefäßwand, in einigen Fällen aufgrund degenerativer Veränderungen. Seltene Varianten des kongenitalen Stromasyndroms sind beschrieben worden.
Die Risikofaktoren sind denen der Atherosklerose ähnlich und umfassen:
Pathogenese
Das Subclavia-Stroma-Syndrom ist häufig mit einer ausgeprägten Stenose und/oder einem Verschluss der Arteria subclavia verbunden, was zu einem verminderten Druck in der Arterie distal der Läsion führt. Das häufigere Auftreten einer linksseitigen Läsion erklärt sich aus der Tatsache, dass der spitze Winkel der linken Arteria subclavia die Turbulenz erhöht und die Entwicklung von Atherosklerose an der Einmündung in die Aorta beschleunigt.
Der Arm, der von der erkrankten Arterie versorgt wird, wird schlechter durchblutet. Wird das Blutversorgungsdefizit durch körperliche Anstrengung verschlimmert, beginnt das Blut aus der ipsilateralen Vertebralarterie zu fließen, um eine ausreichende Zirkulation aufrechtzuerhalten. Die Folge ist eine Umkehrung des Blutflusses im Wirbelsegment auf der betroffenen Seite. Das Blut fließt aus dem Basilargefäß in der hinteren Schädelgrube ab, das den Rumpf, die temporal-okzipitalen Teile des Gehirns und das Kleinhirn mit Blut versorgt. In diesen Hirnregionen kommt es zu einer Ischämie, die sich klinisch durch vertebrobasilare Symptome äußert.

Tibialis-Muskel-Syndrom
Eine weitere Erkrankung, die mit dem Tibialis-Muskel-Syndrom in Verbindung gebracht wird, ist die Fehlstellung des Fußes und die ungeeignete Wahl des Schuhwerks für den Sport und das regelmäßige Tragen. Von dieser Erkrankung sind sowohl Erwachsene als auch Kinder betroffen.
Die wichtigsten Ursachen für das Tibialis-Muskel-Syndrom sind:
- Kontrakturen, einschließlich Ischämie mit langfristiger mikrovaskulärer Beeinträchtigung;
- Traumatische Einwirkung, z. B. Quetschung mit Bildung eines Hämatoms im Muskel oder zwischen Muskel und Faszie;
- Fehlhaltungen oder Krümmungen der Wirbelsäule, die zu einer ungleichmäßigen Verteilung der körperlichen Belastung auf das Muskelskelett und die unteren Gliedmaßen führen;
- Stress, erhöhte nervliche Anspannung, chronische Müdigkeit, Schlafmangel, etc;
- myofasziales Schmerzsyndrom;
- das Restless-Legs-Syndrom, das sich meist nachts manifestiert;
- Osteochondrose der lumbosakralen Wirbelsäule mit radikulärem Syndrom und gestörter Innervation der unteren Gliedmaßen;
- Übermäßige körperliche Belastung der Beine (Menschen, die Gewichte heben, Männer, die körperlich arbeiten, Frauen, die bei der Arbeit lange stehen müssen);
- Myofasziales Syndrom und andere Arten der Kompression des Ischiasnervs;
- Myositis, auch infektiösen Ursprungs, die sich vor dem Hintergrund akuter Infektionskrankheiten der inneren Organe entwickelt;
- Anhäufung von Milchsäure und anderen Stoffwechselprodukten in den Muskeln, die bei körperlicher Betätigung abgebaut werden;
- Fehlstellung des Fußes (Plattfuß oder Klumpfuß);
- ungeeignetes Schuhwerk für das Laufen, den Sport und das tägliche Gehen.
All diese Ursachen können ein primäres Tibialis-Muskel-Syndrom auslösen. Bleiben Schmerzen und Entzündungssymptome unbemerkt, kann sich in naher Zukunft eine große zyklische Deformität entwickeln, die zu einer Beeinträchtigung der Schienbeinfunktion führt.
Tibialis-Nerv-Syndrom
Das Tibialtunnelsyndrom verursacht ebenfalls Schmerzen. Der Ort der Beschwerden hängt jedoch weitgehend von der Stelle ab, an der der Nerv eingeklemmt ist. Das Tibialtunnelsyndrom tritt am häufigsten bei Menschen auf, die es gewohnt sind, mit einem Bein über dem anderen zu sitzen.
Der Ischiasnerv verläuft entlang der Rückseite des Oberschenkels bis zur Kniekehle (Fossa poplitea). An diesem Punkt kommt es zu einer Verzweigung (Teilung) in zwei Äste: Tibia und Fibula. Der erste Ast an der Außenseite des Schienbeins und der zweite Ast an der Innenseite des Schienbeins sind zur Ferse hin gerichtet, gefolgt von mehreren Verzweigungen jedes Astes. Als solche sind sie für die Innervation des Fußgewebes zuständig.
Das Schienbeinnervensyndrom ist eine Kompression seines Gewebes im Tarsalkanal aufgrund einer Hypertrophie von Narbengewebe. Es kann durch ein Trauma, Arthrose im Knie, eine Schienbeindeformität, Plattfüße, Klumpfuß, Übergewicht usw. verursacht werden.
Diagnose der Schienbeinnervenentzündung
Eine Schädigung des Schienbeinnervs (Tibialis neuritis) führt zu einer Lähmung der Muskeln, die den Fuß und die Zehen beugen (Plantarflexion) und den Fuß nach innen drehen. Bei einer Neuralgie des Nervus tibialis kommt es zu einem Verlust des Achillesreflexes.
Sensibilitätsstörungen bei der Tibialisneuralgie treten an der hinteren Fläche des Schienbeins, der Sohle, den Sohlenflächen der Finger und dem Dorsum der Endphalangen auf. Die muskulo-fasziale Empfindung in den Fingern ist nicht betroffen, wenn der Nervus peroneus funktioniert (sie ist nur betroffen, wenn beide Nerven betroffen sind, d. h. der Nervus peroneus und der Nervus tibialis oder der Hauptstamm des Ischiasnervs).
Der Muskelschwund bei Tibia-Neuromen ist in der Regel erheblich und betrifft die hinteren Muskelgruppen des Unterschenkels und der Fußsohle (vertieftes Fußgewölbe, Rückbildung der Zehenzwischenräume). Der Fuß befindet sich in einer gestreckten Position. Der Gang ist beeinträchtigt, jedoch in geringerem Maße als beim dorsal gebeugten Fersenfuß; in diesem Fall geht der Patient aufgrund der Streckbarkeit des Fußes in Fersen.
Das Ausmaß der Schädigung des Schienbeinnervs bei Neuritis wird durch Elektronegraphie (ENG) diagnostiziert.
Erkrankungen des Nervus tibialis können durch Elektronegraphie (ENG) diagnostiziert werden:
Schmerzen bei Entzündungen des Nervus tibialis (und seiner Fasern als Teil des Ischiasnervs) sind oft sehr intensiv.
Verletzungen des Nervus tibialis und seiner Bündel im Ischiasnervenstamm können ein kausales Syndrom verursachen. Auch vaskuläre und sekretorisch-trophische Störungen sind in der Regel von Bedeutung. In dieser Hinsicht gibt es einige Ähnlichkeiten zwischen dem Nervus tibialis und dem Nervus medianus.
Behandlung der Entzündung des Nervus tibialis
Die Behandlung der Schienbeinnervenentzündung wird für jeden Patienten individuell empfohlen. Sie umfasst einen Komplex von konservativen Behandlungen:
Die Akupunktur ist bei der Behandlung der Schienbeinnervenentzündung sehr wirksam.
Die Neurostimulation (Physiotherapie) beseitigt Parästhesien und Schmerzen und stellt die Muskelkraft bei einer Schienbeinnervenentzündung wieder her.
Darüber hinaus
Periphere Nervenerkrankungen
- Anatomie des Nervensystems
- Beinschmerzen (Osteochondrose, Bandscheibenvorfälle und -vorwölbungen, Radikulitis)
- Schulter- und Nackenschmerzen (Verletzungen, Osteochondrose, zervikale Radikulitis)
- Der Augapfel und die Sehbahn:
- Anatomie des Auges und Physiologie des Sehens
- Die Sehbahn und ihre Störungen
- Strukturen des Auges und die Sehstörungen, die bei ihrer Schädigung auftreten
- Netzhaut und Sehnervenkopf, Sehstörungen, die bei deren Schädigung auftreten
- Störungen der Augenbewegung
- Nystagmus und nystagmusähnliche Zustände
- Meningeome der Sehnervenscheide
- Arachnoiditis des Sehnervs (Sehnervenkreuzung)
- Atrophie des Sehnervs
- Entzündungen des Sehnervs bei Erwachsenen
- Optikusneuritis bei Kindern
- Ischämische Optikusneuropathie
- Komprimierende Optikusneuropathie
- Ödem des Sehnervenkopfes
- Pseudoödem des Sehnervenkopfes
- Toxische gastrointestinale Optikusneuropathie
Ursachen
Nicht nur Verletzungen oder Krankheiten können zu Beschwerden und gefährlichen Folgen führen. Die Arbeit in einer ungünstigen Handhaltung kann diese Pathologie auslösen und zu einem Tunnelsyndrom führen.
Handverletzungen, mangelnde Beweglichkeit oder Empfindungsstörungen in der Hand lassen den Verdacht auf eine Neuropathie des Medianusnervs der oberen Gliedmaßen aufkommen. Der abnorme Zustand hat mehrere Ursachen.
- Bündelkompression in dem engen Kanal zwischen den Muskeln von Unterarm und Hand. Dies betrifft nicht nur das Handgelenk, sondern auch die Haut der Hand und der Finger I-IV.
- Toxisches Leiden. Verursacht durch regelmäßigen Alkoholkonsum, Drogen oder chemische Vergiftungen.

- Seltener durch langfristige Einnahme von neurotoxischen Medikamenten. Das Nervengewebe verschlechtert sich allmählich und hört auf, seine Funktion zu erfüllen.
- Eine Handverletzung mit isolierter Bündelschädigung führt zur Entwicklung einer posttraumatischen Mononeuropathie (Neuropathie) des Medianusnervs. Weichteile, Muskeln und Bänder können tief und großflächig geschädigt sein. Bei einem Teil dieser Patienten kann das Problem behoben werden, auch durch eine Operation. Manchmal ist es jedoch nicht möglich, die Nervenfasern wieder in ihren ursprünglichen Zustand zu versetzen.
- Diabetes. Wenn der Blutzuckerspiegel zu hoch ist, verlieren die Nervenfasern ihre Funktionsfähigkeit. In ihnen findet ein irreversibler Degenerationsprozess statt.
Es ist möglich, dass die Tunnelneuropathie des Medianusnervs in der Hand von einer Entzündung begleitet wird, deren Behandlung nur von einem Arzt empfohlen werden kann. Eine Mehrgelenksentzündung liegt zum Beispiel vor, wenn die kleinen Gelenke zwischen Unterarm und Hand entzündet sind.
Sekundäre Ursachen
Neben den oben genannten Hauptursachen können auch bestimmte Krankheiten und pathologische Prozesse das Problem auslösen:
Symptome
Die Kompressionsneuropathie (Neuropathie) des Medianusnervs in den oberen Gliedmaßen gilt als die häufigste Erkrankung, die durch Dehnung und Schwellung der Muskeln verursacht wird, zwischen denen das Nervenbündel verläuft. Es ist wichtig zu wissen, dass der Medianusnerv lang ist und von der Schulter ausgeht. Er kann in hohem Maße geschädigt werden.
Der Schweregrad und die Dynamik der klinischen Symptome hängen von der Schädigungsursache ab. Trauma und Kompression, wie beim Karpaltunnelsyndrom, verursachen eine akute Unterbrechung der Innervation der Hand. Diabetes hingegen ist durch eine allmähliche Verschlechterung der Nervenfunktion gekennzeichnet.
Die Mononeuropathie des Nervus medianus ist gekennzeichnet durch:
- eine verminderte Sensibilität der Haut in der Mitte der Hand, vom Daumen bis zum Ringfinger;
- einen ziehenden Schmerz im Handgelenk;
- ein brennendes Gefühl im selben Bereich;
- Die Finger lassen sich nicht mehr beugen;
- die Griffkraft nimmt ab;
- Mit der Zeit kommt es zum Muskelschwund.
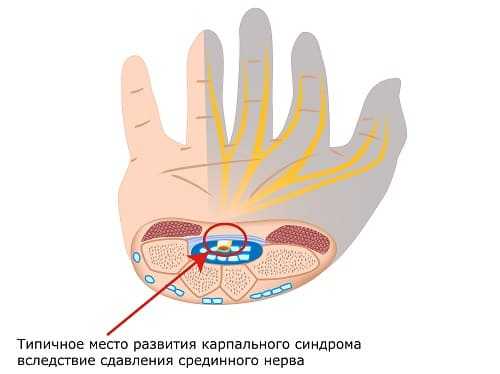
Nur die Äste, die für die Sensibilität des Handrückens sorgen, passieren den Karpaltunnel. Daher ist die Hautsensibilität an der Handinnenfläche nur selten beeinträchtigt.
Eine sensorische Neuropathie des Endastes des linken oder rechten Medianusnervs ist charakteristisch für die frühen Stadien der Pathologie, wenn nur die empfindlichen Äste geschädigt sind. Unangenehme Empfindungen in der Hand können sogar zu nächtlichem Aufwachen führen. Die Hand fühlt sich taub an, brennt und kribbelt. Die Symptome klingen ab, wenn die Hand geschüttelt wird, kehren jedoch zurück und verschlimmern sich, wenn die Hand gebogen oder gebeugt wird.
Das Auftreten von motorischen Störungen, denen sensorische Störungen vorausgehen, weist auf das Fortschreiten der Pathologie hin. Bei Verletzungen, bei denen der dickere Teil der Hand verletzt ist (Frakturen der Schulter und des Unterarms), treten sensorische und motorische Störungen gleichzeitig auf.
Ursachen
Das Fibulakanalsyndrom wird am häufigsten bei Personen diagnostiziert, deren Beruf langes Knien oder Stehen erfordert. Daher ist sie am häufigsten bei Möbelmonteuren, Bauarbeitern, Landwirten usw. anzutreffen.
Im Gegensatz dazu sind Gewohnheiten wie: langes Sitzen auf dem anderen Bein; langes Sitzen mit einem über das andere gezogenen Bein; langes Sitzen mit dem anderen über das andere gezogenen Bein; langes Sitzen mit dem anderen über das andere gezogenen Bein:
- Sitzen, bei dem ein Bein über das andere geschleift wird, und zwar für längere Zeit;
- Sitzen auf einem Stuhl der falschen Größe mit baumelnden Beinen;
- Schlafen mit angewinkelten Beinen, die über die Bettkante hängen;
- langes Sitzen auf einem Stuhl mit angezogenen Beinen, wie es bei vielen Büroangestellten üblich ist.
Ein direktes Trauma des Kniegelenks, des Wadenbeinkopfes oder die Ruhigstellung der Gliedmaße mit einem Gipsverband infolge von Brüchen, Verrenkungen, bestimmten chirurgischen Eingriffen usw. kann ebenfalls ein Wadenbeinkanalsyndrom verursachen. Auch entzündliche Muskelerkrankungen, Tumore im Kniebereich, Prellungen und Schwellungen der unteren Gliedmaßen, die durch die Entwicklung bestimmter Pathologien verursacht werden, führen zu einer Nervenkompression.
Symptome
Ein eingeklemmter Fußnerv wird von spezifischen Symptomen begleitet:
- Empfindungsstörungen unterschiedlicher Art, insbesondere Taubheitsgefühl, Kribbeln, Laufen, Brennen auf der Außenfläche des Schienbeins und der Fußrückenfläche, die den ersten Zehenzwischenraum einbeziehen, aber nicht die Großzehe, und die dazu neigen, beim Gehen und Bewegen des Fußes zu vergehen;
- periphere Parese (Muskelschwäche) der Streckmuskeln des Fußes, die zu einem Wackelfuß, Ganganomalien, verminderter Stabilität beim Gehen und häufigem Stolpern beim Gehen führt, so dass der Patient gezwungen ist, den betroffenen Fuß bei jedem Schritt hochzuheben, was als ‚Hahnentritt‘ bezeichnet wird;
- Unfähigkeit, die Zehen des Fußes zueinander zu ziehen;
- Blässe, Trockenheit und Kälte der Haut an Unterschenkel und Fuß.
In den meisten Fällen werden Sensibilitäts- und andere Störungen innerhalb von 1 bis 24 Stunden beobachtet, sie können aber auch viel länger auftreten und sogar 10 Tage oder länger andauern.
Die Krankheit neigt dazu, schleichend zu verlaufen. Wenn sie nicht frühzeitig behandelt wird, werden die Empfindungsstörungen von Schmerzen begleitet. Der Schmerz kann brennend oder stechend sein. Mit zunehmender Muskelschwäche nimmt er jedoch ab und wird durch ein starkes Abknicken des Fußes beim Gehen ersetzt. Die Muskeln des Unterschenkels schrumpfen dann (Atrophie), was in schweren Fällen mit bloßem Auge sichtbar ist.

Ursachen
Wichtige Faktoren für die Entstehung des Baastrup-Syndroms sind Vermehrte LendenlordoseDies wird durch eine verstärkte Lendenlordose verursacht, unabhängig von der Ursache.
Mit zunehmender Lendenlordose, die den Krümmungsradius der von den Wirbeln gebildeten Lendenwirbelsäule verkleinert, konvergieren die hinteren Wirbel. Die Dornfortsätze beginnen sich zu berühren, wodurch der Krankheitsprozess ausgelöst wird. Die Berührung der Ränder der Dornfortsätze provoziert eine Vergrößerung der Dornfortsätze, trägt zur Bildung neuer Gelenkflächen, Knorpelbildung, Kapselbildung und sogar einer Synovialzyste bei.
Wenn dies begleitet wird von häufige, schnelle und wiederholte Versteifung der Lendenwirbelsäule.Dadurch kommt es zu einem direkten Kontakt zwischen Knochen, die sonst durch die Bänder zwischen den Dornfortsätzen gedämpft werden. Es besteht eine Prädisposition für Rupturen, Impingement und akute Schmerzen im unteren Rücken.
Auch Abnutzung der interkondylären Bänder kann ein Schlüsselprozess bei den degenerativen Erscheinungen des Bastrop-Syndroms sein.
Behandlung
Im Allgemeinen werden folgende Arten der Behandlung des Bastrup-Syndroms unterschieden:
- Die Erstbehandlung ist konservativ und symptomorientiert: Schmerzmittel und/oder nicht-steroidale Antirheumatika und Rehabilitation.
- Gelingt dies nicht, können Injektionen in den interkondylären Schleimbeutel mit Echographie durchgeführt werden, in der Regel mit sehr guten Ergebnissen.
- Es sind mehrere chirurgische Eingriffe bekannt, um die Intensität der Symptome zu verringern, wobei die Ergebnisse uneinheitlich sind.
– Laut Filum System®:
Das Bastrup-Syndrom ist sehr häufig bei Patienten mit terminaler Faserkrankheit. Die bei dieser Erkrankung auftretenden Spannungskräfte wirken sich auch auf die Dornfortsätze der Wirbel aus, überlasten sie und tragen zur Arthrose bei. Darüber hinaus kann es mit oder ohne idiopathische Skoliose zu einer Zunahme der Lendenlordose kommen, die eine degenerative Erkrankung der Dornfortsätze hervorruft. Aus diesem Grund führen wir vor der Behandlung der Arthrose eine Filum-System®-Diagnose durch, um das Vorhandensein einer Erkrankung des Dornfortsatzes festzustellen, die zuerst behandelt werden sollte.
Klinische Manifestationen und Diagnose der Krankheit
Patienten, die an einem komplexen regionalen Schmerzsyndrom leiden, haben Schmerzen in einer Gliedmaße. Es kann sich um einen brennenden, schmerzenden Schmerz in Kombination mit sensorischen und vegetativen Störungen (Schwellungen, Hautverfärbungen, lokale Hauttemperaturänderungen, Schweißausbrüche) handeln. Das Haar- und Nagelwachstum ist gestört, es kommt zu lokaler Osteoporose und Bewegungsstörungen.
Meistens treten die Symptome des komplexen regionalen Syndroms sofort, einige Tage oder Wochen nach der Verletzung auf, selten erst einen Monat nach der Verletzung. Das erste Stadium der Krankheit dauert 2-3 Monate. Es ist durch ein Schmerzsyndrom unterschiedlicher Intensität gekennzeichnet. Die Patienten leiden unter stechenden, pochenden und brennenden Schmerzen. Er verstärkt sich bei Bewegung, Ertasten, Wetterwechsel oder Aufregung sowie bei übermäßiger Hitze.
Wenn er nicht kontrolliert wird, wird der Schmerz konstant und lästig. Die Patienten müssen die Gliedmaße mit einem Verband ruhigstellen oder sie mit einem gesunden Arm stützen. Die Schmerzen können sich auf den gesamten Arm und das Schultergelenk ausbreiten, in einigen Fällen auch auf die betreffende Körperhälfte. Die Patienten zweifeln an ihrer Genesung und leiden unter Schlafstörungen.
Am Hand- oder Fußrücken und im unteren Drittel des Unterarms oder Unterschenkels bilden sich massive Schwellungen. Anfänglich hat sie die Konsistenz eines Kuchens, später wird sie dick. Manche Patienten leiden nur unter Schmerzen. Es kann sein, dass sie keine Verfärbung oder Schwellung haben.
Das zweite Stadium der Krankheit entwickelt sich nach 3-6 Monaten. Die Schmerzen werden schwächer, die Gelenke der Hand oder des Fußes werden steifer, und es kommt zu einer Versteifung der Interphalangeal- und Metakarpophalangealgelenke. Die folgenden Hautveränderungen sind charakteristisch für dieses Stadium:
- Verlust der Elastizität,
- Hypertrophie;
- Übergang von anfänglicher Stauung zu Bläue oder Blässe;
- Allmähliche Zunahme von Atrophie, Trockenheit, Glanz.
Behandlung des komplexen regionalen Schmerzsyndroms
In der ersten Phase der Behandlung des komplexen regionalen Schmerzsyndroms geht es hauptsächlich um die Kontrolle der akuten Schmerzen. Sie besteht aus einem guten Schmerzmanagement. Es werden Analgetika und Traktion verabreicht. In der zweiten Phase ist die Rehabilitationsbehandlung den Patienten vorbehalten, die noch nicht in der Lage sind, an ihren Arbeitsplatz zurückzukehren. Dadurch wird der Übergang von der Erstbehandlung zu einer normalen Lebensführung erleichtert. Die Psychologen des Jusupow-Krankenhauses arbeiten ebenfalls mit den Patienten zusammen. In der dritten Phase wenden die Ärzte eine individualisierte intensive Komplexbehandlung an.
Bei der Behandlung des komplexen regionalen Schmerzsyndroms setzen die Ärzte die folgenden Medikamente ein:
In den meisten Fällen wird eine gute Wirkung erzielt, wenn eine rationale kombinierte Arzneimitteltherapie mit Rehabilitationsmaßnahmen kombiniert wird. Patienten mit komplexem regionalen Schmerzsyndrom werden von den Ärzten des Jusupow-Krankenhauses Antikonvulsiva verschrieben. Das wirksamste Medikament ist Gabapentin. Es zeigt nach achtwöchiger Behandlung eine mäßige bis deutliche Wirkung. Carbamazepin verringert die Schmerzintensität erheblich.
Antidepressiva haben eine schmerzlindernde Wirkung. In den frühen Stadien der Erkrankung führen Neurologen eine Pulstherapie mit hochdosierten Kortikosteroiden durch. Die Behandlung ist am wirksamsten, wenn eine ausgeprägte Entzündung vorliegt.
Bisphosphonate reduzieren Entzündungen, Schmerzen und Schwellungen. Sie sind in allen Stadien der Krankheit wirksam. Die Ärzte des Yusupov-Krankenhauses wählen die optimale Dosierung der Medikamente individuell aus und legen die Dauer der Behandlung fest. Calcitonin hat eine schmerzlindernde Wirkung. Sie trägt auch zur Vorbeugung von Osteoporose bei. Bei mäßigen Schmerzen, die mit Schwellungen und autonomen Funktionsstörungen einhergehen, wird eine kurze Behandlung mit nichtsteroidalen Entzündungshemmern (Ibuprofen, Voltaren, Movalis) durchgeführt. Bei starken Schmerzen sind diese Medikamente nicht sehr wirksam.
- Tibialis posterior-Muskel.
- Syndrom des Nervus tibialis.
- Innervation der Unterschenkelmuskeln.
- Bruch des Ellebogens im Fuß.
- Mediales Schienbeinknöchelgelenk.
- Schienbeinsehne.
- Mediales Keilbein des Fußes.
- Sehne des Musculus tibialis anterior.
